Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ДВС-синдром в акушерской практике
Содержание
- 1. ДВС-синдром в акушерской практике
- 2. Основные моменты
- 3. Что такое ДВС-синдром?Диссеминированное внутрисосудистое свертывание крови (ДВС-синдром)
- 4. Что такое ДВС-синдром?В настоящее время ДВС-синдром рассматривается
- 5. ЭпидемиологияДВС-синдром сопровождает критические состояния в акушерстве как
- 6. ЭтиологияФакторы, провоцирующие ДВС-синдром: Врожденные дефекты системы гемостаза.
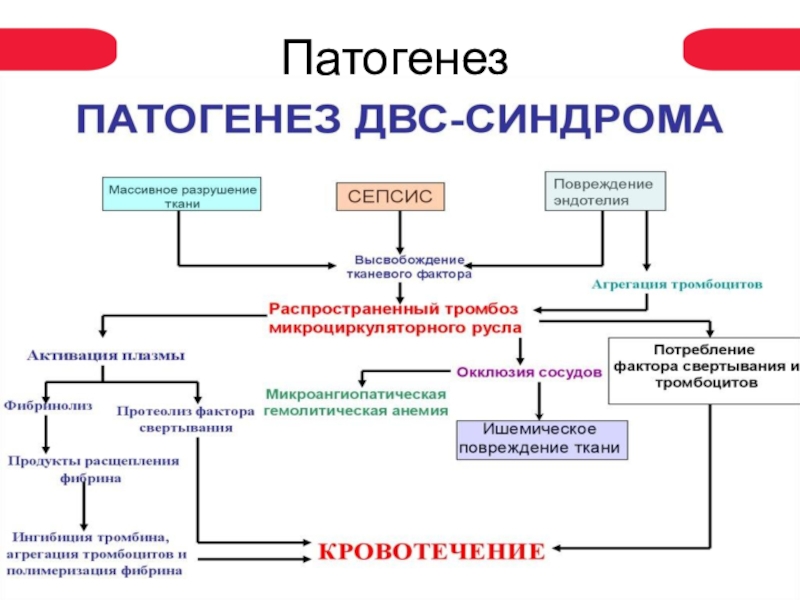
- 7. Патогенез
- 8. КлассификацияNB! В настоящее время ДВС-синдром не классифицируют
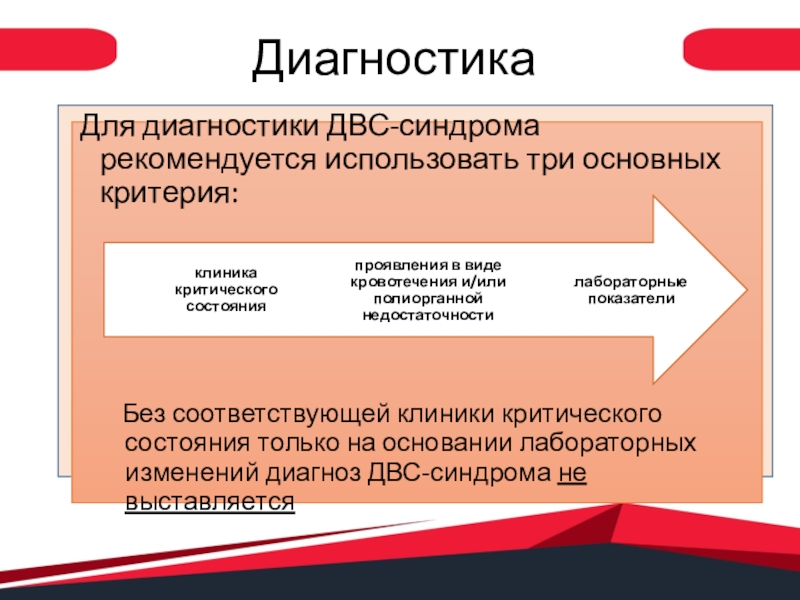
- 9. ДиагностикаДля диагностики ДВС-синдрома рекомендуется использовать три основных
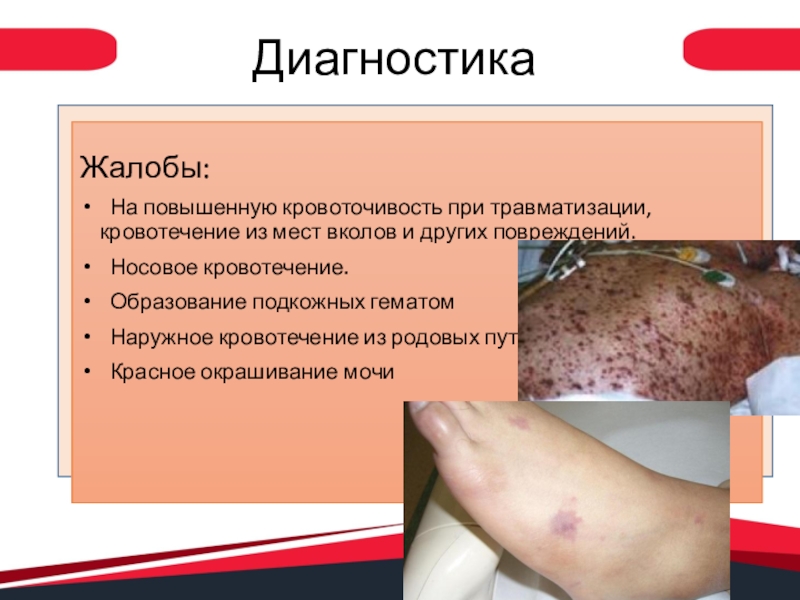
- 10. ДиагностикаЖалобы: На повышенную кровоточивость при травматизации, кровотечение
- 11. ДиагностикаФизикальное обследование: Оценка объема кровопотери более 1500
- 12. ДиагностикаЛабораторная диагностика:Помимо стандартизированных лабораторных тестов :количество тромбоцитовконцентрация
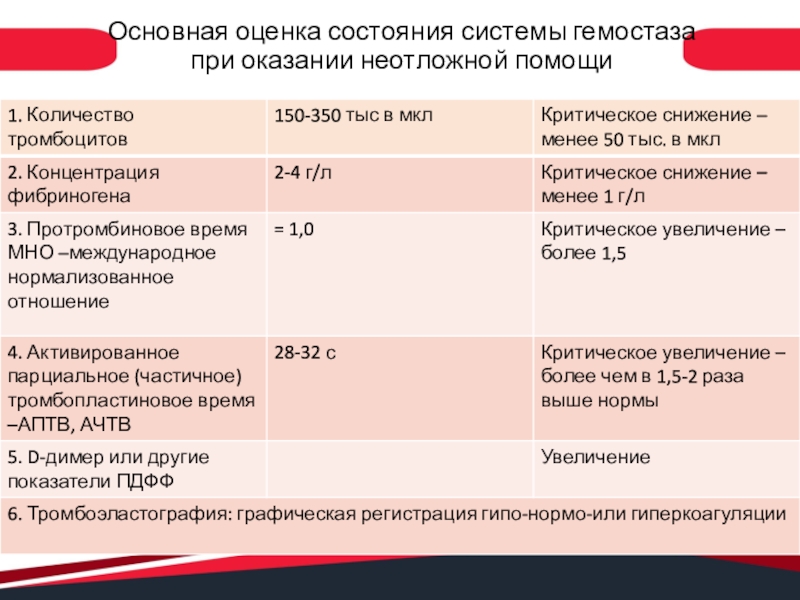
- 13. Основная оценка состояния системы гемостаза при оказании неотложной помощи
- 14. ДиагностикаТак же, для диагностики ДВС-синдрома в акушерстве
- 15. Диагностика
- 16. Диагностика
- 17. Диагностика
- 18. ДиагностикаДаже при отсутствии лаборатории и тромбоэластографа в
- 19. Лечение При коагулопатическом кровотечении рекомендуется максимально быстро
- 20. Лечение Консервативное лечение Для коррекции нарушений системы
- 21. Лечение При массивной кровопотере необходимо максимально быстро
- 22. Лечение Также необходимо соблюдать следующие правила для
- 23. Лечение Рекомендуется максимально быстро достичь целевых параметров
- 24. Лечение У пациенток с ДВС-синдромом в связи
- 25. Спасибо за внимание!
- 26. Скачать презентанцию
Основные моменты
Слайды и текст этой презентации
Слайд 3Что такое ДВС-синдром?
Диссеминированное внутрисосудистое свертывание крови (ДВС-синдром) - приобретённая, вторичная
Слайд 4Что такое ДВС-синдром?
В настоящее время ДВС-синдром рассматривается только как острая
патология, а этиологическими факторами являются критические состояния
Слайд 5Эпидемиология
ДВС-синдром сопровождает критические состояния в акушерстве как связанные с кровотечением
(первое место в структуре материнской смертности), так и с развитием
полиорганной недостаточностиВ целом, ДВС-синдром сопровождает критические состояния в акушерстве в 30-40% случаев.
При массивном акушерском кровотечении исходные нарушения в системе гемостаза, как этиологический фактор, занимают не более 1,5%, а ведущее место принадлежит гипотоническим кровотечениям – до 60-70% .
При септическом шоке, тромботической микроангиопатии тромботическая форма ДВС-синдрома встречается до 90% случаев
Слайд 6Этиология
Факторы, провоцирующие ДВС-синдром:
Врожденные дефекты системы гемостаза.
Анемия тяжелой
степени.
Заболевания крови.
Массивная кровопотеря.
Тромбоцитопения.
Декомпенсированные болезни печени.
Преэклампсия, HELLP-синдром.
Применение дезагрегантов и антикоагулянтов.
Инфузия плазмозаменителей.
Аномалии расположения плаценты.
Опухоли матки.
Воспалительный (инфекционный) процесс в матке, хориоамнионит.
Гипотермия.
Ацидоз.
– Задержка с трансфузией компонентов крови (эритроциты, плазма, тромбоциты, факторы свертывания крови).
– Неэффективный консервативный гемостаз.
Слайд 8Классификация
NB! В настоящее время ДВС-синдром не классифицируют по стадиям как
это было принято ранее, а выделяют «явный» ДВС-синдром или геморрагическая
(фибринолитическая) форма и «неявный» ДВС-синдром – без кровотечения (тромботическая формаСлайд 9Диагностика
Для диагностики ДВС-синдрома рекомендуется использовать три основных критерия:
Без соответствующей клиники критического состояния только на
основании лабораторных изменений диагноз ДВС-синдрома не выставляетсяСлайд 10Диагностика
Жалобы:
На повышенную кровоточивость при травматизации, кровотечение из мест вколов
и других повреждений.
Носовое кровотечение.
Образование подкожных гематом
Наружное
кровотечение из родовых путейКрасное окрашивание мочи
Слайд 11Диагностика
Физикальное обследование:
Оценка объема кровопотери более 1500 мл (30% ОЦК)
Массивная кровопотеря
Наружное кровотечение из родовых путей без образования сгустков крови.
Петехиальная
сыпь на кожных покровах и слизистых. Нарастающие подкожные гематомы, кровоточивость из мест вколов, операционной раны
Артериальная гипотония, тахикардия
Желудочно-кишечное кровотечение
Гематурия
Носовое кровотечение
При неявном ДВС-синдроме (тромботическая форма) помимо признаков основной патологии нарастают проявления полиорганной недостаточности
Слайд 12Диагностика
Лабораторная диагностика:
Помимо стандартизированных лабораторных тестов :
количество тромбоцитов
концентрация фибриногена
МНО
АПТВ
ПДФ
Для диагностики
ДВС синдрома рекомендуется использовать тромбоэластометрию (ТЭГ/ROTEM), обеспечивающую мониторинг состояния системы
гемостаза во время кровотеченияСлайд 14Диагностика
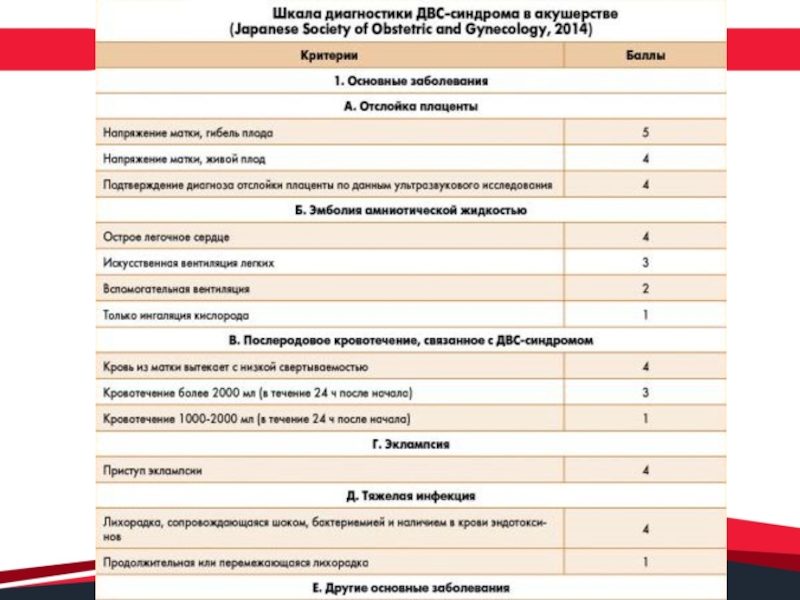
Так же, для диагностики ДВС-синдрома в акушерстве целесообразно использовать шкалу
Japanese Society of Obstetrics and Gynecology, которая учитывает особенности основного
заболевания, клинических симптомов, органной недостаточности и лабораторных исследованийСлайд 18Диагностика
Даже при отсутствии лаборатории и тромбоэластографа в неотложной ситуации врач
анестезиолог-реаниматолог и/или акушер-гинеколог могут получить информацию о наличии гипокоагуляции:
Слайд 19Лечение
При коагулопатическом кровотечении рекомендуется максимально быстро провести хирургический гемостаз
одновременно с консервативными мероприятиями по устранению ДВС-синдрома (коагулопатии)
Слайд 20Лечение
Консервативное лечение
Для коррекции нарушений системы гемостаза рекомендуется максимально
рано использовать компоненты крови (СЗП, криопреципитат, тромбоцитарная масса (тромбоконцентрат)
Для предотвращения
лизиса фибрина рекомендуется раннее (еще на догоспитальном этапе) применение транексамовой кислотыСлайд 21Лечение
При массивной кровопотере необходимо максимально быстро реализовать «протокол массивной
трансфузии» и ввести компоненты крови в соотношении «эритроциты: СЗП :
тромбоциты : криопреципитат» в соотношении 1:1:1:1. Соотношение эритроцитов и СЗП также может варьировать от 1,4:1 до 2:1Слайд 22Лечение
Также необходимо соблюдать следующие правила для достижения эффективного консервативного
гемостаза:
Устранение анемии (целевое значение гемоглобина: более 70 г/л).
Согревание пациентки.
Устранение гипоксии, ацидоза.
Коррекция гипокальциемии (ионизированный Ca2+ должен быть более 1,1-1,3 ммоль/л).
Слайд 23Лечение
Рекомендуется максимально быстро достичь целевых параметров при реализации хирургического
и консервативного:
Отсутствует кровотечение любой локализации и любой интенсивности
Гемоглобин
в пределах 70-90 г/лФибриноген более 2,0 г/л. 25
Тромбоциты более 50*109 /л.
МНО, АПТВ менее 1,5 от нормы.
Нормо- или гиперкоагуляция на ТЭГ.
Слайд 24Лечение
У пациенток с ДВС-синдромом в связи с выраженными нарушениями
системы гемостаза возможно проведение только общей анестезии.
Нейроаксиальные методы анестезии
противопоказаны при нарушениях свертывания крови в сторону гипокоагуляции (АПТВ более чем в 1,5 раза от нормы, МНО более 1,5), тромбоцитопении – менее 75*109 , приобретенных или врождённых коагулопатиях. При тромбоцитопении от 75 до 100*109 и при отсутствии гипокоагуляции возможно применение только спинальной анестезии (малый диаметр игл -27-29G)
Показания к общей анестезии и ИВЛ у пациенток с ДВС-синдромом возникают и при критических состояниях независимо от степени повреждения системы гемостаза (геморрагический, септический шок, ОРДС, острая церебральная, почечная, печеночная недостаточность и т.д.).