Слайд 1Эмбриогенез человека. Стадии эмбрионального развития. Формирование и развитие зародышевых листков,
производные зародышевых листков. Общие характеристики гисто- и органогенеза. Критические периоды
внутриутробного развития Гистофизиология плаценты. Нелактирующая молочная железа. Гистофизиология лактирующей молочной железы. Понятие терминальной дольково-протоковой единицы. Гормональная регуляция лактации.
Лекция №18
Слайд 2Человеческая популяция в количественном отношении поддерживается и увеличивается благодаря 15%
клинически завершенных беременностей [Szulman А. Е., 1991]. По данным J.
Klapp (1984), большинство спонтанных абортов и элиминация эмбриона происходят на ранних стадиях внутриутробного развития и протекают под видом дисменореи. Если принять общее число пренатальных потерь за 100%, то в первые 8-12 недель внутриутробного развития гибнет от 45 до 85% зародышей [Kaufmann Р., 1983]. В целом, ранние выкидыши составляют от 15 до 20% всех клинически распознанных желанных беременностей, из них 80% - в эмбриональном периоде, и относятся к основным, наиболее распространенным видам акушерской патологии. В нозологическом выражении к ним относятся самопроизвольные аборты и так называемый несостоявшийся выкидыш или неразвивающаяся беременность (missed abortion)
Слайд 3Фетоплацентарная недостаточность представляет собой симптомокомплекс, при котором возникают различные нарушения
как со стороны плаценты, так и со стороны плода вследствие
различных заболеваний и акушерских осложнений. Разнообразие вариантов проявления фетоплацентарной недостаточности, частота и тяжесть осложнений для беременной и плода, преобладающее нарушение той или иной функции плаценты зависят от срока беременности, силы, длительности и характера воздействия повреждающих факторов, а также от стадии развития плода и плаценты, степени выраженности компенсаторно - приспособительных возможностей системы мать-плацента-плод.
Слайд 4ФПН может быть обусловлена: заболеваниями ССС системы беременной (пороки сердца,
недостаточность кровообращения, артериальная гипертензия и гипотензия), патологией почек, печени, легких,
крови, хронической инфекцией, заболеваниями нейроэндокринной системы (сахарный диабет, гипо- и гиперфункция щитовидной железы, патология гипоталамуса и надпочечников) и целым рядом других патологических состояний. При анемии обусловлена снижением уровня железа в материнской крови и в самой плаценте (угнетение активности дыхательных ферментов и транспорта железа к плоду). При сахарном диабете нарушается метаболизм, выявляются гормональные расстройства и изменения иммунного статуса. Склеротическое поражение сосудов приводит к уменьшению поступления артериальной крови к плаценте. Инфекционные заболевания - в острой форме или обостряющиеся во время беременности, поражение плаценты бактериями, вирусами, простейшими и другими возбудителями инфекции.Патология матки: эндометриоз, гипоплазия миометрия, пороки развития матки (седловидная, двурогая).
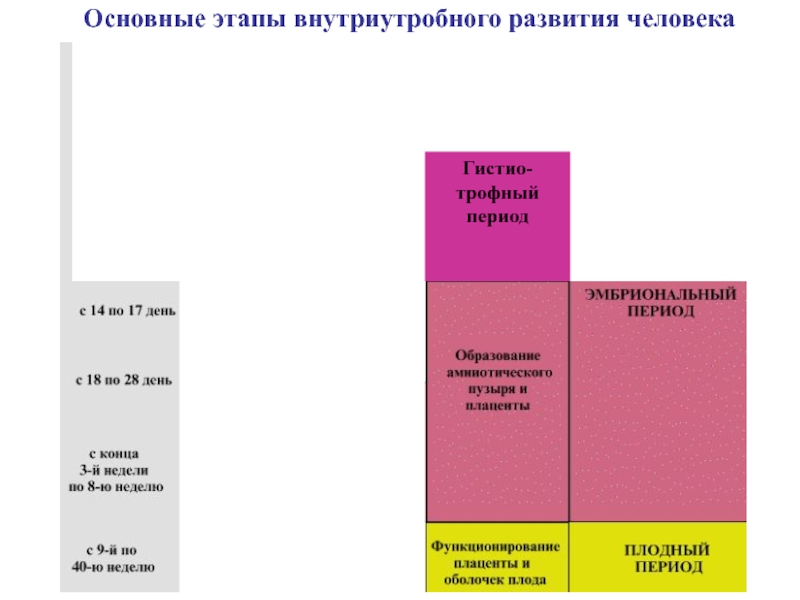
Слайд 5Основные этапы внутриутробного развития человека
Гистио-трофный период
Слайд 6Из 4 внезародышевых органов только хорион и амнион достигают значительного
развития и сохраняются до конца внутриутробного периода. Желточный мешок и
аллантоис функционируют лишь в первые недели эмбриогенеза, а потом (после 8-й недели) редуцируются.
Слайд 7Плацента
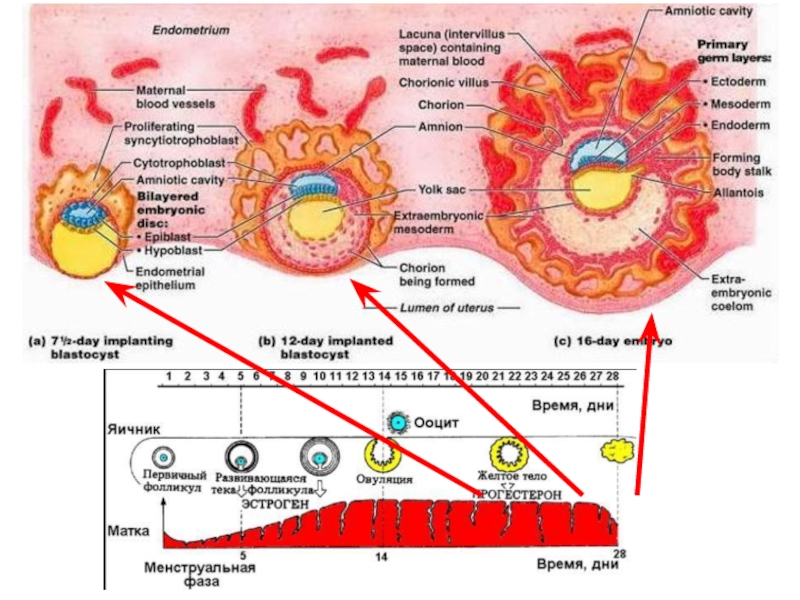
Плацента –это внезародышевый орган, формирующийся во время беременности из
двух компонентов: плодного - ветвистого хориона с приросшим к нему
амнионом и материнского - decidua basalis. При этом в плаценте нет нервов и лимфатических сосудов.
С ее помощью устанавливается т.н. плацентарное кровообращение, позволяющее крови плода и крови матери обмениваться различными веществами.
Слайд 8Оболочки плода
Отделы хориона и эндометрия
Слайд 9ПЛАЦЕНТА
А. Вес плаценты при доношенной беременности составляет 1/6—1/7 веса плода. Зрелая плацента имеет
вид диска диаметром 15—20 см и толщиной 2—3 см. Вес ее в
среднем составляет 400—700 г.
Главное – плодово-плацентарный коэффициент (ППК). В норме – 1:7
Б. Гиперплазия плаценты. Вес плаценты при этом составляет 1/3—1/2 веса плода. Гиперплазия плаценты встречается при гемолитической болезни новорожденных, внутриутробных инфекциях, врожденном сифилисе и сахарном диабете, врожденных пороках развития и врожденных опухолях. Умеренная гиперплазия плаценты встречается у заядлых курильщиц. ППК менее 1:4 (1:3, 1:2,5)
В. Гипоплазия плаценты наблюдается у женщин, страдающих гипертонической болезнью и артериальной гипертонией беременных. Гипоплазия плаценты часто сочетается с внутриутробной задержкой развития. ППК 1:8 и более
Слайд 10Пуповина в длину 50—70 см. Если длина пуповины меньше 40 см, - проблема
при родах.
А. Истинные узлы пуповины встречаются в 1% родов. Перинатальная смертность
при этом достигает 6%. Ложные узлы пуповины -утолщения отдельных участков пуповины вследствие закручивания пупочных артерий или варикозного расширения пупочной вены.
Б. Обвитие пуповины вокруг шеи плода встречается в 20—24% родов, обычно при пуповине длиной более 70 см.
В. Прикрепляется пуповина обычно к центральной части плаценты.
1. В большинстве случаев краевого прикрепления пуповины роды проходят без осложнений.
2. Оболочечное прикрепление пуповины
а. Пуповина прикрепляется к плодным оболочкам на некотором расстоянии от края плаценты.
б. Частота при одноплодной беременности составляет 1%. При двойне и, особенно, при тройне он значительно выше.
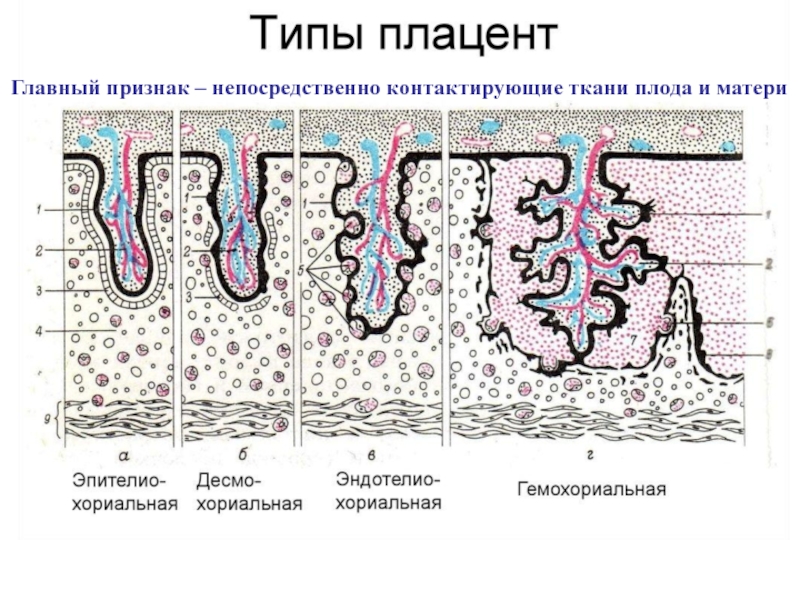
Слайд 11Главный признак – непосредственно контактирующие ткани плода и матери
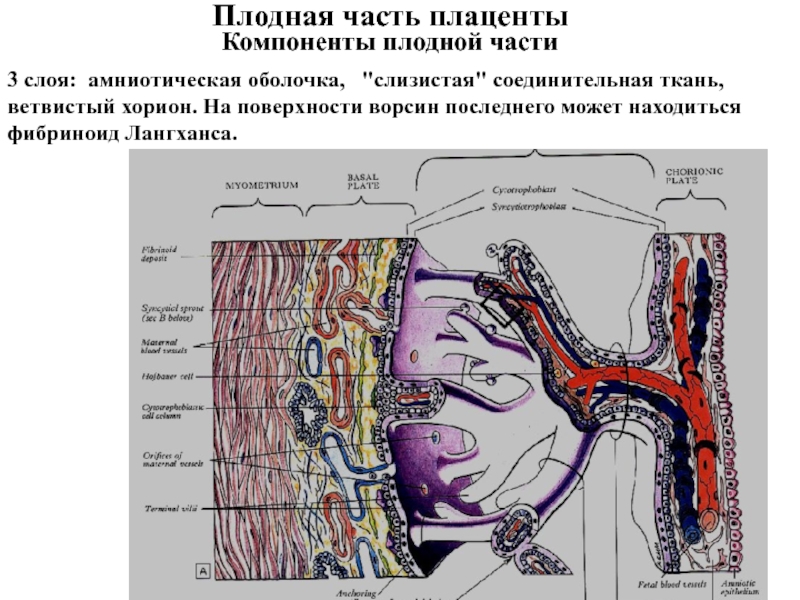
Слайд 17Плодная часть плаценты
Компоненты плодной части
3 слоя: амниотическая оболочка,
"слизистая" соединительная ткань, ветвистый хорион. На поверхности ворсин последнего может
находиться фибриноид Лангханса.
Слайд 18Амниотическая оболочка и "слизистая ткань"
Она покрывает внутреннюю (обращённую к
плоду) поверхность плаценты и включает однослойный призматический эпителий, и собственный
слой из плотной волокнистой соединительной ткани.
Так же, как и вне плаценты, слой "слизистой" ткани находится между амниотической оболочкой и хорионом.
Слайд 19Ветвистый хорион
Он включает хориальную пластинку и отходящие от неё
в decidua basalis ворсины. По отношению к хориальной пластинке выделяют
стволовые (или опорные) ворсины и ветви 2-го и 3-го порядка. Стволовая ворсина + её разветвления = котиледон (морфо-функциональная единица, долька плаценты).
Всего в плаценте - около 200 котиледонов.
Слайд 20Ветвистый хорион
Стволовые ворсины: 20-25% от всех ворсин. Выделяют стволовые
ворсины 1-2-3- порядков. 1 порядок – короткие, широкие, отходят от
хориальной пластинки. Покрыты 1- слойным цитотрофобластом (его дефекты покрыты фибриноидом) 2-порядок: короче, уже, ветвятся. Сосуды в виде мелких артерий и вен. 3-порядок: артериолы и венулы
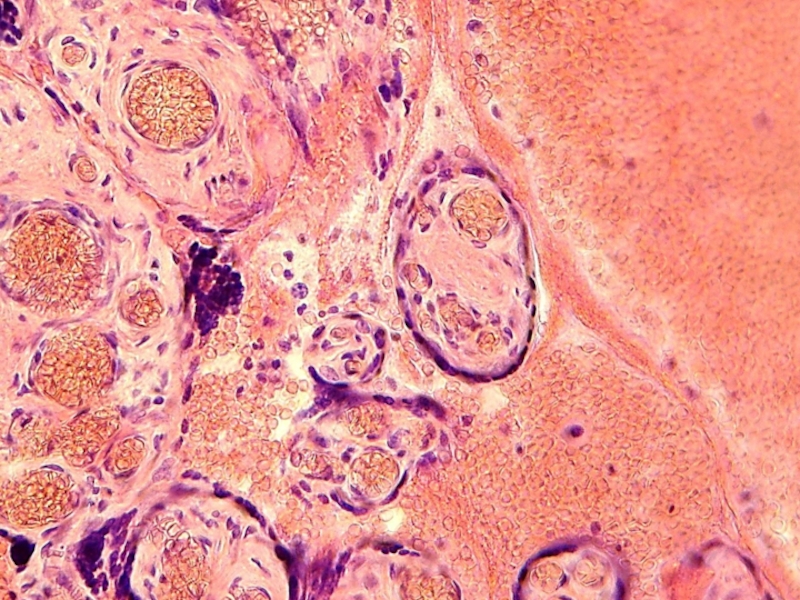
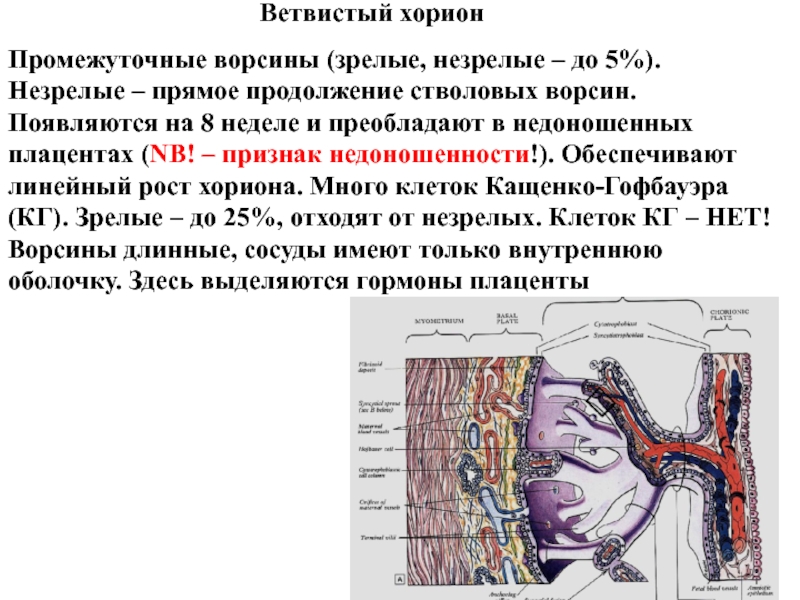
Слайд 21Ветвистый хорион
Промежуточные ворсины (зрелые, незрелые – до 5%). Незрелые
– прямое продолжение стволовых ворсин. Появляются на 8 неделе и
преобладают в недоношенных плацентах (NB! – признак недоношенности!). Обеспечивают линейный рост хориона. Много клеток Кащенко-Гофбауэра (КГ). Зрелые – до 25%, отходят от незрелых. Клеток КГ – НЕТ! Ворсины длинные, сосуды имеют только внутреннюю оболочку. Здесь выделяются гормоны плаценты
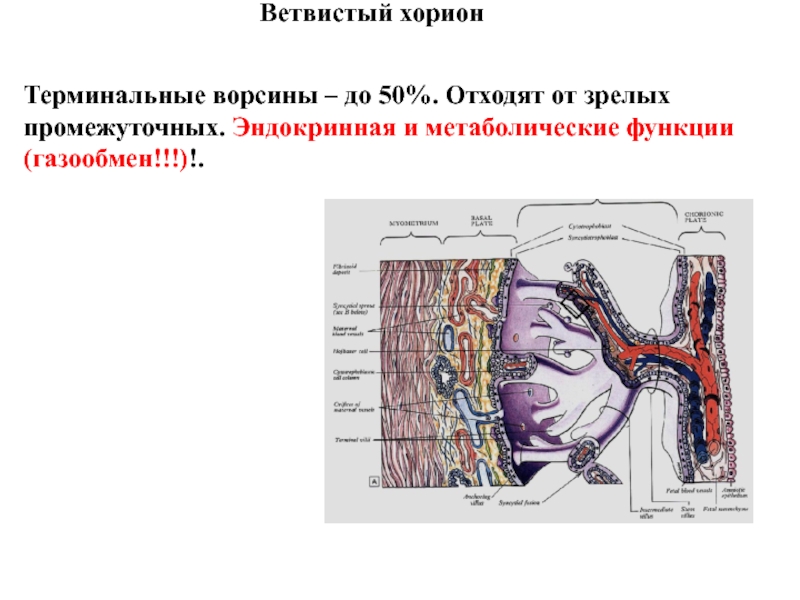
Слайд 22Ветвистый хорион
Терминальные ворсины – до 50%. Отходят от зрелых
промежуточных. Эндокринная и метаболические функции (газообмен!!!)!.
Слайд 23Ветвистый хорион
А по отношению к базальной части эндометрия различают
свободные ворсины - относительно свободно плавают в лакунах, заполненных материнской
кровью, и якорные ворсины (ими могут быть как стволовые ворсины, так и ветви последних) - доходят до базальной части эндометрия и зафиксированы в нём
Хорион и амнион включают два компонента – соединительнотканный и эпителиальный. В соединительной ткани ворсин и хориальной пластинки содержатся фибробласты и макрофаги, относительно редкие коллагеновые волокна, многочисленные ветви пупочных сосудов, в т.ч. капилляры, прилегающие к эпителию ворсин
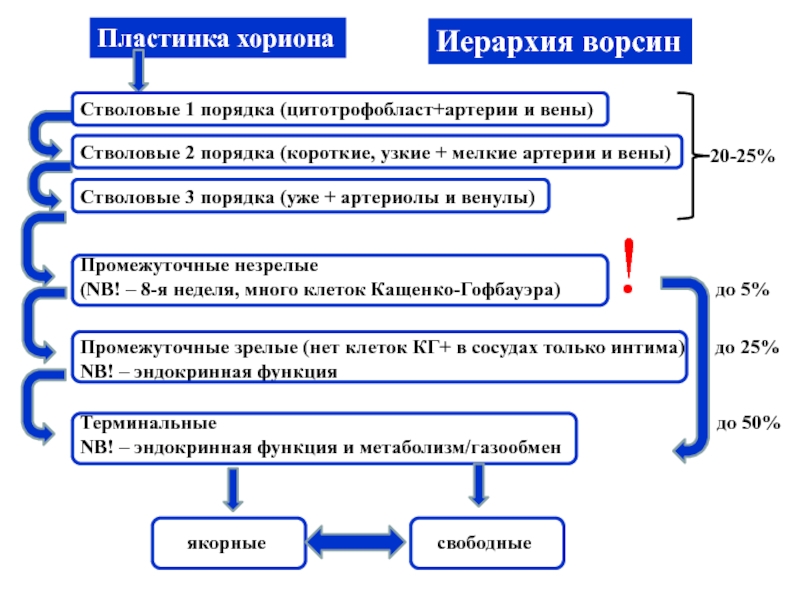
Слайд 24Иерархия ворсин
Стволовые 1 порядка (цитотрофобласт+артерии и вены)
Стволовые 2 порядка (короткие,
узкие + мелкие артерии и вены)
Стволовые 3 порядка (уже +
артериолы и венулы)
Пластинка хориона
20-25%
Промежуточные незрелые
(NB! – 8-я неделя, много клеток Кащенко-Гофбауэра) до 5%
Промежуточные зрелые (нет клеток КГ+ в сосудах только интима) до 25%
NB! – эндокринная функция
Терминальные до 50%
NB! – эндокринная функция и метаболизм/газообмен
!
якорные
свободные
Слайд 25
Шатилова Инна Геннадьевна
РОЛЬ ПЛАЦЕНТАРНЫХ МАКРОФАГОВ
(КЛЕТКИ КАЩЕНКО-ГОФБАУЭРА) В РАЗВИТИИ ВОРСИН И
ПАТОГЕНЕЗЕ НЕРАЗВИВАЮЩЕЙСЯ БЕРЕМЕННОСТИ
14.00.15- патологическая анатомия
АВТОРЕФЕРАТ диссертации на соискание ученой степени
кандидата медицинских наук
Москва -1999
Работа выполнена в Научно-исследовательском институте морфологии человека Российской академии медицинских наук, Ведовском городском патологоанатомическом бюро.
Научный руководитель: член-корреспондент РАЕН, д.м.н., профессор
А.П. Милованов
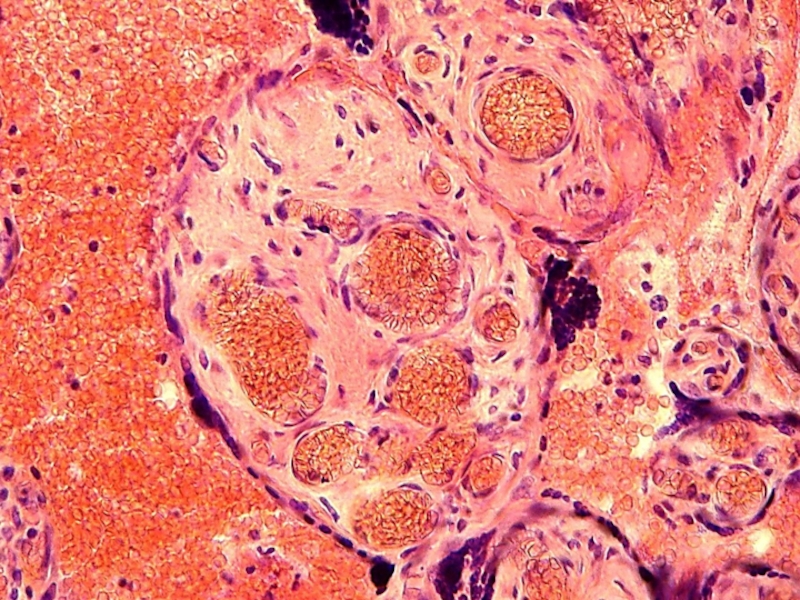
Слайд 26Ранняя плацента проходит в своем развитии через стадии мезенхимальных ворсин
с однородной стромой из мезенхимальных клеток (2-3 недели), эмбриональных ворсин
с прогрессирующим местным ангиогенезом (4-8 недели), промежуточных незрелых ворсин (9-12 недель). Начиная с 4-й по 7-ю недели в сосудах ворсин преобладают ядерные формы эритроцитов - эритробласты, а на 8-10 неделях они замещаются типичными эритроцитами.
Плацентарные макрофаги возникают из мезенхимы одновременно с первичными капиллярами на 4-й неделе, быстро развиваются от мало- к высоко дифференцированным формам, достигают количественного максимума к 5-7-неделям и, в дальнейшем, подвергаются частичной структурной регрессии концу I триместра. (NB! На более поздних сроках - морфологический признак НЕЗРЕЛОСТИ плаценты)
Макрофаги ворсин являются динамичной самовозобновляющейся клеточной популяцией, которая в начале сосредоточена в матриксе, а к 8-10 неделям перемещается в специальную систему каналов, ограниченных длинными отростками фиксированных фибробластов; они предназначены для перемещен: макрофагов вдоль оси ворсин.

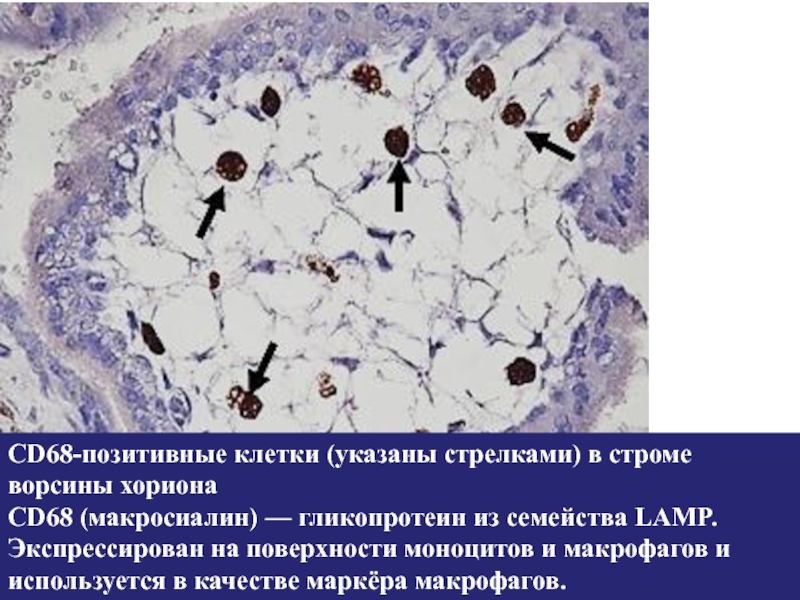
Слайд 27CD68-позитивные клетки (указаны стрелками) в строме ворсины хориона
CD68 (макросиалин) — гликопротеин из семейства
LAMP. Экспрессирован на поверхности моноцитов и макрофагов и используется в качестве маркёра макрофагов.
Слайд 28Микроструктурная организация эпителия ворсин
На апикальной поверхности симпластотрофобласта имеются многочис-ленные
микроворсинки. Очевидно, они увеличивают площадь контакта ворсин с материнской кровью.
Между клетками цитотрофобласта, а также между ними и симпластотрофобластом существуют субмикроскопические щелевидные канальцы. Это облегчает проникновение веществ через эпителий ворсин.
По мере развития бере-менности структура и состав плодной части плаценты несколько меняются : оба слоя эпителия ворсин истон-чаются, видимая плот-ность ядер в симпласто-трофобласте возрастает из-за уменьшения тол-щины этого слоя, крове-носные капилляры раз-растаются и ближе при-легают к поверхности ворсин
Слайд 29Фибриноид
Это бесструктурное гомогенное вещество.
Фибриноид Нитабуха появляется на границе материнской
ткани и цитотрофобласта.
На III—IV мес. беременности фибриноид откладывается на
поверхности трофобласта базальной пластинки, обращенной в межворсинчатое пространство (слой Рора).
Во второй половине беременности фибриноид откладывается на поверхности трофобласта, расположенного под хориальной пластинкой (фибриноидный слой Лангханса).
Слайд 30Гематоплацентарный барьер
NB! В образовании барьера принимают участие только структуры
плода. Во многих участках (особенно на поздних стадиях беременности) барьер
сводится только к эндотелию капилляров плода и истончённому слою симпластотрофобласта.
Слайд 31 К гормонам беременности относятся: стероидные гормоны (прогестерон, эстрогены, кортизол), хорионический
гонадотропин (ХГЧ), плацентарный лактоген (ПЛ), хорионический тиреотропный гормон (ХТТГ), хорионический
адренокортикотропный гормон (ХАКТГ), релаксин, пролактин, кортикотропин-рилизинг-фактор (кортиколиберин, КТРФ), гонадотропин-рилизинг-гормон (ГТ-Рг), тиреотропин-рилизинг-фактор (тиролиберин), соматостатин, альфа-меланоцитстимулирующий гормон (α -МСГ), бета-липотропин, эндорфины, энкефалины и т.д.
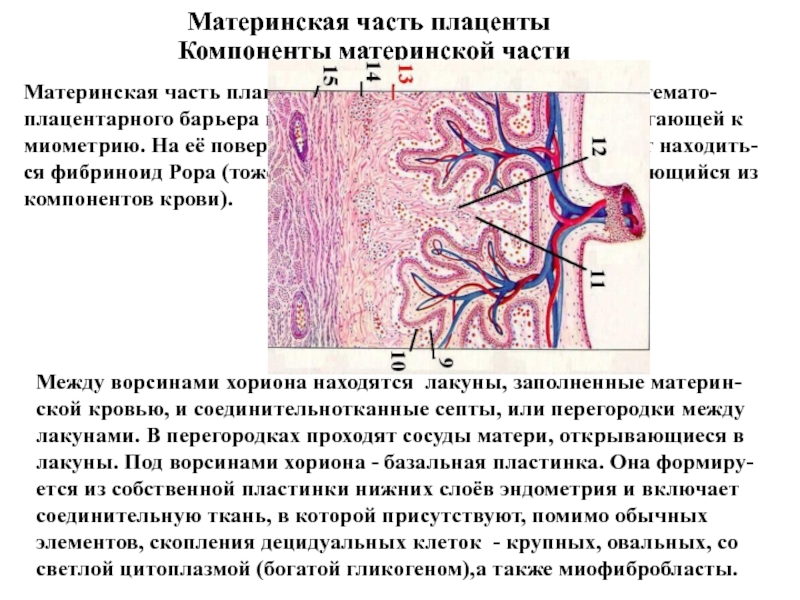
Слайд 32Материнская часть плаценты
Компоненты материнской части
Материнская часть плаценты не
участвует в формировании гемато-плацентарного барьера и представлена decidua basalis, прилегающей
к миометрию. На её поверхностях, граничащих с кровью, может находить-ся фибриноид Рора (тоже, как и фибриноид Лангханса, образующийся из компонентов крови).
Между ворсинами хориона находятся лакуны, заполненные материн-ской кровью, и соединительнотканные септы, или перегородки между лакунами. В перегородках проходят сосуды матери, открывающиеся в лакуны. Под ворсинами хориона - базальная пластинка. Она формиру-ется из собственной пластинки нижних слоёв эндометрия и включает соединительную ткань, в которой присутствуют, помимо обычных элементов, скопления децидуальных клеток - крупных, овальных, со светлой цитоплазмой (богатой гликогеном),а также миофибробласты.
Слайд 33Децидуальные клетки
Децидуальные клетки, видимо, имеют костномозговое происхождение (как и
некоторые другие клетки соединительной ткани). Вырабатывают гормон релаксин, обладают макрофагальной
активностью. Релаксин подготавливает к родам ткани и органы матери. Макрофагальная (и литическая) активность ограничивает рост ворсин хориона, а также резко возрастает перед родами и способствует отторжению плаценты
Послеродовая регенерация эндометрия
После родов соединительная ткань эндометрия (на месте плаценты) регенерирует за счёт деятельности миофиброблас-тов, а эпителий - за счёт разрастания эпителия соседних областей эндометрия (где сохраняются донышки маточных желёз).
Слайд 34
Децидуальные клетки в строме эндометрия (см. стрелки)
Слайд 35Гормональная функция плаценты
Аналоги гормонов гипофиза
Эти гормоны образуются эпителием
хориона - симпластотрофобластом (особенно активно гормоны строидной природы) и цитотрофобластом
(пептидной природы). При этом они дополняют при беременности действие соответствующих гормонов гипофиза.
В частности, хориональный гонадотропин (ХГТ) вырабатывается клетками трофобласта ещё во время имплантации (тест-системы на определение беременности), попадает в большей степени в организм эмбриона и оказывает действие, близкое к действию ФСГ и ЛГ.
Плацентарный лактоген (ПЛГ), в основном, влияет на организм матери и стимулирует рост и функционирование жёлтого тела в её яичнике в первые недели беременности (пока сама плацента ещё не продуцирует половые гормоны). Видимо, в плаценте также синтезируются аналоги АКТГ и СТГ.
Слайд 36Гормональная функция плаценты
Женские половые гормоны
Эстрогены и прогестины тоже
вырабатываются симпласто-трофобластом ворсин хориона. Эта секреция компенсирует «дефицит» эстрогенов при
беременности (т.к. нет развивающихся фолликулов). Эстрогены начинают активно синтезироваться к середине беременности, а к концу беременности их образование возрастает ещё в несколько раз (в100-1000 разных фракций).
Прогестины подавляют сократительную активность миометрия, отчего образуются на протяжении почти всей беременности, но в конце её их выработка прекращается. Кроме того, прогестины попадают и в организм плода, где служат источником образования кортикостероидов.
Слайд 37Пупочный канатик
Плацента связана с плодом
пупочным канатиком,
образующимся из
амниотической ножки
По канатику проходят две пупочные артерии и одна
пупочная вена, несущие кровь плода к ворсинам хориона (артерии) или от них (вена). В первое время в его составе находятся также аллантоис (вдоль которого растут сосуды) и стебелёк желточного мешка. Затем эти образования редуцируются. С поверхности канатик покрыт амниотической оболочкой. Основу канатика составляет слизистая (или студенистая) соединительная ткань. Состав слизистой ткани: мукоциты (клетки типа фибробластов); в межклеточном веществе - большое количество гиалуроновой кислоты (полисахарида высокой полимерности). Благодаря такому составу, ткань имеет желеобразную консистенцию и высокую упругость. Отсюда - прежнее название слизистой ткани - вартонов студень. На поздних стадиях развития плода в студенистом веществе появляются рыхло расположенные коллагеновые волокна.
Слайд 38Антигенные и иммуногенные свойства плаценты.
Все клеточные и тканевые элементы,
входящие в состав плаценты., имеющие зародышевое и материнское происхождение (трофобласт,
децидуальные клетки, эритроциты, лейкоциты, гормоны), являются потенциальными антигенами. Определяют видоспецифические, групповые, тканево-органные, стадиоспецифические антигены и антигены гистосовместимости (ответственные за индукцию реакции трансплантационного иммунитета).
Ткани плаценты и плодных оболочек обладают дифференцированной групповой (по АВО-системе) антигенной специфичностью: в децидуальной оболочке содержатся А- и B-факторы крови матери, в амнионе — групповые антитела крови плода,
а ткань хориона не содержит антигенных веществ, определяемых в амнионе и в крови ребенка. Смысл: иммунологическая «инертность» плодной части плаценты в отношении материнского организма - важный фактор взаимозащиты матери и плода, предохраняющим их от развития иммуноконфликтных реакций
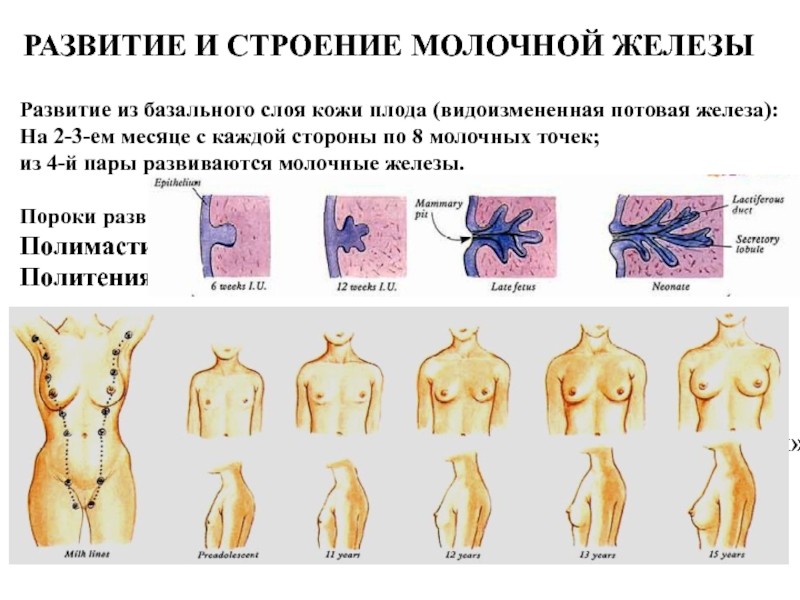
Слайд 43РАЗВИТИЕ И СТРОЕНИЕ МОЛОЧНОЙ ЖЕЛЕЗЫ
Развитие из базального слоя кожи плода
(видоизмененная потовая железа):
На 2-3-ем месяце с каждой стороны по 8
молочных точек;
из 4-й пары развиваются молочные железы.
Пороки развития –
Полимастия
Политения (образование и добавочного соска)
С 5-го месяца пролиферация эпителиальных тяжей
С 6-7-го месяца появление в них просветов, появление сосков
В периоде новорожденности под действием остатков в организме
новорожденного гормонов матери развивается «мастит новорожденных»
До пубертатного периода железы мальчиков и девочек имеют одинаковое
трубчатое строение
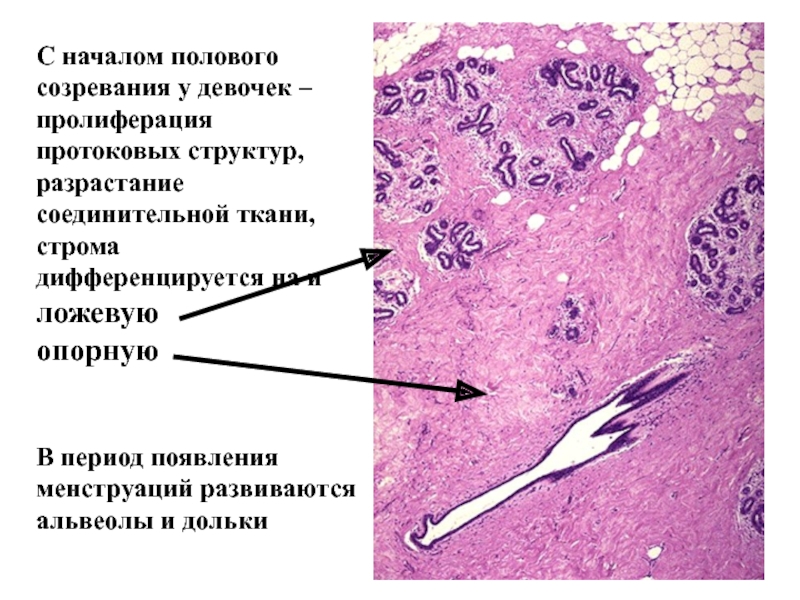
Слайд 44С началом полового созревания у девочек – пролиферация
протоковых структур,
разрастание соединительной ткани, строма
дифференцируется на и
ложевую
опорную
В период появления
менструаций развиваются альвеолы и дольки
Слайд 45Опорная строма
Секреторные клетки
Ложевая строма
Миоэпителиальные клетки
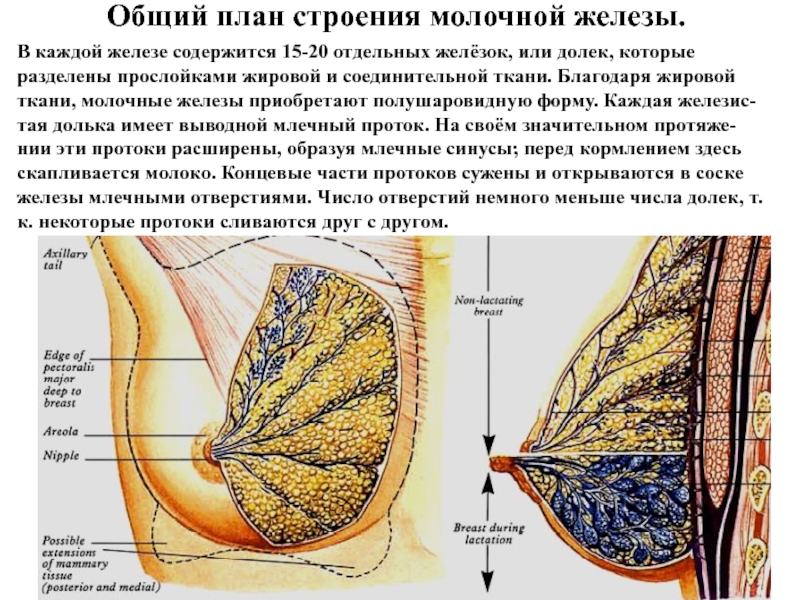
Слайд 46Общий план строения молочной железы.
В каждой железе содержится 15-20 отдельных
желёзок, или долек, которые разделены прослойками жировой и соединительной ткани.
Благодаря жировой ткани, молочные железы приобретают полушаровидную форму. Каждая железис-тая долька имеет выводной млечный проток. На своём значительном протяже-нии эти протоки расширены, образуя млечные синусы; перед кормлением здесь скапливается молоко. Концевые части протоков сужены и открываются в соске железы млечными отверстиями. Число отверстий немного меньше числа долек, т.к. некоторые протоки сливаются друг с другом.
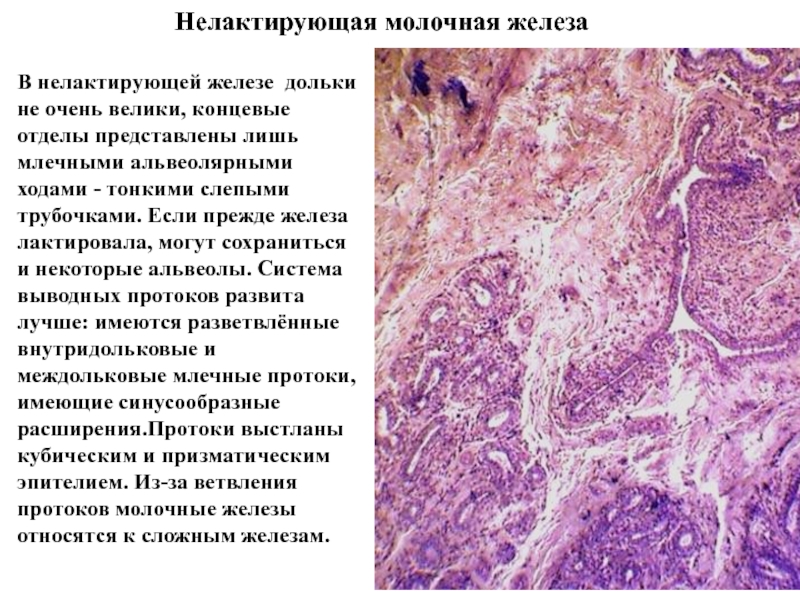
Слайд 47Нелактирующая молочная железа
В нелактирующей железе дольки не очень велики,
концевые отделы представлены лишь млечными альвеолярными ходами - тонкими слепыми
трубочками. Если прежде железа лактировала, могут сохраниться и некоторые альвеолы. Система выводных протоков развита лучше: имеются разветвлённые внутридольковые и междольковые млечные протоки, имеющие синусообразные расширения.Протоки выстланы кубическим и призматическим эпителием. Из-за ветвления протоков молочные железы относятся к сложным железам.
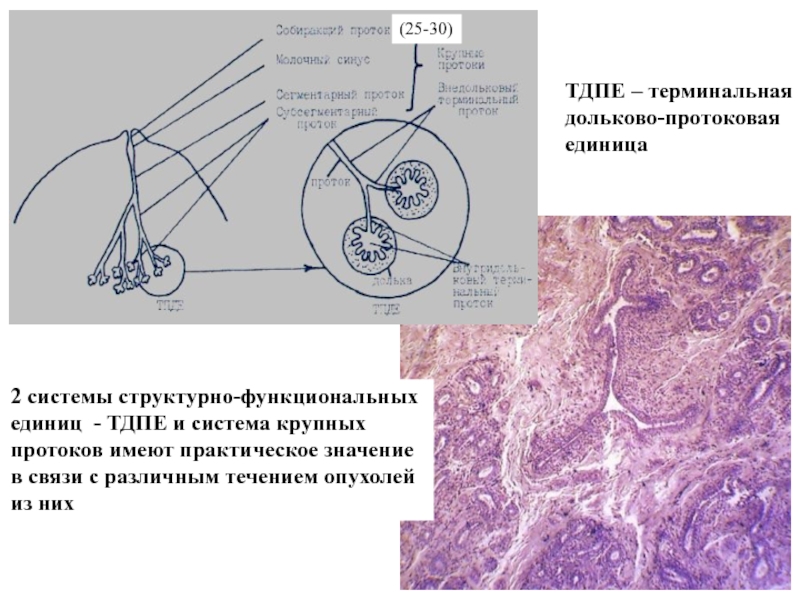
Слайд 48ТДПЕ – терминальная
дольково-протоковая
единица
2 системы структурно-функциональных
единиц - ТДПЕ
и система крупных
протоков имеют практическое значение
в связи с различным
течением опухолей
из них
(25-30)
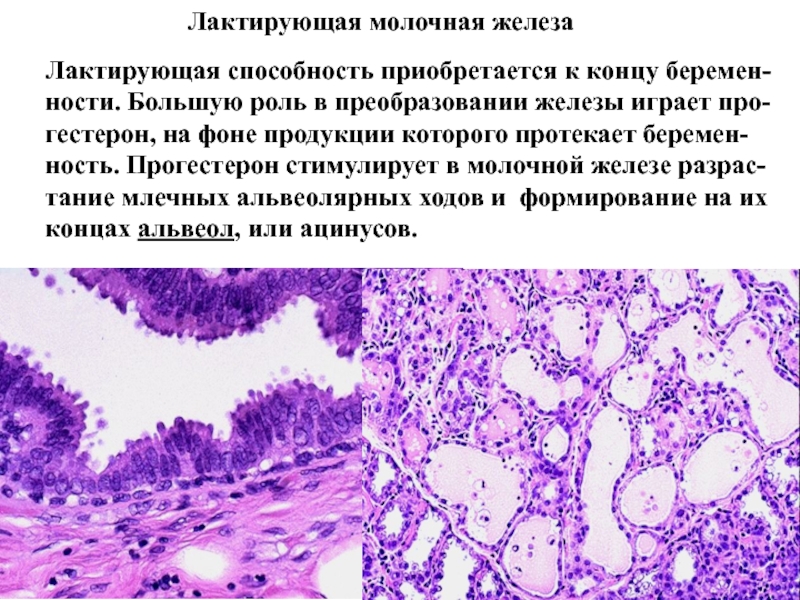
Слайд 49Лактирующая молочная железа
Лактирующая способность приобретается к концу беремен-ности. Большую
роль в преобразовании железы играет про-гестерон, на фоне продукции которого
протекает беремен-ность. Прогестерон стимулирует в молочной железе разрас-тание млечных альвеолярных ходов и формирование на их концах альвеол, или ацинусов.
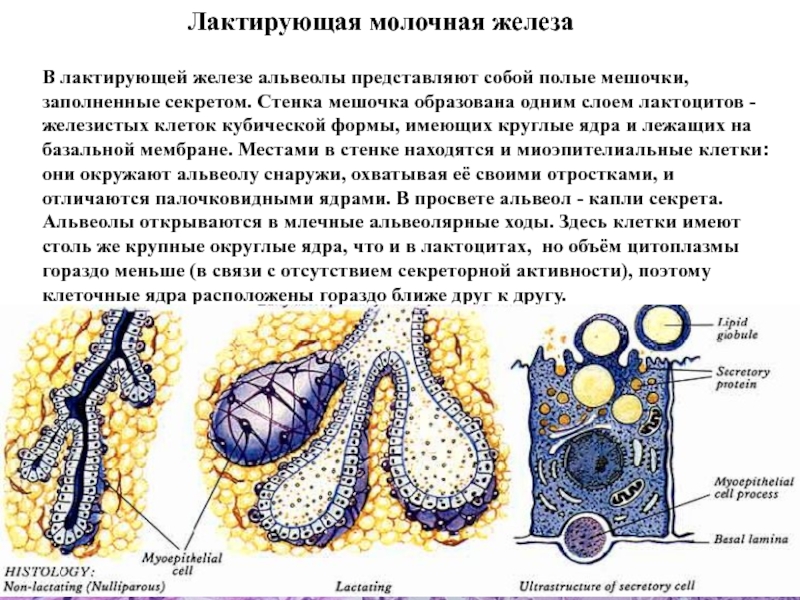
Слайд 50Лактирующая молочная железа
В лактирующей железе альвеолы представляют собой полые
мешочки, заполненные секретом. Стенка мешочка образована одним слоем лактоцитов -
железистых клеток кубической формы, имеющих круглые ядра и лежащих на базальной мембране. Местами в стенке находятся и миоэпителиальные клетки: они окружают альвеолу снаружи, охватывая её своими отростками, и отличаются палочковидными ядрами. В просвете альвеол - капли секрета. Альвеолы открываются в млечные альвеолярные ходы. Здесь клетки имеют столь же крупные округлые ядра, что и в лактоцитах, но объём цитоплазмы гораздо меньше (в связи с отсутствием секреторной активности), поэтому клеточные ядра расположены гораздо ближе друг к другу.
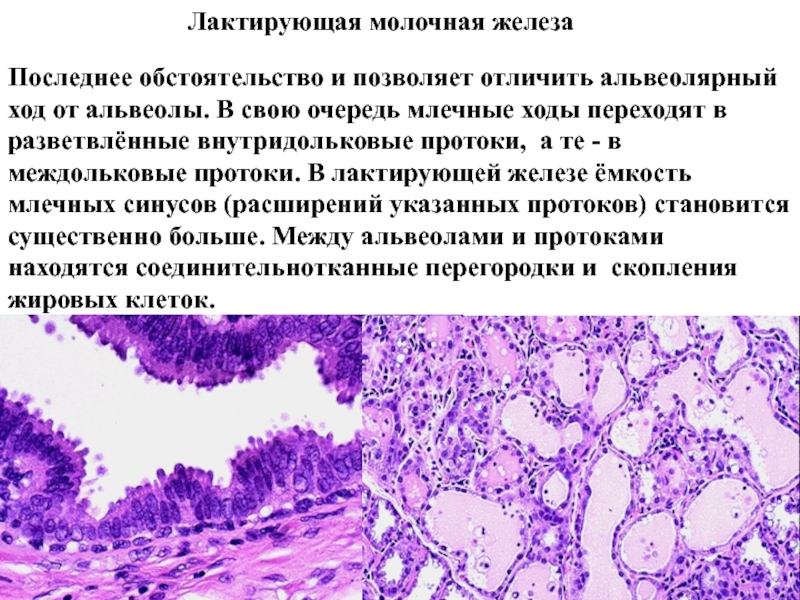
Слайд 51Лактирующая молочная железа
Последнее обстоятельство и позволяет отличить альвеолярный ход
от альвеолы. В свою очередь млечные ходы переходят в разветвлённые
внутридольковые протоки, а те - в междольковые протоки. В лактирующей железе ёмкость млечных синусов (расширений указанных протоков) становится существенно больше. Между альвеолами и протоками находятся соединительнотканные перегородки и скопления жировых клеток.
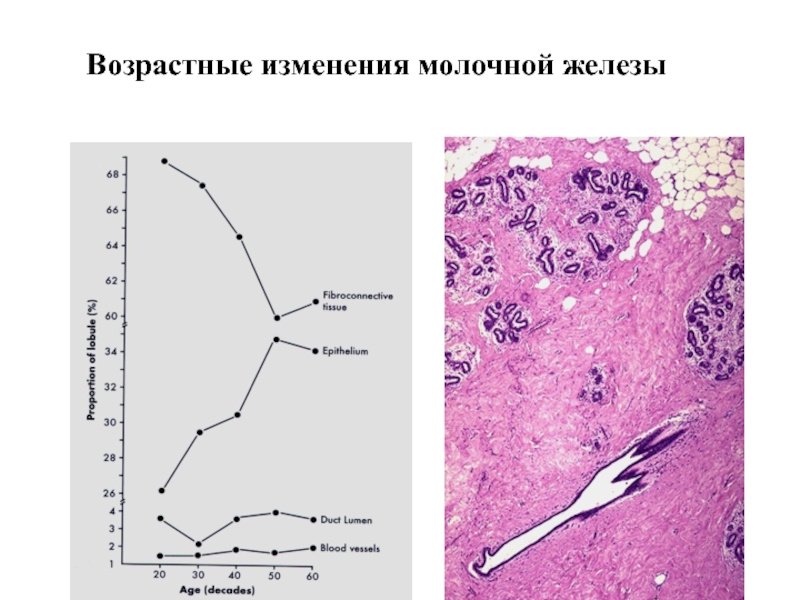
Слайд 52Возрастные изменения молочной железы
Слайд 53Сосок молочной железы
Толщу соска пронизывают млечные протоки: в основании
соска они ещё расширены (являясь продолжением млечных синусов), а затем
- суживаются и открываются на поверхности млечными отверстиями.
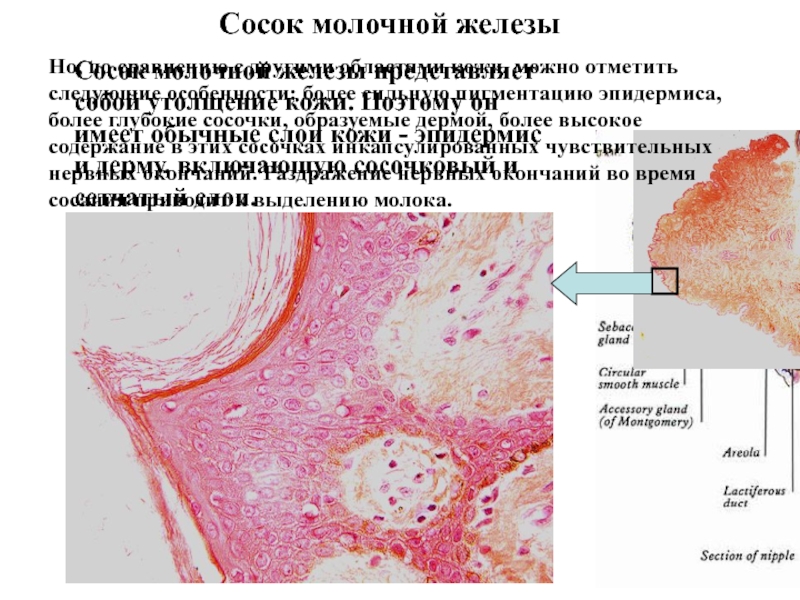
Слайд 54Сосок молочной железы
Сосок молочной железы представляет собой утолщение кожи.
Поэтому он имеет обычные слои кожи - эпидермис и дерму,
включающую сосочковый и сетчатый слои.
Но, по сравнению с другими областями кожи, можно отметить следующие особенности: более сильную пигментацию эпидермиса, более глубокие сосочки, образуемые дермой, более высокое содержание в этих сосочках инкапсулированных чувствительных нервных окончаний. Раздражение нервных окончаний во время сосания приводит к выделению молока.
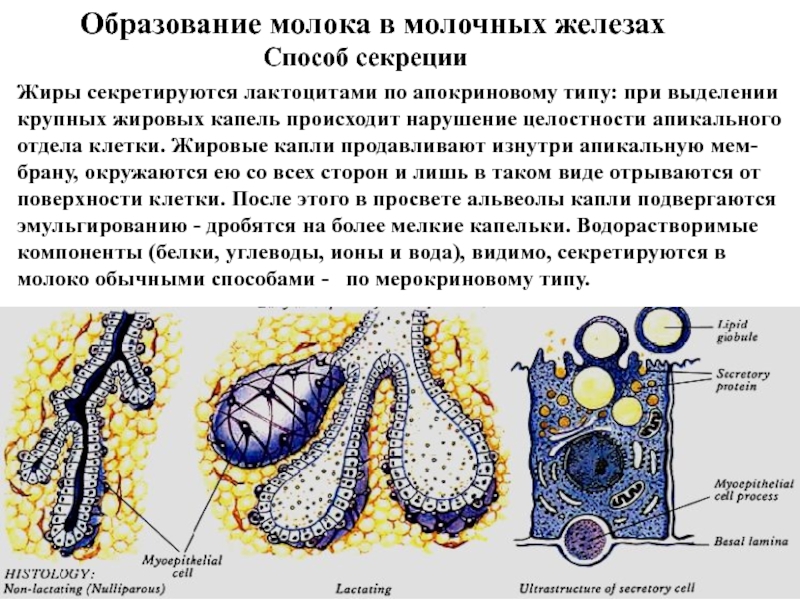
Слайд 55Образование молока в молочных железах
Способ секреции
Жиры секретируются лактоцитами
по апокриновому типу: при выделении крупных жировых капель происходит нарушение
целостности апикального отдела клетки. Жировые капли продавливают изнутри апикальную мем-брану, окружаются ею со всех сторон и лишь в таком виде отрываются от поверхности клетки. После этого в просвете альвеолы капли подвергаются эмульгированию - дробятся на более мелкие капельки. Водорастворимые компоненты (белки, углеводы, ионы и вода), видимо, секретируются в молоко обычными способами - по мерокриновому типу.
Слайд 56Состав молока
В результате секреторных процессов молоко приобретает следующий состав:
Слайд 57Ключевую роль играет лактотропный, или лютеотропный гормон (ЛТГ), или пролактин.
Он стимулирует образование прогестерона - в жёлтом теле яичника (во
второй половине менструального цикла) и также в плаценте (при беременности). Прогестерон способствует разрастанию альвеолярных ходов и формированию из них альвеол. Кроме того, ЛТГ непосредственно действует на молочные железы : стимулирует секреторную деятельность лактоцитов. В результате действия ЛТГ молоко накапливается в млечных синусах.
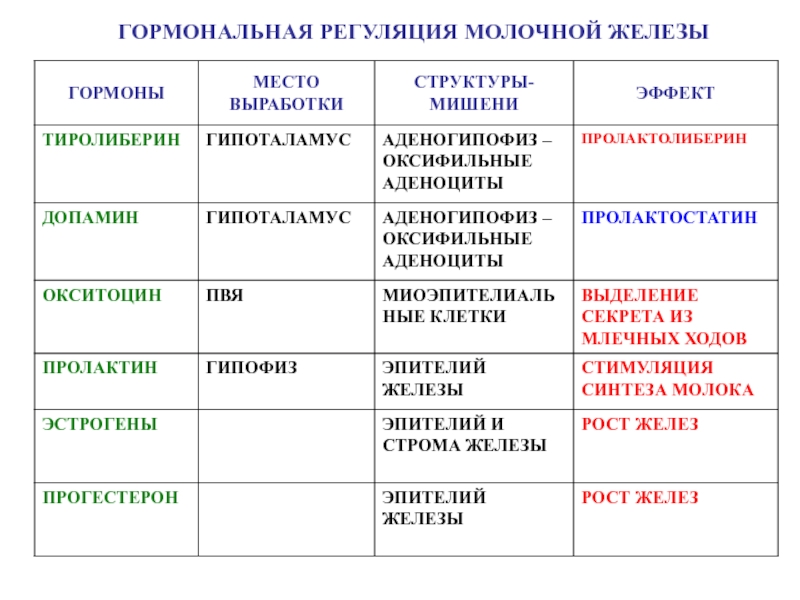
ГОРМОНАЛЬНАЯ РЕГУЛЯЦИЯ МОЛОЧНОЙ ЖЕЛЕЗЫ
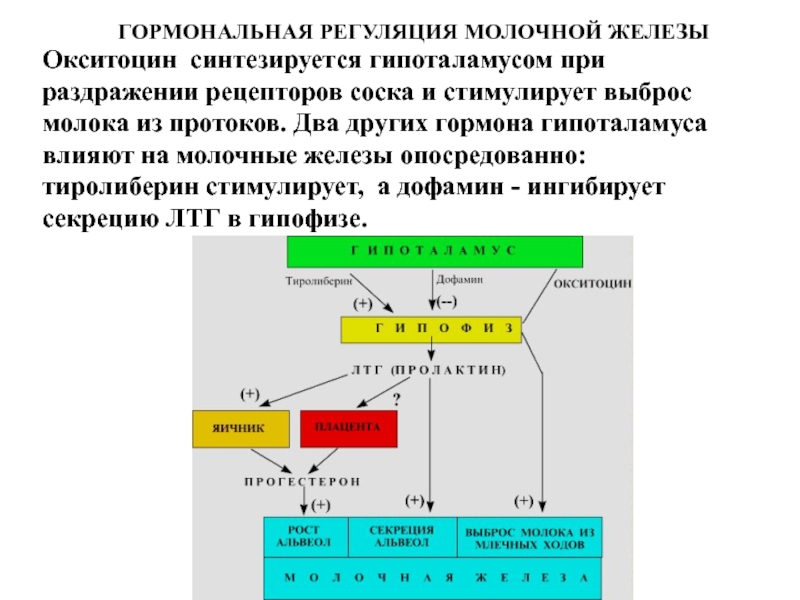
Слайд 58Окситоцин синтезируется гипоталамусом при раздражении рецепторов соска и стимулирует выброс
молока из протоков. Два других гормона гипоталамуса влияют на молочные
железы опосредованно: тиролиберин стимулирует, а дофамин - ингибирует секрецию ЛТГ в гипофизе.
ГОРМОНАЛЬНАЯ РЕГУЛЯЦИЯ МОЛОЧНОЙ ЖЕЛЕЗЫ
Слайд 59ГОРМОНАЛЬНАЯ РЕГУЛЯЦИЯ МОЛОЧНОЙ ЖЕЛЕЗЫ
Слайд 60Молекулярная таксономия рака молочной железы: подтипы опухолей различаются тем, какие цитокератины в них экспресси-руются
(базальные - плохо или люминальные-лучше), а во-вторых — наличием (плохо) или
отсутствием амплификации гена HER2 (лучше).
Люминальный подтип A (30—45 %): эстроген-зависимые малоагрессивные опухоли, избытка экспрессии рецепторов белка HER2 нет, наилучший прогноз;
Люминальный подтип B (14—18 %): эстроген-зависимые агрессивные опухоли, выражена амплификация онкогена HER2, значительно худший прогноз;
HER2-позитивный подтип (8—15 %): эстроген-независимые агрессивные опухоли, выражена амплификация онкогена HER2, повышенная вероятность негативного исхода заболевания;
«Triple negative» подтип (27—39 %): эстроген-независимые, прогестерон-независимые агрессивные опухоли, избытка экспрессии рецепторов белка HER2 нет, наихудшие показатели выживаемости.

![Эмбриогенез человека. Стадии эмбрионального развития. Формирование и развитие Человеческая популяция в количественном отношении поддерживается и увеличивается благодаря 15% клинически Человеческая популяция в количественном отношении поддерживается и увеличивается благодаря 15% клинически завершенных беременностей [Szulman А. Е., 1991].](/img/thumbs/a2c9ac3ff89f169c05a72bdfd38bfae7-800x.jpg)