Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ГБОУ ВПО РязГМУ Минздрава России КАРДИОМИОПАТИИ кафедра факультетской терапии
Содержание
- 1. ГБОУ ВПО РязГМУ Минздрава России КАРДИОМИОПАТИИ кафедра факультетской терапии
- 2. ОПРЕДЕЛЕНИЕ КАРДИОМИОПАТИИ – заболевания миокарда, приводящие к развитию миокардиальной дисфункции
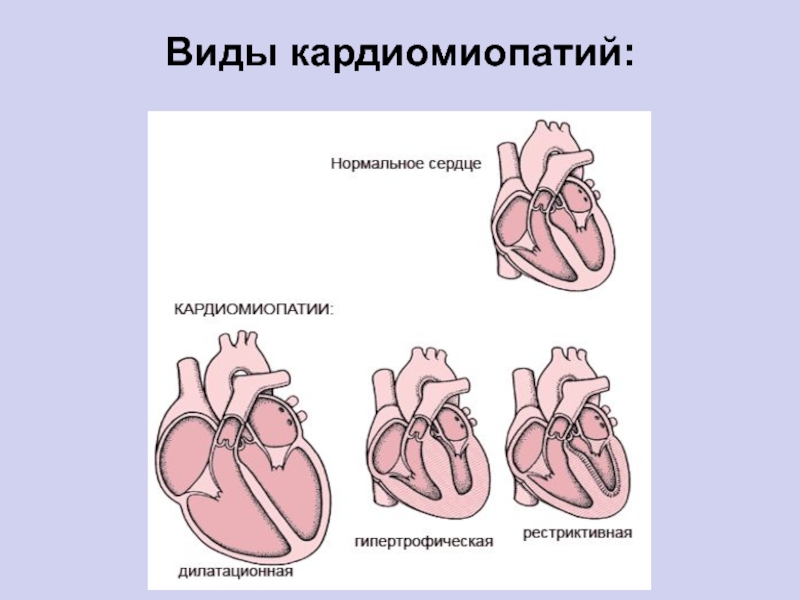
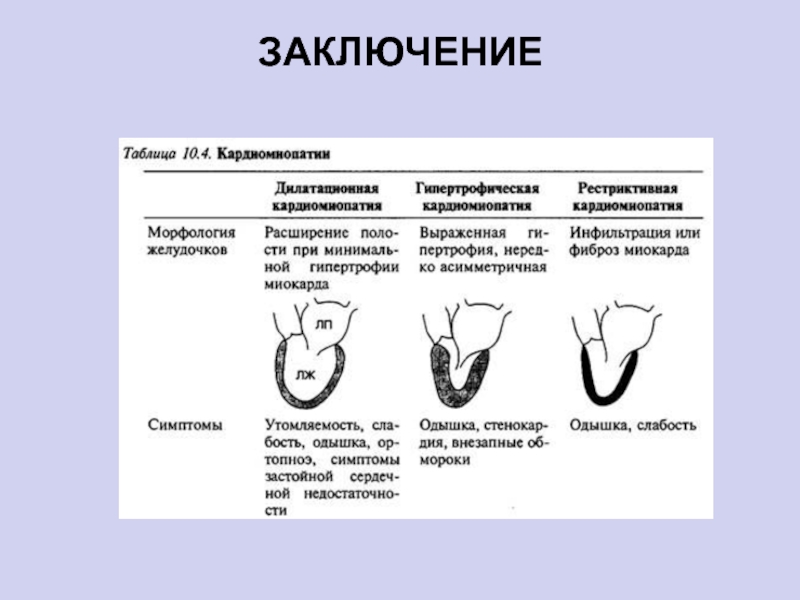
- 3. Виды кардиомиопатий (ВОЗ, 1995 г.):• дилатационная;• гипертрофическая;• рестриктивная;• аритмогенная дисплазия правого желудочка;• неклассифицируемая.
- 4. Виды кардиомиопатий:
- 5. Этиологическая классификация КМППервичные поражения миокардаИдиопатическиеСемейныеЭозинофильная эндомиокардиальная болезньЭндомиокардиальный
- 6. Дилатационная КМП —поражение миокарда, характеризующееся выраженным расширением камер
- 7. Этиология ДКМП56% - аутосомно-доминантный тип наследования 16%
- 8. Классификация ДКМП Идиопатическая кардиомиопатия. У 51% пациентов, которым
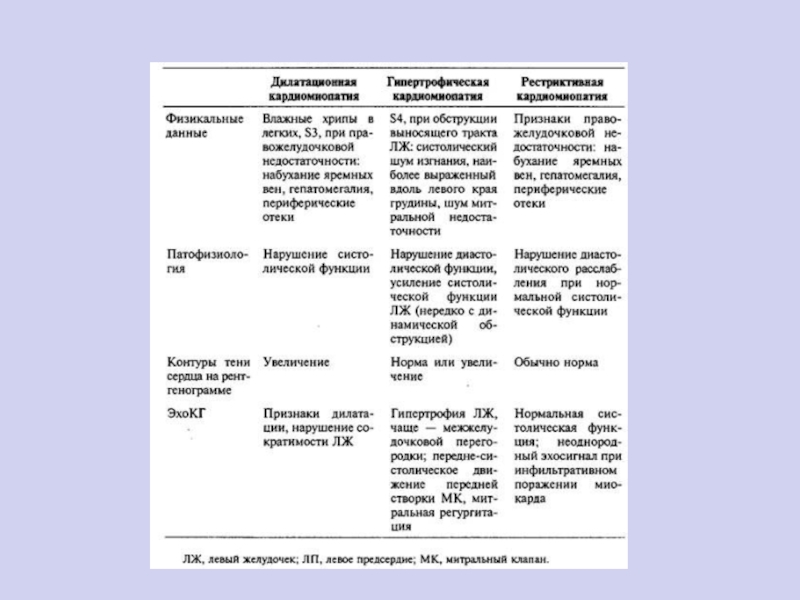
- 9. КЛИНИЧЕСКИЕ ПРИЗНАКИ ДКМП1. синдром левожелудочковой или бивентрикулярной ХСН 2. нарушения ритма и проводимости 3.тромбоэмболические осложнения
- 10. ЭКГ при ДКМП – желудочковые аритмии; – постоянная
- 11. ЭхоКГ при ДКМПдилатация полостей при практически нормальной
- 12. ХОЛТЕРОВСКОЕ МОНИТОРИРОВАНИЕ ЭКГчастая ЖЭ высоких градаций имеет
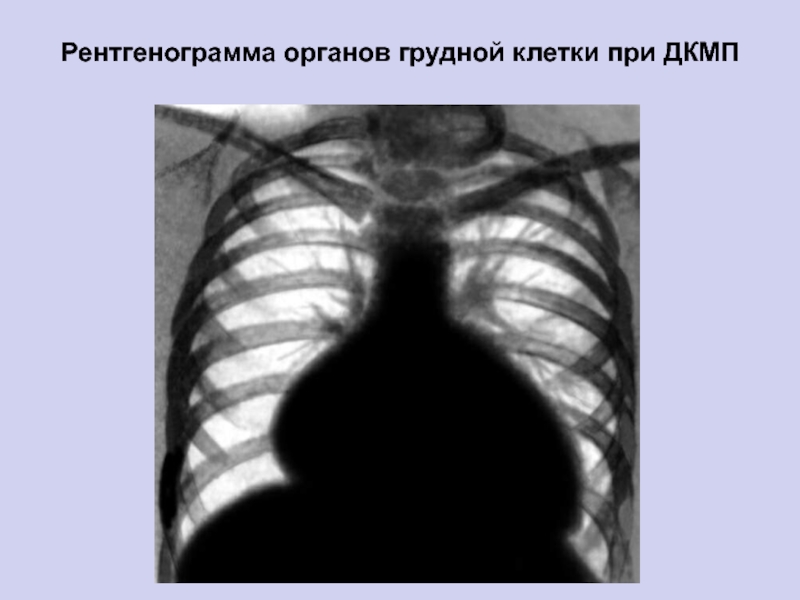
- 13. Рентгенограмма органов грудной клетки при ДКМП
- 14. Таким образом, диагностика ДКМП базируется не на
- 15. Отдельные виды дилатационных кардиомиопатий
- 16. СЕМЕЙНАЯ ДКМПхарактеризуется наиболее тяжелым течением, более ранним
- 17. Кардиомиопатия беременных Диагностические критерии заболевания: развитие сердечной недостаточности
- 18. Кардиомиопатия беременныхЧаще:после 30 лет, при многоплодной беременности,
- 19. У 9-40% больных послеродовой ДКМП в биопсийном
- 20. Алкогольная кардиомиопатия клинические признаки синдрома ДКМПЭхоКГ признаки
- 21. Ишемическая кардиомиопатиякардиомегалия при ИБС с нарушенной сократительной
- 22. Признаки ИКМПувеличение массы сердца (500-700 г),бивентрикулярная дилатация,
- 23. Цели лечения ДКМПлечение синдрома ХСНнарушений ритма сердцапрофилактика
- 24. ЛЕЧЕНИЕ ХСНИнгибиторы АПФ / СартаныВ-БлокаторыДиуретики (петлевые, тиазидные, антагонисты альдостерона)Сердечные гликозиды
- 25. ПРЕДУПРЕЖДЕНИЕ ТРОМБОЭМБОЛИЙнепрямые антикоагулянты (варфарин под контролем
- 26. коагулометр CoaguChek
- 27. Этиотропное лечение ДКМПЛечение ИБСЛечение эндокринопатийЭлектролитные нарушения (калий, магний, фосфаты, кальций)Коррекция питания (белок, тиамин, селен, карнитин)
- 28. Факторы риска внезапной сердечной смерти устойчивая желудочковая тахикардия; синкопальные
- 29. Двухлетняя выживаемость при ДКМП семейная форма - 36%, вирусная/иммунная – 50%, алкогольная – 79%.
- 30. ГИПЕРТРОФИЧЕСКАЯ КАРДИОМИОПАТИЯ наследственно-обусловленное заболевание, характеризующееся ассиметричной гипертрофией миокарда
- 31. классификацияОбструктивная ГКМП – 25% (ИГСС)Необструктивная ГКМП – 75 %
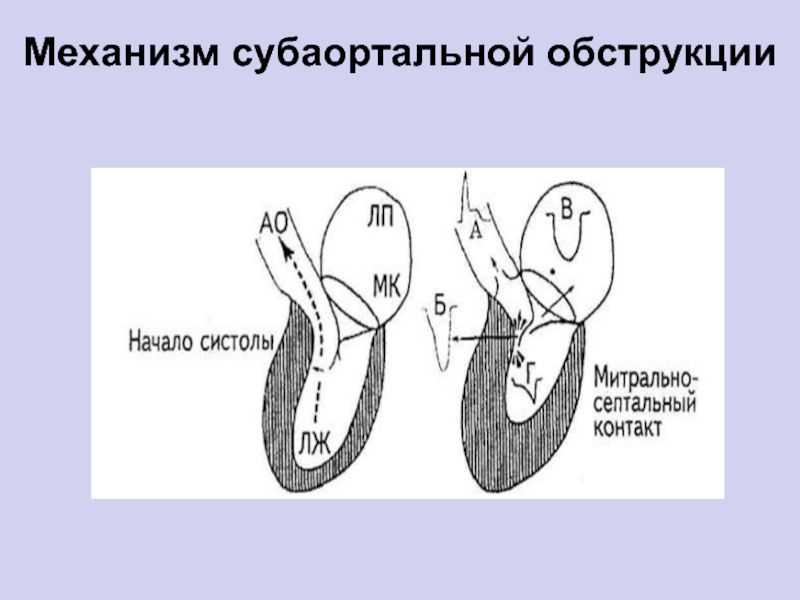
- 32. Патогенез ГКМП● Гипертрофия межжелудочковой перегородки. ● Обструкция выходного
- 33. Механизм субаортальной обструкции
- 34. КЛИНИЧЕСКАЯ КАРТИНА ГКМПболь в грудной
- 35. Варианты течения ГКМПСтабильное доброкачественноеВнезапная смертьПрогрессирующее течениеКонечная стадия
- 36. ЭКГ при ГКМПгипертрофия ЛЖ, изменения сегмента ST
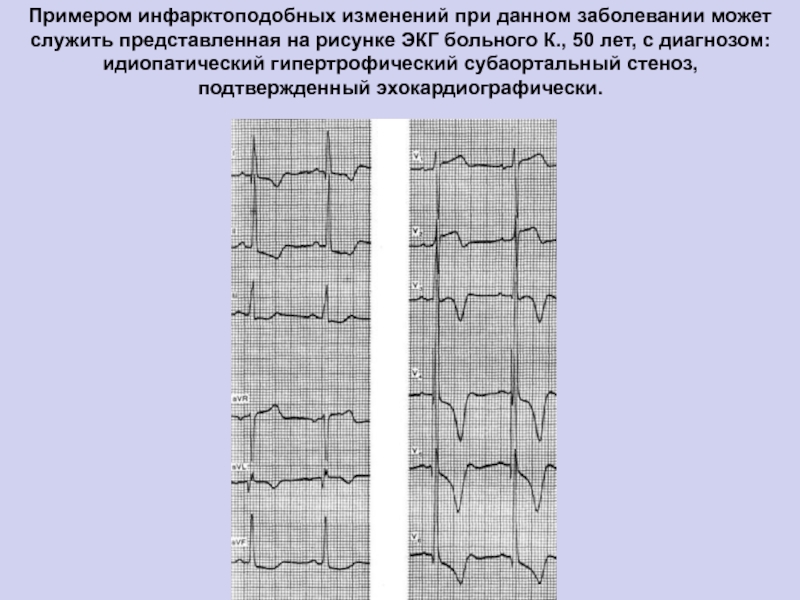
- 37. Примером инфарктоподобных изменений при данном заболевании может
- 38. ЭхоКГ – золотой стандарт диагностики Ассиметричная гипертрофия миокарда
- 39. Клинико-физиологическая классификация (NYHA)1ст. - ГД не более
- 40. Градиент давления внутри левого желудочкаУвеличивается –
- 41. Внезапная смерть при ГКМПМолодой возраст (моложе 30
- 42. Инфекционный эндокардит – осложнение ГКМП
- 43. Фармакотерапия ГКМП β-АдреноблокаторыУдлиняют диастолуУменьшают потребность в кислородеПредупреждают обструкцию ЛЖ при нагрузкеПредпочтительны при обструктивной форме
- 44. верапамилУлучшает диастолическую функциюУменьшает ишемию миокардаПредпочтителен при необструктивной форме
- 45. дизапирамидСнижает одышку, синкопе, приступы стенокардии при ИГСС – отрицательное инотропное действиеСнижение постнагрузки
- 46. ИАПФСнижение гипертрофии миокарда ЛЖУлучшение диастолической функции
- 47. амиодаронЛечение и профилактика желудочковых и наджелудочковых аритмийСнижение сократимости и ишемии миокарда
- 48. Препараты других групп При наличии ФП - антикоагулянты
- 49. При обструктивной ГКМП противопоказаны Нифедипин Нитраты Дигоксин Диуретики
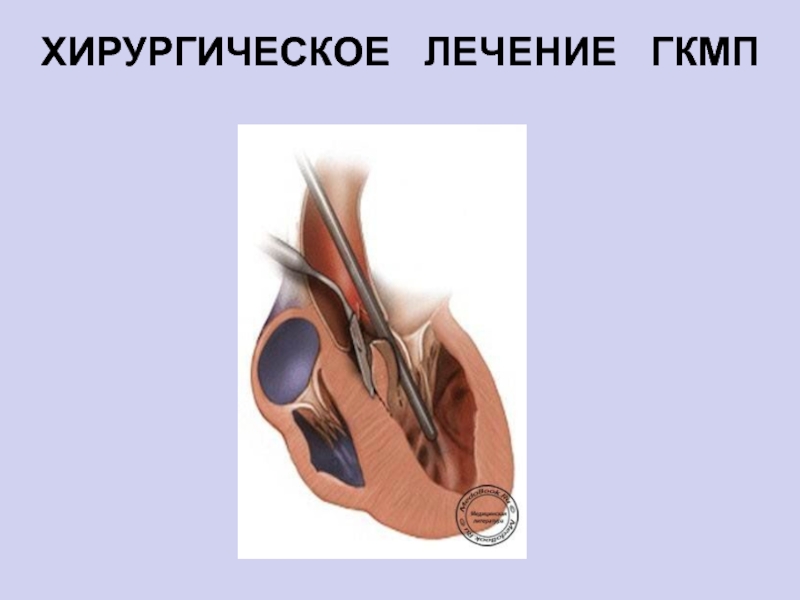
- 50. Хирургическое лечениеОперация миотомии-миэктомии (W.Cleland 1963 г) протезирование
- 51. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ГКМП
- 52. РЕСТРИКТИВНАЯ КАРДИОМИОПАТИЯ— редкая форма КМП, характеризующаяся нарушением
- 53. Причины рестриктивных изменений в миокарде Миокардиальные: Неинфильтративные:идиопатическая РКМП;семейная КМП;гипертрофическая
- 54. Экг-признаки РКМПГипертрофия ЛЖИзменение сегмента ST и зубца TНарушения внутрижелудочковой проводимости аритмииНизкий вольтаж QRS - амилоидоз
- 55. ЭхоКГ при РКМПНормальная систолическая функция,Нарушение диастолической функцииЛегочная
- 56. Лечение РКМПЛечение ХСНАнтиаритмическое лечениеАнтикоагулянты непрямого действияДефероксамин при
- 57. Аритмогенная дисплазия ПЖхарактеризуется прогрессирующим замещением (вначале очаговым,
- 58. семейный характер с аутосомно-доминантным типом наследования и
- 59. ЗАКЛЮЧЕНИЕ
- 60. Слайд 60
- 61. СПАСИБО ЗА ВНИМАНИЕ
- 62. Скачать презентанцию
ОПРЕДЕЛЕНИЕ КАРДИОМИОПАТИИ – заболевания миокарда, приводящие к развитию миокардиальной дисфункции
Слайды и текст этой презентации
Слайд 1ГБОУ ВПО РязГМУ Минздрава России
КАРДИОМИОПАТИИ
кафедра факультетской терапии
доцент Соловьева А.В.
Слайд 2ОПРЕДЕЛЕНИЕ
КАРДИОМИОПАТИИ – заболевания миокарда, приводящие к развитию миокардиальной
дисфункции
Слайд 3Виды кардиомиопатий (ВОЗ, 1995 г.):
• дилатационная;
• гипертрофическая;
• рестриктивная;
• аритмогенная дисплазия правого
желудочка;
• неклассифицируемая.
Слайд 5Этиологическая классификация КМП
Первичные поражения миокарда
Идиопатические
Семейные
Эозинофильная эндомиокардиальная болезнь
Эндомиокардиальный фиброз
Вторичные (специфические) кардиомиопатии
Воспалительные
(инфекционные, аутоиммунные)
Ишемическая
Гипертоническая
Метаболические (эндокринные, болезни накопления, гемохроматоз, электролитные нарушения, нарушения питания,
амилоидоз)При системных заболеваниях соединительной ткани (СКВ, УП, РА, ССД)
При нейро-мышечных заболеваниях
При аллергических и токсических реакциях(алкоголь,металлы, лекарства)
При беременности
Слайд 6Дилатационная КМП
—поражение миокарда, характеризующееся выраженным расширением камер сердца со снижением
систолической функции левого и правого желудочков.
КОД ПО МКБ-10
I 42.0. Дилатационная кардиомиопатия.
I 42.8.
Другие кардиомиопатии.I 42.9. Кардиомиопатия неуточнённая.
Слайд 7Этиология ДКМП
56% - аутосомно-доминантный тип наследования
16% - аутосомно-рецессивный
10%
- Х-сцепленный тип наследования
Слайд 8Классификация ДКМП
Идиопатическая кардиомиопатия. У 51% пациентов, которым выполняли эндомиокардиальную биопсию.
Вторичная
кардиомиопатия.
по данным эндомиокардиальной биопсии:
воспалительная (9%);
ишемическая (8%);
кардиомиопатия беременных и родильниц (4,5%);
гипертензивная
(4%);при амилоидозе (3%);
при ВИЧ-инфекции (3%);
при хроническом алкоголизме (3%).
Слайд 9КЛИНИЧЕСКИЕ ПРИЗНАКИ ДКМП
1. синдром левожелудочковой или бивентрикулярной ХСН
2. нарушения
ритма и проводимости
3.тромбоэмболические осложнения
Слайд 10ЭКГ при ДКМП
– желудочковые аритмии;
– постоянная форма мерцательной аритмии;
–
блокада левой ножки пучка Гиса;
– признаки гипертрофии желудочков и
предсердий;– неспецифические изменения сегмента ST и зубца T;
– иногда зубцы Q – как результат диффузного кардиосклероза;
– блокада правой ножки пучка Гиса при ДКМП встречается крайне редко и обычно непостоянная.
Слайд 11ЭхоКГ при ДКМП
дилатация полостей при практически нормальной толщине стенок
диффузное
снижение сократительной способности миокарда
снижение фракции выброса (45-50%)
признаки недостаточности АВ-клапанов
тромбы
в полости желудочковP.S. Исключают другие причины кардиомегалии
Слайд 12ХОЛТЕРОВСКОЕ МОНИТОРИРОВАНИЕ ЭКГ
частая ЖЭ высоких градаций имеет место практически у
всех больных ДКМП,
короткие «пробежки» желудочковой тахикардии - у 15-60%
пароксизмы желудочковой тахикардии - у 5-10% больных.
Слайд 14 Таким образом,
диагностика ДКМП базируется
не на выявлении специфических симптомов,
а на исключении других заболеваний,
которые могут приводить к бивентрикулярной
сердечной недостаточности.Слайд 16СЕМЕЙНАЯ ДКМП
характеризуется наиболее тяжелым течением,
более ранним появлением симптомов и
признаков ХСН
худшим прогнозом
Основная причина гибели пациентов с семейной ДКМП
-внезапная смерть, а с несемейной - застойная сердечная недостаточность. Слайд 17Кардиомиопатия беременных
Диагностические критерии заболевания:
развитие сердечной недостаточности в течение последнего
месяца беременности или в течение 3 мес после родоразрешения;
отсутствие ранее
заболевания сердца;отсутствие чётко установленной причины сердечной недостаточности.
Слайд 18Кардиомиопатия беременных
Чаще:
после 30 лет,
при многоплодной беременности,
при наличии ожирения,
у женщин негроидной расы.
Смертность достигает 25–50%.
Полное восстановление функции
миокарда происходит в течение 6 мес. Высокий риск его рецидива при повторной беременности.
Слайд 19 У 9-40% больных послеродовой ДКМП
в биопсийном материале выявляются признаки
перенесенного миокардита, которые также были подтверждены серологическими исследованиями, свидетельствующими о
перенесенной вирусной инфекции
Слайд 20Алкогольная кардиомиопатия
клинические признаки синдрома ДКМП
ЭхоКГ признаки ДКМП
Факт злоупотребления, связь
обострений с алкогольными эксцессами
Внешние стигматы хр. Алкогольной интоксикации
Висцеральные проявления хр.алкоголизма
Исключение
других заболеванийПовышение в крови безуглеводистого трансферрина
(при регулярном приеме >60г этанола/сут)
Слайд 21Ишемическая кардиомиопатия
кардиомегалия при ИБС с нарушенной сократительной функцией, необъяснимой степенью
ИБС или ишемическим поражением,
58% от общего числа больных с клинически
выраженными формами ИБС,возраст больных в среднем - 45 лет,
более 90% пациентов мужчины,
I25.5 Ишемическая кардиомиопатия.
Слайд 22Признаки ИКМП
увеличение массы сердца (500-700 г),
бивентрикулярная дилатация, не связанная с
формированием аневризмы,
тяжелое атеросклеротическое поражение венечных артерий,
диспропорциональное истончение стенок
левого желудочка. Слайд 23Цели лечения ДКМП
лечение синдрома ХСН
нарушений ритма сердца
профилактика внезапной смерти
предупреждение тромбоэмболических
осложнений
улучшение качества жизни, увеличение продолжительности жизни
Слайд 24ЛЕЧЕНИЕ ХСН
Ингибиторы АПФ / Сартаны
В-Блокаторы
Диуретики (петлевые, тиазидные, антагонисты альдостерона)
Сердечные гликозиды
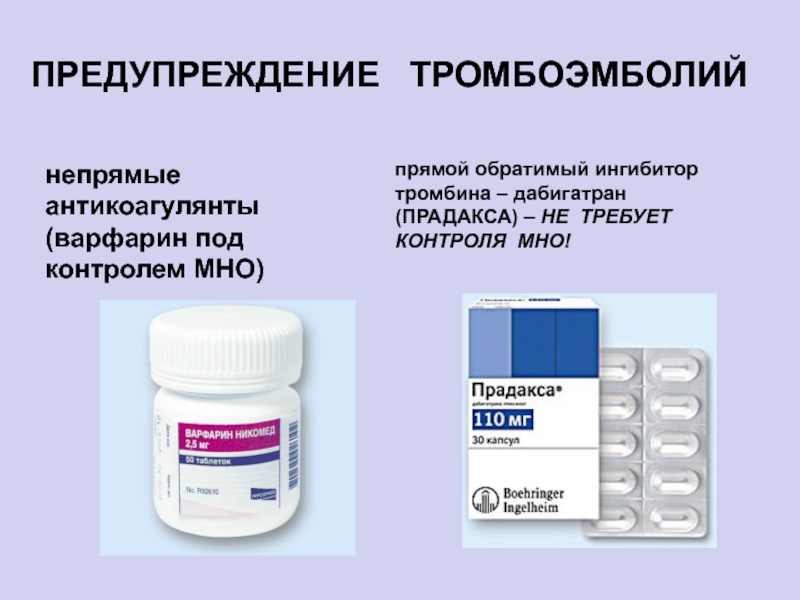
Слайд 25ПРЕДУПРЕЖДЕНИЕ ТРОМБОЭМБОЛИЙ
непрямые антикоагулянты (варфарин под контролем МНО)
прямой обратимый ингибитор
тромбина – дабигатран (ПРАДАКСА) – НЕ ТРЕБУЕТ КОНТРОЛЯ МНО!
Слайд 27Этиотропное лечение ДКМП
Лечение ИБС
Лечение эндокринопатий
Электролитные нарушения
(калий, магний, фосфаты, кальций)
Коррекция
питания
(белок, тиамин, селен, карнитин)
Слайд 28Факторы риска внезапной сердечной смерти
устойчивая желудочковая тахикардия;
синкопальные состояния;
снижение фракции выброса
левого желудочка;
неустойчивая желудочковая тахикардия.
Framingham: через 5 лет от начала КМП
умирает 42 % женщин и 62 % мужчин.
Слайд 29Двухлетняя выживаемость при ДКМП
семейная форма - 36%,
вирусная/иммунная –
50%,
алкогольная – 79%.
Слайд 30ГИПЕРТРОФИЧЕСКАЯ КАРДИОМИОПАТИЯ
наследственно-обусловленное заболевание, характеризующееся ассиметричной гипертрофией миокарда левого и/или правого
желудочка с распространением на МЖП.
КОД ПО МКБ-10
I 42.1. Обструктивная гипертрофическая
кардиомиопатия.I 42.2. Другая гипертрофическая кардиомиопатия.
Слайд 32Патогенез ГКМП
● Гипертрофия межжелудочковой перегородки.
● Обструкция выходного отдела левого желудочка.
● Нарушение расслабления миокарда левого желудочка.
● Ишемия миокарда.
Слайд 34КЛИНИЧЕСКАЯ КАРТИНА ГКМП
боль в грудной клетке стенокардического или
кардиалгического характера,
одышкА в покое или при физической нагрузке,
нарушения
ритма сердца (перебои, сердцебиение), приступы головокружения, обморочные состояния, особенно выраженные при распространенной гипертрофии ЛЖ и внутрижелудочковой обструкции.
Слайд 35Варианты течения ГКМП
Стабильное доброкачественное
Внезапная смерть
Прогрессирующее течение
Конечная стадия – дальнейшее прогрессирование
ХСН
Развитие ФП и связанных с ней осложнений, в частности ТЭ
Слайд 36ЭКГ при ГКМП
гипертрофия ЛЖ,
изменения сегмента ST и зубца Т,
наличие
патологических зубцов Q,
неполная блокада ножек пучка Гиса,
аритмии (желудочковая тахикардия,
фибрилляция предсердий).Слайд 37Примером инфарктоподобных изменений при данном заболевании может служить представленная на
рисунке ЭКГ больного К., 50 лет, с диагнозом: идиопатический гипертрофический
субаортальный стеноз, подтвержденный эхокардиографически.Слайд 38ЭхоКГ – золотой стандарт диагностики
Ассиметричная гипертрофия миокарда левого желудочка сужение
полости ЛЖ (МЖП:ЗСЛЖ=1,6:1, при толщине >13мм)
Обструкция выносящего отдела левого желудочка.
Диагностически значимым считают градиент более 30 мм рт.ст. Передне-систолическое движение передней створки митрального клапана.
Дилатация левого предсердия, митральная регургитация, дилатация ЛЖ.
Слайд 39Клинико-физиологическая классификация (NYHA)
1ст. - ГД не более 25 мм.рт.ст,
жалоб нет
2ст. - ГД до 36 мм.рт.ст.
жалобы
при нагрузке3ст. - ГД до 44 мм.рт.ст. одышка, сердцебиения, стенокардия синкопальные состояния
4ст. - ГД более 80 мм.рт.ст.
Слайд 40Градиент давления
внутри левого желудочка
Увеличивается –
↓ полости ЛЖ(тахиаритмия, нитраты,
диуретики, проба Вальсальвы)
↑ сократимости ЛЖ (гликозиды)
↓ посленагрузки (вазодилататоры)
Слайд 41Внезапная смерть при ГКМП
Молодой возраст (моложе 30 лет)
Обмороки
Внезапная смерть близких
родственников в анамнезе (ВС определена генетически!)
Бессимптомная ЖТ при Холтеровском мониторировании
ЭКГГКМП вследствие мутации гена тропонина Т
Слайд 43Фармакотерапия ГКМП
β-Адреноблокаторы
Удлиняют диастолу
Уменьшают потребность в кислороде
Предупреждают обструкцию ЛЖ при нагрузке
Предпочтительны
при обструктивной форме
Слайд 44верапамил
Улучшает диастолическую функцию
Уменьшает ишемию миокарда
Предпочтителен при необструктивной форме
Слайд 45дизапирамид
Снижает одышку, синкопе, приступы стенокардии при ИГСС – отрицательное инотропное
действие
Снижение постнагрузки
Слайд 47амиодарон
Лечение и профилактика желудочковых и наджелудочковых аритмий
Снижение сократимости и ишемии
миокарда
Слайд 48Препараты других групп
При наличии ФП - антикоагулянты из-за повышенного риска
тромбоэмболических осложнений.
В случае планируемых
хирургических манипуляций для профилактики инфекционного эндокардита необходим приём антибиотиков.Препараты для лечения ХСН:
ингибиторы АПФ, β-адреноблокаторы, диуретики, антагонисты альдостерона, сердечные гликозиды,
блокаторы рецепторов ангиотензина II.
Слайд 50Хирургическое лечение
Операция миотомии-миэктомии (W.Cleland 1963 г)
протезирование митрального клапана
Последовательная двухкамерная
ЭКС из правого предсердия и верхушки ПЖ
Слайд 52РЕСТРИКТИВНАЯ КАРДИОМИОПАТИЯ
— редкая форма КМП, характеризующаяся нарушением диастолического наполнения желудочков
вследствие их ригидности при отсутствии их значимой гипертрофии или дилатации
и нормальной сократительной способности.КОД ПО МКБ-10
I 42.3. Эндомиокардиальная (эозинофильная) болезнь.
I 42.4. Эндомиокардиальный фиброэластоз.
I 42.5. Другая рестриктивная кардиомиопатия.
Слайд 53Причины рестриктивных изменений в миокарде
Миокардиальные:
Неинфильтративные:
идиопатическая РКМП;
семейная КМП;
гипертрофическая КМП;
склеродермия;
эластома (pseudoxantoma elastica);
диабетическая
КМП.
Инфильтративные:
амилоидоз;
саркоидоз;
жировая инфильтрация;
болезнь Гоше;
болезнь Фабри.
Болезни накопления:
гемохроматоз;
гликогенозы.
Эндомиокардиальные:
эндомиокардиальный фиброз;
гиперэозинофильный синдром
карциноид;
метастатическое поражение;
радиационное облучение;
токсические эффекты
антрациклина (доксорубицин);лекарственные средства (препараты ртути, серотонин, эрготамин).
Слайд 54Экг-признаки РКМП
Гипертрофия ЛЖ
Изменение сегмента ST и зубца T
Нарушения внутрижелудочковой проводимости
аритмии
Низкий вольтаж QRS - амилоидоз
Слайд 55ЭхоКГ при РКМП
Нормальная систолическая функция,
Нарушение диастолической функции
Легочная гипертензия
Толщина стенок ↑
при амилоидозе и лимфоме
P.S. Малоинформативно для исключения констриктивного перикардита
Слайд 56Лечение РКМП
Лечение ХСН
Антиаритмическое лечение
Антикоагулянты непрямого действия
Дефероксамин при гемохроматозе
Преднизолон при эндомиокардиальном
фиброзе с эозинофилией + противоопухолевые (гидроксимочевина)
Гликозиды не эффективны!
Слайд 57Аритмогенная дисплазия ПЖ
характеризуется прогрессирующим замещением (вначале очаговым, затем диффузным) миокарда
правого желудочка жировой и соединительной тканью и проявляется желудочковыми аритмиями
и внезапной смертью.В поздних стадиях патологический процесс может распространяться на левый желудочек.
Слайд 58семейный характер с аутосомно-доминантным типом наследования и неполной пенетрантностью (в
пределах 12-25)%.
2. пенетрантность значительно выше в провинции Наксос (Греция)
она достигает 90%, а при так называемой венецианской кардиомиопатии превышает 50%. 3. Имеются наблюдения аутосомно-рецессивного наследования.