Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ГЕМОБЛАСТОЗЫ: ОБЩИЕ ПРЕДСТАВЛЕНИЯ ОБ ЭТИОПАТОГЕНЕЗЕ. ОСТРЫЕ ЛЕЙКОЗЫ: ПАТОГЕНЕЗ,
Содержание
- 1. ГЕМОБЛАСТОЗЫ: ОБЩИЕ ПРЕДСТАВЛЕНИЯ ОБ ЭТИОПАТОГЕНЕЗЕ. ОСТРЫЕ ЛЕЙКОЗЫ: ПАТОГЕНЕЗ,
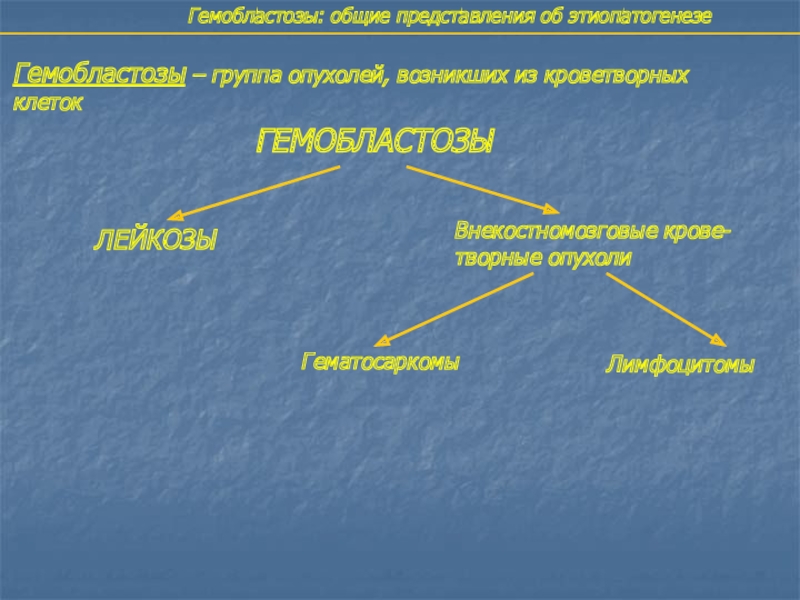
- 2. Гемобластозы – группа опухолей, возникших из кроветворных клетокГЕМОБЛАСТОЗЫЛЕЙКОЗЫВнекостномозговые крове-творные опухоли ГематосаркомыЛимфоцитомы
- 3. В патогенезе любых гемобластозов существует ряд общих
- 4. ПРИНЦИПЫ КЛАССИФИКАЦИИ ГЕМОБЛАСТОЗОВ1. В зависимости от преимущественной
- 5. Острые лейкозыОстрые лейкозы – группа гемобластозов, характери-зующихся
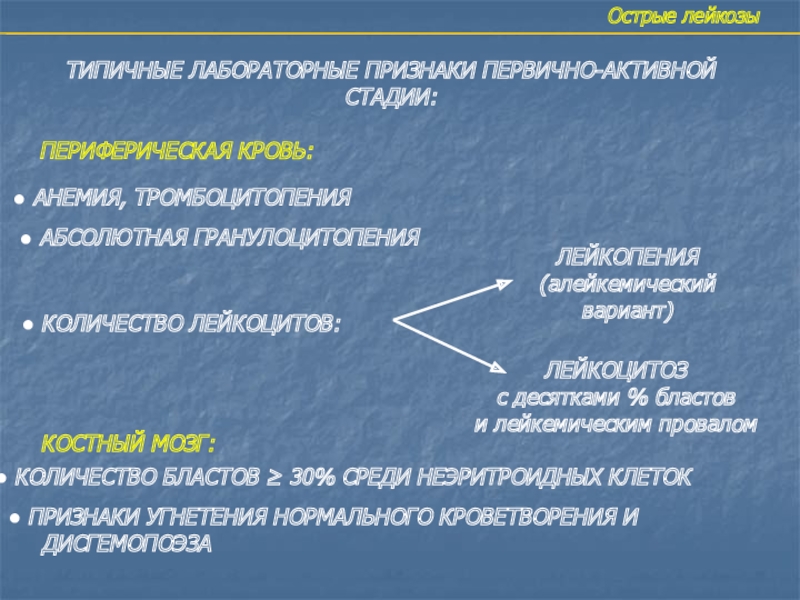
- 6. Острые лейкозыТИПИЧНЫЕ ЛАБОРАТОРНЫЕ ПРИЗНАКИ ПЕРВИЧНО-АКТИВНОЙСТАДИИ:ПЕРИФЕРИЧЕСКАЯ КРОВЬ: АНЕМИЯ,
- 7. Острые лейкозы3. Ремиссия – устанавливается по следующим
- 8. Острые лейкозыС – ФИЗИКАЛЬНЫЕ ДАННЫЕ:С1 – Признаки
- 9. Острые лейкозы4а – Выздоровление - полная ремиссия
- 10. Острые лейкозыСогласно FAB-классификации, все лейкозы подразделяются на
- 11. Острые нелимфобластные лейкозыМ0 – недифференцируемый лейкоз –
- 12. Острые нелимфобластные лейкозыВ костном мозге обнаруживаются 2
- 13. Острые нелимфобластные лейкозыЦИТОХИМИЧЕСКИЕ РЕАКЦИИ1. Миелопероксидаза локализуется преимущественно
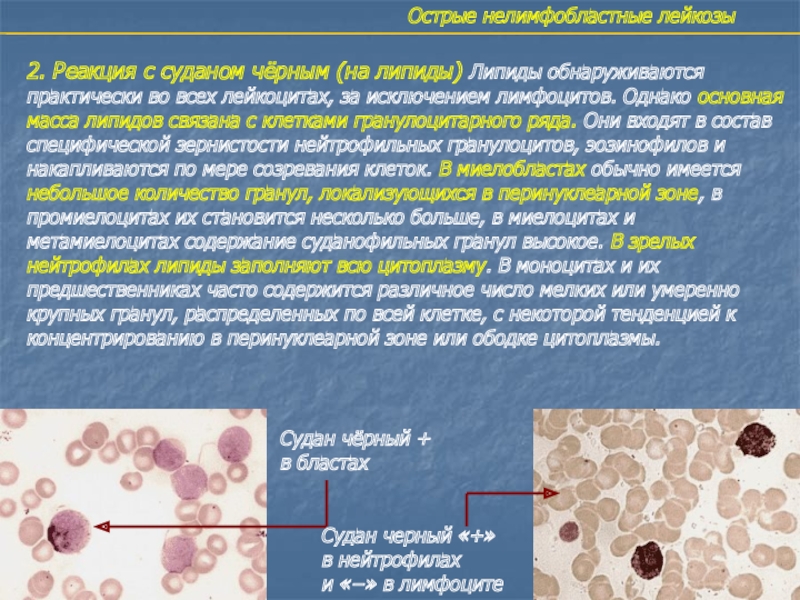
- 14. Острые нелимфобластные лейкозы2. Реакция с суданом чёрным
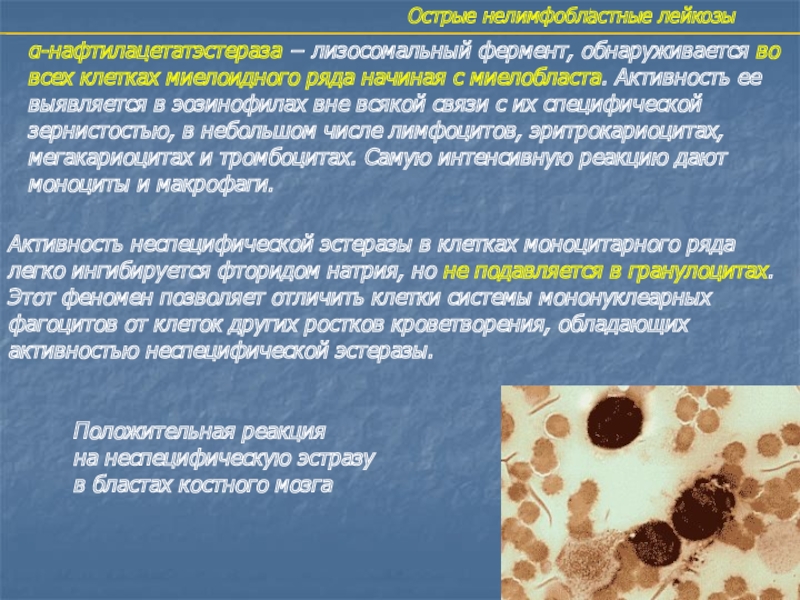
- 15. Острые нелимфобластные лейкозыα-нафтилацетатэстераза − лизосомальный фермент, обнаруживается
- 16. Острые нелимфобластные лейкозыЦИТОХИМИЧЕСКИЕ РЕАКЦИИ ПРИ ОСТРОМ МИЕЛОБЛАСТНОМ
- 17. Острые нелимфобластные лейкозы
- 18. Острые нелимфобластные лейкозыМиелограмма: костный мозг богат клеточными
- 19. Острые нелимфобластные лейкозыМ3 – острый промиелоцитарный лейкоз
- 20. Острые нелимфобластные лейкозыСУБСТРАТОМ М3-лейкоза является особый вид
- 21. Острые нелимфобластные лейкозыСУБСТРАТОМ М3-лейкоза является особый вид
- 22. Острые нелимфобластные лейкозыЦИТОХИМИЧЕСКИЕ ПРИЗНАКИ ГИПЕР- И МИКРОГРАНУЛЯРНОГОВАРИАНТОВ
- 23. Острые нелимфобластные лейкозыМ4 – острый миеломонобластный лейкоз
- 24. Острые нелимфобластные лейкозыКостный мозг количество неэритроидных бластов
- 25. Острые нелимфобластные лейкозыПО ОСОБЕННОСТЯМ ЦИТОХИМИЧЕСКИХ РЕАКЦИЙ ВЫДЕЛЯЮТ3
- 26. Острые нелимфобластные лейкозыКЛИНИКО-ГЕМАТОЛОГИЧЕСКИЕ ВАРИАНТЫ М4:М4-лейкоз с эозинофилией.Наряду
- 27. Острые нелимфобластные лейкозыМ5 – острый монобластный лейкоз
- 28. Острые нелимфобластные лейкозыВ ЗАВИСИМОСТИ ОТ СТЕПЕНИ ЗРЕЛОСТИ
- 29. Острые нелимфобластные лейкозыХарактерными цитохимическими признаками М5 являются:
- 30. Острые нелимфобластные лейкозыМ6 – острый эритромиелоз (эритролейкоз)
- 31. Острые нелимфобластные лейкозыКостный мозг резко увеличено количество
- 32. Острые нелимфобластные лейкозыМ7 – острый мегакариобластный лейкоз
- 33. Острые нелимфобластные лейкозыКостный мозг определяются недифференцируемые бласты,
- 34. Острые нелимфобластные лейкозыНарушение дифференцировки мегакариобластов в зрелые
- 35. Острые лимфобластные лейкозыОстрые лимфобластные лейкозы • L1 –
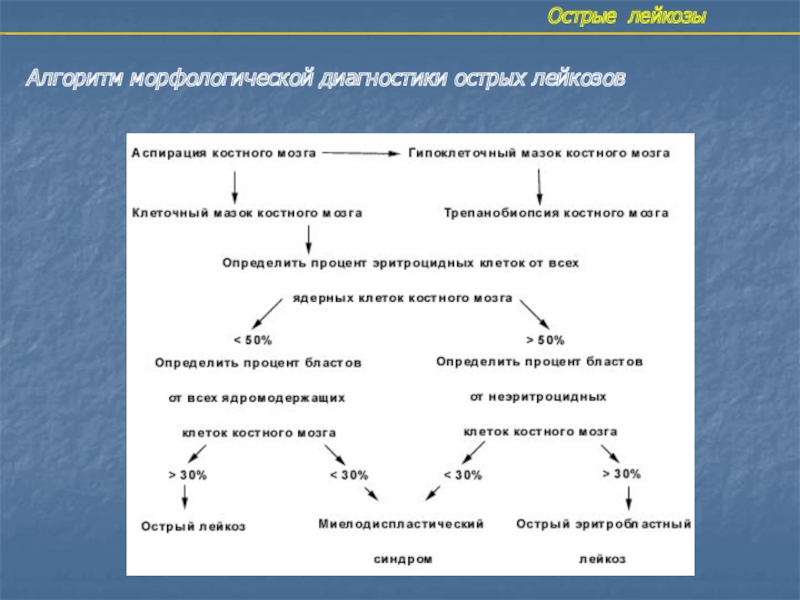
- 36. Острые лейкозыАлгоритм морфологической диагностики острых лейкозов
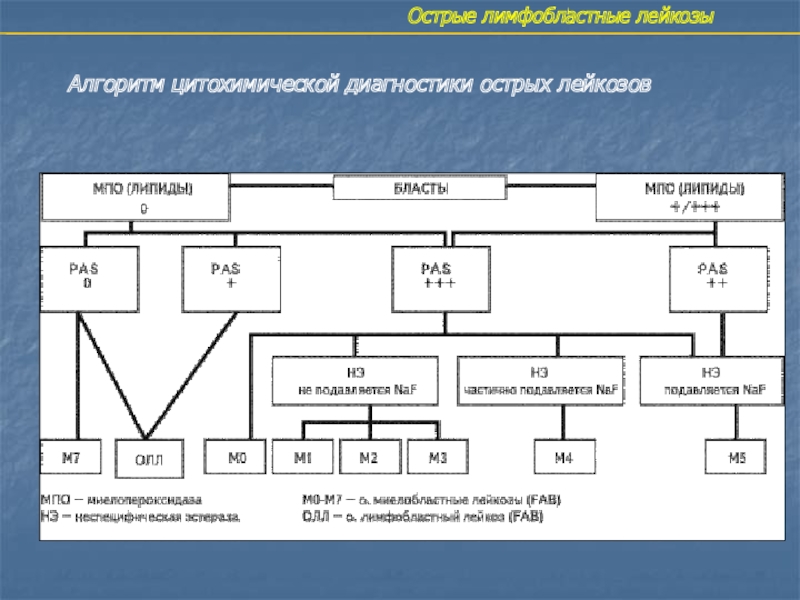
- 37. Острые лимфобластные лейкозыАлгоритм цитохимической диагностики острых лейкозов
- 38. Острые лимфобластные лейкозыБольная 15 лет, школьница, поступила
- 39. Острые лимфобластные лейкозыМиелограмма: костный мозг богат клеточными
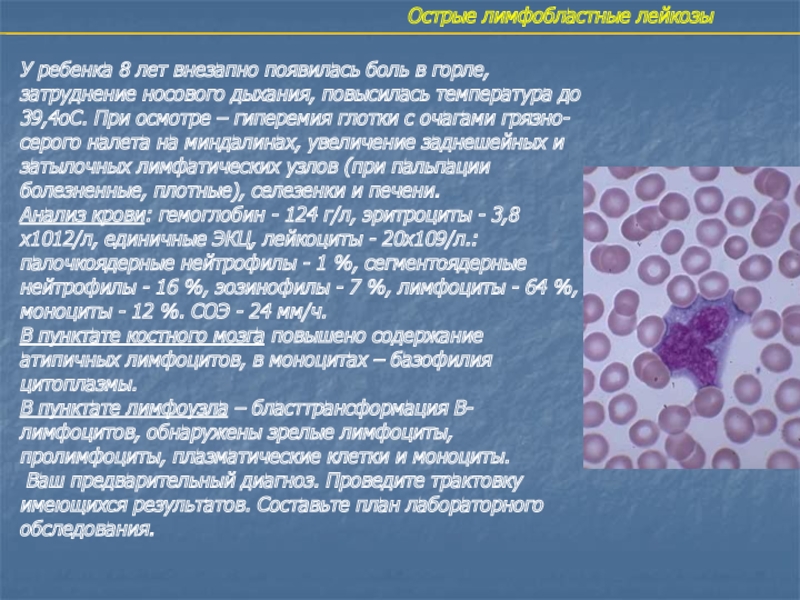
- 40. Острые лимфобластные лейкозыУ ребенка 8 лет внезапно
- 41. № 4Ребенок 7 лет, обратился с жалобами
- 42. № 7Больная К., 63 лет, предъявляет жалобы
- 43. № 8Больной М., 54 лет, предъявляет жалобы
- 44. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1ГЕМОБЛАСТОЗЫ: ОБЩИЕ ПРЕДСТАВЛЕНИЯ ОБ
ЭТИОПАТОГЕНЕЗЕ.
ОСТРЫЕ ЛЕЙКОЗЫ: ПАТОГЕНЕЗ, ПРИНЦИПЫ
КЛАССИФИКАЦИИ, СОВРЕМЕННЫЕ ПОДХОДЫ
К
Слайд 2Гемобластозы – группа опухолей, возникших из кроветворных
клеток
ГЕМОБЛАСТОЗЫ
ЛЕЙКОЗЫ
Внекостномозговые крове-
творные опухоли
Гематосаркомы
Лимфоцитомы
Слайд 3В патогенезе любых гемобластозов существует ряд общих черт –
ПЕРВИЧНЫЕ
ПРИЗНАКИ ОПУХОЛЕВОГО РОСТА
КЛОНОВОЕ ПРОИСХОЖДЕНИЕ ГЕМОБЛАСТОЗОВ
ДИССЕМИНАЦИЯ ЛЕЙКОЗНЫХ КЛЕТОК
ВЫТЕСНЕНИЕ
ИЛИ УГНЕТЕНИЕ НОРМАЛЬНОГО КРОВЕТВОРЕНИЯ ПРИЗНАКИ ОПУХОЛЕВОЙ ПРОГРЕСИИ:
1) ДВУХСТАДИЙНОСТЬ РАЗВИТИЯ
2) СМЕНА ДИФФЕРЕНЦИРОВАННЫХ КЛЕТОК БЛАСТНЫМИ
3) ПОТЕРЯ ФЕРМЕНТНОЙ СПЕЦИФИЧНОСТИ
4) ЛЕЙКЕМИЗАЦИЯ ВНЕКОСТНОМОЗГОВЫХ ГЕМОБЛАСТОЗОВ
5) РАЗВИТИЕ РЕЗИСТЕНТНОСТИ К ХИМИОТЕРАПИИ
АТИПИЗМ ОПУХОЛЕВЫХ КЛЕТОК:
1) МОРФОЛОГИЧЕСКИЙ
2) ХИМИЧЕСКИЙ
3) БИОХИМИЧЕСКИЙ
Слайд 4ПРИНЦИПЫ КЛАССИФИКАЦИИ ГЕМОБЛАСТОЗОВ
1. В зависимости от преимущественной локализации
лейкозы
внекостномозговые кроветворные опухоли
2. В зависимости от степени зрелости клеток-субстрата опухоли:
с сохранением способности к дифференцировке(хронические лейкозы и лимфоцитомы)
с утратой способности к дифференцировке
(острые лейкозы и гематосаркомы)
3. В зависимости от поражённого ростка (или типа клеток-субстра-
та опухоли)
различные клинико-гематологические варианты
4. В зависимости от особенностей клинико-гематологического
течения
по стадиям
Слайд 5Острые лейкозы
Острые лейкозы – группа гемобластозов, характери-
зующихся первичным и преимущественным
разраста-
нием опухолевых клеток в костном мозге с утратой
способности к дифференцировке.
КЛИНИКО-ГЕМАТОЛОГИЧЕСКИЕ
ОСОБЕННОСТИ ТЕЧЕНИЯНачальная стадия – разрастание в КМ опухолевого клона при
отсутствии чётких изменений состава КМ.
2. Первично-активная стадия – резкое угнетение нормального
кроветворения; выраженная бластная инфильтрация КМ;
определённая клиническая симптоматика (зависит от варианта)
Слайд 6Острые лейкозы
ТИПИЧНЫЕ ЛАБОРАТОРНЫЕ ПРИЗНАКИ ПЕРВИЧНО-АКТИВНОЙ
СТАДИИ:
ПЕРИФЕРИЧЕСКАЯ КРОВЬ:
АНЕМИЯ, ТРОМБОЦИТОПЕНИЯ
АБСОЛЮТНАЯ ГРАНУЛОЦИТОПЕНИЯ
КОЛИЧЕСТВО ЛЕЙКОЦИТОВ:
ЛЕЙКОПЕНИЯ
(алейкемический
вариант)
ЛЕЙКОЦИТОЗ
с десятками % бластов
и лейкемическим провалом
КОСТНЫЙ МОЗГ:
КОЛИЧЕСТВО БЛАСТОВ ≥ 30% СРЕДИ НЕЭРИТРОИДНЫХ КЛЕТОК ПРИЗНАКИ УГНЕТЕНИЯ НОРМАЛЬНОГО КРОВЕТВОРЕНИЯ И
ДИСГЕМОПОЭЗА
Слайд 7Острые лейкозы
3. Ремиссия – устанавливается по следующим критериям:
А. КАРТИНА КОСТНОГО
МОЗГА:
А1 – Содержание бластных клеток менее 5%, при отсутствии
ана-плазированных бластов; сумма последних с лейкоцитами
менее 20%. Приближается к норме соотношение Гр/Эр/Мег
при нормальной морфологии ростков.
А2 – Увеличение числа клеток нормального кроветворения до
30% и более; снижение содержания бластов (сумма бластов
с лимфоцитами менее 70%
А3 – Изменения отсутствуют или менее выражены, чем в п.2
В. ПЕРИФЕРИЧЕСКАЯ КРОВЬ:
В1 – Отсутствуют бластные клетки; Hb>100г/л; Гр>1,5•109/л;
Тц>100•109|л – более 1 месяца
В2 – Улучшение состава за счёт снижения количества бластов;
Hb>90 г//л – более 1 месяца
В3 – Изменения отсутствуют или менее выражены, чем в п.2
Слайд 8Острые лейкозы
С – ФИЗИКАЛЬНЫЕ ДАННЫЕ:
С1 – Признаки внекостномозговых лейкозных инфильтратов
(печени, селезёнки, л/узлов и др. органов)
не определяютсяС2 – Размеры органов с лейкозной инфильтрацией уменьшены
на 50% и более от исходного
С3 - Изменения отсутствуют или менее выражены, чем в п.2
D – КЛИНИЧЕСКИЕ ДАННЫЕ:
D1 – отсутствие симптомов лейкоза
D2 – симптомы определяются, но при явной регрессии
D3 – без перемен
ПО ДАННЫМ КРИТЕРИЯМ РЕМИССИЯ КЛАССИФИЦИРУЕТСЯ:
Полная – А1В1С1D1 – сохраняется не менее 3-х месяцев
Частичная – А1 или А2, то же в отношении В, С, D
Клиническая А3В3, С1 или С2, D1 или D2
Слайд 9Острые лейкозы
4а – Выздоровление - полная ремиссия длительностью более
5 лет
4б – Рецидив – возврат признаков активной стадии после
полной ремиссии. Может носить как костно-
мозговой, так и внекостномозговой характер
КРИТЕРИИ РЕЦИДИВА:
1. Увеличение количества бластов в КМ более 5%
2. Появление бластных клеток в крови даже при нормальных
показателях красной крови и числа тромбоцитов
3. Наличие внекостномозговых поражений, подтверждённых
цитологической картиной пунктата поражённого органа
5. Терминальная стадия – необратимое угнетение нормального кроветворения: панцитопения, гипоклеточный КМ со значительным содержанием бластов. Цитостатики могут только приблизить летальный исход от инфекции
Слайд 10Острые лейкозы
Согласно FAB-классификации, все лейкозы подразделяются на две большие группы:
острые миелоидные (нелимфобластные – ОНЛЛ) и острые лимфобластные (ОЛЛ).
Острые миелобластные
лейкозы
• М0 – о. миелобластный лейкоз с минимальной миелоидной дифференцировкой бластов
• М1 – о. миелобластный лейкоз без созревания
• М2 – о. миелобластный лейкоз с созреванием
• М3 – о. промиелоцитарный лейкоз
• М4 – о. миеломонобластный лейкоз
• М4эоз.- о. миеломонобластный лейкоз с эозинофилией
• М5а – о. монобластный лейкоз без созревания
• М5б – о. монобластный лейкоз с созреванием
• М6 – о. эритромиелоз
• М7 – о. мегакариобластный лейкоз
Острые лимфобластные лейкозы • L1 – о. лимфобластный лейкоз с микроформой бластов • L2 – о. лимфобластный лейкоз с гетерогенными формами бластов • L3 – о. лимфобластный лейкоз с беркиттоподобными бластами
Слайд 11Острые нелимфобластные лейкозы
М0 – недифференцируемый лейкоз – наличие в разном
процент-
ном соотношении клеток, напоминающих мелкие и крупные лим-
фобласты. Цитохимические реакции
отрицательны. По иммуноло-гическим маркерам в 85-90% случаев бласты относятся к лим-
фоидному ряду, в состальных случаях – миелоидные.
М1 и М2 – острый миелобластный лейкоз – морфологически и
клинически сходные формы; отличаются % бластов в костном
мозге и цитохимическими реакциями (50-60% случаев).
Клиническая картина – выраженная интоксикация, геморрагические проявления, язвенно-некротические поражения кожи и слизистых, иногда гиперплазия дёсен и миндалин.
Периферическая кровь:
умеренная анемия нормохромного типа
число тромбоцитов м.б. нормальным, тромбоцитопения более
характерна для М1
лейкоцитоз – как по лейкемическому, так и по алейкемичес-
кому варианту
Слайд 12Острые нелимфобластные лейкозы
В костном мозге обнаруживаются 2 типа бластных клеток
неэрит-
роидной природы:
I тип – бласты с выраженной
базофилией цитоплазмы,
отсутствием азурофильных
гранул;
в ядре – 1-2 ядрышкаII тип – более крупные бласты
с уменьшенным ядерно-цито-
плазматическим соотношением,
наличием от 1 до 6 азурофиль-
ных гранул
СУММА КЛЕТОК I и II типов
Более 90% от НЭК
30-89% от НЭК
М1 (ОМЛ без созревания)
М2 (ОМЛ с созреванием)
Слайд 13Острые нелимфобластные лейкозы
ЦИТОХИМИЧЕСКИЕ РЕАКЦИИ
1. Миелопероксидаза локализуется преимущественно в специфических азурофильных
гранулах в цитоплазме гранулоцитов и является маркером клеток миелоидного ряда.
В клетках МПО участвует в реакции разрушения токсичной перекиси водорода. В цитохимических реакциях активность фермента определяется по окислению хромогенов (бензидина, о-дианизидина и др.) по методу Грехема – Кнолля. МПО выявляется в клетках гранулоцитарного ряда начиная с миелобласта. Активность фермента нарастает по мере созревания клеток. В сегментоядерных нейтрофилах здоровых людей выявляется высокая активность МПО в виде гранул, заполняющих цитоплазму.Бласты МПО +
Бласты МПО −
Слайд 14Острые нелимфобластные лейкозы
2. Реакция с суданом чёрным (на липиды) Липиды
обнаруживаются практически во всех лейкоцитах, за исключением лимфоцитов. Однако основная
масса липидов связана с клетками гранулоцитарного ряда. Они входят в состав специфической зернистости нейтрофильных гранулоцитов, эозинофилов и накапливаются по мере созревания клеток. В миелобластах обычно имеется небольшое количество гранул, локализующихся в перинуклеарной зоне, в промиелоцитах их становится несколько больше, в миелоцитах и метамиелоцитах содержание суданофильных гранул высокое. В зрелых нейтрофилах липиды заполняют всю цитоплазму. В моноцитах и их предшественниках часто содержится различное число мелких или умеренно крупных гранул, распределенных по всей клетке, с некоторой тенденцией к концентрированию в перинуклеарной зоне или ободке цитоплазмы.Судан чёрный +
в бластах
Судан черный «+»
в нейтрофилах
и «−» в лимфоците
Слайд 15Острые нелимфобластные лейкозы
α-нафтилацетатэстераза − лизосомальный фермент, обнаруживается во всех клетках
миелоидного ряда начиная с миелобласта. Активность ее выявляется в эозинофилах
вне всякой связи с их специфической зернистостью, в небольшом числе лимфоцитов, эритрокариоцитах, мегакариоцитах и тромбоцитах. Самую интенсивную реакцию дают моноциты и макрофаги.Активность неспецифической эстеразы в клетках моноцитарного ряда легко ингибируется фторидом натрия, но не подавляется в гранулоцитах. Этот феномен позволяет отличить клетки системы мононуклеарных фагоцитов от клеток других ростков кроветворения, обладающих активностью неспецифической эстеразы.
Положительная реакция
на неспецифическую эстразу
в бластах костного мозга
Слайд 16Острые нелимфобластные лейкозы
ЦИТОХИМИЧЕСКИЕ РЕАКЦИИ
ПРИ ОСТРОМ МИЕЛОБЛАСТНОМ ЛЕЙКОЗЕ
М1
МПО-положительные бласты
3-10%
Реакция с суданом чёрным
3-10% бластов (может проявляться
при отрицательной
МПО) Неспецифическая эстераза,
не подавляемая NaF
20% бластов
М2
МПО-положительные бласты
свыше 50%
Реакция с суданом чёрным
свыше 50% бластов
Неспецифическая эстераза,
не подавляемая NaF
свыше 50% бластов
Слайд 17Острые нелимфобластные лейкозы
№ 1
Больной 16 лет предъявляет жалобы на боли в горле при глотании, кровоточивость десен, лихорадку, озноб. В течение месяца отмечал недомогание, утомляемость. 1,5 недели назад появились боли в горле при глотании, температура повышалась до 38,5-39оС. При исследовании крови выявлен лейкоцитоз с лимфоцитозом, больной направлен в стационар.
При поступлении - кожные покровы и видимые слизистые оболочки бледные. На коже туловища, слизистой оболочки рта и мягкого неба - точечные геморрагические высыпания, на миндалинах - некротические налеты. Пальпируются шейные и надключичные лимфоузлы величиной с фасоль, не спаянные с окружающей тканью и кожей, безболезненные. Со стороны сердца и легких без патологии. Печень выступает из-под края реберной дуги на 2 см, плотная, малоболезненная. Селезенка не увеличена.
Анализ крови: гемоглобин - 78 г/л, эритроциты - 2,5х1012/л, нормобласты - 3:100, ретикулоциты 1,3‰, цветной показатель - 0,96, лейкоциты - 22,9х109/л.: палочкоядерные нейтрофилы - 1 %, сегментоядерные нейтрофилы - 0,5 %, эозинофилы - 0 %, лимфоциты - 3 %, бластные клетки - 95,5 %, тромбоциты - 180х109/л, СОЭ - 60 мм/ч.
Слайд 18Острые нелимфобластные лейкозы
Миелограмма: костный мозг богат клеточными элементами, бластные клетки
составляют 94,7 %, миелоциты - 0,2 %, метамиелоциты - 0,2
%, п/я - 0,3 %, с/я - 1,8 %, лимфоциты - 1%, эритроцитарный росток - 1,2 %, плазматические клетки - 0,5 %, мегакариоциты - единичные.Цитохимические данные: бластные клетки обладают высокой миелопероксидазной активностью, слабой диффузной ШИК-реакцией, умеренной активностью кислой фосфатазы и неспецифической эстеразы.
Проведите трактовку имеющихся результатов. Какая форма лейкоза имеет место в данном случае.
Слайд 19Острые нелимфобластные лейкозы
М3 – острый промиелоцитарный лейкоз (ОПЛ) – 3-4-%
случаев
Клиническая картина
Течение заболевания характеризуется чрезвычайной злокачест-
венностью, быстрым нарастанием патологической симптоматики,
тяжёлой
интоксикацией, анемией. Главный признак – выражен-ный геморрагический синдром, проявляющийся не только симпто-
мами тромбоцитопении, но и коагулопатии.
Периферическая кровь
анемия умеренная (на момент диагностики Hb>100 г/л
выраженная тромбоцитопения – бывает первым признаком
количество лейкоцитов – в норме, у 30% - лейкоцитоз
количество бластов 50-60%, лейкемический провал
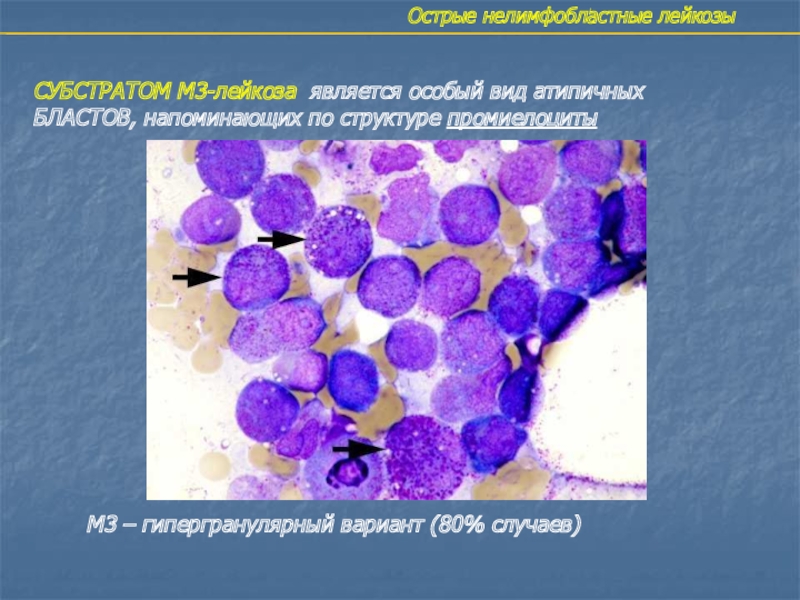
Слайд 20Острые нелимфобластные лейкозы
СУБСТРАТОМ М3-лейкоза является особый вид атипичных
БЛАСТОВ, напоминающих по
структуре промиелоциты
М3 – гипергранулярный вариант (80% случаев)
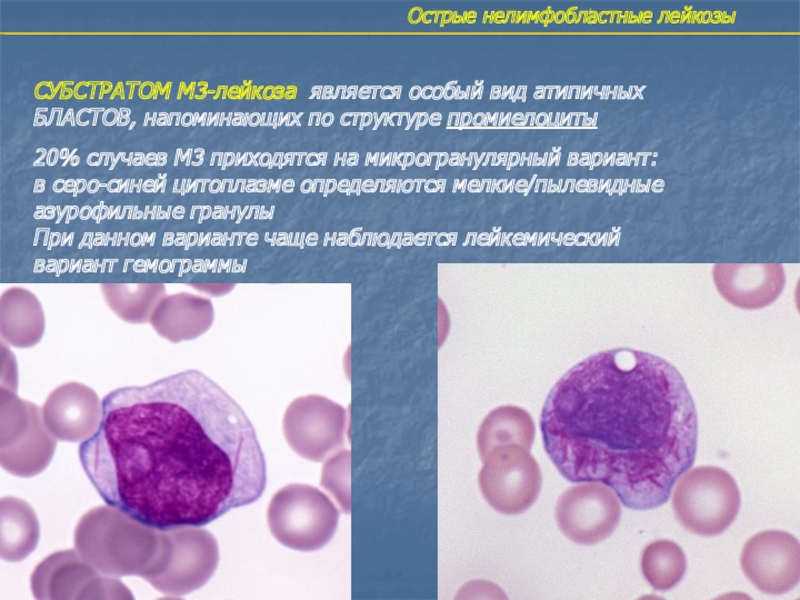
Слайд 21Острые нелимфобластные лейкозы
СУБСТРАТОМ М3-лейкоза является особый вид атипичных
БЛАСТОВ, напоминающих по
структуре промиелоциты
20% случаев М3 приходятся на микрогранулярный вариант:
в серо-синей цитоплазме
определяются мелкие/пылевидныеазурофильные гранулы
При данном варианте чаще наблюдается лейкемический
вариант гемограммы
Слайд 22Острые нелимфобластные лейкозы
ЦИТОХИМИЧЕСКИЕ ПРИЗНАКИ ГИПЕР- И МИКРОГРАНУЛЯРНОГО
ВАРИАНТОВ СОВПАДАЮТ
Наиболее специфической
является реакция на кислый сульфати-
рованный мукополисахарид
реакция с суданом чёрным
– в большинстве клеток крупныечёткие гранулы
гликоген присутствует в диффузной форме (положительная
диффузная PAS-реакция, окраска интенсивная)
реакция на кислую фосфатазу резко положительная
высокая активность миелопероксидазы, хлорацетат-эстеразы
Слайд 23Острые нелимфобластные лейкозы
М4 – острый миеломонобластный лейкоз (около 20% случаев)
Клиническая
картина – близка к проявлениям ОМЛ, отличается
более выраженными симптомами
интоксикации и тяжёлымгеморрагическим диатезом, частыми язвенно-некротическими
поражениями кожи и слизистых, резкой гиперплазией кожи,
миндалин, дёсен (50% больных). Генерализованное увеличение
лимфоузлов; нейролейкоз.
Периферическая кровь - характерно несоответствие гемограммы
и тяжести течения процесса.
анемия умеренно выражена (Hb 80-100 г/л)
количество лейкоцитов вариабельно, чаще лейкоцитоз и гипер-
лейкоцитоз
абсолютное число клеток моноцитарного ряда ≥ 5•109/л
дополнительный признак – повышение содержания лизоцима
в сыворотке крови и моче
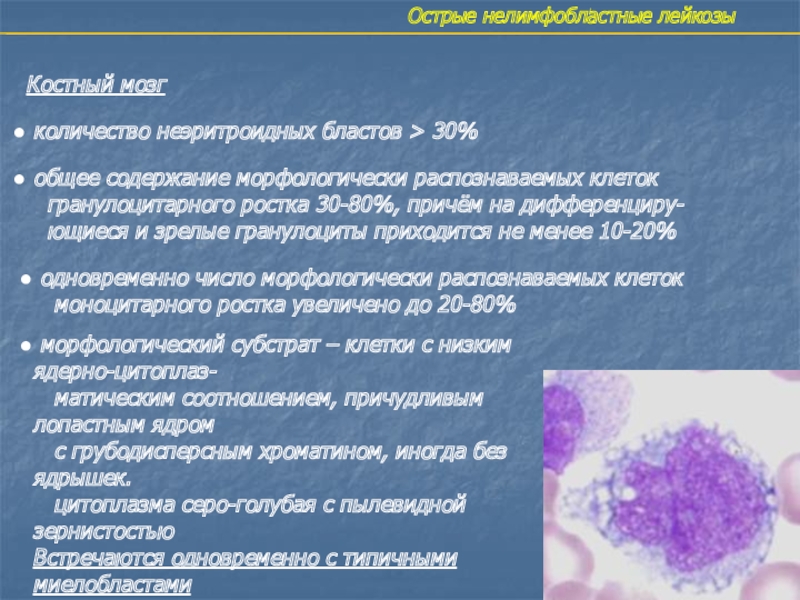
Слайд 24Острые нелимфобластные лейкозы
Костный мозг
количество неэритроидных бластов > 30%
общее
содержание морфологически распознаваемых клеток
гранулоцитарного ростка 30-80%, причём на
дифференциру-ющиеся и зрелые гранулоциты приходится не менее 10-20%
одновременно число морфологически распознаваемых клеток
моноцитарного ростка увеличено до 20-80%
морфологический субстрат – клетки с низким ядерно-цитоплаз-
матическим соотношением, причудливым лопастным ядром
с грубодисперсным хроматином, иногда без ядрышек.
цитоплазма серо-голубая с пылевидной зернистостью
Встречаются одновременно с типичными
миелобластами
Слайд 25Острые нелимфобластные лейкозы
ПО ОСОБЕННОСТЯМ ЦИТОХИМИЧЕСКИХ РЕАКЦИЙ ВЫДЕЛЯЮТ
3 ВАРИАНТА М4
Частичное подавление
реакции на
α-нафтилацетатэстеразу NaF в бластах
при М4
Слайд 26Острые нелимфобластные лейкозы
КЛИНИКО-ГЕМАТОЛОГИЧЕСКИЕ ВАРИАНТЫ М4:
М4-лейкоз с эозинофилией.
Наряду с типичными проявлениями
М4 обнаруживается более
5% эозинофилов в КМ. Эозинофилы атипичны: не сегментиро-
ванное
ядро, в цитоплазме наряду с эозинофильными – базо-фильные гранулы. В отличие от нормальных эозинофилов эти
клетки дают «+» PAS-реакцию и реакцию на хлорацетатэсте-
разу
2. М4-лейкоз с ДВС-синдромом.
По течению и морфологии напоминает М3. Бласты содержат
обильную азурофильную зернистость, но не дают «+» реакции
на кислый сульфатированный мукополисахарид.
Слайд 27Острые нелимфобластные лейкозы
М5 – острый монобластный лейкоз (3-7% больных)
Клиническая картина
напоминает
М4, но симптомы более выражены. Чаще отмечаются
опухолевые инфильтраты кожи, мягких
тканей, дёсен; более выражен геморрагический синдром. Нейролейкоз, даже в отсутст-
вии лейкоцитоза. Рано присоединяются тяжёлые инфекционные
осложнения.
Периферическая кровь
значительная анемия (Hb<80 г/л)
лейкоцитоз – редко.
Костный мозг
Клетки моноцитарного ряда (монобласты, промоноциты, моноци-
ты составляют > 80%.
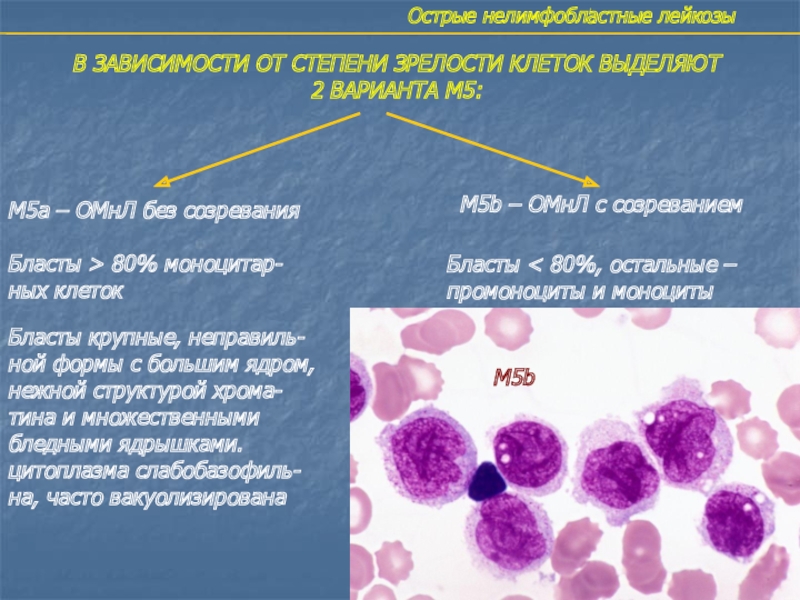
Слайд 28Острые нелимфобластные лейкозы
В ЗАВИСИМОСТИ ОТ СТЕПЕНИ ЗРЕЛОСТИ КЛЕТОК ВЫДЕЛЯЮТ
2 ВАРИАНТА
М5:
М5а – ОМнЛ без созревания
Бласты > 80% моноцитар-
ных клеток
М5b –
ОМнЛ с созреваниемБласты < 80%, остальные –
промоноциты и моноциты
Бласты крупные, неправиль-
ной формы с большим ядром,
нежной структурой хрома-
тина и множественными
бледными ядрышками.
цитоплазма слабобазофиль-
на, часто вакуолизирована
М5b
Слайд 29Острые нелимфобластные лейкозы
Характерными цитохимическими признаками М5 являются:
высокая активность α-нафтилацетатэстеразы,
подавляемая
фторидом натрия
в 80% клеток – положительная реакция
на α-нафтилбутират-эстеразу
постоянный биохимический признак – значительное (в несколь-
ко раз) повышение содержания лизоцима в сыворотке крови и
моче.
диффузно-гранулярная PAS-реакция
Слайд 30Острые нелимфобластные лейкозы
М6 – острый эритромиелоз (эритролейкоз) – 4-5% случаев
Клиническая
картина
нарастающая бледность, желтушность, признаки интоксикации
40-50% больных – умеренное
увеличение печени и селезёнкигеморрагический синдром незначительный
не наблюдается нейролейкоз, лейкозные инфильтраты кожи
иногда начальными признаками являются слабость, температур-
ная реакция, эритемных высыпания с увеличением общих Ig
Периферическая кровь
стойкая анемия гиперхромного (реже нормо- или гипохромного
типа); в крови встречаются эритрокариоциты, ретикулоциты
1-3%. Нет анизо- и пойкилоцитоза!
количество тромбоцитов снижено у 50% больных
число лейкоцитов вариабельно – от выраженной лейкопении
до гиперлейкоцитоза. У большинства – менее 20•109/л.
Тенденция к нейтропении, в крови могут определяться миело-
бласты, эритрокариоциты нормо- или мегалобластического
характера
Слайд 31Острые нелимфобластные лейкозы
Костный мозг
резко увеличено количество клеток красного ростка
(до 80%),
росток имеет признаки мегалобластического типа кроветворе-
ния
может быть умеренное или значительное увеличение содержания миелобластов с наличием в них палочек Ауэра признаком опухолевого процесса является
наличие уродливых форм эритроидных кле-
ток (например, многоядерных);
Обнаружение бластов I и II типов в коли-
честве 30% от НЭК и более
Цитохимический признак – положительная PAS-реакция в цито-
плазме эритрокариоцитов и эритроцитов.
В эритроидных клетках может быть также обнаружена положи-
тельная реакция на α-нафтилацетатэстеразу, перинуклеарное
распределение кислой фосфатазы.
Слайд 32Острые нелимфобластные лейкозы
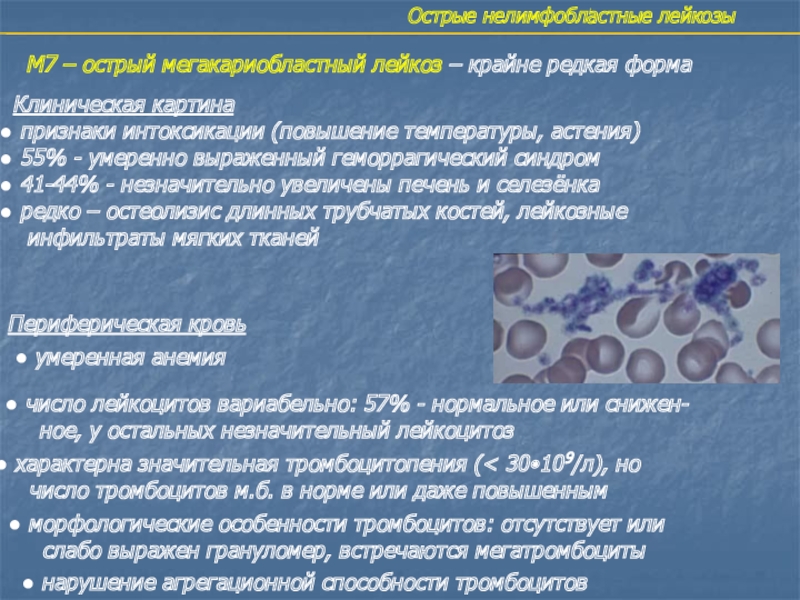
М7 – острый мегакариобластный лейкоз – крайне редкая
форма
Клиническая картина
признаки интоксикации (повышение температуры, астения)
55% - умеренно
выраженный геморрагический синдром41-44% - незначительно увеличены печень и селезёнка
редко – остеолизис длинных трубчатых костей, лейкозные
инфильтраты мягких тканей
Периферическая кровь
умеренная анемия
число лейкоцитов вариабельно: 57% - нормальное или снижен-
ное, у остальных незначительный лейкоцитоз
характерна значительная тромбоцитопения (< 30•109/л), но
число тромбоцитов м.б. в норме или даже повышенным
морфологические особенности тромбоцитов: отсутствует или
слабо выражен грануломер, встречаются мегатромбоциты
нарушение агрегационной способности тромбоцитов
Слайд 33Острые нелимфобластные лейкозы
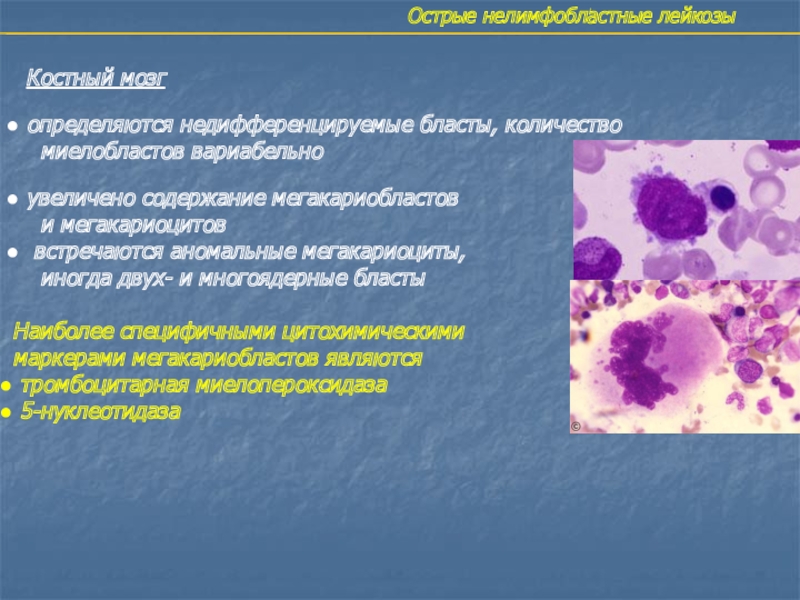
Костный мозг
определяются недифференцируемые бласты, количество
миелобластов
вариабельно
увеличено содержание мегакариобластов
и мегакариоцитов
встречаются аномальные мегакариоциты,
иногда двух- и многоядерные бласты Наиболее специфичными цитохимическими
маркерами мегакариобластов являются
тромбоцитарная миелопероксидаза
5-нуклеотидаза
Слайд 34Острые нелимфобластные лейкозы
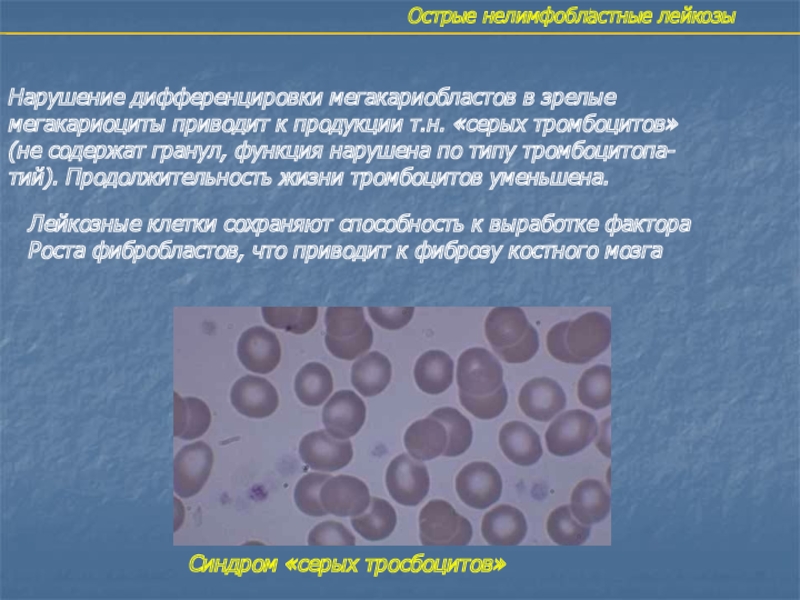
Нарушение дифференцировки мегакариобластов в зрелые
мегакариоциты приводит к
продукции т.н. «серых тромбоцитов»
(не содержат гранул, функция нарушена по типу
тромбоцитопа-тий). Продолжительность жизни тромбоцитов уменьшена.
Лейкозные клетки сохраняют способность к выработке фактора
Роста фибробластов, что приводит к фиброзу костного мозга
Синдром «серых тросбоцитов»
Слайд 35Острые лимфобластные лейкозы
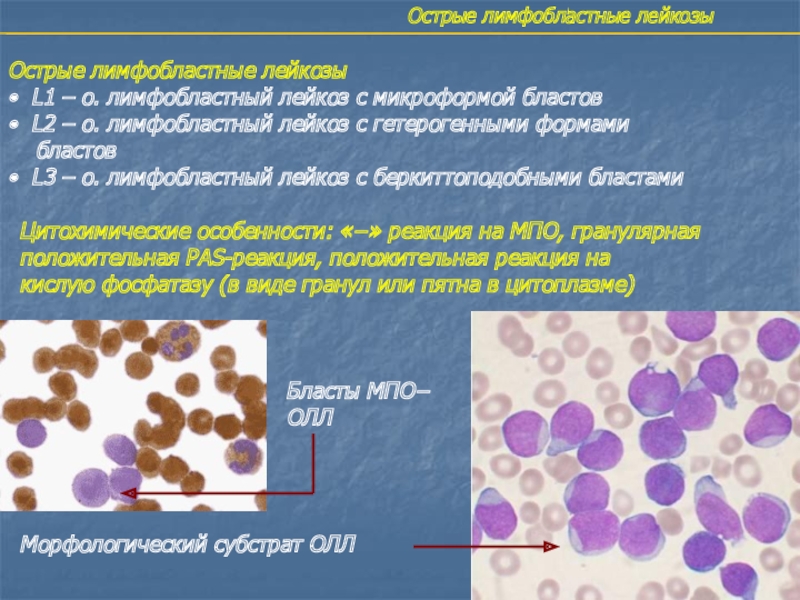
Острые лимфобластные лейкозы
• L1 – о. лимфобластный лейкоз с
микроформой бластов
• L2 – о. лимфобластный лейкоз с гетерогенными формами
бластов
• L3 – о. лимфобластный лейкоз с беркиттоподобными бластами
Цитохимические особенности: «−» реакция на МПО, гранулярная
положительная PAS-реакция, положительная реакция на
кислую фосфатазу (в виде гранул или пятна в цитоплазме)
Морфологический субстрат ОЛЛ
Бласты МПО−
ОЛЛ
Слайд 38Острые лимфобластные лейкозы
Больная 15 лет, школьница, поступила в подростковое отделение
с жалобами на головную боль, общую слабость, шум в ушах,
повышение температуры. Больной считает себя 2 месяца, с момента, когда появились и стали нарастать перечисленные выше жалобы.Объективно при поступлении: кожные покровы и видимые слизистые оболочки бледные, зев без особенностей. Лимфатические узлы не пальпируются. Со стороны сердца и легких без патологии. Печень у края реберной дуги, слегка болезненная при пальпации. Селезенка не увеличена. Температура 37,5-38оС.
Анализ крови: гемоглобин - 85 г/л, эритроциты - 2,8х1012/л, ретикулоциты - 0,8 %, цветной показатель - 0,9, лейкоциты - 20,0х109/л.: палочкоядерные нейтрофилы - 3 %, сегментоядерные нейтрофилы - 8 %, эозинофилы - 0 %, базофилы - 0 %, лимфоциты - 19 %, моноциты - 2 %, бластные клетки - 68 %, тромбоциты - 120х109/л. СОЭ - 52 мм/ч. Бластные клетки средних размеров, правильной формы с высоким ядерно-цитоплазматическим отношением, зернистости в цитоплазме нет.
Слайд 39Острые лимфобластные лейкозы
Миелограмма: костный мозг богат клеточными элементами, преобладают бластные
клетки (89,2 %). Гранулоцитарный росток составляет 2,6 %, лимфоцитов -
4,8 %, плазматические клетки - 0,5 %, эритронормобластов - 1,8 %, мегакариоциты - единичные.Цитохимические данные: отсутствует активность миелопероксидазы, активность кислой фосфатазы и неспецифической эстеразы невысокая, интенсивная положительная ШИК-реакция (в виде гранул).
Проведите трактовку имеющихся результатов. Какая форма лейкоза имеет место в данном случае.
Слайд 40Острые лимфобластные лейкозы
У ребенка 8 лет внезапно появилась боль в
горле, затруднение носового дыхания, повысилась температура до 39,4оС. При осмотре
– гиперемия глотки с очагами грязно-серого налета на миндалинах, увеличение заднешейных и затылочных лимфатических узлов (при пальпации болезненные, плотные), селезенки и печени.Анализ крови: гемоглобин - 124 г/л, эритроциты - 3,8х1012/л, единичные ЭКЦ, лейкоциты - 20х109/л.: палочкоядерные нейтрофилы - 1 %, сегментоядерные нейтрофилы - 16 %, эозинофилы - 7 %, лимфоциты - 64 %, моноциты - 12 %. СОЭ - 24 мм/ч.
В пунктате костного мозга повышено содержание атипичных лимфоцитов, в моноцитах – базофилия цитоплазмы.
В пунктате лимфоузла – бласттрансформация В-лимфоцитов, обнаружены зрелые лимфоциты, пролимфоциты, плазматические клетки и моноциты.
Ваш предварительный диагноз. Проведите трактовку имеющихся результатов. Составьте план лабораторного обследования.
Слайд 41№ 4
Ребенок 7 лет, обратился с жалобами на слабость, недомогание,
озноб, повышение температуры до 38,7оС. Состояние средней тяжести, кожные покровы
бледные. За неделю до поступления лечился амбулаторно по поводу бронхопневмонии (внутримышечно антибиотиками группы пенициллина). При осмотре в правой ягодичной области обнаружен инфильтрат с гипертермией кожи, покраснением, болезненностью при пальпации.Анализ крови: гемоглобин - 124 г/л, эритроциты - 4,0х1012/л, тромбоциты - 220х109/л, лейкоциты - 12,2х109/л.: юные - 2 %, палочкоядерные нейтрофилы - 8 %, сегментоядерные нейтрофилы - 72 %, эозинофилы - 2 %, лимфоциты - 12 %, моноциты - 4 % . В нейтрофилах - токсическая зернистость цитоплазмы. СОЭ - 16 мм/ч.
Ваш предварительный диагноз. Проведите трактовку имеющихся результатов. Составьте план лабораторного обследования.
Слайд 42№ 7
Больная К., 63 лет, предъявляет жалобы на головную боль,
слабость, недомогание, потерю аппетита, повышение температуры до 38,4оС, озноб, В
предыдущий день по поводу сильной головной боли и простуды принимала амидопирин. При осмотре – состояние средней тяжести, больная адинамична, кожные покровы бледные, увеличены подчелюстные лимфатические узлы. При осмотре полости рта – на слизистой рта и миндалинах язвочки, покрытые беловатым налетом.Анализ крови: гемоглобин - 124 г/л, эритроциты - 4,6х1012/л, тромбоциты - 260х109/л, лейкоциты - 2,4х109/л.: палочкоядерные нейтрофилы - 2 %, сегментоядерные нейтрофилы - 18 %, базофилы - 1 %, эозинофилы - 8 %, лимфоциты - 57 %, моноциты - 12 % . В нейтрофилах - токсическая зернистость цитоплазмы. СОЭ - 18 мм/ч.
В пунктате костного мозга – уменьшение гранулоцитарных элементов, мегакариоцитоз, увеличение процента плазматических клеток и лимфоцитов.
Ваш предварительный диагноз. Проведите трактовку имеющихся результатов. Составьте план лабораторного обследования.
Слайд 43№ 8
Больной М., 54 лет, предъявляет жалобы на кашель с
мокротой, одышку в покое, повышение температуры до 38,2оС. При осмотре
– состояние средней тяжести, астенического телосложения, грудная клетка бочкообразная, кожные покровы красновато-синюшные. При аускультации – в легких дыхание жесткое, в нижних отделах - ослаблено, выслушиваются сухие хрипы.Анализ крови: гемоглобин - 164 г/л, эритроциты - 5,8х1012/л, цветной показатель - 0,85, тромбоциты - 410х109/л, лейкоциты - 10,2х109/л.: палочкоядерные нейтрофилы - 6 %, сегментоядерные нейтрофилы - 72 %, базофилы - 1 %, эозинофилы - 2 %, лимфоциты - 19 %. СОЭ - 22 мм/ч.
Ваш предварительный диагноз. Проведите трактовку имеющихся результатов. Составьте план лабораторного обследования.