Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Гонорея. Трихомониаз. Негонококковые уретриты у мужчин
Содержание
- 1. Гонорея. Трихомониаз. Негонококковые уретриты у мужчин
- 2. ПЛАН ЛЕКЦИИЭтиология гонореиПути зараженияКлассификацияКлиника гонореи у мужчинОсложнения гонорейного уретритаЭкстрагенитальные формы гонореиДиагностика гонореиЛечение гонореиКритерии излеченности гонореиПрофилактика гонореи
- 3. ПЛАН ЛЕКЦИИЭтиология трихомониазаПути зараженияКлиника трихомониаза у мужчинДиагностика трихомониазаЛечение трихомониазаКритерии излеченности гонореиПрофилактика гонореи
- 4. ГОНОРЕЯ венерическое заболевание, передающееся преимущественно половым путем,
- 5. ЭТИОЛОГИЯ Возбудитель гонореи – Neisseria gonorrhoeae,
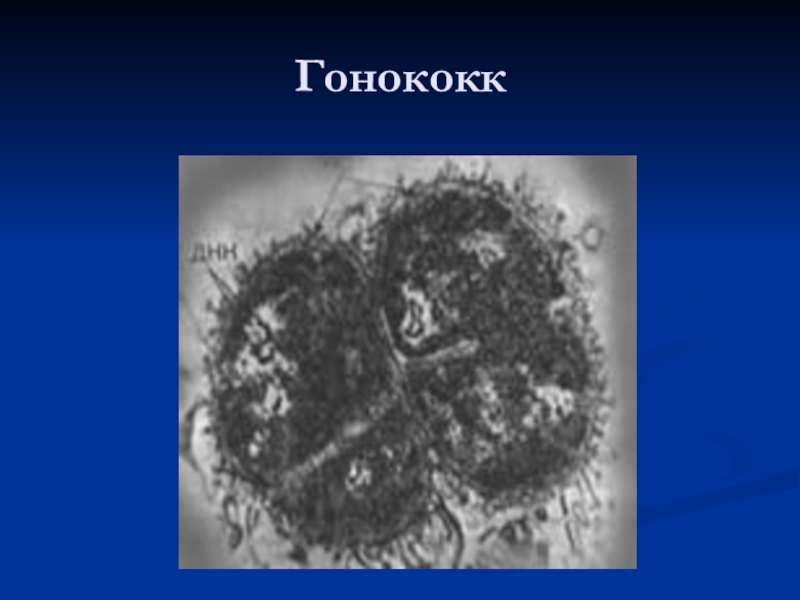
- 6. Гонококк
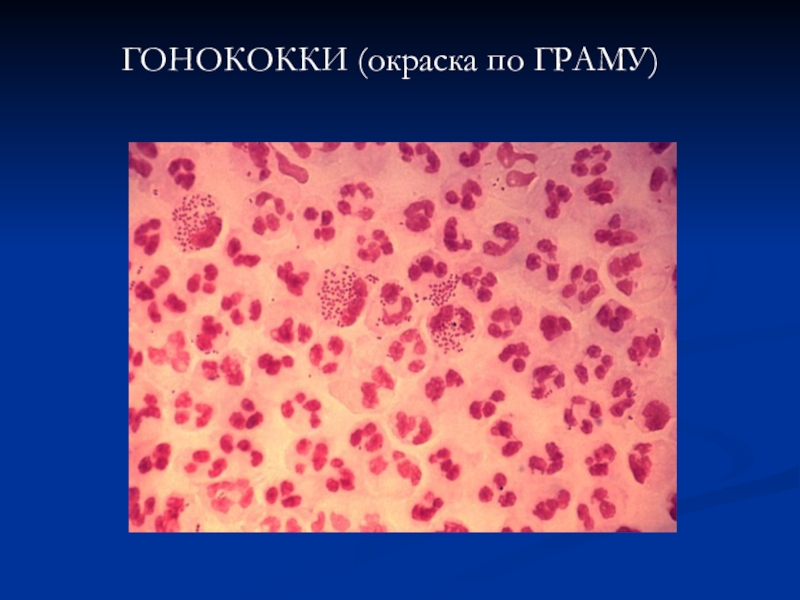
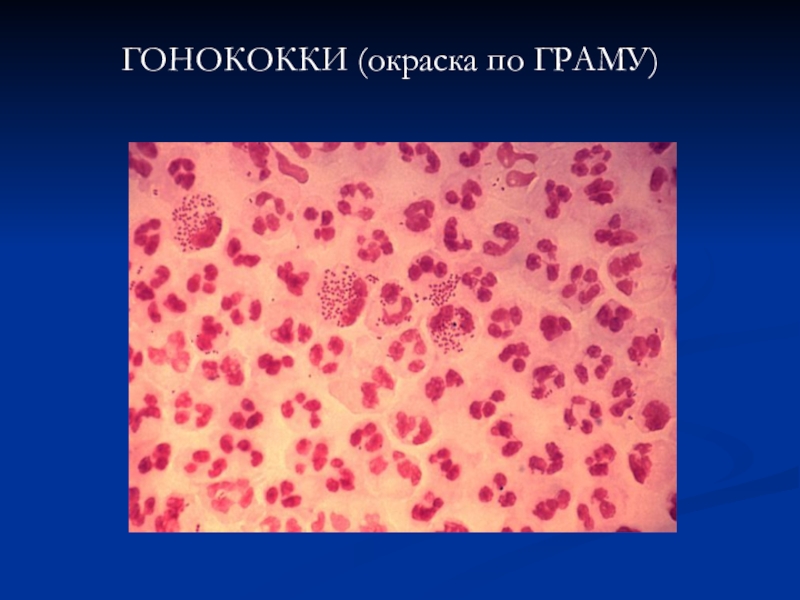
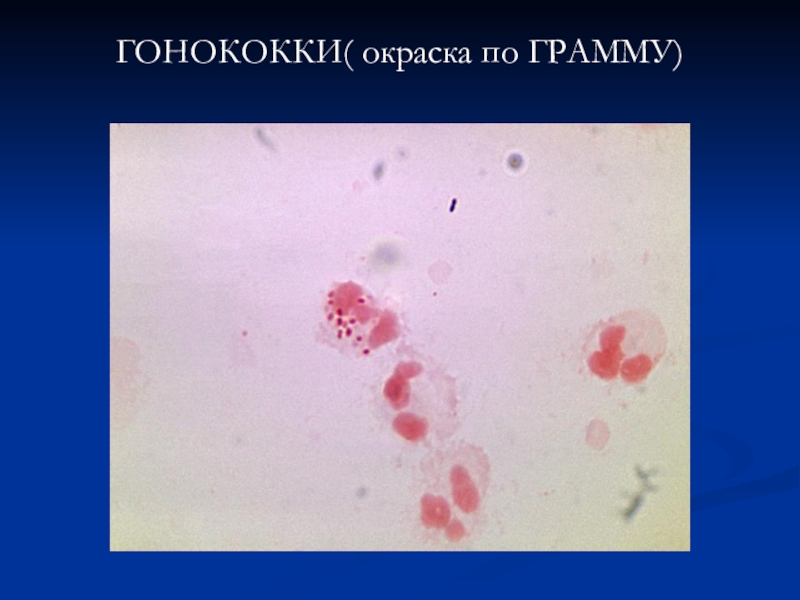
- 7. ГОНОКОККИ (окраска по ГРАМУ)
- 8. Классификация Свежая (до 2х месяцев)остраяподостраяторпиднаяХроническая (свыше 2х месяцев) Латентная (гонококконосительство)
- 9. Клиника гонореи у мужчинОстрый передний гонорейный уретритОстрый тотальный гонорейный уретритПодострый гонорейный уретрит Торпидный гонорейный уретрит
- 10. Осложнения гонорейного уретритаЛиттреит МорганитТизонитПарауретритПериуретрит КолликулитКуперитПростатит (катаральный, фолликулярный, паренхиматозный) острый и хронический ВезикулитЭпидидимитБаланопостит и фимоз
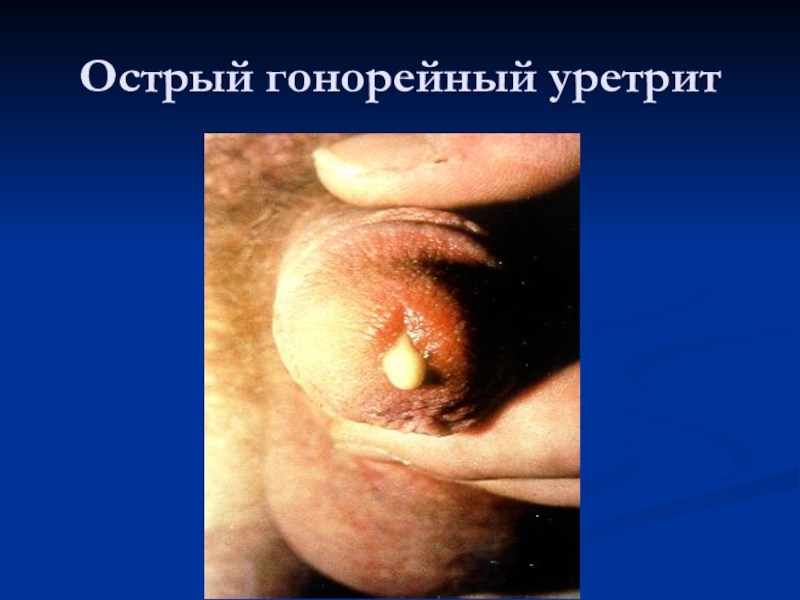
- 11. Острый гонорейный уретрит
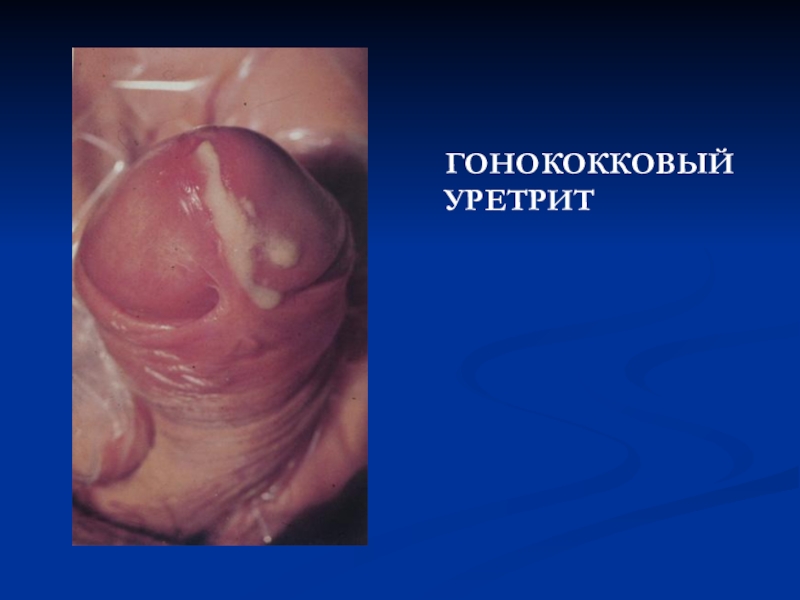
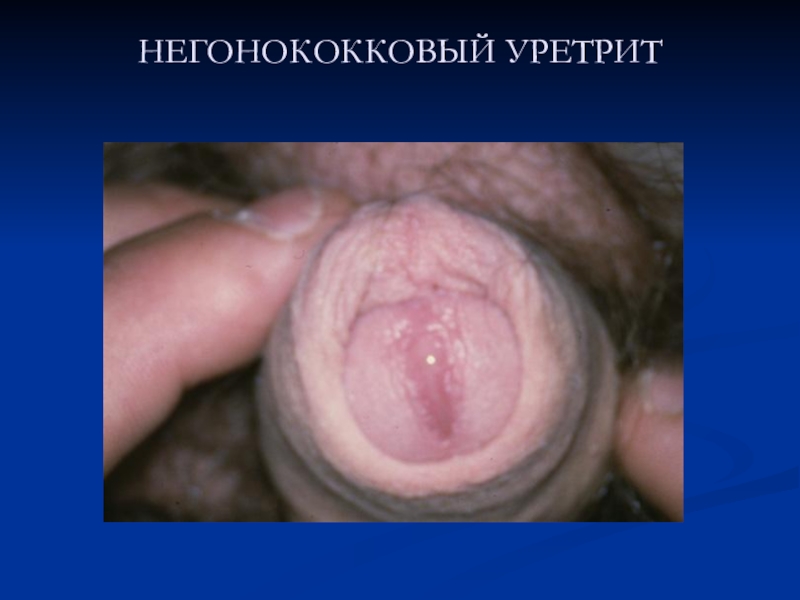
- 12. ГОНОКОККОВЫЙ УРЕТРИТ.
- 13. ГОНОКОККОВЫЙ УРЕТРИТ
- 14. НЕГОНОКОККОВЫЙ УРЕТРИТ
- 15. Экстрагенитальные формы гонореи Гонорейный проктитОрофарингеальная гонорея (гонорейный фарингит и тонзиллит, гонорейный стоматит)Гонорея глаз (гонобленорея)
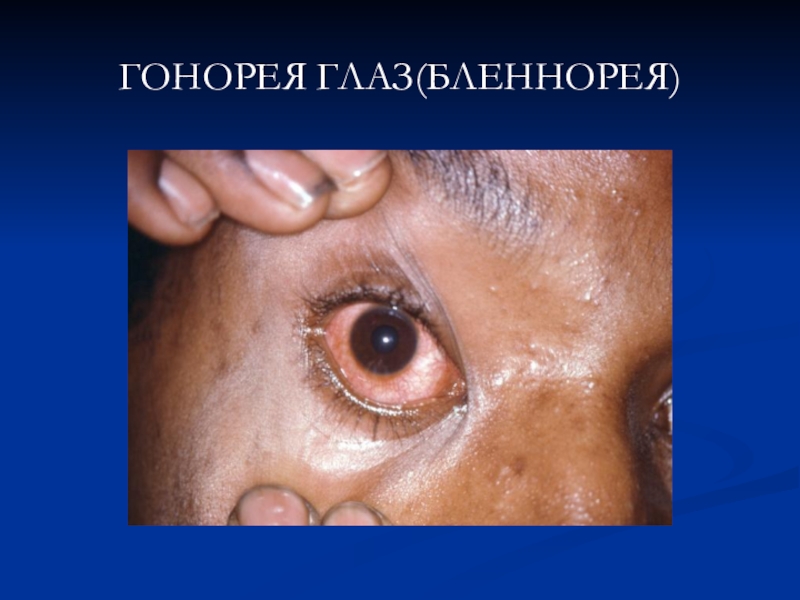
- 16. ГОНОРЕЯ ГЛАЗ(БЛЕННОРЕЯ)
- 17. Диагностика гонореи Бактериоскопическое исследование Бактериологическое исследование (посев на асцитический агар)Иммунофлюоресцентный метод –ПИФ (прямая иммунофлюоресценция)ИФАПЦРРеакция Борде-Жангу (РСК)
- 18. Окраска по Граму1.
- 19. Окраска по Граму4. промывают водой.5.
- 20. ГОНОКОККИ (окраска по ГРАМУ)
- 21. ГОНОКОККИ( окраска по ГРАММУ)
- 22. ЛЕЧЕНИЕ ГОНОКОККОВОЙ ИНФЕКЦИИ НИЖНИХ ОТДЕЛОВ МОЧЕПОЛОВОЙ СИСТЕМЫ
- 23. ЛЕЧЕНИЕ ГОНОКОККОВОЙ ИНФЕКЦИИ ГЛАЗЦефтриаксон -1.0 г в/м
- 24. НЕОСЛОЖНЕННЫЙ ГОНОКОККОВЫЙ ФАРИНГИТЦефтриаксон - 250 мг внутримышечно
- 25. ЛЕЧЕНИЕ ГОНОРЕИ НИЖНИХ ОТДЕЛОВ МОЧЕПОЛОВОГО ТРАКТА С
- 26. ЛЕЧЕНИЕ ГОНОРЕИ НИЖНИХ ОТДЕЛОВ МОЧЕПОЛОВОГО ТРАКТА С
- 27. Критерии излеченности гонореиУстановление излеченности гонококковой инфекции проводится
- 28. ПРОФИЛАКТИКА ОФТАЛЬМИИ НОВОРОЖДЕННЫХПрофилактику офтальмии следует проводить всем
- 29. Трихомониаз урогенитальныйВ общей структуре уретрогенных ИППП частота
- 30. ЭТИОЛОГИЯ ТРИХОМОНИАЗАTrichomonas vaginalis относится к типу простейших,
- 31. Слайд 31
- 32. Трихомонады могут существовать не только в жгутиковой
- 33. Трихомонады поражают лишь плоский эпителий. Попадая в
- 34. Трихомониаз – многоочаговое заболевание, при котором возбудитель
- 35. Классификация по МКБ-10Трихомониаз –А.59Урогенитальный трихомониаз неосложненный – А.59.0Урогенитальный трихомониаз осложненный –А.59.1Трихомониаз других локализаций – А.59.8
- 36. Клиника урогенитального трихомониаза у мужчинТрихомониаз у мужчин
- 37. Диагностика трихомониаза микроскопия нативных препаратов (возбудитель определяется
- 38. иммунологические методы (РСК, РПГА, РИФ в сыворотке
- 39. Лечение больных свежим острым и подострым неосложненным
- 40. Больным свежим торпидным, свежим осложненным и хроническим
- 41. Контроль излеченности трихомониаза Установление излеченности трихомонадной
- 42. Скачать презентанцию
ПЛАН ЛЕКЦИИЭтиология гонореиПути зараженияКлассификацияКлиника гонореи у мужчинОсложнения гонорейного уретритаЭкстрагенитальные формы гонореиДиагностика гонореиЛечение гонореиКритерии излеченности гонореиПрофилактика гонореи
Слайды и текст этой презентации
Слайд 1Гонорея. Трихомониаз. Негонококковые уретриты у мужчин
Лекция доцента Терегуловой Г.А.
Для студентов
5 курса лечебного факультета (о/з)
Слайд 2ПЛАН ЛЕКЦИИ
Этиология гонореи
Пути заражения
Классификация
Клиника гонореи у мужчин
Осложнения гонорейного уретрита
Экстрагенитальные формы
гонореи
Диагностика гонореи
Лечение гонореи
Критерии излеченности гонореи
Профилактика гонореи
Слайд 3ПЛАН ЛЕКЦИИ
Этиология трихомониаза
Пути заражения
Клиника трихомониаза у мужчин
Диагностика трихомониаза
Лечение трихомониаза
Критерии излеченности
гонореи
Профилактика гонореи
Слайд 4ГОНОРЕЯ
венерическое заболевание, передающееся преимущественно половым путем, вызываемое гонококком, поражающим
преимущественное цилиндрический эпителий.
Одна из самых распространенных инфекций: по данным
ВОЗ ежегодно в мире гонореей заболевает около 200 миллионов человек. Слайд 5ЭТИОЛОГИЯ
Возбудитель гонореи – Neisseria gonorrhoeae, открытый Нейссером в
1879г - грамотрицательный диплококк бобовидной формы, размером 1,25- 1,6 мкм
в длину и 0,7- 0,9 в ширину хорошо окрашивается всеми анилиновыми красителями. При острых процессах в окрашенных мазках гонококки выявляются внутри лейкоцитов.Слайд 8Классификация
Свежая (до 2х месяцев)
острая
подострая
торпидная
Хроническая (свыше 2х месяцев)
Латентная (гонококконосительство)
Слайд 9Клиника гонореи у мужчин
Острый передний гонорейный уретрит
Острый тотальный гонорейный уретрит
Подострый
гонорейный уретрит
Торпидный гонорейный уретрит
Слайд 10Осложнения гонорейного уретрита
Литтреит
Морганит
Тизонит
Парауретрит
Периуретрит
Колликулит
Куперит
Простатит (катаральный, фолликулярный, паренхиматозный) острый и
хронический
Везикулит
Эпидидимит
Баланопостит и фимоз
Слайд 15Экстрагенитальные формы гонореи
Гонорейный проктит
Орофарингеальная гонорея (гонорейный фарингит и
тонзиллит, гонорейный стоматит)
Гонорея глаз (гонобленорея)
Слайд 17Диагностика гонореи
Бактериоскопическое исследование
Бактериологическое исследование (посев на асцитический агар)
Иммунофлюоресцентный
метод –ПИФ (прямая иммунофлюоресценция)
ИФА
ПЦР
Реакция Борде-Жангу (РСК)
Слайд 18Окраска по Граму
1. На высушенный и
фиксированный над пламенем спиртовки мазок кладут фильтровальную бумагу по размеру
предметного стекла или несколько меньше, наливают на 1-2 мин раствор кристаллического фиолетового или же на мазок кладут фильтровальную бумагу, пропитанную 1% водным раствором кристаллического фиолетового;2. мазок промывают водой и заливают раствором Люголя на 30-60с;
3. раствор Люголя сливают, а мазок погружают в ванночку с 96%-ным спиртом для обесцвечивания, (погружая и вынимая мазок из спирта до тех пор, пока с него перестанут стекать струйки краски);
Слайд 19Окраска по Граму
4. промывают водой.
5. препарат обрабатывают 2мин
раствором нейтрального красного, затем мазок вновь промывают водой и высушивают
на воздухе.6. микроскопируют под иммерсионной системой при плоском зеркале и открытой диафрагме.
Слайд 22ЛЕЧЕНИЕ ГОНОКОККОВОЙ ИНФЕКЦИИ НИЖНИХ ОТДЕЛОВ МОЧЕПОЛОВОЙ СИСТЕМЫ БЕЗ ОСЛОЖНЕНИЙ
Цефтриаксон -
250 мг однократно внутримышечно
Ципрофлоксацин - 500 мг однократно внутрь
Офлоксацин
- 400 мг однократно внутрьСпектиномицин – 2,0 г однократно внутримышечно
Бензилпенициллина натриевая соль – начальная доза 600000 ЕД в\м, последующие по 400000 ЕД каждые 3 часа, на курс
3 400 000 ЕД
Слайд 23ЛЕЧЕНИЕ ГОНОКОККОВОЙ ИНФЕКЦИИ ГЛАЗ
Цефтриаксон -1.0 г в/м однократно.
Местно: 1%-ный
раствор нитрата серебра, 1%-ная тетрациклиновая, 0,5%-ная эритромициновая глазные мази.
Слайд 24НЕОСЛОЖНЕННЫЙ ГОНОКОККОВЫЙ ФАРИНГИТ
Цефтриаксон - 250 мг внутримышечно однократно
Офлоксацин -
400 мг перорально однократно
Ципрофлоксацин - 500 мг перорально однократно
Слайд 25ЛЕЧЕНИЕ ГОНОРЕИ НИЖНИХ ОТДЕЛОВ МОЧЕПОЛОВОГО ТРАКТА С ОСЛОЖНЕНИЯМИ
Рекомендуемая
схема
Цефтриаксон -1,0 г в/м или в/в каждые 24 часа
Цефотаксим
-1,0 г в/в каждые 8 часовСпектиномицин - 2,0 г в/м каждые 12 часов
Ципрофлоксацин - 500 мг в/в каждые 12 часов
Внутривенная или внутримышечная терапия должна продолжаться не менее 7 дней.
Слайд 26ЛЕЧЕНИЕ ГОНОРЕИ НИЖНИХ ОТДЕЛОВ МОЧЕПОЛОВОГО ТРАКТА С ОСЛОЖНЕНИЯМИ
Другой алгоритм
лечения
Каждый из перечисленных препаратов применятся в течение 24-48часов,при
разрешении клинической симптоматики переходят на пероральную терапию ципрофлоксацином по 500 мг внутрь каждые 12 часов или офлоксацином по 400 мг внутрь каждые 12 часов.Лечение проводится в течение 14 дней
Слайд 27Критерии излеченности гонореи
Установление излеченности гонококковой инфекции проводится на основании культурального
метода исследования или
метода амплификации РНК (NASBA) через 14 дней
после окончания лечения,на основании методов амплификации ДНК (ПЦР, ПЦР в реальном времени) — не ранее,чем через месяц после окончания лечения.
При отрицательных результатах обследования пациенты дальнейшему наблюдению не подлежат.
Слайд 28ПРОФИЛАКТИКА ОФТАЛЬМИИ НОВОРОЖДЕННЫХ
Профилактику офтальмии следует проводить всем новорожденным сразу же
после рождения одним из нижеуказанных препаратов.
Нитрат серебра - 1%-ный
водный раствор, однократно по 2-3 капли в каждый глаз.Эритромициновая глазная мазь 0,5-1% -однократно.
Тетрациклиновая глазная мазь 1% -однократно.
Слайд 29Трихомониаз урогенитальный
В общей структуре уретрогенных ИППП частота трихомониаза оценивается примерно
в 10%. Трихомониаз передается половым путем и обычно сочетается с
другими ИППП. Случаи неполового заражения (через предмета туалета, индивидуальное белье) чрезвычайно редки. Новорожденные заражаются при прохождении родовых путей больной матери. Трихомонадной инвазии способствует изменение рН влагалища и гормонального статуса. В эпидемиологическом отношении серьезную проблему представляют больные с вялотекущим воспалительным процессом и трихомонадоносители, а также больные со штаммами, резистентными к метронидазолу.Слайд 30ЭТИОЛОГИЯ ТРИХОМОНИАЗА
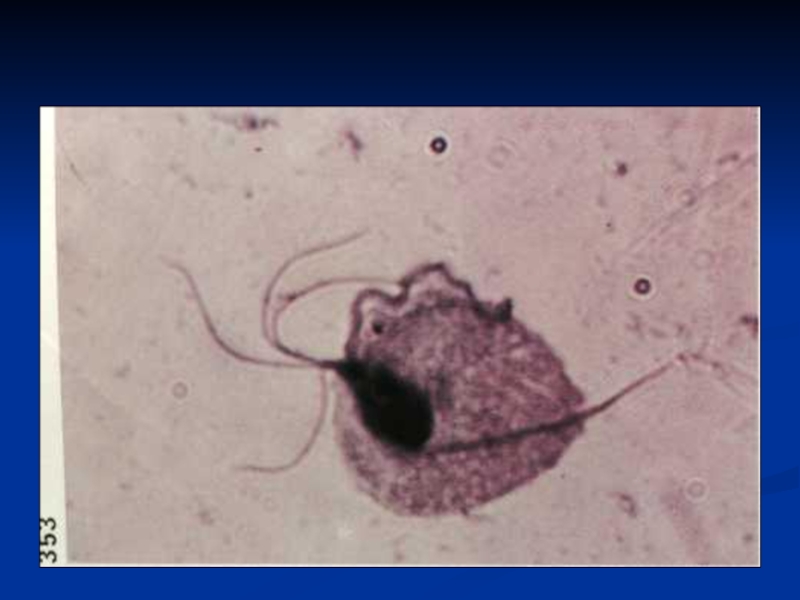
Trichomonas vaginalis относится к типу простейших, семействуTrichomonadidae, роду Trichomonas
и представляет собой одноклеточный организм обычно грушевидной формы величиной
от 8 до 24 мкм со жгутиками и ундулирующсй мембраной, обеспечивающими способность к активному перемещению. Через все тело трихомонады проходит опорный стержень – аксостиль.Слайд 32Трихомонады могут существовать не только в жгутиковой (грушевидной, вегетативной), но
и в амебоидной форме, при которой движения жгутиков не видны,
а перемещение самого паразита происходит настолько медленно , что он кажется неподвижным. Амебоидная форма отличается большей величиной (до 30 мкм) и формой, повторяющей рельеф эпителиальной клетки, на которой она паразитирует; способна фагоцитировать целые клетки, однако фагоцитоз может быть незавершенным; возможен эндоцитобиоз (в частности, при гонорейно‑трихомонадной инфекции).Слайд 33Трихомонады поражают лишь плоский эпителий. Попадая в мочеиспускательный канал и
канал шейки матки, они затем распространяются по протяжению слизистой оболочки
и через межклеточные пространства проникают в субэпителиальную соединительную ткань, вызывая воспалительную реакцию с поражением, поражая лакуны и железы уретры, проникают в лимфатические щели и сосуды, перемещаются в половые железы, вызывая их воспалениеСлайд 34Трихомониаз – многоочаговое заболевание, при котором возбудитель может обнаруживаться не
только в любых мочеполовых органах, но и поражать миндалины, конъюнктиву
глаза, прямую кишку, обнаруживаться в легких у новорожденных.Инкубационный период при трихомониазе варьирует от 3 дней до 1 мес (в среднем составляет 10–12 дней).
Слайд 35Классификация по МКБ-10
Трихомониаз –А.59
Урогенитальный трихомониаз неосложненный – А.59.0
Урогенитальный трихомониаз осложненный
–А.59.1
Трихомониаз других локализаций – А.59.8
Слайд 36Клиника урогенитального трихомониаза у мужчин
Трихомониаз у мужчин протекает в форме
уретрита (обычно торпидного или бессимптомного, при хроническом течении – с
очаговыми инфильтратами, литтреитом, морганитом, колликулитом) и его осложнений: простатита (как правило, первично‑хронического), эпидидимита (чаще подострого с невысокой и кратковременной температурной реакцией, выделениями из уретры, не прекращающимися как при гонорее, поражением хвоста и тела придатка), везикулита, куперита, тизонита, парауретрита, поражений кожи (баланопостит, эрозии и язвы полового члена, напоминающие шанкриформную пиодермию).Слайд 37Диагностика трихомониаза
микроскопия нативных препаратов (возбудитель определяется по характерной форме
и толчкообразным движениям и жгутикам);
микроскопия препаратов, окрашенных митиленовым синим и
по Граму, иногда по Романовскому–Гимзе и др.;Культуральный метод исследования, обладающий высокими показателями чувствительности и специфичности, признается «золотым стандартом» диагностики урогенитального трихомониаза и позволяет подтвердить диагноз.
Культуральные исследования особенно ценны для выявления атипичных форм
Слайд 38иммунологические методы (РСК, РПГА, РИФ в сыворотке крови и секрете
половых желез) не используются в качестве основного диагностического теста из‑за
того, что у ряда больных они бывают отрицательными и остаются положительными после излечения или ложноположительны у неболевших трихомониазом;антигены трихомонад выявляются с помощью метода латекс‑агглютинации;
перспективным для выявления ДНК‑последовательностей трихомонад (особенно у мужчин) является метод ПЦР.
Слайд 39Лечение больных свежим острым и подострым неосложненным трихомонадным уретритом
метронидазол
(трихопол, флагил) внутрь по 0,5 г 4 раза в сутки
в течение 5 дней; или по 0,25 г 2 раза в сутки в течение 10 дней; или в первые 4 дня по 0,25 г 2 раза в сутки, в остальные 4 дня по 0,25 г 2 раза в день; или 2,0 г однократно;тинидазол – внутрь в дозе 2,0 г однократно или по 0,5 г 2 раза в сутки ежедневно в течение недели;
тиберал – внутрь по 0,5 г 2 раза в сутки в течение 5 дней.
Слайд 40Больным свежим торпидным, свежим осложненным и хроническим трихомониазом проводится комплексное
лечение . В таких случаях наряду с протистоцидными препаратами назначают
иммунотерапию, ферментотерапию, физиотерапию и местное лечение: промывания уретры растворами фурацилина 1 : 5000, фурозолидона 1 : 5000, 3% раствором борной кислоты, оксицианида ртути 1 : 1000, нитрата серебра 1 : 1000–1 : 6000;Слайд 41 Контроль излеченности трихомониаза
Установление излеченности трихомонадной проводится на основании культурального
метода исследования или
метода амплификации РНК (NASBA) через 14 дней
после окончания лечения,на основании методов амплификации ДНК (ПЦР, ПЦР в реальном времени) — не ранее,чем через месяц после окончания лечения.
При отрицательных результатах обследования пациенты дальнейшему наблюдению не подлежат.