Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Кафедра нервных болезней и нейрохирургии. Неврологические проявления при
Содержание
- 1. Кафедра нервных болезней и нейрохирургии. Неврологические проявления при
- 2. Частота поражения нервной системыНеврологические осложнения возникают у
- 3. Классификация нейроСПИДа экспертов ВОЗ (1990г.)1 раздел –
- 4. Классификация W.Enzenberger, P.Fischer (1987г.)Первичные поражения ЦНС:ВИЧ-ассоциированная энцефалопатия;Острый
- 5. Патогенез. Вирус иммунодефицита человека уже на ранней
- 6. Острый асептический менингит.Встречается у 5-10% больных с
- 7. ВИЧ-энцефалопатияОсобый клинический синдром подкорково-лобной деменции, связанный с
- 8. Клинические проявленияЯдро клинической симптоматики составляют когнитивные нарушения
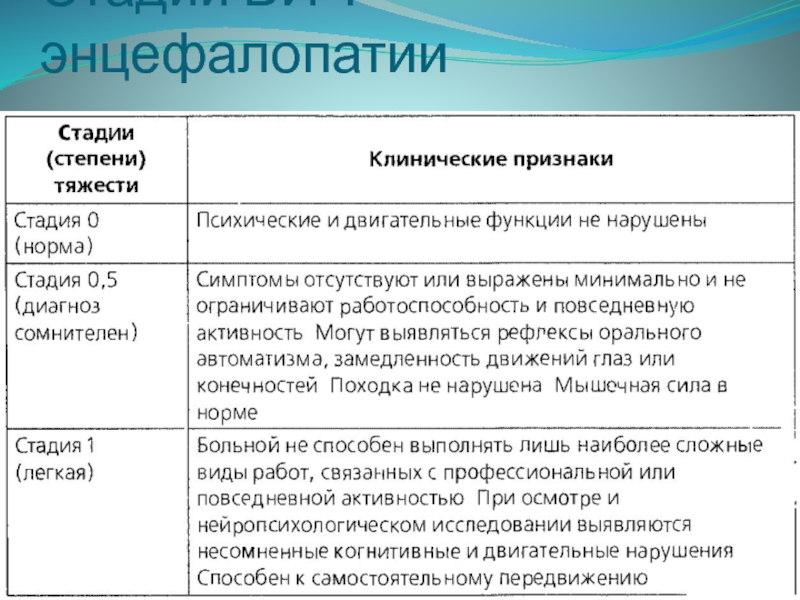
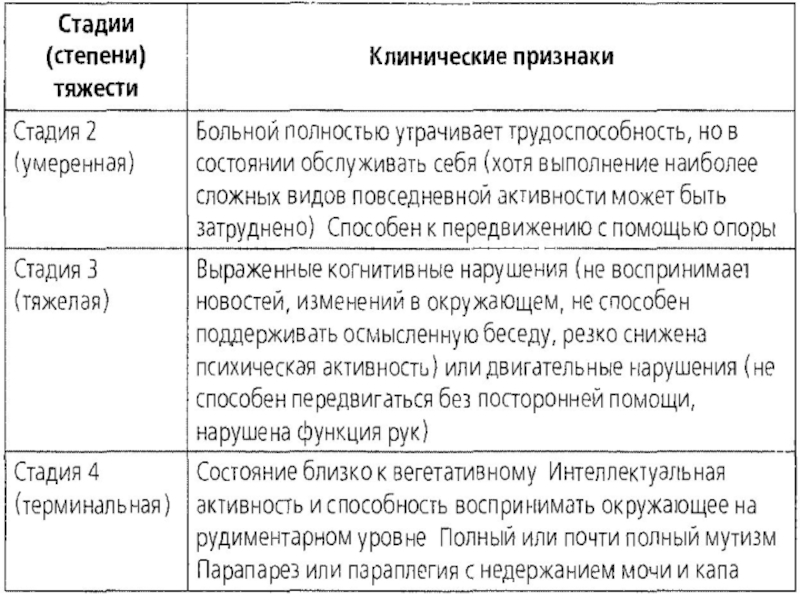
- 9. Стадии ВИЧ-энцефалопатии
- 10. Слайд 10
- 11. 1. Вич-энцефалопатия: МРТ. Атрофия головного мозга, расширение
- 12. Вакуолярная миелопатия (ВИЧ-миелопатия).Основная причина поражения спинного мозга
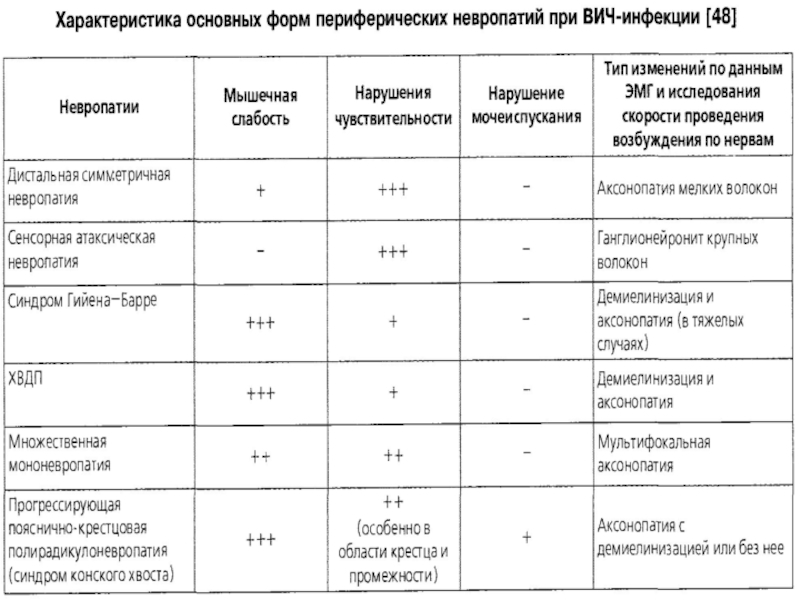
- 13. Поражение периферической нервной системы.Периферические невропатии встречаются у
- 14. Слайд 14
- 15. Дистальная симметричная сенсомоторная полиневропатия.Это медленно нарастающее в
- 16. Клиническая картина.Основным клиническими проявлениями являются выраженные боли
- 17. 1. Снижение чувствительности по типу носков. 2.
- 18. Вторичные поражение нервной системы при ВИЧ-инфекции.Возникают на
- 19. Токсоплазмозный энцефалитСчитается самой частой причиной объемных образований,
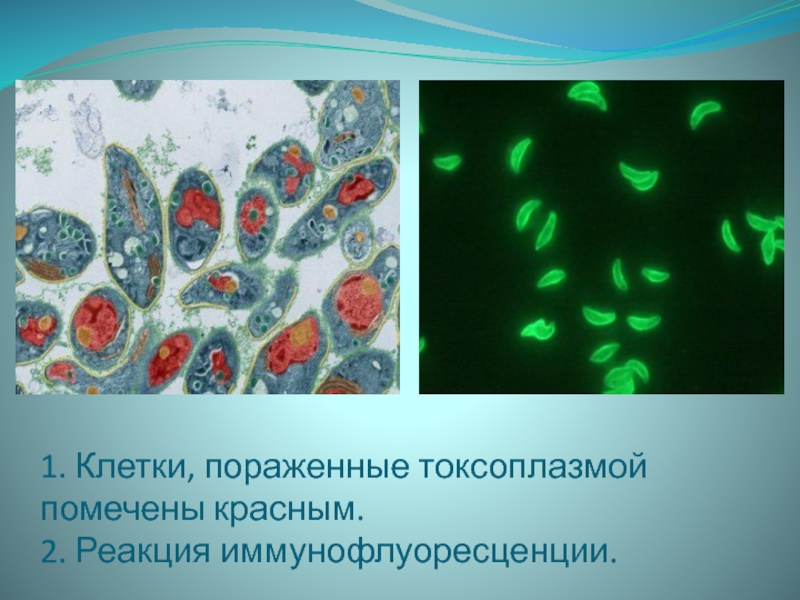
- 20. 1. Клетки, пораженные токсоплазмой помечены красным. 2. Реакция иммунофлуоресценции.
- 21. 346. Токсоплазменный энцефалит: МРТ. Множественные объемные образования
- 22. Криптококковый менингитВторая по частоте оппортунистическая инфекция ЦНС
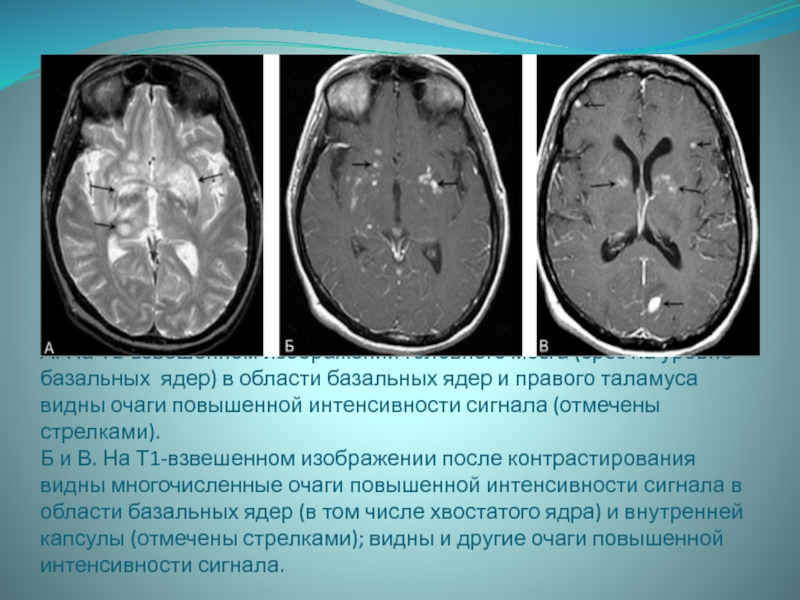
- 23. А. На Т2-взвешенном изображении головного мозга (срез
- 24. Опухоли ЦНСПервичная лимфома ЦНС развивается приблизительно у
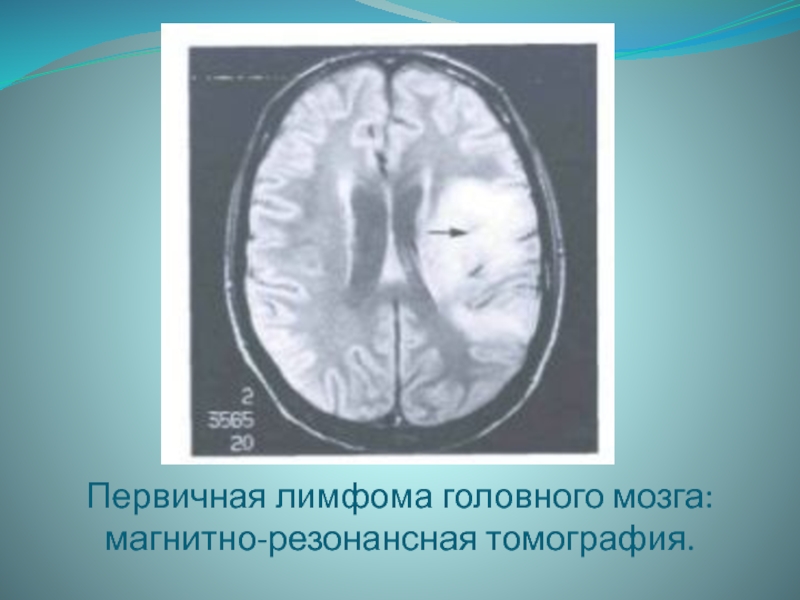
- 25. Первичная лимфома головного мозга: магнитно-резонансная томография.
- 26. Лечение. До настоящего времени не разработано
- 27. СПАСИБО ЗА ВНИМАНИЕ.
- 28. Скачать презентанцию
Частота поражения нервной системыНеврологические осложнения возникают у 50-90% больных СПИДом, причем в 10% случаев они бывают первым клиническим проявлением заболевания. • Признаки поражения ЦНС по материалам аутопсии обнаруживаются у 80-90%
Слайды и текст этой презентации
Слайд 2Частота поражения нервной системы
Неврологические осложнения возникают у 50-90% больных СПИДом,
причем в 10% случаев они бывают первым клиническим проявлением заболевания.
• Признаки поражения ЦНС по материалам аутопсии обнаруживаются у 80-90% больных, умерших от СПИДа, а по данным клинического обследования – у 30-40%• Частота поражений ПНС также значительна – 10-30% больных ВИЧ/СПИДом.
Представленность неврологических расстройств зависит от стадии развития ВИЧ-инфекции. В субклинической стадии заболевания они отмечаются у 20% больных, в стадии развернутой клинической картины болезни – 40-50%, в более поздних стадиях до 90%.
Слайд 3Классификация нейроСПИДа экспертов ВОЗ (1990г.)
1 раздел – симптомокомплексы, обусловленные прямым
влиянием ВИЧ:
•ВИЧ-ассоциированные минимальные познавательно-двигательные расстройства;
•ВИЧ-ассоциированная
деменция;•ВИЧ-ассоциированная миелопатия.
2 раздел – другие поражения ЦНС, связанные с ВИЧ-инфекцией:
•Острый асептический менингит
•Прогрессирующая энцефалопатия
3 раздел – ВИЧ-ассоциированные поражения ЦНС:
•Воспалительные полиневропатии (преимущественно сенсорные невропатии
•Воспалительные миопатии.
4 раздел – поражение нервной системы оппортунистическими инфекциями и опухолями:
•Прогрессирующая мультифокальная энцефалопатия;
•Криптококковый менингит;
•Церебральный токсоплазмоз;
•Цитомегаловерусная невропатия;
•Первичная лимфома ЦНС и др.
Слайд 4Классификация W.Enzenberger, P.Fischer (1987г.)
Первичные поражения ЦНС:
ВИЧ-ассоциированная энцефалопатия;
Острый ранний ВИЧ-энцефалит;
ВИЧ-менингит;
ВИЧ-ассоциированная миелопатя;
Поражение
ПНС.
Вторичные неврологические проявления – поражение ЦНС, вызываемые вирусами, простейшими, грибами,
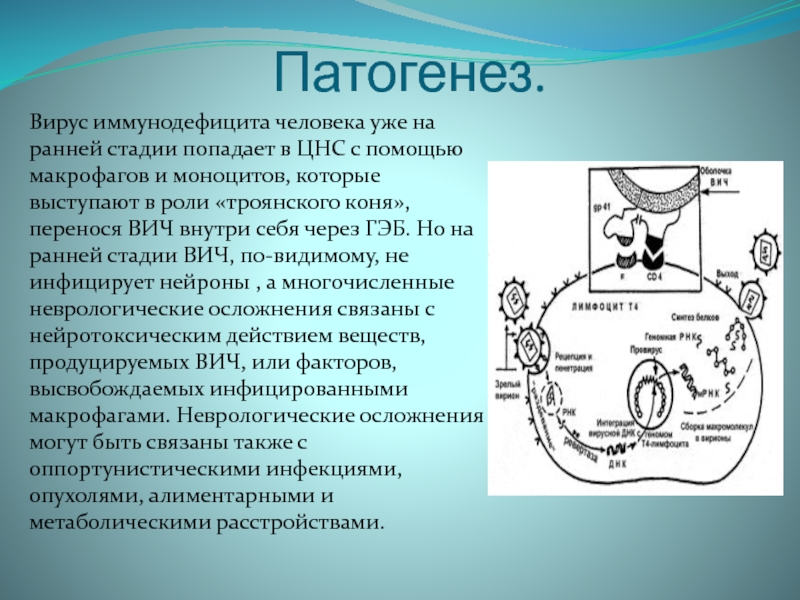
бактериями, а также опухолями.Слайд 5Патогенез.
Вирус иммунодефицита человека уже на ранней стадии попадает в
ЦНС с помощью макрофагов и моноцитов, которые выступают в роли
«троянского коня», перенося ВИЧ внутри себя через ГЭБ. Но на ранней стадии ВИЧ, по-видимому, не инфицирует нейроны , а многочисленные неврологические осложнения связаны с нейротоксическим действием веществ, продуцируемых ВИЧ, или факторов, высвобождаемых инфицированными макрофагами. Неврологические осложнения могут быть связаны также с оппортунистическими инфекциями, опухолями, алиментарными и метаболическими расстройствами.Слайд 6Острый асептический менингит.
Встречается у 5-10% больных с ВИЧ инфекцией.
Обычно развивается
сразу после заражения (в первые 3-6 недель), как следствие первичного
ответа ЦНС на ВИЧ-инфекцию, еще до развития иммунодефицита.Проявляется повышением температуры, головной болью, менингеальными симптомами, нерезко выраженным лимфоцитарным плеоцитозом в ликовре (до 200 клеток в 1 мкл), анти-ВИЧ антитела, что имеет диагностическое значение. КТ/МРТ не обнаруживают патологических изменений в мозге. Описано поражение V, VII, VIII пары черепно-мозговых нервов.
Неврологическая симптоматика , как правило, исчезает в течение 1-4 недель без какого-либо лечения.
При диф.диагностике полезно учитывать, что при асептическом ВИЧ-менингите в СМЖ повышается содержание CD8-лимфоцитов, тогда как при других формах вирусных менингитов – CD4-клеток.
Слайд 7ВИЧ-энцефалопатия
Особый клинический синдром подкорково-лобной деменции, связанный с непосредственным действием вируса
на головной мозг и проявляющийся когнитивными, двигательными и поведенческими расстройствами.
ВИЧ-энцефалопатия
обычно развивается на фоне выраженной иммуносупрессии и системных проявлений ВИЧ/СПИДа.В 25% наблюдений признаки деменции выявляются еще до развернутой картины СПИДа, а в 3-5% являются начальным проявлением СПИДа.
Клинически характеризуется постепенным развитием и прогрессирующим течением на фоне системных проявлений СПИДа.
Слайд 8Клинические проявления
Ядро клинической симптоматики составляют когнитивные нарушения – расстройства внимания,
памяти, интеллекта, сочетающиеся с эмоцианально-поведенческими расстройствами (эмоциональная лабильность, депрессия, апатия,
психомоторная заторможенность).Двигательные нарушения проявляются паркинсонизмом, тремором, миоклоническим гиперкинезом, мозжечковыми, пирамидными симптомами. У некоторых больных развивается спастический парапарез ног с сенсетивной атаксией вследствие нарушений глубокой чувствительности.
По мере прогрессирования деменции нарушается ориентация больных, возникают спутанность сознания, эпилептические припадки, в финальной стадии – акинетический мутизм.
В ЦСЖ – умеренное увеличение содержания белка.
КТ/МРТ – атрофия и диффузные изменения белого вещества (лейкоареоз). Характерный МРТ признак – повышение интенсивности сигнала от форникально-субкаллозальной области.
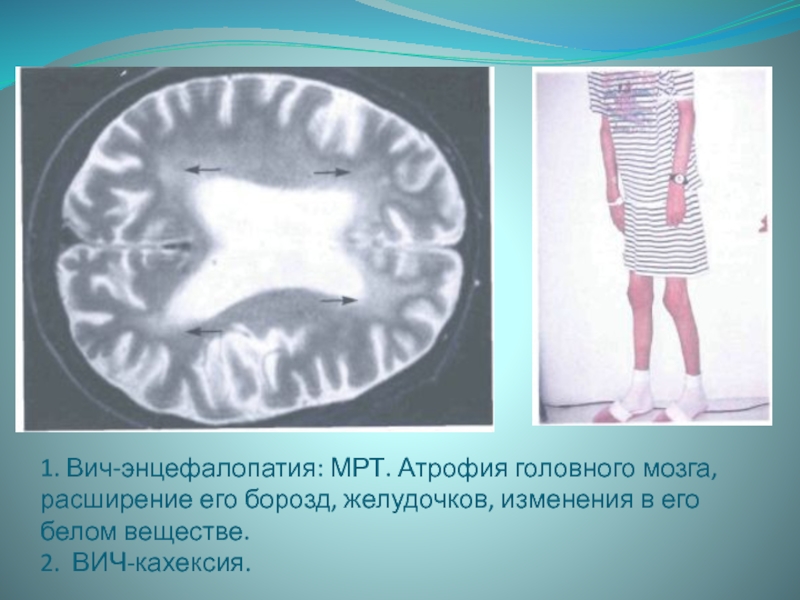
Слайд 111. Вич-энцефалопатия: МРТ. Атрофия головного мозга, расширение его борозд, желудочков,
изменения в его белом веществе.
2. ВИЧ-кахексия.
Слайд 12Вакуолярная миелопатия (ВИЧ-миелопатия).
Основная причина поражения спинного мозга при ВИЧ-инфекции, встречается
у 20% больных.
Обычно развивается на фоне выраженной иммуносупрессии и симптомов
ВИЧ-энцефалопатии.Патологический процесс локализуется преимущественно на уровне грудных сегментов.
При морфологическом исследовании выявляется вакуолизация белого вещества спинного мозга-вакуоли представляют собой полости, окруженные тонким слоем миелина.
Клинически характеризуется медленно нарастающим спастическим парапарезом с оживлением сухожильных рефлексов, патологическими стопными знаками, нарушением глубокой чувствительности в нижних конечностях, нарушением мочеиспускания по гиперрефлекторному типу, изредка – сегментарной миоклонией. Преимущественно страдают боковые и задние столбы спинного мозга.
Слайд 13Поражение периферической нервной системы.
Периферические невропатии встречаются у 50% больных с
ВИЧ-инфекцией, могут возникать в любой стадии ВИЧ-инфекции (чаще при снижении
уровня CD4-клеток до 440 в мм3), однако до сих пор плохо изучены.В период сероконверсии могут возникать синдром Гийена-Барре, невропатия лицевого нерва, плечевая плексопатия, острая сенсорная полиневропатия, проявляющаяся сенситивной атаксией. В наступающей затем асимптомной серопозитивной стадии поражение периферических нервов практически не встречается. Но с развитием лабораторных и клинических признаков иммунодефицита их частота значительно нарастает.
Слайд 15Дистальная симметричная сенсомоторная полиневропатия.
Это медленно нарастающее в течение нескольких недель
или месяцев заболевание, кт является наиболее частой формой периферической невропатии.
Ее
проявления отмечаются у 10-30% больных ВИЧ-инфекцией. В основе заболевания лежит: дистальная аксонопатия с преимущественным ВИЧ-поражением чувствительных волокон, а также нейронов спинальных ганглиев. Симптомы проявляются на развернутой или поздней стадии ВИЧ-инфекции, возможно, вследствие инфицирования ВИЧ спинальных ганглиев в сочетании с токсическим действием цитокинов.
Слайд 16Клиническая картина.
Основным клиническими проявлениями являются выраженные боли в ногах, парестезии
и жжение в стопах, усиливающиеся при малейшем соприкосновении. Из-за этого
больные иногда не в состоянии ходить.В неврологическом статусе: снижение или выпадение ахилловых рефлексов (коленные чаще сохранены), гипестезия поверхностных видов чувствительности по типу носков и перчаток, иногда – легкая слабость мелких мышц стоп, трофические и вазомоторные нарушения на нижних конечностях.
У некоторых пациентов могут быть выражены признаки периферической вегетативной недостаточности – ортостатическая гипотензия, фиксированный пульс, дисфункция мочеполовой системы, диарея.
При патоморфологическом исследовании головного и спинного мозга больных, умерших от СПИДа и прижизненно страдавших полиневропатией, выявлена избирательная дегенерация нежного пучка спинного мозга, наиболее выраженная на верхнегрудном и шейном уровнях. Это свидетельствует о восходящем характере процесса из нейронов дорсального корешкового ганглия.
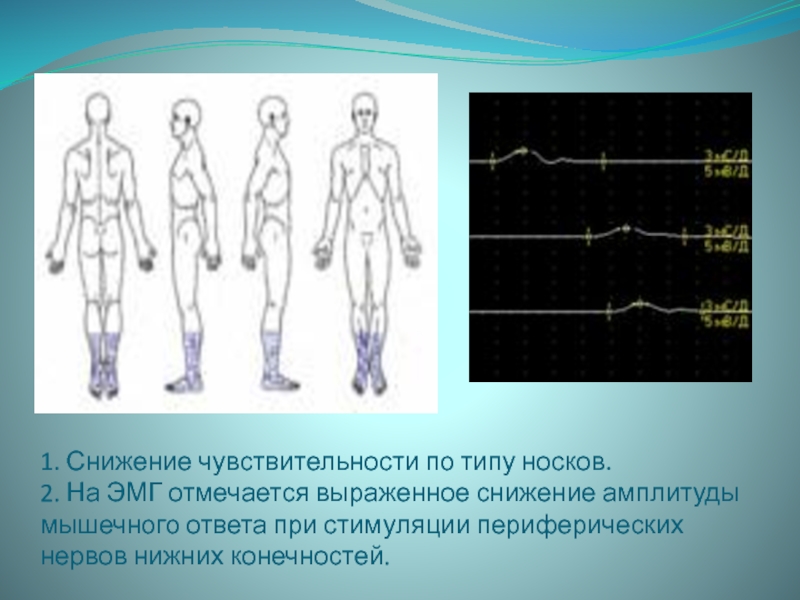
Слайд 171. Снижение чувствительности по типу носков. 2. На ЭМГ отмечается выраженное
снижение амплитуды мышечного ответа при стимуляции периферических нервов нижних конечностей.
Слайд 18Вторичные поражение нервной системы при ВИЧ-инфекции.
Возникают на поздних стадиях ВИЧ-инфекции
и характеризуются развитием оппортунистических инфекций и опухолей на фоне прогрессирующего
иммунодефицита.Поражение мозга у больных СПИДом приобретает характер инфекционного или опухолевого процесса и может быть вызвано:
Вирусами (часто вирусы герпеса человека);
Грибами (криптококковый менингит);
Простейшими (токсоплазмоз, амебный менингоэнцефалит, абсцесс);
Микобактериями (туберкулезный менингит);
Новообразования (чаще лимфома ЦНС).
Одна из самых частых причин неврологических осложнений на поздних стадиях ВИЧ/СПИДа – оппортунистические инфекции.
Слайд 19Токсоплазмозный энцефалит
Считается самой частой причиной объемных образований, а также остро
или подостро развивающейся неврологической симптоматики у больных СПИДом.
Клинически проявляется головной
болью, спутанностью или угнетением сознания, гемипарезом, афазией, гемианопсией, экстрапирамидными нарушениями. Начальным проявлением очагового поражения головного мозга чаще всего является гемипарез.СМЖ: изменений может не быть, но чаще обнаруживаются повышение содержания белка, лимфоцитарный плеоцитоз (ниже 100 клеток в 1 мкл), низкий уровень глюкозы.
КТ/МРТ: одиночные или множественные очаги в различных отделах мозга, окруженных зоной перифокального отека, иногда дающих смещение окружающих структур.
Лечение: Пириметамин, сульфадиазин (положительная реакция в 90% случаев). Продолжительность терапии от 3-6 недель.
Во избежание угнетения костного мозга назначают фолиевую кислоту.
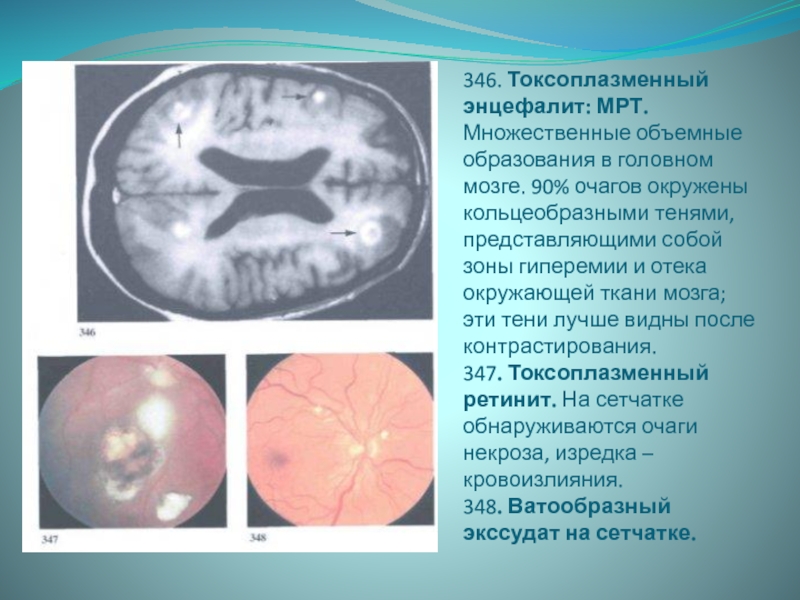
Слайд 21346. Токсоплазменный энцефалит: МРТ. Множественные объемные образования в головном мозге.
90% очагов окружены кольцеобразными тенями, представляющими собой зоны гиперемии и
отека окружающей ткани мозга; эти тени лучше видны после контрастирования. 347. Токсоплазменный ретинит. На сетчатке обнаруживаются очаги некроза, изредка – кровоизлияния. 348. Ватообразный экссудат на сетчатке.Слайд 22Криптококковый менингит
Вторая по частоте оппортунистическая инфекция ЦНС при СПИДе отмечается
у 6-20% больных, причем в 45% случаев в качестве первого
проявления заболевания.Криптококковый менингит возникает остро или подостро с головной боли, лихорадки (37,5-38°С), тошноты, реже светобоязни, спутанности или угнетения сознания. Эпилептические припадки отмечаются редко. В начальной стадии менингеальные симптомы часто отсутствуют.
ЦСЖ: может быть прозрачной или мутной, в ней увеличено количество белка и лимфоцитов (обычно не более 200 в 1 мкл), снижено (у 75% больных) содержание глюкозы. У 20-50% больных СМЖ остается в пределах нормы.
КТ может выявить гидроцефалию. При МРТ нередко обнаруживаются расширенные периваскулярных пространств и криптококкомы – гиперинтенсивные очаги.
Лечение: Амфотерицином В и флуканозолом, но добиться полного излечения на фоне СПИДа обычно не удается.
Слайд 23А. На Т2-взвешенном изображении головного мозга (срез на уровне базальных
ядер) в области базальных ядер и правого таламуса видны очаги
повышенной интенсивности сигнала (отмечены стрелками). Б и В. На Т1-взвешенном изображении после контрастирования видны многочисленные очаги повышенной интенсивности сигнала в области базальных ядер (в том числе хвостатого ядра) и внутренней капсулы (отмечены стрелками); видны и другие очаги повышенной интенсивности сигнала.Слайд 24Опухоли ЦНС
Первичная лимфома ЦНС развивается приблизительно у 2-5% больных СПИДом,
обычно на фоне глубокой иммуносупрессии. У половины больных с лимфомами
последние являются первым клиническим проявлением СПИДа.Она проявляется остро или подостро, но протекает без лихорадки. Начальные симптомы отражают одиночное или множественное поражение полушарий и внутричерепную гипертензию. Часто отмечаются эпилептические припадки. Течение неуклонно прогрессирующее.
КТ и МРТ выявляют одиночные и множественные очаги, кт невозможно отдифференцировать от токсоплазменных абсцессов.
Диагноз лимфомы становится более вероятен, если пробное лечение, направленное против токсоплазмоза, не принесло эффекта. Окончательный диагноз может быть поставлен с помощью биопсии.
На фоне лучевой терапии и применения кортикостероидов возможна временная стабилизация процесса.
Слайд 26Лечение.
До настоящего времени не разработано лечения ВИЧ-инфекции, которое
могло бы устранить ВИЧ из организма. Современный способ лечения ВИЧ-инфекции
(высокоактивная антиретровирусная терапия) замедляет и практически останавливает прогрессирование ВИЧ-инфекции и ее переход в стадию СПИД, позволяя ВИЧ-инфицированному человеку жить полноценной жизнью.ВААРТ – терапия.
ВААРТ-терапия – метод терапии, состоящий в приеме трех или четырех препаратов в противоположность монотерапии, применявшейся ранее.
Нуклеозидные ингибиторы обратной транскриптазы (НИОТ) – Зидовудин, Ламивудин, Абакавир.
Ненуклеозидные ингибиторы обратной транскриптазы (ННИОТ) – Делавердин, Невирапин, Эфавиренз.
Ингибиторы протеазы (ИП) – Атазанавир, Индинавир, Ритонавир.
Ингибиторы проникновения (Ингибиторы слияния) – Энфувиртид.
Симптоматическая терапия.
При первичном нейроСПИДе, в частности, при лечении проявлений ВИЧ-энцефалопатии предпочтение отдают атипичным нейролептикам (клозапин, кветиапин). При полинейропатиях рекомендуется мильгамма, цитиколин, нукле0-ЦМВ.
При лечении вторичного нейроСПИДа помимо ВААРТ необходимо назначение специфической терапии, вызываемых оппортунистическими инфекциями.