Слайд 1Клеточный тип иммунного ответа.
Выполнила: студентка группы 4802
Васильева Алина Петровна.
Слайд 2Введение.
Клеточный иммунитет (англ. Cell-mediated immunity) — такой тип иммунного ответа,
в котором не участвуют ни антитела, ни система комплемента. В
процессе клеточного иммунитета активируются макрофаги, натуральные киллеры, антиген-специфичные цитотоксические Т-лимфоциты, и в ответ на антиген выделяются цитокины.
Система клеточного иммунитета выполняет защитные функции следующими способами:
путём активации антиген-специфических цитотоксичных Т-лимфоцитов, которые могут вызывать апоптоз соматических клеток, демонстрируя на поверхности эпитопы чужеродных антигенов, например, клеток, заражённых вирусами, содержащими бактерии и клеток опухолей, демонстрирующих опухолевые антигены;
путём активации макрофагов и натуральных киллеров, которые разрушают внутриклеточные патогены;
путём стимулирования секреции цитокинов, которые оказывают влияние на другие клетки иммунной системы, принимающие участие в адаптивном иммунном ответе и врождённом иммунном ответе.
Клеточный иммунитет направлен преимущественно против микроорганизмов, которые выживают в фагоцитах и против микроорганизмов, поражающие другие клетки. Система клеточного иммунитета особенно эффективна против клеток, инфицированных вирусами, и принимает участие в защите от грибов, простейших, внутриклеточных бактерий и против клеток опухолей. Также система клеточного иммунитета играет важную роль в отторжении тканей.

Слайд 3Клеточный иммунный ответ.
Типы эффекторных Т-клеток и их функции. Взаимодействие адаптивных
Т-клеток с эффекторами или мишенями, имеющими отношение к реализации иммунной
защиты.
Из сказанного выше следует, что клеточный иммунный ответ, осуществляемый Т-лимфоцитами, направлен на защиту от внутриклеточных патогенов. В зависимости от локализации патогенов в цитозоле или в гранулах различают 2 варианта клеточного иммунного ответа — цитотоксический и воспалительный. Характер иммунного ответа в наибольшей степени зависит от доминирующего направления дифференцировки Т-клеток, играющих универсальную роль в развитии иммунного ответа: они выступают в качестве не только хелперов и регуляторов, но и эффекторов, выполняющих собственные защитные функции. На рис. представлены 4 основных типа эффекторных Т-клеток, определяющих развитие иммунного ответа во всех его вариантах.
Слайд 4Цитотоксический Т-клеточный иммунный ответ.
Слайд 5Цитотоксический Т-клеточный иммунный ответ.
Цитотоксический иммунный ответ осуществляют Т-лимфоциты, экспрессирующие корецептор
CD8. Это определяет главную особенность процесса распознавания антигенов при цитотоксическом
ответе: антигенный пептид презентируется в составе молекул MHC-I (поскольку именно к этим молекулам проявляет сродство корецептор CD8). Особая важность этого варианта распознавания обусловлена тем, что, в отличие от молекул MHC-II, молекулы MHC-I локализуются на всех ядросодержащих клетках организма, а не только на специализированных АПК. Вторая особенность этой формы иммунного ответа состоит в том, что в основе его эффекторных механизмов лежит контактный цитолиз, т.е. та же форма цитолиза, которая характерна для естественных киллеров — лимфоидных клеток врожденного иммунитета. Фактически цитотоксические Т-лимфоциты дублируют функции естественных киллеров, однако Т-клетки реализуют контактный цитолиз на основе специфического распознавания конкретных антигенов возбудителя и формируют иммунологическую память (табл.).
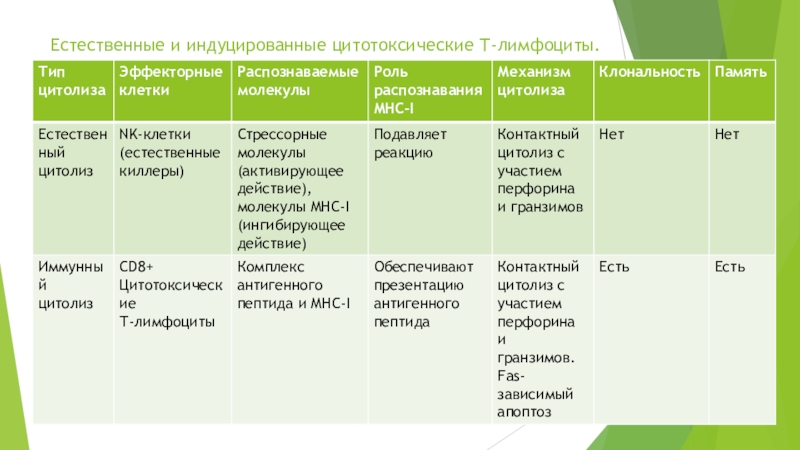
Слайд 6Естественные и индуцированные цитотоксические Т-лимфоциты.
Слайд 7Цитотоксический иммунный ответ проходит в 4этапа.
I. Презентация II. Пролиферация III.
Дифференцировка IV. Цитолиз антигена клеток клона цитотоксических клеток-мишеней Т-лимфоцитов (ЦТЛ)
Презентация
дендритными клетками антигена CD8+ Т-лимфоцитам, приводящая к их активации.
IL-2 -зависимая пролиферация CD8+ Т-клеток, аутокринная или индуцируемая CD4+ Т-лимфоцитами.
Дифференцировка CD8+ Т-клеток в цитотоксические Т-лимфоциты (CTL), сопутствующая пролиферации.
Реализация цитолиза клеток-мишеней.
Слайд 8Распознавание антигенного пептида и активация CD8 Т-клеток.
Вирусом может быть инфицирована
практически любая клетка организма. Однако запуск цитотоксического иммунного ответа при
контакте CD8+ Т-лимфоцита с любой инфицированной клеткой, не являющейся при этом АПК, невозможен в связи с отсутствием костимуляции. Активация CD8+ Т-клетки с последующей дифференцировкой в Т-киллер (цитотоксический Т-лимфоцит) возможна только при презентации ей АПК антигенного пептида в составе молекулы MHC-I (при первичном иммунном ответе — дендритной).
Канонический механизм включения антигенного пептида в молекулу MHC-I может быть реализован только при инфицировании АПК, что действительно может иметь место, но происходит не при любой вирусной инфекции. В типичном случае вирус или его антигены попадают в АПК в результате эндоцитоза (пино- или фагоцитоза) и оказываются в компартменте МПС, что приводит к встраиванию антигенного пептида в молекулы MHC-II. Противоречие разрешается благодаря срабатыванию механизма перекрестной презентации, состоящего в транспортировке антигенного материала из компартмента MIIC в цитозоль или непосредственно в эндоплазматический ретикулум, в котором происходит встраивание фрагментов антигена внеклеточного происхождения в молекулы МНС-I. Это создает возможность распознавания такого пептида CD8+ Т-клетками — будущими цитотоксическими Т-лимфоцитами.

Слайд 9Распознавание антигенного пептида и активация CD8 Т-клеток.
Особенности распознавания антигена при
индукции развития цитотоксических Т-лимфоцитов и реализии их эффекторного действия. При
индукции цитотоксического Т-клеточного иммунного ответа необходимы не только распознавание антигенного пептида в составе молекулы MHC-I, но и костимуляция. При реализации цитолиза требуется распознавание антигена, но не костимуляция пептида CD8+ Т-клетке также осуществляется с участием иммунного синапса и включает обязательную костимуляцию за счет взаимодействия молекулы CD28 Т-лимфоцита с костимулирующими молекулами CD80 и CD86 АПК. Гуморальным факторам, вырабатываемым дендритными клетками (IL-12, IFNa), принадлежит вспомогательная роль в костимуляции. Сигнальные пути, приводящие к активации CD8+ Т-клеток, идентичны таковым для CD4+ Т-клеток, поскольку оба типа корецепторов (CD4 и CD8) ассоциированы с одними и теми же тирозинкиназами Lck. Известно, что часть CD8+ Т-клеток не экспрессирует CD28. Механизм презентации антигена таким клеткам не установлен. По некоторым данным, CD8+CD28- Т-лимфоциты являются не эффекторными, а регуляторными Т-клетками.
Презентация антигенного пептида CD8+ Т-клеткам происходит практически так же, как и презентация пептидов CD4+ Т-клеткам. Отличие заключается в том, что в распознавании комплекса пептид-MHC-I в качестве корецептора участвует молекула CD8. В соответствии с особенностями строения антигенсвязывающей щели пептид, встраиваемый в молекулу MHC-I, имеет более стандартный размер (8-10 остатков), заякорен в двух позициях и не выходит за пределы щели. Расположение варьирующих остатков, формирующих участки, распознаваемые TCR и корецептором CD8+ Т-клетки в молекуле MHC-I отличается от такового в молекуле MHC-II.

Слайд 10Роль Т-хелперов и IL-2 в ответе CD8 Т-клеток.
Долгое время участие
CD4+ Т-хелперов в развитии цитотоксического ответа подвергали сомнению. Однако в
настоящее время показано, что для развития эффективного антивирусного ответа CD8+ Т-клетки должны получить стимулы от CD4+ Т-клеток. Они включают контактную и гуморальную составляющие. Контактные стимулы Т-хелперы передают через костимулирующую молекулу CD40, гуморальные — через рецепторы для IL-2.
Спектр генов, экспрессируемых при активации CD8+ и CD4+ Т-клетками, сходен, но не идентичен. Помимо включения в случае CD8+ клеток дифференцировочной программы, обеспечивающей реализацию механизмов цитолиза, эта разница касается преимущественно степени экспрессии гена IL2. Активированные CD8+ Т-клетки экспрессируют в большом количестве альфа-цепь рецептора для IL-2, что приводит к формированию его высокоаффинной формы. Однако сам ген IL2 экспрессируется слабее, чем в CD4+ Т-клетках. Выраженность экспрессии гена IL2 зависит от интенсивности стимуляции дендритными клетками в процессе презентации антигена. В результате уровень секреции IL-2 может существенно варьировать и в разной степени обеспечивать потребность в этом цитокине на этапе пролиферативной экспансии клонов Т-лимфоцитов.

Слайд 11Роль Т-хелперов и IL-2 в ответе CD8 Т-клеток.
Именно степень самообеспечения
активированных CD8+ Т-клеток аутокринным ростовым фактором (IL-2) определяет роль Т-хелперов
в развитии цитотоксических Т-лимфоцитов и цитотоксического иммунного ответа в целом. Если CD8+ Т-клетки при распознавании презентируемого им дендритными клетками пептида получают достаточно сильный сигнал, развивающиеся цитотоксические Т-лимфоциты активно секретируют IL-2 и полностью обеспечивая свою потребность в этом факторе. При более слабой стимуляции синтез IL-2 Т-киллерами менее интенсивный, поэтому возникает потребность в экзогенном IL-2, источником которого служат CD4+ Т-хелперы. Этим роль Т-хелперов в цитотоксическом ответе не ограничивается. Они секретируют IFNy, усиливающий экспрессию молекул MHC обоих классов. Действуя на дендритные или другие АПК, IFNy повышает число мембранных молекул MHC-I на их поверхности, что влечет за собой повышение числа мембранных молекул, несущих антигенный пептид, а следовательно увеличивает число взаимодействий с TCR и делает передачу сигнала более интенсивной. Аналогичным действием обладают интерфероны класса I, продуцируемые плазмоцитоидными дендритными клетками и макрофагами. IL-12, секретируемый макрофагами и дендритными клетками, усиливает экспрессию как молекул MHC, так и костимулирующих молекул. В результате повышения эффективности презентации CD8+ Т-клетки получают стимул, достаточный для индукции синтеза необходимого количества IL-2.

Слайд 12Роль Т-хелперов и IL-2 в ответе CD8 Т-клеток.
Таким образом, хотя
CD8+ Т-клетки, вовлекаемые в цитотоксический иммунный ответ, способны действовать самостоятельно,
они могут нуждаться в помощи со стороны Т-хелперов, дендритных клеток и макрофагов. Прежде всего эта помощь состоит в обеспечении CD8+ Т-клеток ростовым фактором IL-2 для эффективной пролиферативной экспансии клонов, участвующих в иммунном ответе. В качестве ростового фактора для активированных CD8+ Т-клеток могут выступать некоторые другие цитокины (IL-7, IL-15, IL-4) или их комбинации. Трудно сказать, насколько велик вклад этих цитокинов в физиологических условиях развития цитотоксического иммунного ответа. В отсутствие IL-2 (например, при нокауте его гена) цитотоксический ответ ослабляется, но не очень сильно.
Пролиферативная экспансия клонов CD8+ Т-клеток длится 5—7 суток, за которые клетки проходят 6—8 делений. При вирусных инфекциях эти лимфоциты осуществляют 15—20 делений за несколько более длительный период. Интенсивность деления активированных CD8+ Т-клеток выше, чем любых других лимфоцитов, вовлекаемых в иммунный ответ. Пролиферация обеспечивает увеличение численности цитотоксических Т-клеток в 50 000 раз, чего достаточно для реализации их эффекторной функции. При острых вирусных инфекциях у мышей пик численности цитотоксических Т-лимфоцитов достигается уже на 7-е сутки, а к 15-м суткам их количество снижается.

Слайд 13Цитотоксические Т-лимфоциты.
Как и в случае Т-хелперов, дифференцировка цитотоксических Т-лимфоцитов начинается
в процессе их пролиферативной экспансии. Основа этого процесса — экспрессия
комплекса генов, кодирующих молекулы, которые обеспечивают реализацию цитотоксической функции, прежде всего белков перфоринового комплекса и Fas-лиганда. Дифференцировка слабо влияет на морфологию клетки. Цитотоксический Т-лимфоцит имеет несколько больший размер, чем наивный CD8+ Т-лимфоцит и, что особенно существенно, содержит в цитоплазме лизосомоподобные гранулы. В гранулах содержатся белки, участвующие в реализации цитолиза — перфорин, гранзимы, гранулизин, их мембраны несут белок CD107.
В процессе дифференцировки цитотоксических Т-лимфоцитов существенно изменяется экспрессия ими мембранных молекул. Для любых эффекторных Т-клеток (а также Т-клеток памяти) характерно изменение структуры мембранной молекулы CD45. Выше эта молекула упоминалась в связи с ее участием в активации Т-клеток. При дифференцировке Т-клеток в эффекторы и клетки памяти происходят изменения во внеклеточных доменах молекулы СD45. Внеклеточную часть этой очень большой молекулы кодируют 7 экзонов. Три из них (как и кодируемые ими домены с содержащимися в них эпитопами) обозначают буквами А, В и С. В наивных Т-клетках транскрибируемая мРНК транслируется в полном объеме и формируется белок, содержащий домены (и, соответственно, антигенные эпитопы) А, В и С.

Слайд 14Цитотоксические Т-лимфоциты.
В процессе дифференцировки в эффекторные клетки происходит сплайсинг участков
РНК, кодируемых экзонами сначала А, затем В и, наконец, С.
Соответственно белковый продукт лишается доменов А, В и С. Продукт, содержащий все названные домены, обозначают как CD45RA (молекулярная масса — 220 кДа), промежуточные продукты — CD45RB и CD45RC (соответственно 200 кДа и 190 кДа), а продукт конечной модификации РНК, лишенный всех названных доменов, называют CD45R0 (180 кДа). Наивные Т-клетки экспрессируют CD45RA, эффекторные Т-клетки — различные переходные формы и CD45R0, Т-клетки памяти — только CD45R0.
Изменения затрагивают также комплекс мембранных молекул, определяющих направление миграции клеток. Молекулы, свойственные наивным Т-клеткам («рецептор хоминга» во вторичные лимфоидные органы CD62L, хемокиновый рецептор CCR7, направляющий клетки в Т-зоны), исчезают и заменяются другими. Эффекторные клетки приобретают ргинтегрины (в частности, VLA-4), а также — р7-интегрины (аЕР7-интегрин направляет миграцию в слизистые оболочки, а а4Р7-интегрин — только в их кишечный отдел). В ходе дифференцировки цитотоксических Т-лимфоцитов усиливается экспрессия ими р2-интегрина LFA-1 — функционально важной молекулы, обеспечивающей контакт с клеткой-мишенью. Этот интегрин впервые обнаружили именно на цитотоксических Т-лимфоцитах и его название — функциональный антиген лимфоцитов (Lymphocyte fuctional antigen) — отражает его роль в реализации киллерной функции Т-клеток. Хемокиновый рецептор CCR7 практически исчезает с поверхности Т-киллеров и заменяется рецепторами CCR4, CCR6 и других цитокинов, обусловливающих миграцию клеток не в лимфоидные органы, а в барьерные ткани и очаги воспаления.

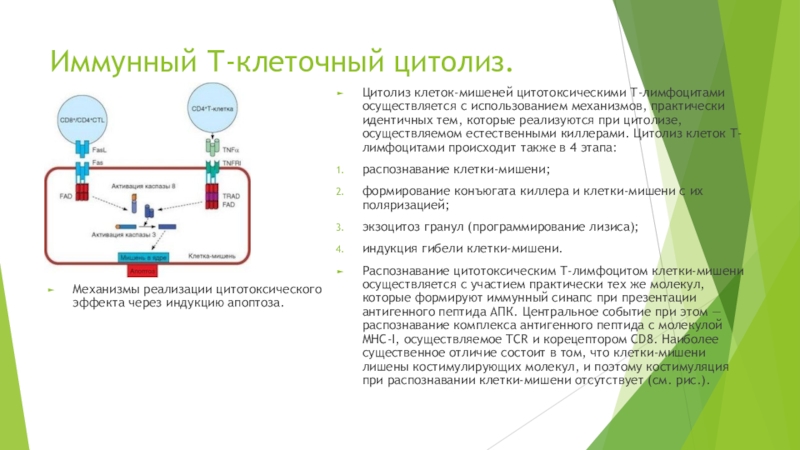
Слайд 15Иммунный Т-клеточный цитолиз.
Механизмы реализации цитотоксического эффекта через индукцию апоптоза.
Цитолиз клеток-мишеней
цитотоксическими Т-лимфоцитами осуществляется с использованием механизмов, практически идентичных тем, которые
реализуются при цитолизе, осуществляемом естественными киллерами. Цитолиз клеток Т-лимфоцитами происходит также в 4 этапа:
распознавание клетки-мишени;
формирование конъюгата киллера и клетки-мишени с их поляризацией;
экзоцитоз гранул (программирование лизиса);
индукция гибели клетки-мишени.
Распознавание цитотоксическим Т-лимфоцитом клетки-мишени осуществляется с участием практически тех же молекул, которые формируют иммунный синапс при презентации антигенного пептида АПК. Центральное событие при этом — распознавание комплекса антигенного пептида с молекулой MHC-I, осуществляемое TCR и корецептором CD8. Наиболее существенное отличие состоит в том, что клетки-мишени лишены костимулирующих молекул, и поэтому костимуляция при распознавании клетки-мишени отсутствует (см. рис.).
Слайд 16Иммунный Т-клеточный цитолиз.
Как и при цитолизе, осуществляемом естественными киллерами, между
цитотоксическим Т-лимфоцитом и клеткой-мишенью формируется синапс, называемый цитолитическим. Формирование синапса
также происходит с участием мембранных рафтов. Прочность синапса определяют молекулы адгезии, локализованные вначале в центре синапса, а затем оттесняемые на периферию. Обычно при формировании синапса основную роль в адгезии играют молекулы в2-интегрина LFA-1 на Т-клетке и его рецептор ICAM-1 — на клетке-партнере. При взаимодействии цитотоксического Т-лимфоцита с клеткой-мишенью вовлечение этой пары молекул лимитируется экспрессией ICAM-1. Являясь активационной молекулой, ICAM-1 не всегда присутствует на клетках-мишенях. Однако в условиях трансформации (например, опухолевой) ICAM-1 экспрессируется на поверхности клетки. Более стабильно участие в формировании синапса молекул CD2 (на Т-клетке) и CD58 (на клетке-мишени), поскольку CD58 присутствует на большинстве клеток. Определенную роль в формировании синапса могут играть ргинтегрины, в частности VLA-4, которые появляются в ходе дифференцировки на поверхности цитотоксических Т-клеток. Центральная часть синапса, как обычно, занята молекулами, осуществляющими специфическое распознавание — TCR и CD8 на Т-клетке и MHC-I, несущей антигенный пептид, на клетке-мишени. Цитолитический синапс в данном случае ориентирован преимущественно на организацию цитолитического процесса. Происходит поляризация Т-клетки (как и клетки-мишени) и ориентация элементов ее цитоскелета (микротрубочек и микрофиламентов) на осуществление экзоцитоза. Одновременно происходит формирование в синапсе микрополости, в которую секретируются перфорин и гранзимы. Благодаря формированию центра, организующего микротрубочки (MTOS — Microtubule-organizing center), перфоринсодержа- щие гранулы перемещаются к мишени и освобождают свое содержимое в полость, сформированную в зоне контакта клеток.

Слайд 17Иммунный Т-клеточный цитолиз.
Перфорин, поступающий в микрополость, в присутствии ионов Ca2+
изменяет свою конформацию: на поверхности молекулы экспонируются гидрофобные участки, позволяющие
перфорину внедриться в мембрану клетки-мишени, где он полимеризуется. Обычно возникает канал диаметром около 16 нм (10—20 нм), включающий 10—20 молекул перфорина. Через такие каналы в клетку проникает гранзим В, который, являясь протеазой хемотрипсинового типа, расщепляет внутриклеточные сериновые протеазы (каспазы), запуская тем самым механизм апоптоза клетки-мишени. Одна из его мишеней — исполнительная каспаза 3. Наиболее важным является действие гранзима В на фактор Bid, включающий митохондриальный путь апоптоза. Гранулизин способствует запуску апоптоза через сфингомиелиновый механизм. Этап проникновения в клетку-мишень ферментов, индуцирующих апоптоз, традиционно называют программированием лизиса. Этот термин подчеркивает, что клетка-мишень еще жива, но уже обречена: ее отсоединение от цитотоксического Т-лимфоцита не предотвращает лизис. После отделения от обреченной клетки-мишени цитотоксический Т-лимфоцит может совершить еще несколько цитолитических актов (феномен рециклинга Т-киллеров).
После реализации цитолиза по перфоринзависимому механизму на поверхности цитотоксического Т-лимфоцита остается метка в виде молекулы CD107 (LAMP — Lysosome-associated membrane protein) — белка, содержащегося в мембране цитотоксических гранул (и вообще лизосом). При экзоцитозе CD107 выносится на поверхность клетки и некоторое время присутствует в составе наружной мембраны. Благодаря этой метке удается определить численность цитотоксических Т-лимфоцитов (а также естественных киллеров), выполнивших свою функцию.

Слайд 18Fas-зависимый цитолиз.
Цитотоксические Т-лимфоциты используют еще один механизм контактного киллинга, причем
в большей степени, чем естественные киллеры. Его суть состоит в
передаче летального сигнала без экзоцитоза гранул — путем прямого контактного взаимодействия клеток, реализуемого через специализированные рецепторы и лиганды. При этом включается рецепторный механизм индукции апоптоза.
Реализация апоптотического механизма цитолиза клетки-мишени при действии цитотоксических Т-лимфоцитов происходит с участием Fas-лиганда, экспрессируемого Т-клеткой, и Fas-рецептора клетки-мишени. Наличие этого рецептора на поверхности клетки-мишени служит условием реализации данного механизма апоптоза. Fas-рецептор, относимый к активационным молекулам, присутствует на поверхности многих клеток человека и млекопитающих. Его экспрессии способствует инфицирование вирусом и опухолевая трансформация. Реже апоптоз клеток-мишеней вызывает TNFa при условии его распознавания рецептором I типа — TNFRI (р55). Этот вариант апоптоза больше характерен для CD4+ Т-клеток, в определенных обстоятельствах способных индуцировать программированную гибель клеток.

Слайд 19Миграция клеток при цитотоксическом иммунном ответе.
Цитотоксический клеточный иммунный ответ участвует
преимущественно в защите от вирусных инфекций, а также от некоторых
одноклеточных патогенов (лямблии, трихомонады). Кроме того, ему принадлежит важная роль в противоопухолевой защите. Источником антигенов при этом служат ткани, пораженные внутриклеточными патогенами данного типа — чаще всего эпителий барьерных тканей (слизистой оболочки респираторного тракта) или солидных органов (например, печени). Отсюда дендритные клетки доставляют антигенные пептиды в лимфоидные органы, в типичном случае — в региональные лимфатические узлы. В Т-зонах этих органов (паракортикальных зонах лимфоузлов, параартериальных муфтах селезенки) антигены презентируются одновременно CD8+ и CD4+ Т-клеткам. Здесь же происходит пролиферативная экспансия клонов и дифференцировка цитотоксических Т-лимфоцитов.
Благодаря смене мембранных молекул адгезии и хемокиновых рецепторов, о чем говорилось выше, цитотоксические Т-лимфоциты мигрируют в нелимфоидные ткани, преимущественно барьерные. В эпителии слизистой оболочки кишечника они составляют преобладающий клеточный тип.

Слайд 20Миграция клеток при цитотоксическом иммунном ответе.
В очагах инфицирования вирусами и
другими патогенами цитотоксические Т-лимфоциты реализуют иммунный цитолиз. Поскольку его основные
варианты сводятся к индукции апоптоза клеток-мишеней, которые удаляются путем фагоцитоза еще до их распада, цитолиз не сопровождается развитием воспалительной реакции и повреждением тканей.
Цитотоксические реакции, осуществляемые естественными киллерами и цитотоксическими Т-лимфоцитами, отличаются друг от друга в основном специфичностью цитолиза (Т-клетки атакуют клетки, презентирующие в составе MHC-I чужеродные пептиды). Таким образом, клетки адаптивного иммунитета используют эффекторную реакцию, сформировавшуюся в рамках врожденного иммунитета, проявляя при этом более высокую избирательность, прицельность действия. Другое приобретение адаптивного иммунитета — формирование иммунологической памяти, благодаря чему при повторном инфицировании тем же вирусом пораженные клетки устраняются быстрее и эффективнее.
Слайд 21Миграция клеток при цитотоксическом иммунном ответе.
После успешного завершения цитотоксического иммунного
ответа происходит быстрая и радикальная ликвидация последствий реакции для самой
иммунной системы — устранение последствий интенсивной экспансии клонов цитотоксических Т-лимфоцитов, участвовавших в иммунном ответе. В течение нескольких дней после заверешения ответа 90—95% цитотоксических Т-лимфоцитов подвергается апоптозу. В то же время завершается формирование популяции CD8+ Т-клеток памяти, которые сами по себе лишены цитотоксической активности, но быстро приобретают ее при повторном распознавании специфического антигена.
Слайд 22Воспалительный Т-клеточный иммунный ответ.
Слайд 23Воспалительный Т-клеточный иммунный ответ.
Эта форма иммунного ответа предназначена для защиты
от внутриклеточных патогенов, локализующихся в цитоплазматических гранулах — микроорганизмов, фагоцитированных
клетками, но не разрушенных из-за недостатка адекватных эффекторных механизмов или их блокады патогенами. Типичные представители таких патогенов — различные виды микобактерий, а также многие простейшие (например, лейшмании, хламидии), риккетсии, плазмодии, грибы (кандиды) и др.
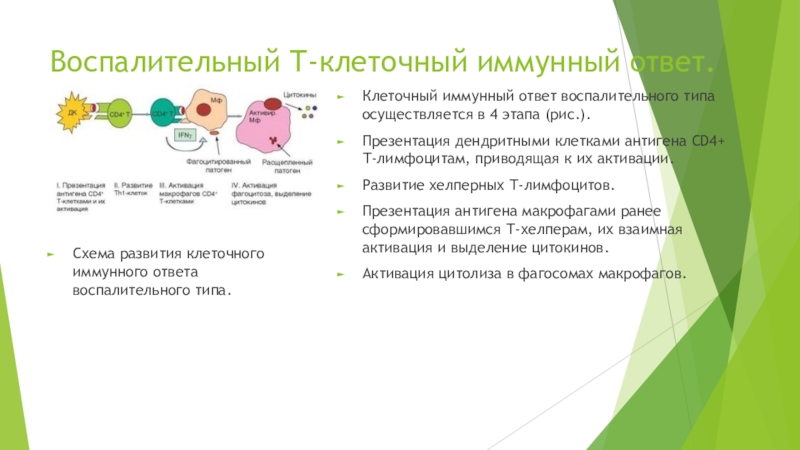
Слайд 24Воспалительный Т-клеточный иммунный ответ.
Схема развития клеточного иммунного ответа воспалительного типа.
Клеточный
иммунный ответ воспалительного типа осуществляется в 4 этапа (рис.).
Презентация дендритными
клетками антигена CD4+ Т-лимфоцитам, приводящая к их активации.
Развитие хелперных Т-лимфоцитов.
Презентация антигена макрофагами ранее сформировавшимся Т-хелперам, их взаимная активация и выделение цитокинов.
Активация цитолиза в фагосомах макрофагов.
Слайд 25Воспалительный Т-клеточный иммунный ответ.
За реализацию этой формы защиты отвечают Thl-клетки
и макрофаги. Thl-клетки формируются на этапе запуска иммунного ответа и
отвечают за специфическую составляющую реакции (распознавание антигена и направление реакции на его носителя). Макрофаги выступают в качестве эффекторных клеток. Начальный этап реакции против внутриклеточных патогенов, локализованных в фаголизосомах, осуществляется так же, как при запуске любой формы иммунного ответа: дендритные клетки, захватившие патоген или его фрагмент, презентируют антигенный пептид CD4+ Т-клеткам, которые активируются, пролиферируют и дифференцируются в хелперные Т-лимфоциты. Уже на этапе распознавания антигена происходит ориентация дифференцировки CD4+ Т-лимфоцитов в хелперы Thl-типа, которая затем поддерживается цитокинами, продуцируемыми дендритными клетками — IL-12, IFNy.
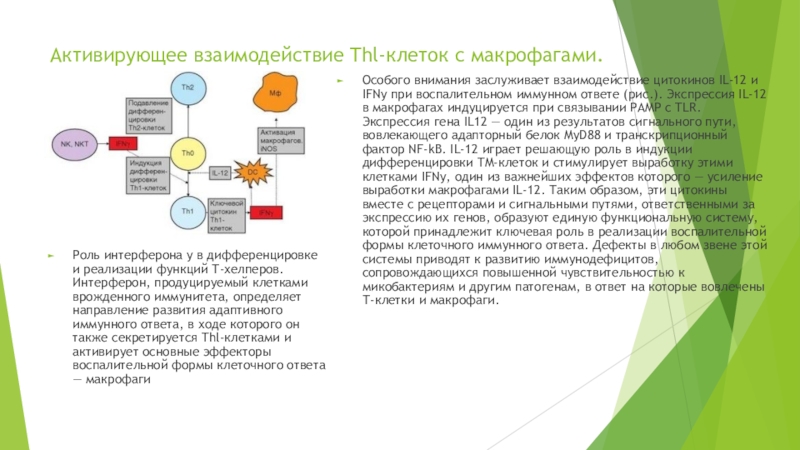
Слайд 26Активирующее взаимодействие Thl-клеток с макрофагами.
Этот этап характерен именно для воспалительного
иммунного ответа. Он состоит во взаимодействии специфических TM-клеток с макрофагами,
которые содержат на своей поверхности молекулы MHC-II, несущие пепидный фрагмент антигена. При взаимодействии формируется иммунный синапс. В результате генерируются активирующие сигналы, направленные как в ТЫ-клетку, так и в макрофаг. В TW-лимфоцит сигналы поступают через молекулы TCR/CD4 и CD28. В результате этой повторной стимуляции Т-клетки (первая стимуляция была вызвана презентацией антигена дендритной клеткой) происходит усиление выработки цитокинов, важных для реализации последующих событий (в частности IFNy и TNFa).
Стимуляция макрофага при взаимодействии с TW-клеткой реализуется с помощью двух механизмов (рис.). Один из них — контактный — через костимулирующую молекулу CD40, с которой связывается ее лиганд CD154. CD40 спонтанно экспрессируется макрофагами, тогда как ее лиганд появляется на поверхности TM-клеток в результате активации при формировании иммунного синапса. В передаче сигнала от молекулы CD40 участвуют адапторные факторы TRAF-1, TRAF-2, TRAF-6. В результате происходят активация фактора NF-kB и запуск Rac-зависимой ветви MAP-каскада, завершающейся формированием транскрипционного фактора с-Jun. Второй механизм активации опосредуется IFNy. При связывании этого цитокина с рецептором включается сигнальный путь, вовлекающий киназы Jak1 и Jak2, транскрипционный фактор STAT1, а также дополнительные пути с участием MAP-каскада.

Слайд 27Активирующее взаимодействие Thl-клеток с макрофагами.
Активация макрофагов Т-хелперами. Показаны механизмы воздействия
Thl-клеток на макрофаги (контактный и опосредованный цитокинами), а также индуцируемые
Т-клетками проявления активации макрофагов.
Результат активации макрофагов — экспрессия многочисленных генов, приводящая к повышению содержания на поверхности клетки молекул MHC-I и особенно MHC-II, сборке NADPH-оксидазы, активации ферментов окислительного метаболизма. Наиболее специфичное проявление ответа макрофагов на стимулирующее действие IFNy — экспрессия гена индуцибельной NO-синтазы. Именно NO и его производные, такиекак пероксинитрит (ОО*NO), вызывают гибель микобактерий и других внутриклеточных патогенов, сохранявшихся и даже размножавшихся в фагосомах. Все эффекты IFNy, в том числе способность индуцировать образование NO-синтазы, усиливаются TNFa, продуцируемым как Th1- клетками, так и самими макрофагами. Эффективность действия цитокинов, вырабатываемых TM-клетками, существенно повышается в связи с сосредоточением их секреции в области контакта с макрофагами. Это, кроме того, уменьшает активацию посторонних клеток и их повреждение. Для обеспечения этой ориентированной секреции необходима поляризация клеток в ходе формирования иммунного синапса.

Слайд 28Активирующее взаимодействие Thl-клеток с макрофагами.
Роль интерферона у в дифференцировке и
реализации функций Т-хелперов. Интерферон, продуцируемый клетками врожденного иммунитета, определяет направление
развития адаптивного иммунного ответа, в ходе которого он также секретируется Thl-клетками и активирует основные эффекторы воспалительной формы клеточного ответа — макрофаги
Особого внимания заслуживает взаимодействие цитокинов IL-12 и IFNy при воспалительном иммунном ответе (рис.). Экспрессия IL-12 в макрофагах индуцируется при связывании PAMP с TLR. Экспрессия гена IL12 — один из результатов сигнального пути, вовлекающего адапторный белок MyD88 и транскрипционный фактор NF-kB. IL-12 играет решающую роль в индукции дифференцировки TM-клеток и стимулирует выработку этими клетками IFNy, один из важнейших эффектов которого — усиление выработки макрофагами IL-12. Таким образом, эти цитокины вместе с рецепторами и сигнальными путями, ответственными за экспрессию их генов, образуют единую функциональную систему, которой принадлежит ключевая роль в реализации воспалительной формы клеточного иммунного ответа. Дефекты в любом звене этой системы приводят к развитию иммунодефицитов, сопровождающихся повышенной чувствительностью к микобактериям и другим патогенам, в ответ на которые вовлечены Т-клетки и макрофаги.
Слайд 29Воспалительная составляющая Thl-клеточного иммунного ответа.
В отличие от цитотоксического иммунного ответа,
не связанного очевидным образом с воспалительной реакцией, иммунный ответ, опосредованный
TW-клетками, полностью реализуется в ее рамках. Запуск ответа происходит по классической схеме. В очаге инфицирования (обычно в барьерных тканях) дендритные клетки поглощают патоген или его фрагмент и транспортируют его в региональный лимфатический узел или иные вторичные лимфоидные органы. Дифференцировавшиеся специфические ХЫ-клетки поступают в рециркуляцию. Подобно цитотоксическим Т-лимфоцитам, они утрачивают мембранные молекулы, направляющие их миграцию в лимфоидные органы (CD62L, CCR7) и приобретают обычные свойства эффекторных клеток, включая усиленную экспрессию мембранных интегринов (LFA-1, VLA-4) и рецепторов для хемокинов, секретируемых в очагах воспаления и барьерных тканях (для Thl-клеток — CXCR3, CCR5, CCR2 и др.).
Оказавшись в очагах инфицирования, Thl-клетки в кооперации с макрофагами осуществляют реакции, описанные выше. В результате взаимодействия этих клеток, особенно действия IFNy, происходит максимально выраженная активация макрофагов. Эта активация результативна с точки зрения защиты от внутриклеточных патогенов, но деструктивна для окружающих тканей. Активированные макрофаги выделяют весь спектр своих секреторных продуктов. Он включает разнообразные провоспалительные факторы и факторы бактерицидности. К последним относят активные формы кислорода, их галоидные производные, оксид азота и его дериваты, ферменты и т.д. Среда в окружении таких клеток закисляется. Поскольку контакт макрофагов с Thl-клетками к этому моменту прекращается, секреция уже не носит ориентированного характера. Выделяемые молекулы выступают как факторы внеклеточной микробицидности и одновременно вызывают повреждение окружающих нормальных клеток организма. Таким образом, продукты Th1-клеток дополнительно усиливают воспалительную реакцию, в то же время придавая ей специфичность в отношении конкретных возбудителей.

Слайд 30Иммунное воспаление.
Вариант воспаления, реализуемый с участием Th1-клеток, называют иммунным воспалением,
а сам Th1-клеточный иммунный ответ носит название воспалительного клеточного иммунного
ответа. В рамках этой формы иммунного ответа особенно ярко проявляется соотношение факторов врожденного и адаптивного иммунитета: эффекторным механизмом служит типичная реакция врожденного иммунитета — фагоцитоз, однако он усиливается и приобретает специфичность в отношении конкретных антигенов благодаря вовлечению в реакцию клеток адаптивного иммунитета.
Слайд 31Гранулема.
При неэффективном клеточном ответе воспалительного типа, т.е. в случаях, когда
разрушения и переваривания внутриклеточных патогенов не происходит, формируется гранулема (рис.).
Гранулема представляет собой морфологическую структуру округлой формы, в центре которой расположены инфицированные макрофаги, а также клеточный детрит и патогены, освободившиеся в результате разрушения макрофагов. Вследствие слияния макрофагов образуются гигантские многоядерные клетки. Некоторые макрофаги претерпевают морфологические изменения, приобретая фенотип так называемых эпителиоидных клеток. Периферическая часть гранулемы образована активированными макрофагами, лишенными патогенов, и Т-лимфоцитами (преимущественно TM-клетками). Т-клетки постоянно перемещаются, причем эта подвижность важна для сохранения структурной целостности гранулемы. Формирование гранулемы сопряжено с деструкцией ткани и нарушением функционирования большого участка пораженных органов (например, легких при туберкулезе), что делает ее патологическим образованием. С другой стороны, гранулема представляет способ изоляции патогена, с уничтожением которого иммунная система не справляется, и в этом смысле выступает как защитное приспособление организма.