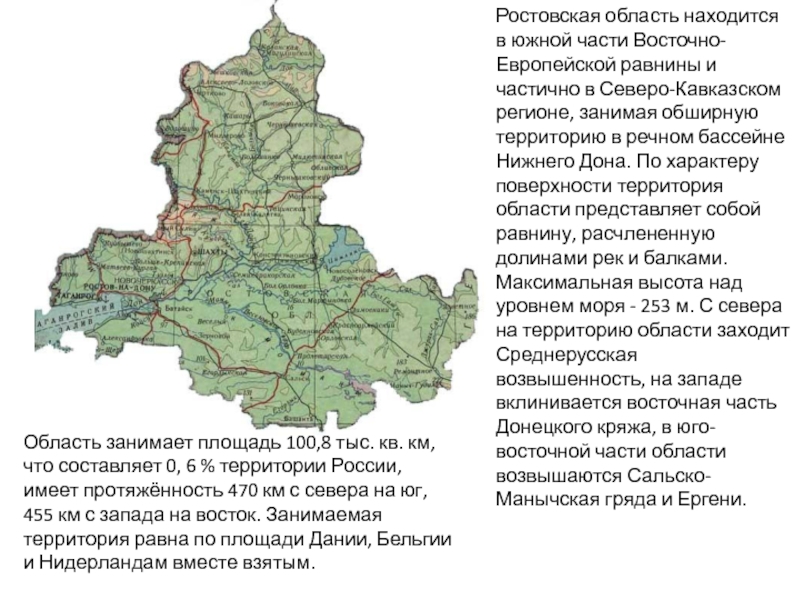
Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
КОРЬ эпидемиологическая ситуация, клиника, диагностика, профилактика
Содержание
- 1. КОРЬ эпидемиологическая ситуация, клиника, диагностика, профилактика
- 2. Эпидситуация по кори в Российской ФедерацииВ
- 3. Слайд 3
- 4. Эпидситуация по кори в Российской ФедерацииГрупповые
- 5. Эпидситуация по кори в Санкт-ПетербургеПо данным эпидемиологов,
- 6. Недоверие к прививкам Недоверие к прививкам вызвало
- 7. Слайд 7
- 8. ВОЗ составила ежегодный топ-10 глобальных угроз здоровью. Загрязнение
- 9. Корь — представляет собой острое инфекционное заболевание,
- 10. Этиология Возбудитель кори (Polinosa morbillarum) РНК содержащий
- 11. Клинические проявленияотечность век и гиперемия конъюнктив, субфебрилитет
- 12. Пятна Бельского—Филатова—Коплика
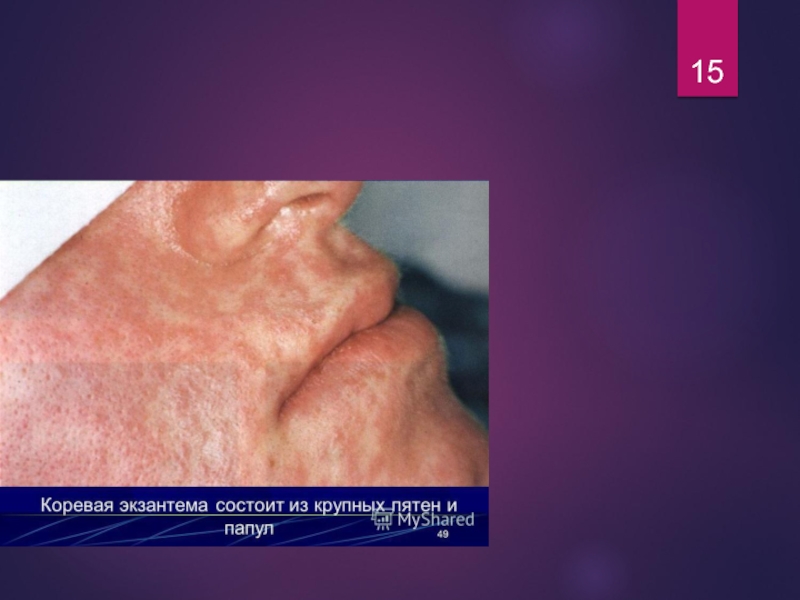
- 13. Коревая экзантема
- 14. Коревая экзантема
- 15. Слайд 15
- 16. Осложнения кориТипичные воспаление среднего уха,
- 17. Клиническая диагностика кори Характерные симптомы:1) острое начало
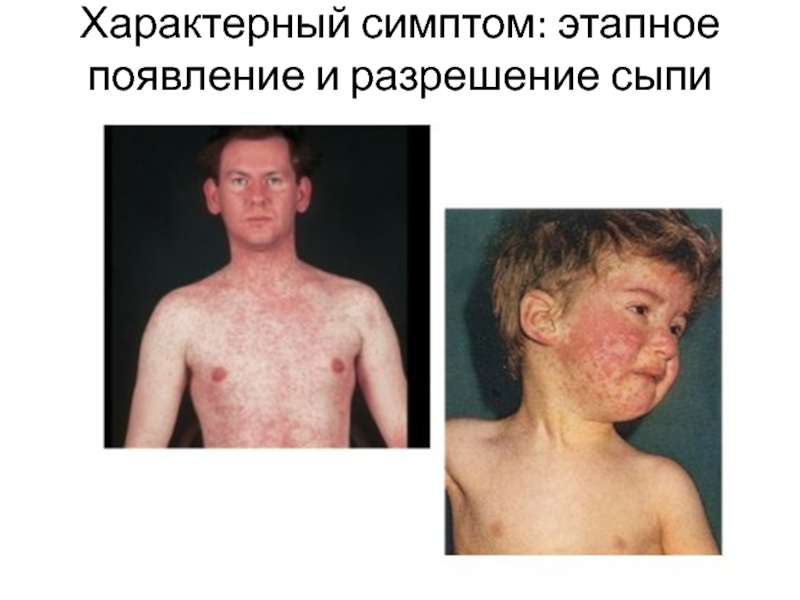
- 18. Характерный симптом: этапное появление и разрешение сыпи
- 19. Выявление скрытых случаев кори у лиц с
- 20. Слайд 20
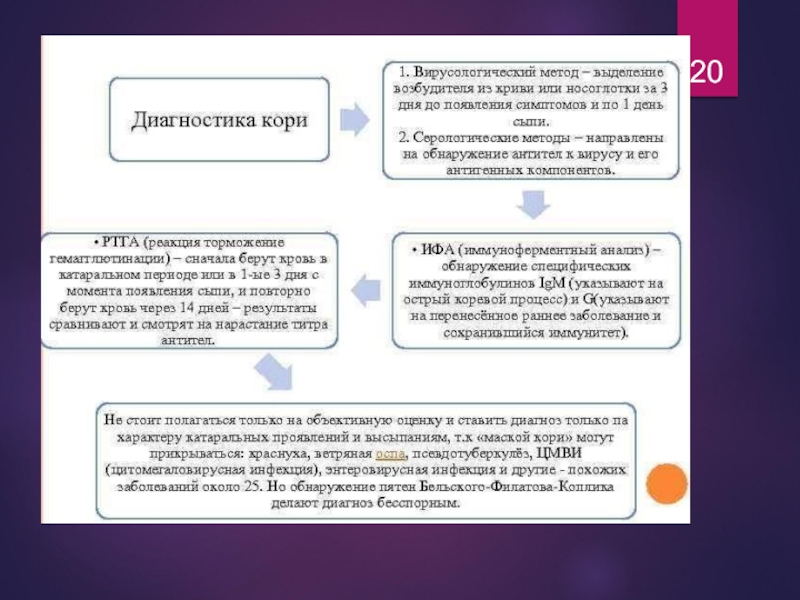
- 21. Лабораторная диагностика кори
- 22. АЛГОРИТМ ДЕЙСТВИЙ в случае выявления больного
- 23. 24 Профилактика и лечение кори
- 24. Больные тяжелыми клиническими формами кори или
- 25. Возможность выписки больного из стационара определяется
- 26. Мероприятия в очаге кори В очаге проводится
- 27. Направление (форма прилагается к каждому
- 28. Правила проведения активного надзора за корью в
- 29. Вакцинация против кориВ соответствии с национальным календарем
- 30. Активная вакцинация Активную вакцинацию проводят посредствам живой
- 31. Вакцинопрофилактика кори Основным методом защиты населения от
- 32. Отсутствие полного вакцинального комплекса против кори у
- 33. Кому выгоден ажиотаж вокруг инфекционного заболевания? На
- 34. Спасибо за внимание.
- 35. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1КОРЬ
эпидемиологическая ситуация, клиника, диагностика, профилактика
Доцент кафедры, дерматовенеролог, аллерголог-иммунолог, Врач ООО
«МЦ ГАЙДЕ» алексеев Михаил евгеньевич
Слайд 2Эпидситуация по кори в
Российской Федерации
В Российской Федерации, как и
в Европейском регионе, продолжает отмечаться эпидемиологическое неблагополучие по заболеваемости корью.
По
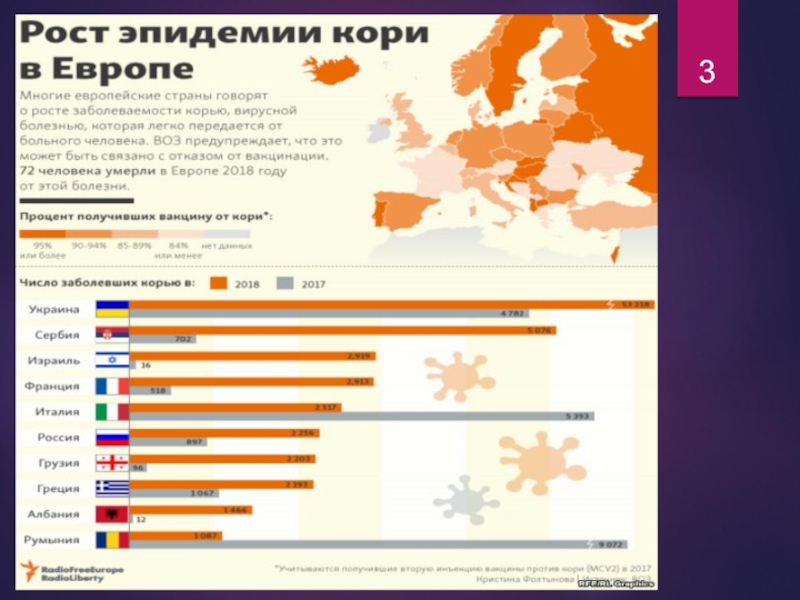
данным Всемирной организации здравоохранения с 2013 года в 37 странах Европейского региона было выявлено более 26 тысяч случаев коревой инфекции. К концу года ухудшилась эпидобстановка в Турции и Индонезии – странах, которые традиционно посещают российские туристы. Участились случаи завоза кори в Россию из Таиланда и Китая.В Российской Федерации с 2013 года случаи кори зарегистрированы в 58 субъектах. Среди заболевших дети составляют около 45%, заболевают преимущественно не привитые против кори лица.
Слайд 4Эпидситуация по кори в
Российской Федерации
Групповые очаги кори регистрировались в
ряде образовательных учреждений, в том числе медицинского профиля, в Астраханской
области и Республике Дагестан. Вспышки кори, обусловленные отсутствием прививок, отмечались среди мигрирующего цыганского населения в Рязанской, Ярославской, Тульской, Калужской, Оренбургской, Саратовской, Нижегородской областях, республиках Башкортостан и Адыгея, Ставропольском крае. В настоящее время крупная вспышка кори с числом пострадавших свыше 130 человек, зарегистрирована в Курской области среди членов религиозной общины, которые отказываются от профилактических прививок по религиозным убеждениям.Слайд 5Эпидситуация по кори в Санкт-Петербурге
По данным эпидемиологов, в С.-Пб. заболеваемость
корью с 2018 года выросла в 17 раз. Всего выявлено
33 очага инфекции. Если в последние 10 лет регистрировались в основном только завозные случаи кори, то в 2018 году 42 из 54 заболевших оказались местными.По данным Роспотребнадзора, к концу 2018 года от кори не были привиты 5380 петербургских детей и подростков, среди взрослых положенных прививок не было у 9236 человек. Большая часть из них – более 75% - отказались проходить вакцинацию.
Слайд 6Недоверие к прививкам
Недоверие к прививкам вызвало эпидемию кори в
Европе в 2018 году. По информации ВОЗ за первое полугодие
2018 года корью заразилосьболее 41 тысячи европейцев. Это больше, чем за любой другой год предыдущего десятилетия. А компьютерное моделирование показало, что уменьшение на пять процентов числа детей, привитых против кори, приведет к трехкратному росту случаев этого заболевания.Слайд 8ВОЗ составила ежегодный топ-10 глобальных угроз здоровью.
Загрязнение воздуха и изменение
климата;
Незаразные болезни (например, рак, диабет и сердечные заболевания);
Глобальная пандемия гриппа;
Слабые
системы здравоохранения в развивающихся странах;
Новые устойчивые к антибиотикам инфекции;
Эпидемия Эбола и другие опасные заболевания;
Плохо развитые системы первой медицинской помощи;
Сознательный отказ от вакцинации;
Лихорадка денге;
Эпидемия ВИЧ.
Слайд 9Корь — представляет собой острое инфекционное заболевание, характеризующееся в типичной
манифестной форме совокупностью следующих клинических проявлений:
с 4 и 5
дня поэтапное высыпание пятнисто-папулезной сливной сыпи (в 1 день - лицо, шея; на 2 день- туловище; на 3 день - ноги, руки), температура 38°С и выше,
кашель или насморк,
конъюнктивит,
общая интоксикация.
Слайд 10Этиология
Возбудитель кори (Polinosa morbillarum) РНК содержащий вирус, относится
к парамиксовирусам
Весьма чувствителен к факторам внешней среды - легко разрушается
даже при слабом рассеянном свете , при нагревании, в кислой среде, однако хорошо переносит замораживание - кровь больного сохраняет инфекционные свойства при -72°С в течение двух недель. Отличительной особенностью вируса кори является его способность сохраняться в организме заболевшего в течении всей жизни, вызывая медленно текущую инфекцию (подострый склерозирующий панэнцефалит).
Источник - больной человек
Путь передачи – воздушно-капельный
Чаще болеют дети и не привитые взрослые
Сезонность отсутствует
Слайд 11Клинические проявления
отечность век и гиперемия конъюнктив, субфебрилитет по вечерам, кашель,
небольшой насморк
Инкубационный период от 7 до 21 дня в среднем
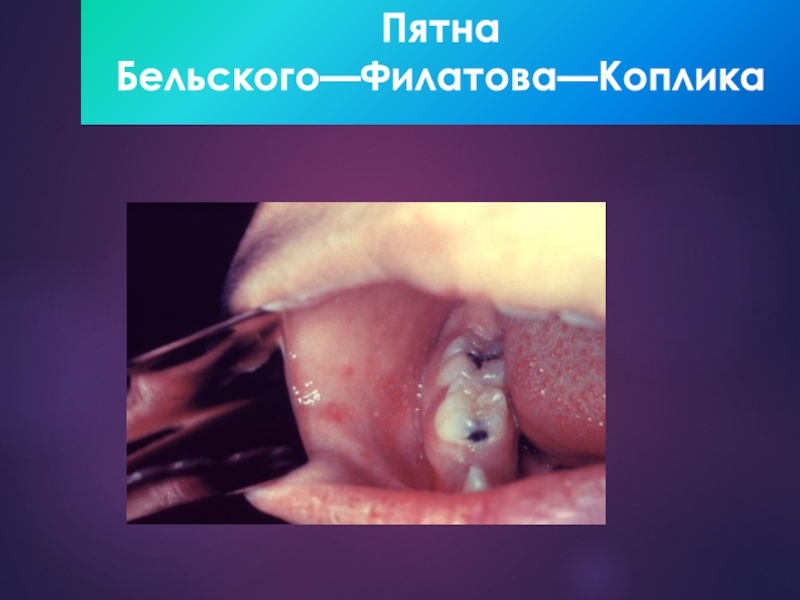
9-11 днейТемпература до 38—39°С, разбитость, общее недомогание, снижение аппетита, усиление насморка, грубый «лающий» кашель, гиперемия конъюнктив и пятна Бельского—Филатова—Коплика
этапностью высыпания («сверху-вниз»), имеет папулезный характер и склонность к слиянию
Выздоровление с сохранением пигментации в течени 1-1,5 недель
Осложнение
Смертельный исход
Вторая половина
инкубационного периода
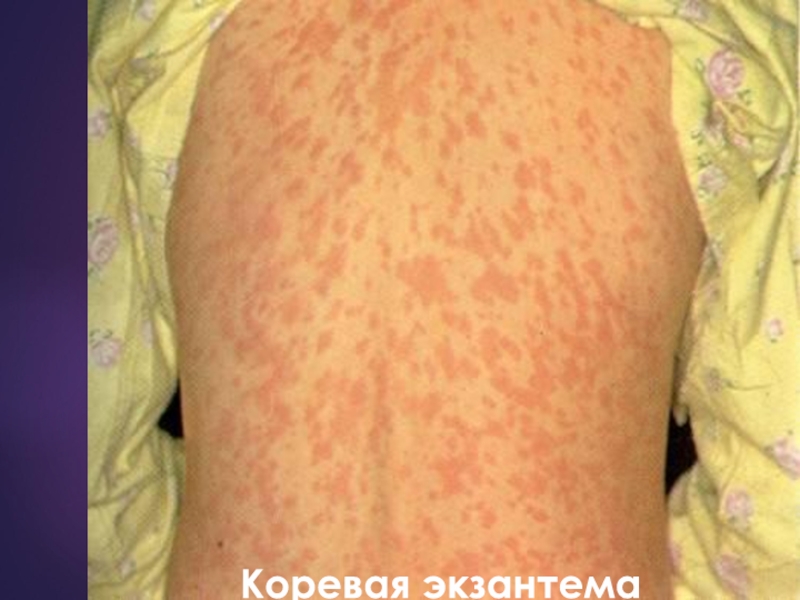
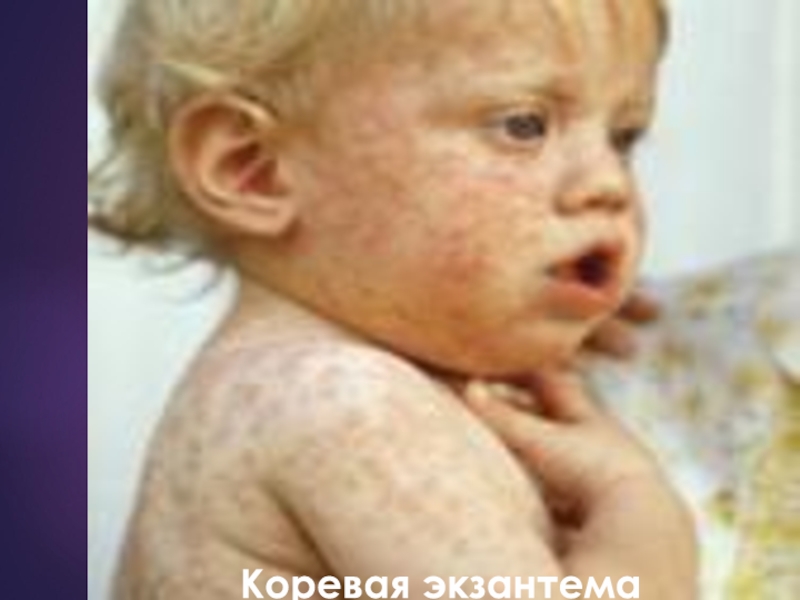
На 4-5 день болезни
появляется
коревая экзантема
Начальный,
продромальный период
Исход заболевания
Слайд 16Осложнения кори
Типичные
воспаление среднего уха,
судороги из-за высокой
температуры,
коревой круп,
бронхит,
воспаление легких
Редко
коревый энцефалитОчень редкое позднее осложнение —
подострый склерозирующий панэнцефалит.
Слайд 17Клиническая диагностика кори
Характерные симптомы:
1) острое начало заболевания с высокой
температурой, конъюнктивитом, склеритом, блефаритом, слезотечением (светобоязнь, вплоть до блефаро-спазма), кашлем,
насморком;2) пятна Вельского-Филатова-Коплика появление на 2-й день болезни на слизистой оболочке в области щек напротив малых коренных зубов, это белые образования диаметром 1 мм, окруженные зоной гиперемии; пятна сохраняются до 2-го дня высыпания, и после их исчезновения остается разрыхленность слизистой оболочки;
3) этапное появление и разрешение сыпи на 3-5-й день катарального периода на коже лица (1-й день), туловища (2-й день) и конечностей (3-й день); сыпь начинает угасать с 3-го дня высыпания в порядке ее появления.
4) эволюция элементов сыпи: вначале появляются папулы, затем пятна диаметром 3-5 мм, к-рые увеличиваются до 10-15 мм, на лице и надплечьи сливаются в обширную эритему;
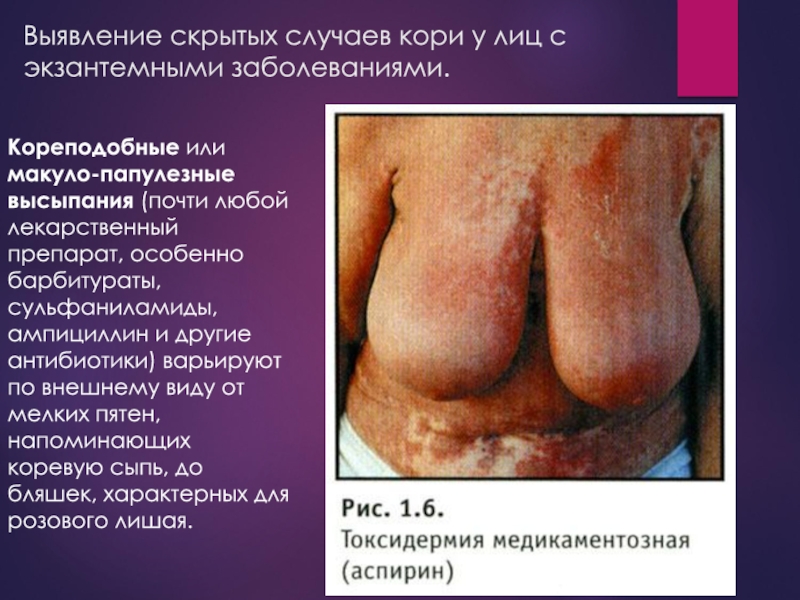
Слайд 19Выявление скрытых случаев кори у лиц с экзантемными заболеваниями.
Кореподобные или макуло-папулезные высыпания (почти любой лекарственный препарат, особенно барбитураты,
сульфаниламиды, ампициллин и другие антибиотики) варьируют по внешнему виду от мелких пятен, напоминающих коревую сыпь, до бляшек, характерных для розового лишая.Слайд 22 АЛГОРИТМ ДЕЙСТВИЙ в случае выявления больного корью или подозрительного на это
заболевание
Обеспечить тщательный сбор эпидемиологического и прививочного анамнезов.
В течении 2 часов
сообщить об этом по телефону и в течении 12 часов направить экстренное извещение в эпидбюроОбеспечить отбор крови у больного на 4-5 день с момента появления сыпи. Отобранную кровь центрифугировать и сыворотку (при невозможности центрифугирования - кровь) с сопроводительным документом - на лабораторное исследование доставить в течении 24 часов с момента отбора
Обеспечить заполнение, в своей части, карты эпидемиологического расследования случая заболевания корью или подозрительного на эту инфекцию.
Организовать и провести, не позднее 72 часов от момента выявления первого больного, иммунизацию против кори подлежащих лиц в очаге коревой инфекции.
Организовать медицинское наблюдение за контактными в очаге коревой инфекции.
Обеспечить госпитализацию пациентов только в боксированные палаты инфекционных отделений.
Слайд 24
Больные тяжелыми клиническими формами кори или при подозрении , а
также больные из детских учреждений с постоянным пребыванием детей, общежитии,
проживающие в неблагоприятных бытовых условиях, должны быть госпитализированы.В направлениях на госпитализацию больных корью или подозрении кроме анкетных данных указываются первоначальные симптомы заболевания, сведения о проведенном лечении и профилактических прививках, а также сведения о контактах с больным (больными) корью
Лечение больных проводится в соответствии с формой и тяжестью заболевания.
Слайд 25
Возможность выписки больного из стационара определяется клиническими показаниями
Период госпитализации больного
продолжается до исчезновения клинических симптомов, но не менее 5 дней
с момента появления коревой экзантемыДопуск реконвалесцентов в коллектив разрешается после клинического выздоровления даже при наличии вторичных случаев инфекционной болезни в очаге
Больные корью подлежат лабораторному обследованию с целью подтверждения диагноза.
Слайд 26Мероприятия в очаге кори
В очаге проводится иммунизация, не позднее
72 часов с момента выявления больного, следующим категориям лиц без
ограничения возраста общавшихся с больным:- не болевшим корью и ранее и не привитым против нее;
- однократно привитым против кори (если с момента прививки прошло не менее 3 мес.);
- лицам с неизвестным инфекционным и прививочным анамнезом в отношении кори ;
- лицам, у которых при серологическом обследовании не выявлены антитела в защитных титрах к вирусу кори.
Детям, общавшимся с больным корью и имеющим медицинские отводы от профилактических прививок или не достигшим прививочного возраста, вводится иммуноглобулин (в соответствии с инструкцией по его применению) не позднее 5-го дня с момента контакта с больным:
иммуноглобулин человека (нормальный или противокоревой)
Слайд 27
Направление
(форма прилагается к каждому образцу сыворотки крови,
взятой у больного корью или подозрительного на эту инфекцию, и
направляемой на исследование)Наименование ЛПУ___________________________________________________
ФИО больного ____________________
Дата рождения* __________
Область _______________________Район ___________________________________
Адрес________________________________________________
Коревой анамнез: дата вакцинации ______дата ревакцинации__________
Болел ли корью ранее (дата) ____________ не привит / анамнез неизвестен (подчеркнуть)
Дата заболевания__________ Дата появления сыпи ___________
Предварительный диагноз: ________________________________________________
Дата взятия крови _______________
Слайд 28
Правила проведения активного надзора за корью в условиях спорадической заболеваемости
1.
Поиск и обследование больных проводить в течение года
2. Обследовать
больных только с пятнисто-папулезной сыпью и лихорадкой с температурой тела 37,5 градусов и выше (при обследовании больных с диагнозом «краснуха» обязательно наличие температуры тела 38,0 градусов и выше).3. Исключить из обследования лиц, вакцинированных против кори менее 6 месяцев назад.
4. Из очагов «краснухи?», «скарлатины?» и других заболеваний, клиническим проявлением которых является лихорадка и пятнисто-папулезная сыпь, обследовать только первые два-три случая.
5. Обследование больных осуществлять в сроки, предусмотренные приказом Минздрава России от 21.03.2003 № 117 «О реализации Программы ликвидации кори в Российской Федерации к 2010 году».
6. Забор крови осуществлять на 3-4 день после появления сыпи.
7. Направлять материал от больных корью или экзантемными заболеваниями в день забора материала в ФГУЗ с заполнением установленной формы направления.
Слайд 29Вакцинация против кори
В соответствии с национальным календарем профилактических прививок подлежат
двукратной иммунизации против кори взрослые в возрасте до 35 лет,
не имеющие сведений о прививках против кори и не болевшие корью, а также однократной иммунизации лица данного возраста однократно привитые ранее.Слайд 30Активная вакцинация
Активную вакцинацию проводят посредствам живой коревой вакцины. Всех
детей в возрасте 12–15 месяцев вакцинируют против кори согласно приказу
№ 229 от 27.06.2001 г.Ревакцинацию проводят в возрасте шести лет. Вакцинируют живой коревой вакциной (ЖКВ, Россия, и «Рувакс», Франция).
Также проводят вакцинацию ассоциированными живыми вакцинами для комплексной профилактики кори, эпидемического паротита и краснухи (ММR II, США, и «Приорикс», Бельгия).
Слайд 31Вакцинопрофилактика кори
Основным методом защиты населения от кори является вакцинопрофилактика, которая
направлена на создание невосприимчивости к этой инфекции. У лиц,
получивших вакцину против кори вырабатывается противовирусный иммунитет, который защищает от заболевания корью более 95-97%, привитых.Слайд 32
Отсутствие полного вакцинального комплекса против кори у детей и взрослых
ставит под угрозу реализацию мероприятий по ограничению распространения заболеваний корью,
в том числе в лечебно-профилактических учреждениях в случае заноса инфекции.Слайд 33Кому выгоден ажиотаж вокруг инфекционного заболевания?
На медицинских интернет -
форумах есть версия ситуации. В июле 2018 года компания "Нацимбио"
Госкорпорации Ростех сообщила о создании первой отечественной комбинированной вакцины против кори, краснухи и паротита. Планируется, что препарат будет включен в государственный реестр лекарственных средств уже во втором квартале 2019 года. Срок годности вакцины – 2 года. Ее нужно срочно сбывать, и лучший способ для этого – обеспечить массовую вакцинацию.Более полная информация: https://news.sarbc.ru/focus/materials/2019-02-18/7077.html