Слайд 1МИНИСТЕРСТВО НАУКИ И ВЫСШЕГО ОБРАЗОВАНИЯ
РОССИЙСКОЙ ФЕДЕРАЦИИ
Федеральное государственное автономное образовательное
учреждение
высшего образования
«КРЫМСКИЙ ФЕДЕРАЛЬНЫЙ УНИВЕРСИТЕТ
имени В. И. Вернадского»
МЕДИЦИНСКИЙ КОЛЛЕДЖ
(структурное подразделение)
Преподаватель Репинская
Е.В.
Дисциплина: Сестринский уход в инфектологии
Специальность: 34.02.01 «Сестринское дело»
ЛЕКЦИЯ ПО ТЕМЕ:
«ОСТРЫЕ КИШЕЧНЫЕ ИНФЕКЦИИ»
Слайд 3Список литературы
Покровский В.И., Инфекционные болезни и эпидемиология [Электронный ресурс] :
учебник / Покровский В. И., Пак С. Г., Брико Н.
И. - 3-е изд., испр. и доп. - М. : ГЭОТАР-Медиа, 2016. - 1008 с.
Антонова Т.В., Сестринское дело при инфекционных болезнях с курсом ВИЧ-инфекции и эпидемиологии [Электронный ресурс] / Антонова Т.В., Антонов М.М., Барановская В.Б., Лиознов Д.А. - М. : ГЭОТАР-Медиа, 2018. - 416 с.
Слайд 4Основные термины и понятия
тенезмы - болезненные ложные позывы на дефекацию;
эксикоза
–обезвоживания;
Слайд 5Острые кишечные инфекции (ОКИ)
ОКИ – собирательное понятие, объединяющее более 30
нозологических форм. Сюда входят кишечные инфекции, вызываемые:
вирусами (энтеровирусная, ротавирусная инфекция)
бактериями
(сальмонеллез, дизентерия, холера, эшерихиозы)
токсинами бактерий (стафилококковая)
Слайд 6Острые кишечные инфекции (ОКИ)
представлены заболеваниями с фекально-оральным механизмом передачи возбудителей,
основной локализацией возбудителя в пищеварительной системе организма и проявляются тремя
основными синдромами:
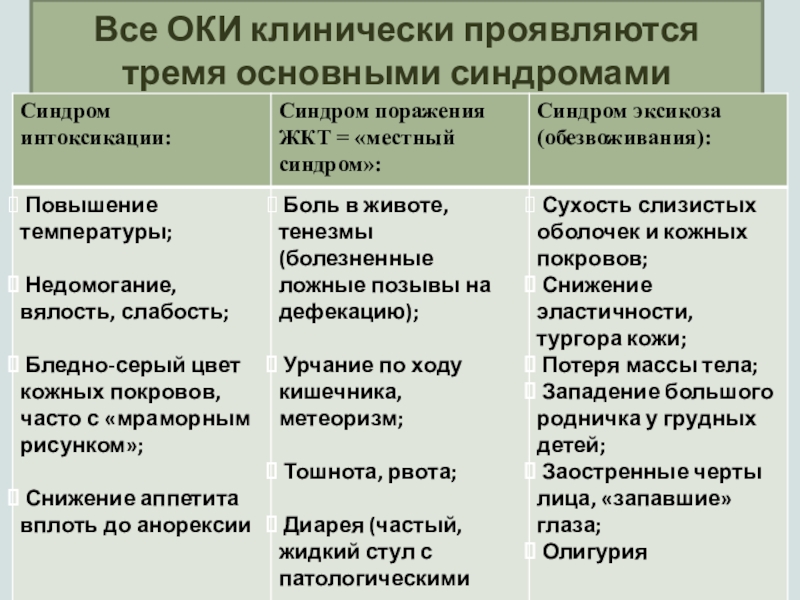
Синдром интоксикации.
Синдром поражения ЖКТ = «местный синдром».
Синдром эксикоза (обезвоживания).
Слайд 7По этиологическому принципу
все ОКИ делятся:
ОКИ бактериальной природы
Вызываемые патогенными энтеробактериями
(шигеллёз, сальмонеллёз, эшерихиоз, холера, иерсиниоз)
Вызываемые условно-патогенными микроорга-низмами (клебсиеллой, протеем, стафилококком
и др.)
Вирусные диареи
Вызываемые вирусами ЭКХО, аденовирусами, ротавирусами, Коксаки и др.
ВСЕ ВОЗБУДИТЕЛИ УСТОЙЧИВЫ ВО ВНЕШНЕЙ СРЕДЕ, БЫСТРО РАЗМНОЖАЮТСЯ В ПРОДУКТАХ ПИТАНИЯ И ВОДЕ, НО БЫСТРО ПОГИБАЮТ ОТ ДЕЗИНФИЦИРУЮЩИХ СРЕДСТВ И КИПЯЧЕНИЯ
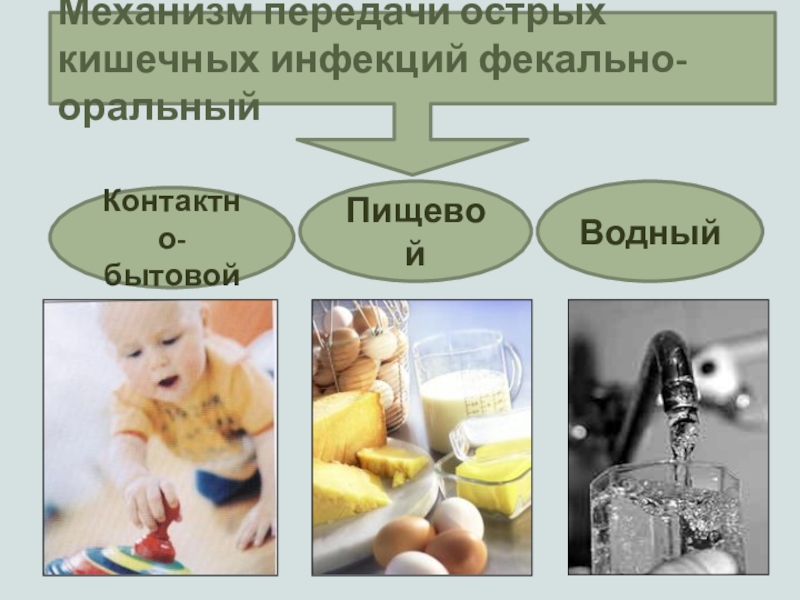
Механизм передачи острых кишечных инфекций фекально-оральный
Контактно-бытовой
Пищевой
Водный
Слайд 9Эпидемиология.
Источник инфекции - больной и носитель. Особенно опасны больные легкими,
стертыми и бессимптомными формами. В детских коллективах источниками инфекции часто
бывают работники пищеблока. Риск заболевания ОКИ увеличивается летом, так как в теплое время года микробы легко размножаются во внешней среде. Особенно опасно их попадание на пищевые продукты, так как возбудители в них не только длительно сохраняются, но и размножаются, не изменяя при этом ни внешнего вида, ни вкуса, ни запаха.
Слайд 10Периоды болезни:
инкубационный - от нескольких часов до 7 дней
период разгара
период
реконвалесценции
Длительность их зависит от клиники и тяжести заболевания
Слайд 11Все ОКИ клинически проявляются тремя основными синдромами
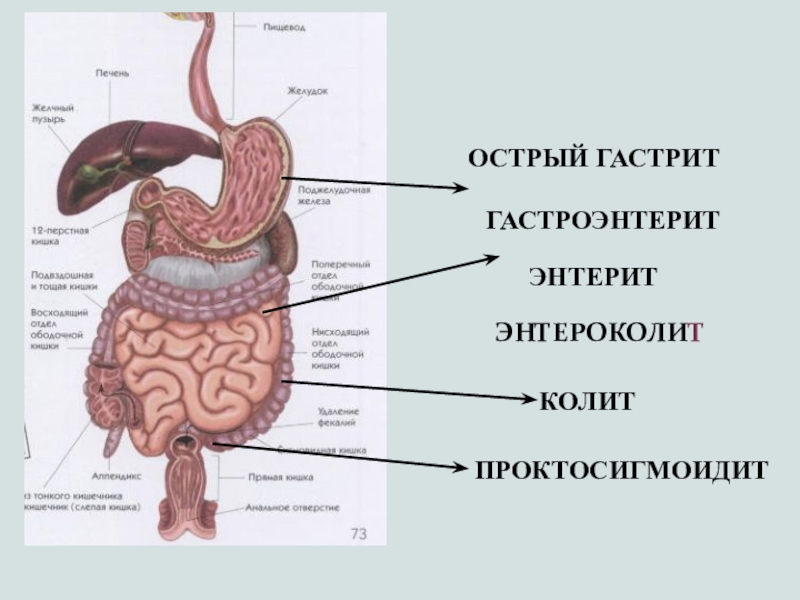
Слайд 12Острый гастрит
гастроэнтерит
энтерит
энтероколит
колит
проктосигмоидит
Слайд 13Диарейный синдром
У здоровых лиц встречаются многочисленные варианты нормальной частоты стула
и консистенции каловых масс.
Нормой считается от трех дефекаций в
день до трех в неделю, а общую массу испражнений от 100 до 300 г (при высоком содержании в рационе грубой клетчатки до 500 г).
Содержание воды в испражнении составляет 60 – 65 %, при диарее – 95 % и более.
О диарее, можно говорить в тех случаях, когда имеет место однократное или повторное в течение дня опорожнение кишечника с выделением жидких каловых масс объемом более 300 мл.
Слайд 14Виды диареи:
Секреторная - секреция воды (и солей) преобладает над всасыванием,
клинически он характеризуется безболевыми обильными (не менее 1 л) жидкими
водянистыми испражнениями. Осмолярное давление кишечного содержимого значительно ниже, чем в плазме крови.
Осмотическая. При этом виде резко страдает всасывание из просвета кишечника. Стул при осмотической диарее обильный, жидкий, нередко пенистый (из-за содружественного нарушения всасывания газов), в каловых массах – большое количество полупереваренных остатков пищи (стеаторея, креаторея, амилорея).
Экссудативная развивается вследствие нарушения проницаемости кишечной стенки, пропотевания белка и «сброса» воды и электролитов в просвет кишечника. Стул у больных с экссудативной диареей жидкий, частый, как правило, с примесью слизи, гноя, крови.
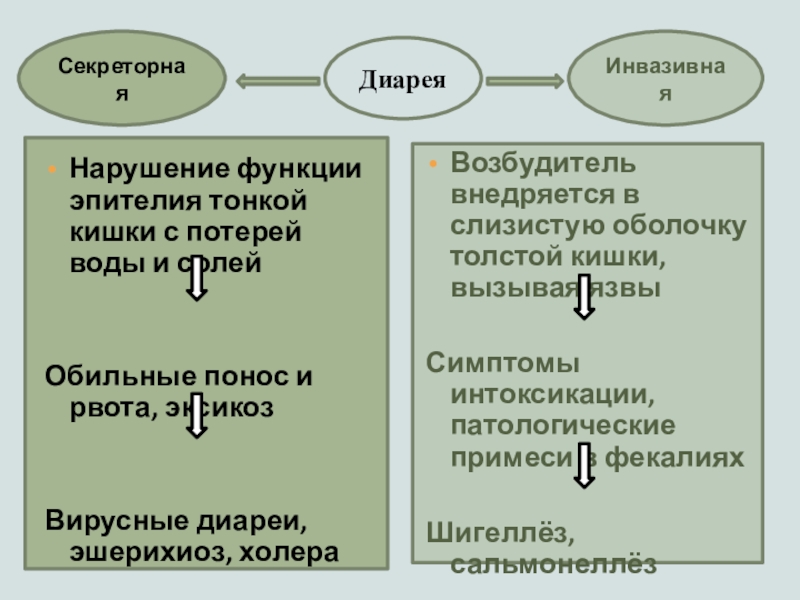
Слайд 15Инвазивная
Секреторная
Диарея
Нарушение функции эпителия тонкой кишки с потерей воды и солей
Обильные
понос и рвота, эксикоз
Вирусные диареи, эшерихиоз, холера
Возбудитель внедряется в слизистую оболочку толстой кишки, вызывая язвы
Симптомы интоксикации, патологические примеси в фекалиях
Шигеллёз, сальмонеллёз
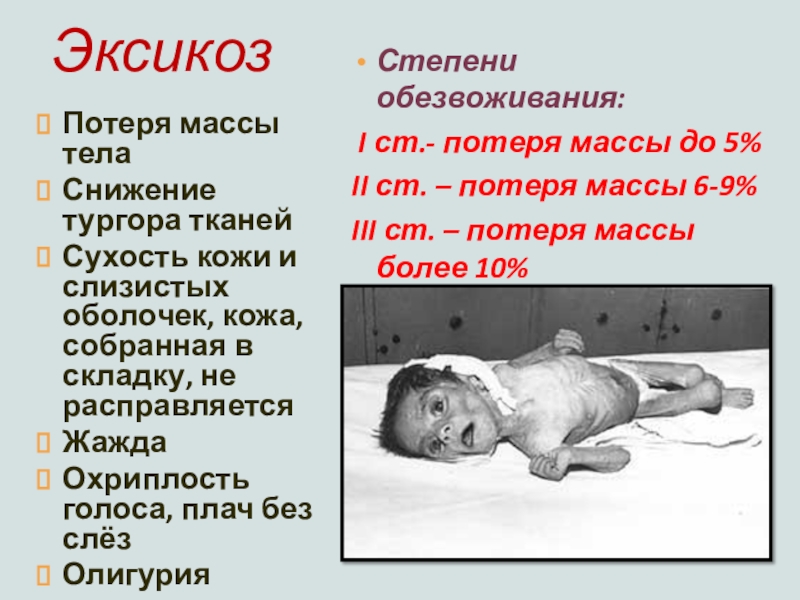
Слайд 16Эксикоз
Потеря массы тела
Снижение тургора тканей
Сухость кожи и слизистых оболочек, кожа,
собранная в складку, не расправляется
Жажда
Охриплость голоса, плач без слёз
Олигурия
Степени обезвоживания:
I ст.- потеря массы до 5%
II ст. – потеря массы 6-9%
III ст. – потеря массы более 10%
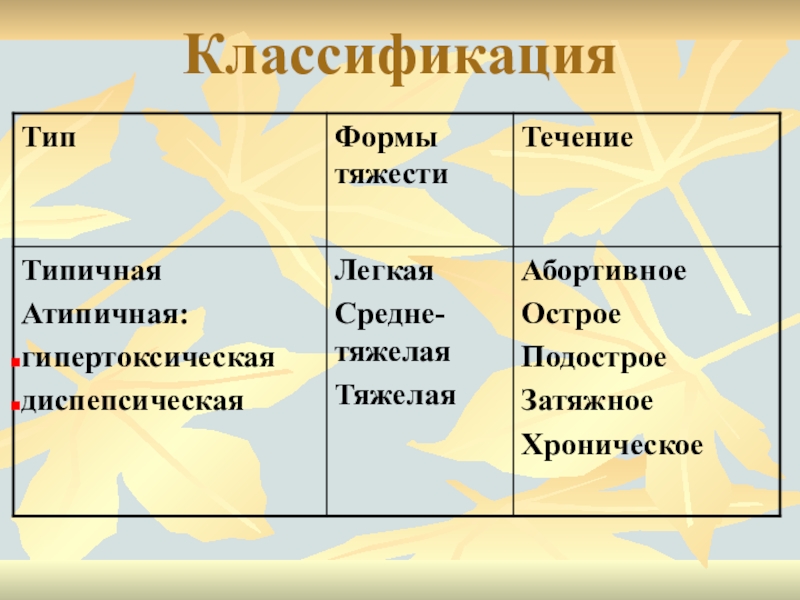
Слайд 17Клинические формы по степени тяжести
Легкая форма – синдром интоксикации отсутствует,
Т субфебрильная или нормальная, стул 4-6 раз в сутки. У
детей первого года жизни редкие срыгивания, масса тела не снижается.
Среднетяжелая форма – с первых дней симптомы интоксикации: Т 38-39, снижение аппетита, вялость, рвота, нередко повторная, бледность, мраморность кожи, акроцианоз. У детей первого года плоская весовая кривая Стул 8-10 раз в сутки
Тяжелая форма – гипертермия (39 и выше), многократная рвота, стул 10-15 раз и чаще, гемоколит. Стул теряет каловый характер – «ректальный плевок» или обильный водянистый без каловых масс. Развивается токсикоз, токсикоз с эксикозом, нейротоксикоз, ДВС-синдром с нарушениями со стороны ЦНС, ССС, водно-электролитного обмена, КЩС, гемостаза
Слайд 18Лабораторная диагностика.
Копрология. При колитном синдроме - слизь, лейкоциты, эритроциты. При
энтеритном - непереваренные компоненты пищи.
Бактериологическое исследование. Берется посев кала (комочки
слизи и гноя, но не кровь), рвотные массы, промывные воды желудка, пищевые продукты. Посев проводится до назначения антимикробных препаратов. Предварительный ответ - ч/з 48 часов, окончательный - ч/з 3 суток.
Слайд 19Брюшной тиф и паратифы.
Сальмонеллёзы.
Слайд 20Классификация
5 группа по Берджи – факультативно-анаэробные Грам- палочки
Семейство: Enterobacteriaceae
Род: Salmonella
Вид:
S.enterica
Подвиды:
подвид enterica
подвид salamae
подвид arizonae
подвид diarizonae
подвид houtenae
подвид indica
подвид bongori
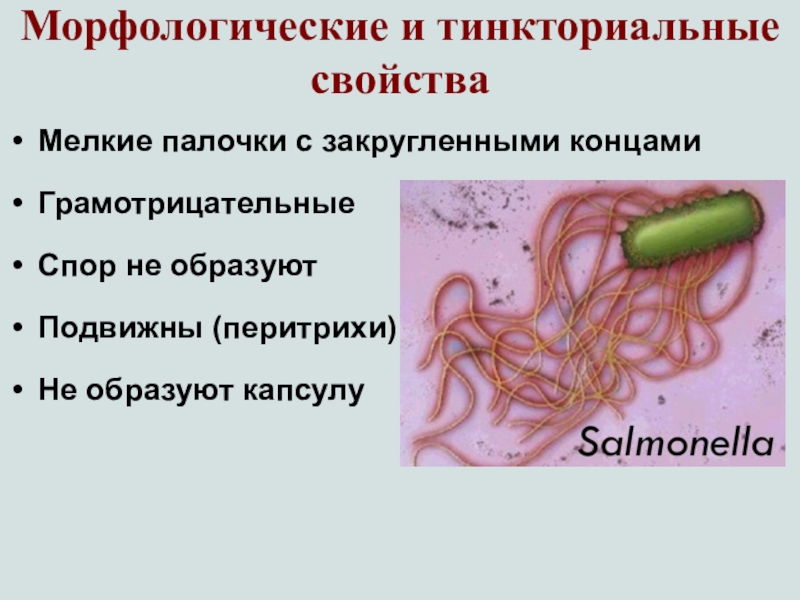
Слайд 21Морфологические и тинкториальные свойства
Мелкие палочки с закругленными концами
Грамотрицательные
Спор не образуют
Подвижны (перитрихи)
Не образуют капсулу
Слайд 22Культуральные свойства
Факультативные анаэробы
Хорошо растут на простых питательных средах — колонии
на агаре круглые, выпуклые, полупрозрачные
На всех дифференциально-диагностических средах колонии
сальмонелл, не разлагающих лактозу, имеют цвет самой среды (лактозонегативные)
Рост на бульоне в виде диффузного помутнения
Температурный оптимум для роста 37°С (мезофилы), оптимальная рН 7,2 – 7,4
Слайд 23Антигенные свойства
На АГ-ых свойствах сальмонелл основана схема Кауфмана-Уайта
О-АГ – группоспецифические
Н-АГ
– типоспецифические (серовароспеци-фические)
К-АГ:
Vi-АГ (у S. typhi)
М-АГ
Слайд 24Подвид salmonella enterica enterica включает следующие серогруппы:
A (серотип paratyphi
A)
B (серотипы: typhimurium, derby, paratyphi B и др.)
С (серотипы: choleraesuis,
infantis, newport и др.)
D (серотипы: dublin, enteritidis, moscow, typhi и др.)
E (серотипы: anatum, london и др.)
Слайд 25Заболевания, вызываемые сальмонеллами
Брюшной тиф
– возбудитель S. typhi
2. Паратиф
А
– возбудитель S. paratyphi A
3. Паратиф В
– возбудитель
S. paratyphi B (S. schottmulleri)
4. Сальмонеллёз
– много возбудителей: S. typhimurium, S. enteritidis, S. choleraesuis и др.
5. Госпитальный (нозокомиальный) сальмонеллёз
- возбудители - полиантибиотикорезистентные штаммы S. typhimurium, S. enteritidis, S. infants и др.
Слайд 26Факторы патогенности сальмонелл
Факторы адгезии и колонизации:
пили,
белки наружной мембраны
Факторы
инвазии:
белки наружной мембраны - инвазины, которые способствуют трансцитозу сальмонелл через
М-клетки;
Защита сальмонелл от фагоцитоза (агрессины)
поверхностный белок наружной мембраны
фермент супероксиддисмутаза
Эндотоксин ЛПС
Экзотоксины (НЕТ у возбудителей брюшного тифа и паратифов):
Энтеротоксины LT и ST стимулируют активность аденилатциклазы и отвечают за развитие диареи
Шигаподобный цитотоксин угнетает синтез белка в энтероцитах, способствуя их гибели
Слайд 27Брюшной тиф (Typhus abdominalis), паратифы АиВ(Paratyphus abdominalis A et B)
–
острые инфекционные заболевания, сходные по своим клиническим проявлениям и патогенезу.
Все они вызываются бактериями рода сальмонелл, характеризуются поражением лимфатического аппарата кишечника (главным образом тонкой кишки), бактериемией и протекают с выраженной интоксикацией, увеличением печени и селезенки и часто с розеолезной сыпью.
Слайд 28 Эпидемиология брюшного тифа и паратифов
Источник
- человек (антропоноз) больной или
бактерионоситель
Пути передачи:
механизм – фекально-оральный;
пути:
1. водный
2. алиментарный (пищевой)
3. контактно-бытовой
Восприимчивый коллектив
– любой человек без специфического иммунитета
Слайд 29 Эпидемиология брюшного тифа и паратифов
Массивное выделение возбудителя из организма больного
начинается после 7-го дня заболевания, достигает максимума в разгаре болезни
и уменьшается в период реконвалесценции.
В большинстве случаев бактериовыделение продолжается не более 3 мес. (острое бактериовыделение),
но иногда и всю жизнь (хроническое бактериовыделение).
Хронические бактериовыделители являются основными источниками брюшнотифозной инфекции
Слайд 30Патогенез и клиника брюшного тифа
Проникновение сальмонелл per os
Попадание в тонкий
кишечник (дигестивная стадия)
Адгезия к энтероцитам, колонизация, трансцитоз через эпителий в
подслизистый слой, попадание и размножение в пейеровых бляшках (первичная сенсибилизация) (инвазивная стадия). Развивается лимфаденит
Выход в кровь (стадия бактериемии): часть сальмонелл погибает, выделяется эндотоксин, развивается общеинтоксикационный синдром, поражение ЦНС (нарушение сознания), может быть розеолезная сыпь
Из крови сальмонеллы поглощаются макрофагами печени, селезёнки, костного мозга, лимфоузлов и др. (стадия паренхиматозной диффузии) (гепатоспленомегалия)
Из печени с током желчи выделяются в тонкий кишечник (выделительно-аллергическая стадия): часть выделяется с испражнениями; часть повторно попадает в пейеровы бляшки, вызывая гиперергическую реакцию, что проявляется в виде некроза и образования язв. Может быть прободение стенки кишки, кровотечение, перитонит
Слайд 31 Клиническая картина.
Продолжительность инкубационного периода при брюшном тифе колеблется от
7 до 25 дней, чаще составляя 9 – 14 дней.
Различают типичное и атипичное течение брюшного тифа.
Типичные формы протекают циклически. Это позволяет выделить четыре периода заболевания:
начальный,
разгара,
разрешения болезни
выздоровления.
По тяжести клинических проявлений различают легкую, средней тяжести и тяжелую форму брюшного тифа.
В соответствии с особенностями течения заболевания различают неосложненный и осложненный брюшной тиф.
Слайд 32 Начальный период болезни. .
Характеризуется постепенным или острым развитием интоксикационного
синдрома.
Температура тела, ежедневно ступенеобразно повышаясь, к 5 – 7-му
дню заболевания достигает 39 – 40 °C. развиваются значительная слабость, адинамия, становится упорной головная боль, нарушается сон, возникают анорексия, метеоризм, запор.
При обследовании больных в начальный период болезни обращают на себя внимание заторможенность и адинамия. Больные безучастны к окружающему, на вопросы отвечают односложно, не сразу. Лицо бледное или слегка гиперемированно.
При исследовании ССС брадикардия, иногда дикротия пульса АД снижено.
Над легкими нередко выслушиваются везикулярное дыхание с жестким оттенком и рассеянные сухие хрипы, что свидетельствует о развитии диффузного бронхита.
Пищеварительная система Язык обычно утолщен, с отпечатками зубов на боковых поверхностях (результат ваготонии). Спинка языка покрыта серовато-белым налетом, края и кончик свободны от налета, имеют насыщенно-розовый или красный цвет. Живот умеренно вздут вследствие метеоризма. При пальпации в правой подвздошной области определяется грубое, крупнокалиберное урчание в слепой кишке и мелкокалиберное урчание и болезненность по ходу терминального отдела подвздошной кишки, свидетельствующие о наличии илеита.
При перкуссии отмечается укорочение перкуторного звука в илеоцекальной области (симптом Падалки),

Слайд 33 Период разгара болезни.
К концу 1-й – началу 2-й
недели наступает период разгара болезни, когда все симптомы достигают своего
максимального развития. Он продолжается 1 – 2 нед. Температура тела, повысившись до 39 – 40 °C, может иметь в дальнейшем постоянный характер (вундерлиховский тип).
Развивается status typhosus, характеризующийся резкой слабостью, адинамией, апатией, нарушением сознания от оглушенности до сопора или комы. Возможно развитие инфекционного делирия.
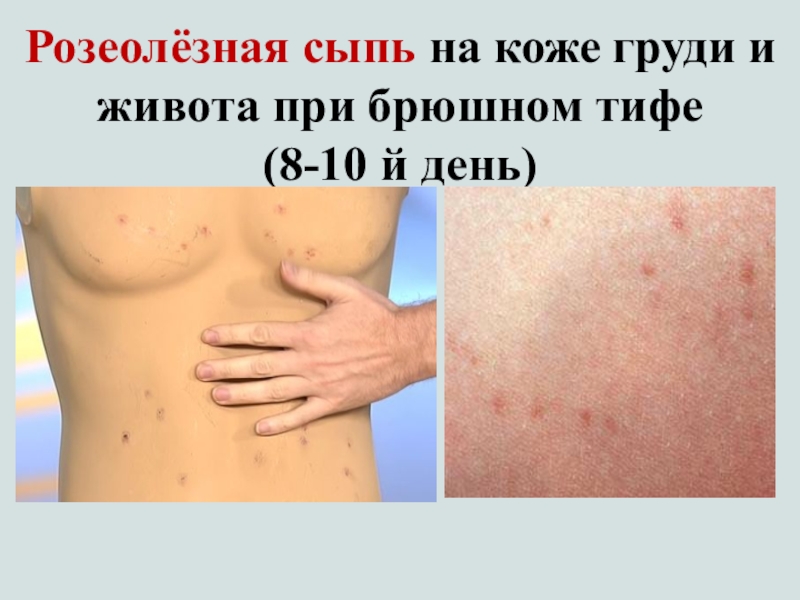
Слайд 34
Розеолёзная сыпь на коже груди и живота при брюшном тифе
(8-10 й день)
Слайд 35 Период разгара болезни.
Симптом Филипповича - желтушное окрашивание кожи ладоней
и подошв – каротиновая гиперхромия кожи, вследствие нарушения каротинового обмена,
обусловленного поражением печени.
Симптомы поражения органов пищеварения в разгар заболевания достигают максимального развития.
Язык утолщен, густо обложен серо-коричневатым налетом, края и кончик его ярко-красного цвета с отпечатками зубов
Констипация, метеоризм.
положительные симптомы Падалки и Штернберга.
Гепатоспленомегалия
Слайд 36 Период разрешения болезни.
Температура тела снижается, причем нередко перед нормализацией она
начинает колебаться, приобретая амфиболический характер (различия между утренней и вечерней
температурой достигают 2 – 2,5 °C). Прекращается головная боль, нормализуется сон, улучшается аппетит, увлажняется язык, с него исчезает налет, увеличивается диурез. Длительность периода разрешения болезни, как правило, не превышает 1 нед.
Слайд 37 Период выздоровления.
Восстанавливаются нарушенные функции организма, и происходит освобождение его от
возбудителей тифа. Для данного периода типичен астеновегетативный синдром, который сохраняется
2 – 4 нед. и зависит от тяжести перенесенного заболевания. Среди перенесших брюшной тиф 3 – 5 % пациентов становятся хроническими брюшнотифозными бактериовыделителями..
Слайд 38 Осложнения.
специфические, обусловленные патогенным влиянием возбудителя и его токсина, а также
неспецифические, вызванные сопутствующей микрофлорой.
Слайд 39 Специфические осложнения брюшного тифа.
кишечное кровотечение, на 3-й неделе болезни,
иногда после снижения температуры. Причиной его является эрозия сосуда (вены
или артерии) в дне брюшнотифозной язвы.
перфоративный перитонит, как следствие прободения язвы кишечника, – опасное осложнение брюшного тифа. Он развивается на 2 – 4-й неделе болезни. Наиболее часто прободение язвы происходит в подвздошной кишке на расстоянии 25 – 30 см от места перехода ее в слепую кишку.
инфекционно-токсический шок. (ИТШ)
Слайд 40 неспецифические осложнения
пневмония,
тромбофлебиты,
менингиты,
пиелиты,
паротиты,
стоматиты
Слайд 41 Прогноз.
При неосложенном течении брюшного тифа прогноз благоприятный. При
развитии осложнений может быть неблагоприятным (особенно при перфоративном перитоните).
Летальность
составляет 0,1 – 0,3 %.
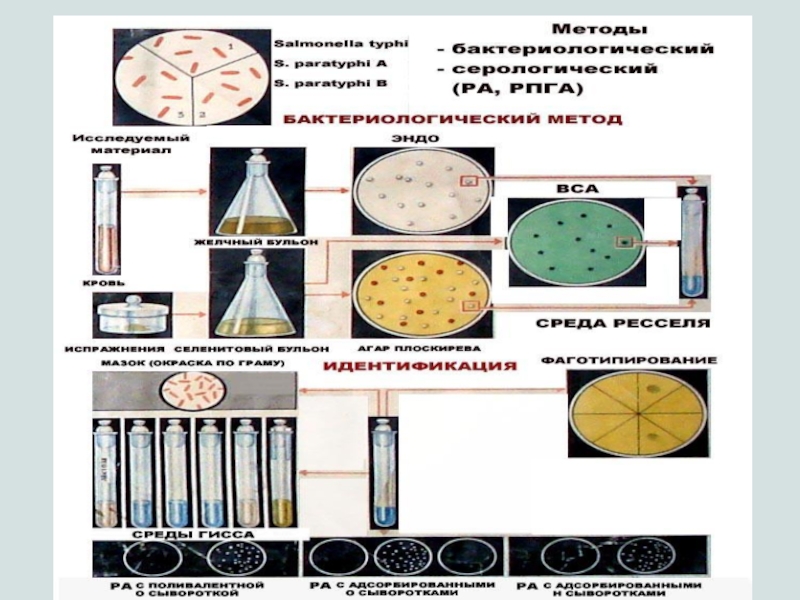
Слайд 42Лабораторная диагностика брюшного тифа и паратифов
Исследуемый материал: зависит от стадии
болезни:
На 1 – 2-ой неделе – кровь
Со 2
– 3-ей недели – испражнения, моча, желчь
Методы диагностики:
Бактериологический
Серологический
Слайд 43Кровь для исследования берут в объеме 2 - 10 мл
(в зависимости от возраста) и засевают в соотношении 1:10 во
флаконы с жидкими питательными средами:
Желчный бульон:
МПБ
10 или 20% бычьей желчи
Среда Рапопорт:
МПБ
Бычья желчь
Глюкоза
Индикатор Андреде
Поплавок
После 18 – 20 – часовой инкубации при 37⁰С пересевают на среду Эндо.
На среде Эндо образуют лактозонегативные колонии.
Слайд 44Испражнения засевают на дифференциально-диагностические среды и среды накопления (при необходимости)
одновременно:
1. Селенитовый бульон (среда накопления)
2. Среда Мюллера (среда накопления)
3. Плоскирева
4.
Эндо
5. Висмут-сульфит агар (ВСА):
МПА
Глюкоза
Цитрат висмута
Сульфит натрия
Бриллиантовый зелёный
S.typhi и S. paratyphi B формируют черные колонии с характерным металлическим блеском, среда под колониями прокрашена в черный цвет, а S. paratyphi A образует светло-зеленые колонии.
Мочу после центрифугирования и желчь сеют на среду Эндо
Слайд 45Колонии сальмонелл
На среде Эндо
На висмут-сульфит агаре
Слайд 46Из лактозонегативных колоний – мазок, окраска по Граму:
определение подвижности;
пересев
на среду Ресселя для выделения чистой культуры (состав – см.
тему “Шигеллёз”)
Слайд 47Рост на среде Ресселя
1. Незасеянная среда 2. Salmonella typhi
1 2
Слайд 48Идентификация чистой культуры:
по биохимическим свойствам
– посев на «пестрый» ряд
- посев в МПБ для определения сероводорода и индола
2. по
антигенным свойствам
– реакция агглютинации на стекле:
сначала со смесью,
а затем с каждой из моновалентных агглютинирующих адсорбированных групповых сальмонеллёзных О-сывороток А, В, D,
Для определения серовара - реакция агглютинации на стекле с типовыми моновалентными агглютинирующими адсорбированными сальмонеллёзными Н-сыворотками.
После установления вида проводят фаготипирование (с эпидемиологической целью)
Слайд 50Серодиагностика.
Реакция агглютинации Видаля
Ставится в пробирках (развернутая РА)
Компоненты:
Раститрованная 2-кратным шагом
(с 1:100 до 1:800) исследуемая сыворотка
бактериальные диагностикумы с О-АГ, Н-АГ
Учет
визуальный:
при “+” реакции – белые хлопья
при “-” реакции – отсутствие хлопьев
Диагностический титр 1:200
Высокие титры О-АТ наблюдаются только в период разгара болезни.
Высокие титры Н-АТ наблюдаются в период реконвалесценции, а низкие титры могут оставаться долгое время. Также выявляются у вакцинированных.
Слайд 51Реакция пассивной гемагглютинации (РПГА)
Ставится в лунках планшета
Компоненты:
Раститрованная 2-кратным шагом
(с 1:10 до 1:320) исследуемая сыворотка
Эритроцитарный диагностикум (О-, Н-, Vi)
Учет
визуальный:
при “+” реакции – осадок в виде “зонтика”
при “-” реакции – осадок в виде “пуговки”
Диагностический титр O- и H-антител равен 1:80, а для Vi-антител - 1:40.
Для хронических носителей тифозных бактерий характерны довольно высокие титры Vi-антител (выше 1:80)
Слайд 52Специфическая профилактика
Вакцина брюшнотифозная спиртовая сухая –
содержит инактивированные этиловым спиртом
и лиофилизированные клетки S. typhi штамм 4446. Предназначена для использования
у взрослых. Иммунитет сохраняется 2 года, ревакцинация каждые 2 года
Вакцина брюшнотифозная Vi – полисахаридная (ВИАНВАК)
содержит очищенный раствор Vi – полисахаридного АГ S. typhi. Применяется с 3-х лет. Обеспечивает иммунитет в течение 3 лет. Ревакцинация каждые 3 года.
Вакцина ТИФИМ Ви
по своему составу сходна с ВИАНВАК. Используется с 5 лет. Иммунитет сохраняется в течение 3-х лет. Ревакцинация – каждые 3 года.
Бактериофаг брюшнотифозный в таблетках
Слайд 53Возбудитель –
сальмонелла,
вызывает
заболевание
человека,
животных, птиц.
Опорные диагностические признаки:
Синдром интоксикации или инфекционный токсикоз выражен;
Диарея по типу секреторной, инвазивной. Типичен стул жидкий, с примесью слизи, зелени – «болотная тина», крови;
Увеличение печени и селезёнки;
Часто развитие тяжелых генерализованных форм (септической, тифоподобной, менингоэнцефалитической).
Основной источник инфекции – домашние животные (коровы, свиньи) и птицы (куры, утки и их яйца)
Основной путь заражения – пищевой (мясные продукты, яйца, бизе, молочные продукты)
Инфицированные продукты не меняют внешнего вида, вкусовых качеств !!!
Сальмонеллёз
Слайд 54 Эпидемиология сальмонеллёзов
Источник
- животное (КРС, свиньи, домашняя птица) и человек
(больной или бактерионоситель)
Пути передачи:
1. алиментарный (пищевой) – через мясо, яйца
2.
водный
3. контактно-бытовой – от человека к человеку при внутрибольничных инфекциях
Восприимчивый коллектив
– любой человек (иммунитет – типоспецифический)
Слайд 55Патогенез сальмонеллёза
Проникновение сальмонелл per os
Попадание в тонкий кишечник
Адгезия к
энтероцитам, колонизация, выделение токсинов (эндо и экзо), трансцитоз в подслизистый
слой, захват макрофагами
Цитотоксины
Гибель клеток, слущивание эпителия
Выход ионов и воды в просвет кишечника
Диарея
Активация аденилатциклазы
Энтеротоксин
Умеренное воспаление слизистой кишки
Слайд 56Клинические варианты сальмонеллёза
Гастроинтестинальная форма:
Гастритический вариант
Гастроэнтеритический вариант
Гастроэнтероколитический вариант
Генерализованная форма:
Тифоподобный вариант (с
гастроэнтеритом, поражениями ЦНС и сыпью)
Септикопиемический вариант (сепсис сальмонеллезной этиологии)
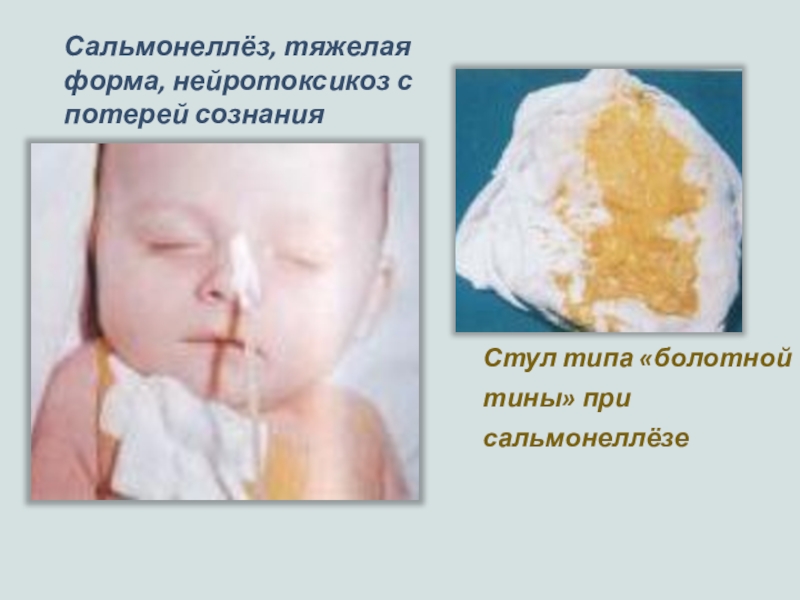
Слайд 57Сальмонеллёз, тяжелая форма, нейротоксикоз с потерей сознания
Стул типа «болотной тины»
при сальмонеллёзе
Слайд 58Лабораторная диагностика сальмонеллёзов
Исследуемый материал: испражнения, рвотные массы, промывные воды желудка,
кровь (при генерализованных формах)
Методы диагностики:
Бактериологический
схема проведения – см. выше (как
при брюшном тифе)
2. Серологический:
РА
РПГА
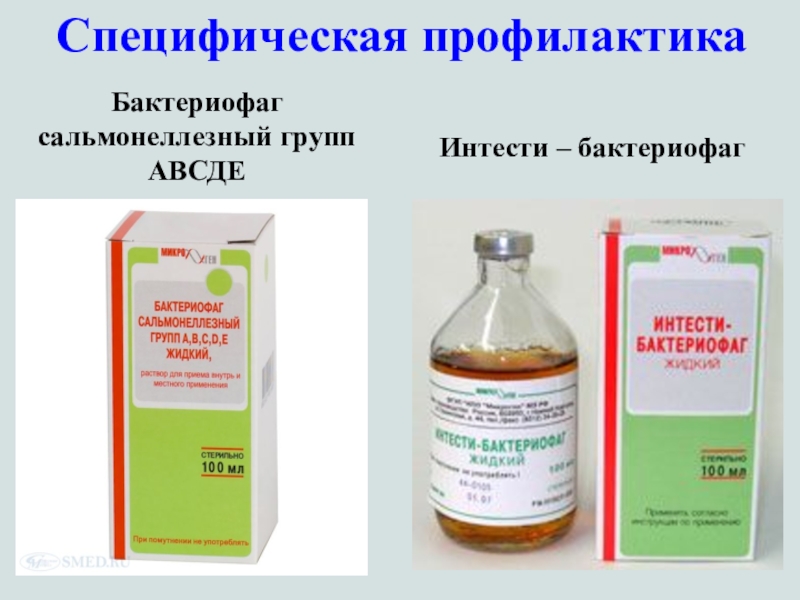
Слайд 59Специфическая профилактика
Бактериофаг сальмонеллезный групп АВСДЕ
Интести – бактериофаг
Слайд 60Специфическая профилактика
Лактоглобулин против условно-патогенных бактерий и сальмонелл коровий сухой для
перорального применения
Препарат представляет собой очищенную фракцию глобулинов иммунного молозива коров.
Действующим началом являются антитела к сальмонеллам группы В (S. typhimurium) и группы Д (S. enteridis и S. dublin), к протею (P. mirabilis и Р. vulgaris), клебсиелле пневмонии и синегнойной палочке.
Применяется для лечения диарейных заболеваний и дисбактериозов, а также гнойно-воспалительных заболеваний соответствующей этиологии у детей.
Препарат разводят кипяченой водой из расчета 10 мл на 1 дозу, применяют внутрь за 20 — 30 мин до кормления ребенка.
Слайд 61Возбудитель –
шигелла Флекснера,
Зонне, Бойда
Опорные диагностические признаки:
Острое начало заболевания,
повышение температуры до фебрильных цифр от 1 до 3 дней;
Интоксикация
выражена, часто нейротоксикоз (судороги, головная боль);
Характерно поражение дистальных отделов толстого кишечника (сигмовидной и прямой )
Факторами передачи являются пищевые продукты, вода, мухи, предметы ухода
Болеют чаще дети дошкольного и школьного возраста
Характерна сезонность заболевания – с июля по октябрь
Шигеллёз (дизентерия)
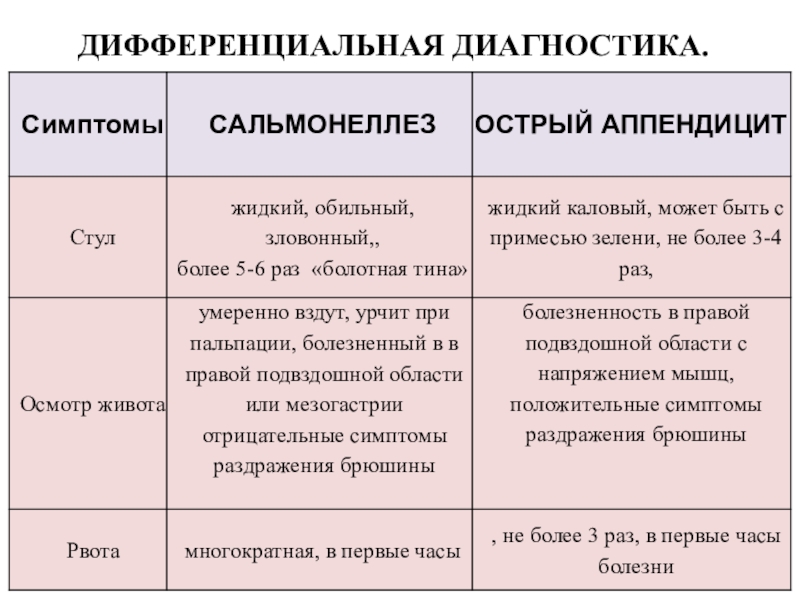
Слайд 62ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
ОСТРОГО АППЕНДЕЦИТА И САЛЬМОНЕЛЛЕЗОВ
О.АППЕНДЕЦИТ
Слайд 64ДИЗЕНТЕРИЯ
Возбудитель - шигеллы.
Источник инфекции - больной
С фекалиями больной выделяет
большое количество бактерий. При несоблюдении им гигиены микробы с его
грязных рук могут попасть на окружающие предметы, в пищу, воду.
Чаще болеют дети более старшие, заражаясь через немытые руки, пищу в уличном киоске, купании в водоемах. Дети 1-го года болеют реже, так как им негде заразиться.
Слайд 66Острое начало
Интоксикация, лихорадка 1-3 дня, при тяжелом течении возможен нейротоксикоз.
Боли
в животе (чаще левая подвздошная область)
Очень частый (10-20 и более
раз в сутки) колитный стул с обилием слизи, иногда примесью крови и гноя). Единственная ОКИ, которую можно диагностировать до посева по синдрому гемоколита. Но его могут давать и другие болезни.
Тенезмы или их эквиваленты (плач при позывах, покраснение кожи лица)
Зияние ануса
Спазмированная сигма
В копрограмме лейкоциты, слизь, эритроциты
Высев шигелл
Клиника.
Слайд 67Клинические признаки дистального колита:
Скудный жидкий стул со слизью, зеленью, прожилками
крови, теряющий каловый характер «ректальный плевок»;
Болезненные дефекации с натуживанием –
тенезмы;
Спазмированность и болезненность сигмовидной кишки при пальпации живота;
«Ложные позывы на дефекацию»;
Податливостьи зияние ануса
Слайд 68Особенности клинических проявлений ОКИ, связанные с этиологическим фактором
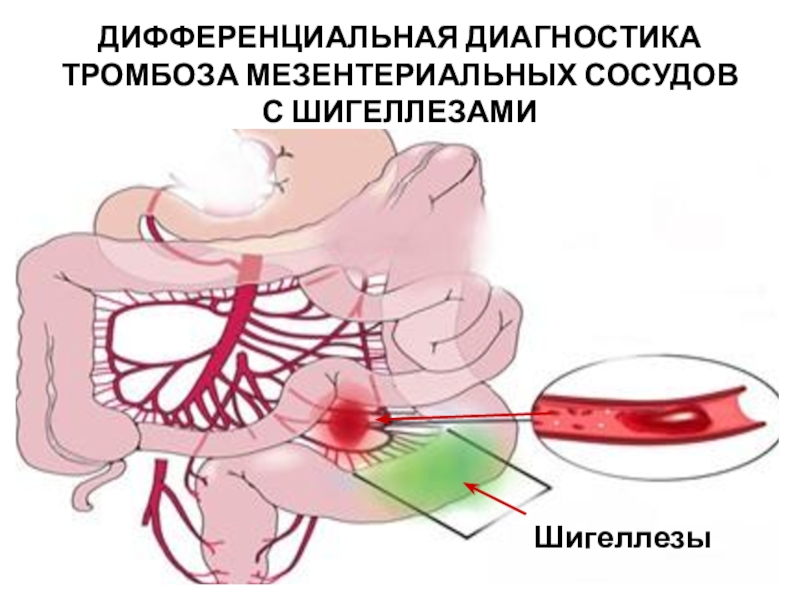
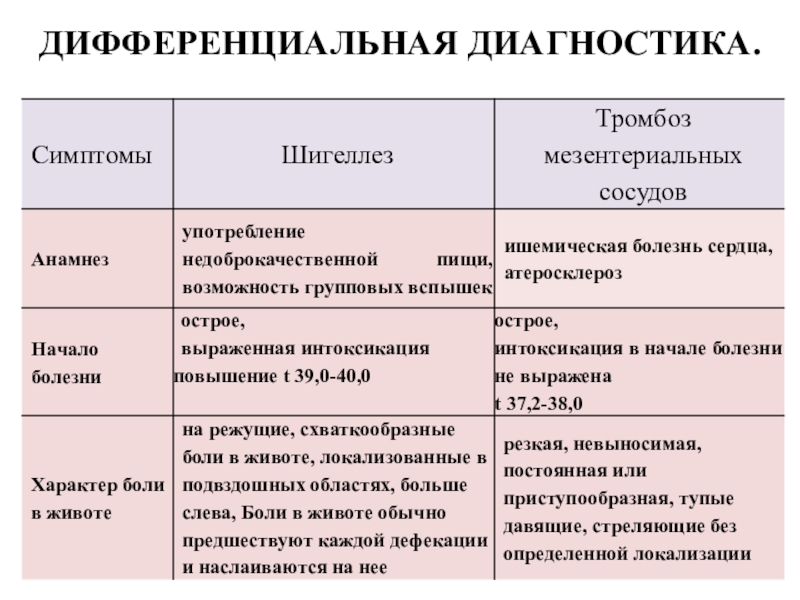
Слайд 69ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
ТРОМБОЗА МЕЗЕНТЕРИАЛЬНЫХ СОСУДОВ С ШИГЕЛЛЕЗАМИ
Шигеллезы


![МИНИСТЕРСТВО НАУКИ И ВЫСШЕГО ОБРАЗОВАНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ Федеральное Список литературыПокровский В.И., Инфекционные болезни и эпидемиология [Электронный ресурс] : учебник Список литературыПокровский В.И., Инфекционные болезни и эпидемиология [Электронный ресурс] : учебник / Покровский В. И., Пак С.](/img/tmb/7/633863/27d78ca7a9960a155828bd7cbe0fdfb7-800x.jpg)