Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Нейротропные(бешенство, энцефалиты) и энтеротропные(полиомиелит) вирусные инфекции
Содержание
- 1. Нейротропные(бешенство, энцефалиты) и энтеротропные(полиомиелит) вирусные инфекции
- 2. Нейротро́пные ви́русы — вирусы, способные поражать нервные клетки
- 3. Нейротропные вирусы могут вызывать острые инфекции, в том
- 4. Особенности вирусаБолезнетворный агент вируса называется нейроинвазивным, если он
- 5. Нейротропные вирусы все чаще применяются в исследованиях
- 6. Бешенство Бешенство является острым инфекционным заболеванием человека
- 7. Частота развития заболевания зависит от места
- 8. Антирабическую вакцину впервые в 1885 году получил
- 9. вирус бешенстваФильтрующийся возбудитель - РНК-геномный вирус является представителем
- 10. вирусы бешенства, по внешнему виду напоминающие пулю.
- 11. Вирусы после укуса больного животного продвигаются со
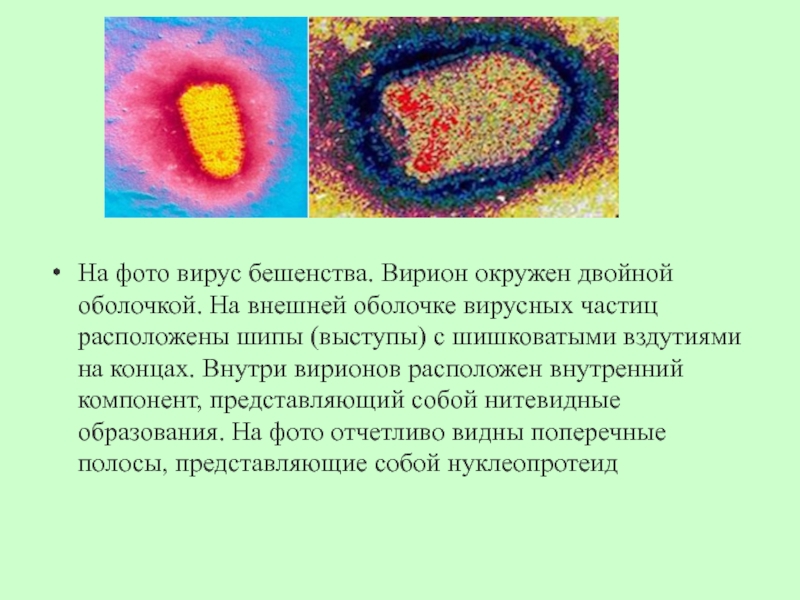
- 12. На фото вирус бешенства. Вирион окружен
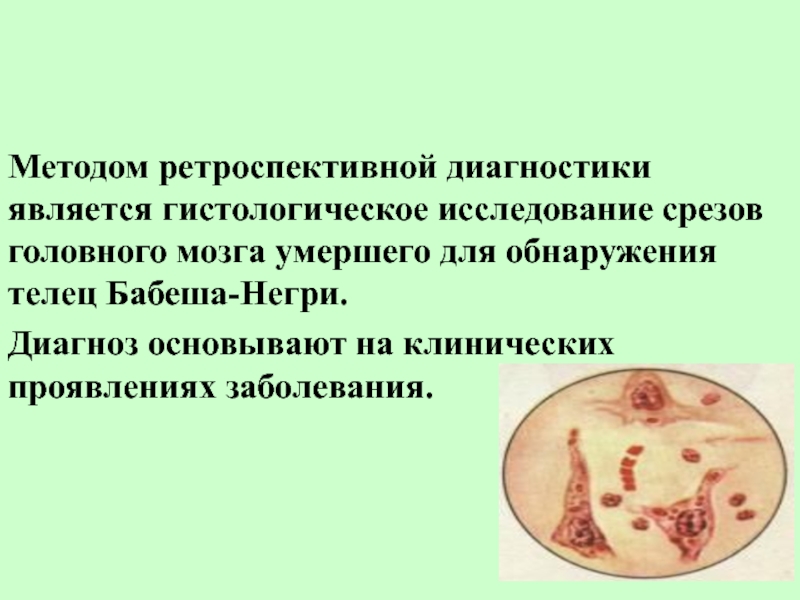
- 13. Тельца Бабеша-Негри В 1892
- 14. Крупные нейроны аммонова рога, пирамидальные клетки больших
- 15. Цитоплазматические включения являются строго специфичными для заболевания бешенством
- 16. Тельца Бабеша-Негри представляют : места, где происходит
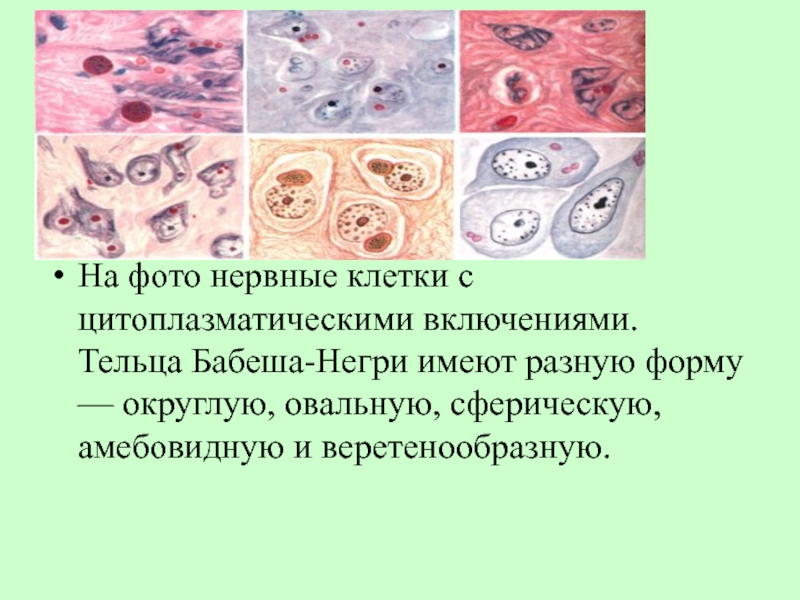
- 17. На фото нервные клетки с цитоплазматическими
- 18. Антигенная структураS-антиген(растворимый), общий для всех лиссавирусов, V-антиген поверхностный, ответственный за развитие противовирусных иммунных реакций.
- 19. ПатогенностьБолезнетворный агент вирус бешенства имеет высокую нейроинвазивность,
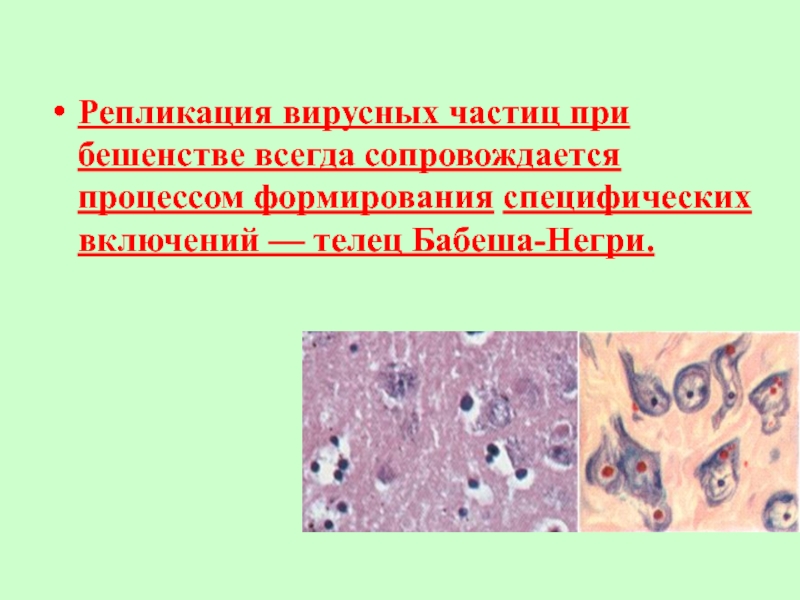
- 20. Репликация вирусных частиц при бешенстве всегда сопровождается процессом формирования специфических включений — телец Бабеша-Негри.
- 21. устойчивостьВозбудитель хорошо переносит низкие температуры, но быстро
- 22. Известно два варианта вируса: уличный (дикий),
- 23. Эпидемиология Во многих районах США и Канады бешенство
- 24. Основные эпидемиологические признаки.В мире ежегодно более 50
- 25. За медицинской помощью по поводу укусов животными
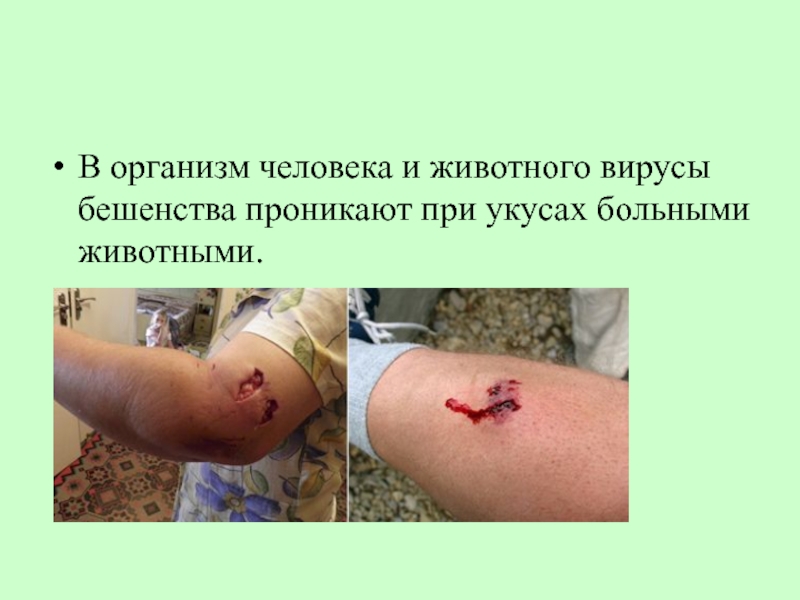
- 26. В организм человека и животного вирусы бешенства проникают при укусах больными животными.
- 27. Патогенез Первичная репродукция вирусов происходит в мышечной
- 28. Репродукция вирусов бешенства происходит в нейронах головного
- 29. Ядра нервных клеток набухают и распадаются. В
- 30. Слайд 30
- 31. Клиническая картина Инкубационный период. Длительность зависит от места
- 32. В клинической картине
- 33. В ещё более редких случаях в месте
- 34. Период возбуждения (стадия разгара заболевания )Характерны субфебрильная температура
- 35. Приступы возбуждения во второй период болезни
- 36. Паралитический период.(от 1 до 3дней)Возбуждение сменяет апатия
- 37. Материал исследования:слюна спинномозговая жидкость отпечатки с роговицы биоптаты кожи.
- 38. Лабораторная диагностика Иммунологический:постановка реакции флюоресцирующих антител на
- 39. Методом ретроспективной диагностики является гистологическое исследование
- 40. Иммунитет при бешенстве Только холоднокровные животные обладают
- 41. Профилактика Неспецифическая профилактика Наилучшим превентивным мероприятием является
- 42. Специфическая профилактикаПроведение пассивной иммунизации антирабическим гамма-глобулином — самый эффективный метод лечения и профилактики бешенства.
- 43. выводыБешенство — смертельно опасное заболевание. Незамедлительное обращение
- 44. Спасибо за внимание! Доброго здоровья!
- 45. Скачать презентанцию
Нейротро́пные ви́русы — вирусы, способные поражать нервные клетки (нейроны). Из-за этого нейротропные вирусы оказываются недосягаемыми для иммунных клеток, так как иммунный ответ действует только в пределах кровеносной системы.
Слайды и текст этой презентации
Слайд 1Нейротропные(бешенство,
энцефалиты) и энтеротропные(полиомиелит) вирусные инфекции
Кафедра микробиологии и вирусологии ФГБОУ ВО
ТГМУ
Слайд 2
Нейротро́пные ви́русы — вирусы, способные поражать нервные клетки (нейроны). Из-за этого
нейротропные вирусы оказываются недосягаемыми для иммунных клеток, так как иммунный ответ действует только
в пределах кровеносной системы.Слайд 3
Нейротропные вирусы могут вызывать острые инфекции, в том числе: японский энцефалит, венесуэльский лошадиный
энцефалит и калифорнийский энцефалит, полиомиелит, свинку, корь, грипп и бешенство. К таким инфекциям также относят болезни, вызываемые вирусом Коксаки типа
А и герпесвирусами, такими как вирус простого герпеса, вирус ветряной оспы, цитомегаловирус, HHV-6 и вирус Эпштейна-Барр.Слайд 4Особенности вируса
Болезнетворный агент вируса называется нейроинвазивным, если он способен заразить или
проникнуть в нейроны ЦНС, и нейровирулентным, если он может вызвать заболевание нервной системы.
Слайд 5
Нейротропные вирусы все чаще применяются в исследованиях как рабочие инструменты
и из-за их потенциальной роли в производстве лекарств. В частности, они
использовались для улучшения понимания механизма кругового прохождения сигнала в нервной системеСлайд 6Бешенство
Бешенство является острым инфекционным заболеванием человека и животных, при
котором поражается центральная нервная система. Его причиной являются вирусы, обладающие
тропностью к тканям нервной системы, куда после укуса больного животного они продвигаются со скоростью 3 мм в час.Слайд 7
Частота развития заболевания зависит от места и тяжести поражения
при укусе. В 90% случаев болезнь развивается при укусах в
шею и лицо, в 63% — в кисти рук, в 23% — в плечо. Признаки и симптомы бешенства на всех стадиях развития заболевания высокоспецифичны. Эффективных методик лечения заболевания не существует. Болезнь, как правило, заканчивается смертельным исходом.Слайд 8
Антирабическую вакцину впервые в 1885 году получил французский микробиолог Луи
Пастер. А в 1892 году Виктор Бабеш и в 1903
году А. Негри описали специфические включения в нейронах головного мозга погибших от бешенства животных (тельца Бабеша — Негри).Слайд 9вирус бешенства
Фильтрующийся возбудитель - РНК-геномный вирус является представителем рода Lissavirus от греч.
lyssa, что значит бешенство, бес семейства Rhabdoviridae.
Вирус, обладающий тропностью к тканям
нервной системыСлайд 10
вирусы бешенства, по внешнему виду напоминающие пулю. Один их конец
закруглен, второй плоский. Синтез вирусных частиц происходит в цитоплазме нейронов.
Слайд 11
Вирусы после укуса больного животного продвигаются со скоростью 3 мм
в час. После репликации и накопления в тканях центральной нервной
системы вирусы по нейрогенным путям распространяются в другие органы, чаще всего в слюнные железы.Слайд 12
На фото вирус бешенства. Вирион окружен двойной оболочкой. На
внешней оболочке вирусных частиц расположены шипы (выступы) с шишковатыми вздутиями
на концах. Внутри вирионов расположен внутренний компонент, представляющий собой нитевидные образования. На фото отчетливо видны поперечные полосы, представляющие собой нуклеопротеидСлайд 13
Тельца Бабеша-Негри
В 1892 году В. Бабешом и в 1903 году
А. Негри были описаны специфические включения в цитоплазме нейронов головного
мозга животных, которые погибли от бешенства. Они получили название телец Бабеша — Негри.Слайд 14
Крупные нейроны аммонова рога, пирамидальные клетки больших полушарий, клетки Пуркинье
мозжечка, нейроны зрительного бугра, клетки продолговатого мозга и ганглии спинного
мозга — участки нервной системы, где чаще всего встречаются тельца Бабеша-Негри.Слайд 16Тельца Бабеша-Негри представляют :
места, где происходит репликация вирионов,
места, где происходит
продукция и накопление специфического антигена возбудителя бешенства,
внутренняя зернистость телец Бабеша-Негри
представляет собой вирусные частицы, соединенные с клеточными элементами.Слайд 17
На фото нервные клетки с цитоплазматическими включениями. Тельца Бабеша-Негри
имеют разную форму — округлую, овальную, сферическую, амебовидную и веретенообразную.
Слайд 18Антигенная структура
S-антиген(растворимый), общий для всех лиссавирусов,
V-антиген поверхностный, ответственный за
развитие противовирусных иммунных реакций.
Слайд 19Патогенность
Болезнетворный агент вирус бешенства имеет высокую нейроинвазивность, если он способен
заразить или проникнуть в нейроны ЦНС,
и высокую нейровирулентность, если он
может вызвать заболевание нервной системы. Другие вирусы, например, полиовирус, могут распространяться по нервным клеткам, однако чаще они перемещаются по кровесносной системе (это называется вирусемия).
Слайд 20
Репликация вирусных частиц при бешенстве всегда сопровождается процессом формирования специфических
включений — телец Бабеша-Негри.
Слайд 21устойчивость
Возбудитель хорошо переносит низкие температуры, но быстро погибает при кипячении,
высыхании, под действием ультрафиолетовых лучей, 2% растворов хлорамина, лизола и
карболовой кислоты.Слайд 22
Известно два варианта вируса:
уличный (дикий), циркулирующий в природе
среди животных,
и фиксированный, применяемый для изготовления вакцин против бешенства.
Варианты близки по антигенному строению, поэтому вакцинация фиксированным штаммом создаёт невосприимчивость к уличному вирусу.Слайд 23Эпидемиология
Во многих районах США и Канады бешенство распространено среди скунсов,
енотов, лисиц и шакалов.
В Австралии, Африке, Центральной и Юго-Восточной Азии, Европы и многих частях
Америки многие виды летучих мышей заражены вирусным заболеваниемВ Шри Ланке бешенство является эндемическим заболеванием среди куниц.
В Индии одним из основных переносчиков бешенства являются летучие мыши (3/4 случаев заражения людей от общей статистики заболеваемости бешенством). Во Франции людей, больных бешенством, душили между двумя матрасами или умерщвляли, перерезая им вены на руках и ногах; этот ужасный обычай сохранялся до начала XIX века
Слайд 24Основные эпидемиологические признаки.
В мире ежегодно более 50 тыс. человек умирают
от бешенства, из них около 60% не обращались за медицинской
помощью.Собаки являются виновниками бешенства в 60% случаев, лисицы — в 24%, кошки — в 10%, волки — в 3%, собаки, шакалы, скунсы, барсуки, летучие мыши, койоты, рыси и енотовидные собаки — в 3% случаев.
Австралия , Антарктида, Великобритания, Мальта, Австралия, Япония, Новая Зеландия практически свободны от бешенства благодаря строгим карантинным мерам для ввозимых собак, кошек и других животных.
Слайд 25
За медицинской помощью по поводу укусов животными обращаются 300-450 тыс.
человек.
Заболевания бешенством становятся следствием позднего обращения укушенных за медицинской
помощью, нарушения режима во время прививок или незавершённости цикла иммунизации. Жители сельских районов болеют значительно чаше, чем горожане.
Летне-осенняя сезонность связана с увеличением контактов с бродячими и дикими животными в это время.
Слайд 27Патогенез
Первичная репродукция вирусов происходит в мышечной ткани в зоне входных
ворот. Далее вирусы достигают окончаний периферических нервов и начинают продвигаться
по их осевым цилиндрам и периневральным пространствам. Примерная скорость продвижения вирусов составляет 3 мм в час.Слайд 28
Репродукция вирусов бешенства происходит в нейронах головного мозга области аммонова
рога, клеток Пуркинье мозжечка, в нейронах продолговатого мозга. Доказано, что
ядра черепно-мозговых нервов и симпатические ганглии так же являются местами размножения и накопления вирусов. Далее вирусы разносятся по всему организму и попадают в слюнные железы.Слайд 29
Ядра нервных клеток набухают и распадаются. В цитоплазме нейронов обнаруживаются
тельца Бабеша-Негри. Организм на внедрение вирусов отвечает образованием антител, которые
стараются нейтрализовать инфекционные агенты.Слайд 31Клиническая картина
Инкубационный период. Длительность зависит от места укуса или ослюнения, Если
входные ворота инфекции локализуются на лице или голове, инкубационный период
укорачивается (в среднем 2 нед - 1 мес). Наиболее длительным он бывает при поражении нижних конечностей (от 1-3 мес до 1 года).Слайд 32
В клинической картине выделяют три периода:
начальный (депрессивный),
периоды возбуждения
параличей.
Начальный период (период депрессии). Характерно постепенное развитие
заболевания, что существенно затрудняет диагностику, так как к этому времени факт укуса или ослюнения животным больной часто забывает. Слайд 33В ещё более редких случаях в месте укуса вновь появляются
краснота и отёчность. Температура тела нормальная или субфебрильная. Обращает на
себя внимание изменение психики больного.Он подавлен, замкнут, иногда раздражителен, отказывается от еды, жалуется на общее недомогание, головную боль, плохой сон со сновидениями устрашающего характера.
Слайд 34Период возбуждения (стадия разгара заболевания )
Характерны субфебрильная температура тела, общее возбуждение,
развитие типичных симптомов - гидрофобии, аэрофобии, акустофобии, фотофобии.
Гидрофобия проявляется
болезненным спазмом мускулатуры глотки и гортани при попытке выпить водыБольной страдает от жажды, но даже при воспоминании о воде могут возникнуть мучительные спазмы дыхательной мускулатуры.