Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Одонтогенное воспаление верхнечелюстной пазухи. Острая стадия заболевания.
Содержание
- 1. Одонтогенное воспаление верхнечелюстной пазухи. Острая стадия заболевания.
- 2. Цель лекции:Ознакомить студентов с этиологией,патогенезом,клинической картиной верхнечелюстного синусита.Освоить диагностику и дифференциальную диагностику одонтогенного синусита верхней челюсти.
- 3. План лекции:Анатомо-топографические особенности верхнечелюстного синуса.Классификация одонтогенного синусита.Этиология
- 4. Одонтогенное воспаление верхнечелюстной пазухи- это заболевание выстилающей
- 5. Анатомо-топографические особенности:Анатомически различают три типа верхнечелюстных пазух:
- 6. Пневматический тип синусаПри этом типе размеры пазухи
- 7. Слайд 7
- 8. Склеротический тип синусаПри этом типе пазуха малого
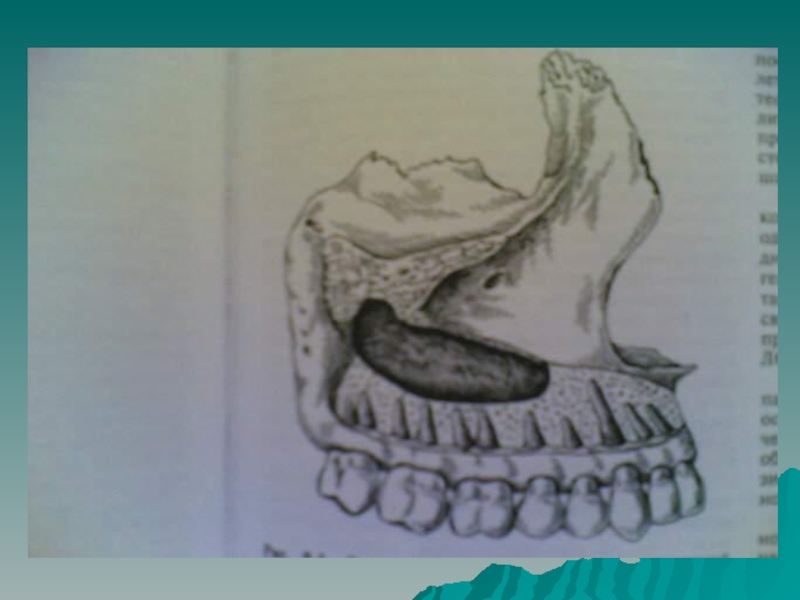
- 9. Верхнечелюстной синус- самый крупный из околоносовых синусов.В
- 10. Переднебоковая стенка пазухи в области клыковой ямки
- 11. Строение слизистой оболочки верхнечелюстного синуса.Слизистая оболочка верхнечелюстного
- 12. Классификация одонтогенного верхнечелюстного синусита. С учётом клинических
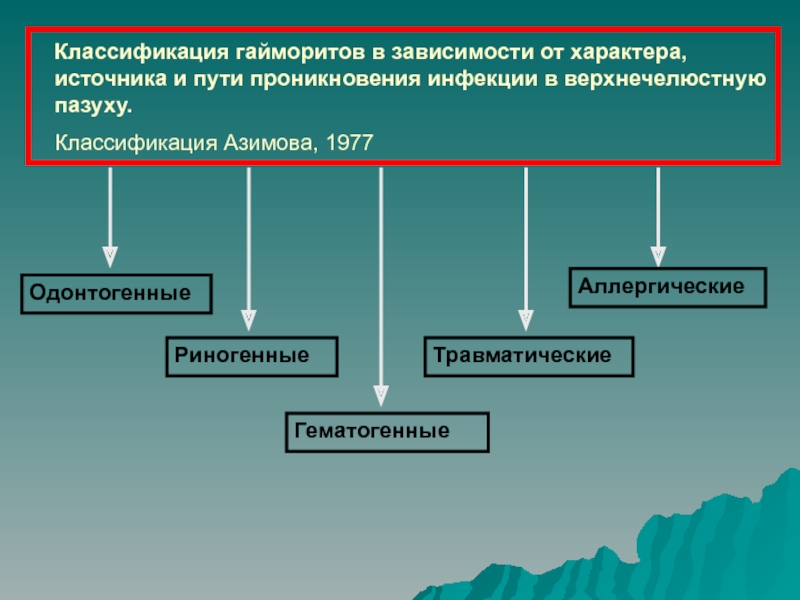
- 13. Классификация гайморитов в зависимости от характера, источника
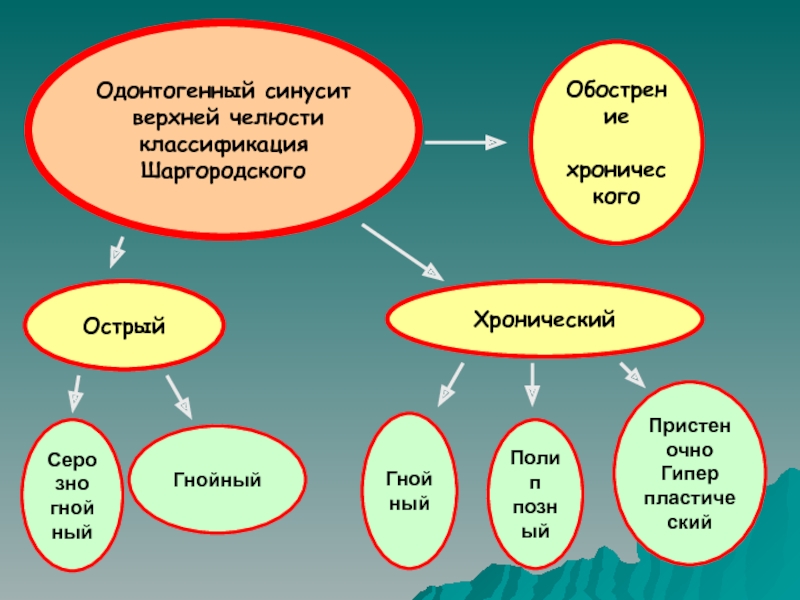
- 14. Одонтогенный синусит верхней челюстиклассификация ШаргородскогоОстрыйСерозногнойныйГнойныйОбострение хроническогоХроническийГнойныйПолиппозныйПристеночноГиперпластический
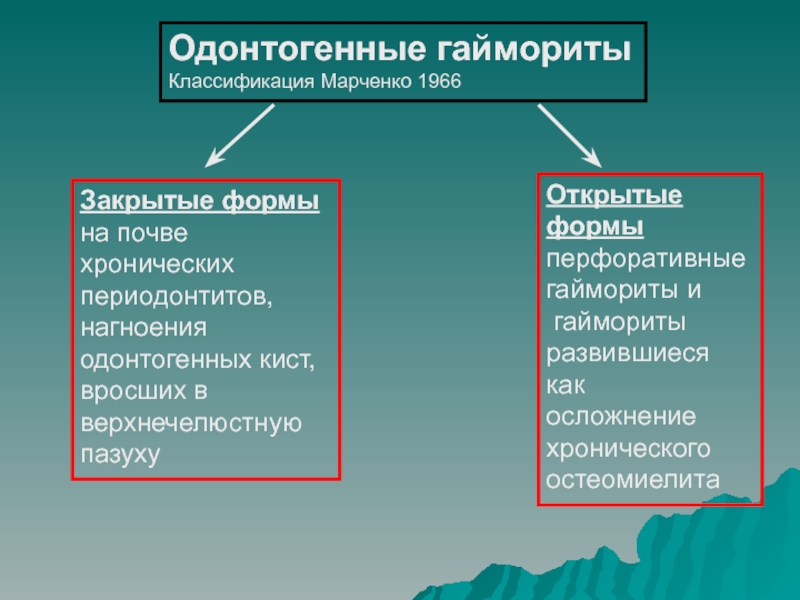
- 15. Одонтогенные гайморитыКлассификация Марченко 1966Закрытые формына почве хронических
- 16. ЭтиологияВозбудителями одонтогенного верхнечелюстного синусита являются разнообразные микроорганизмы,
- 17. ПатогенезИсточником инфекции чаще являются острый или обострившийся
- 18. Патологическая анатомияПри остром гайморите отмечают отёк, гиперемию
- 19. Клиника острого одонтогенного верхнечелюстного синуситаЖалобы:В начале заболевания
- 20. Общее состояние при осмотре: Может быть не
- 21. Диагностика острого одонтогенного верхнечелюстного синусита:Основой диагностики являются:1.Клинические
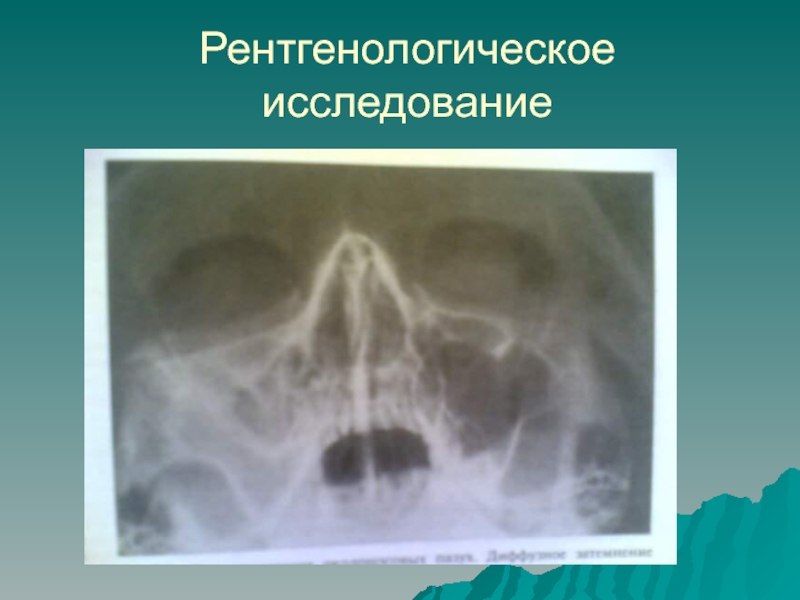
- 22. Рентгенологическое исследование
- 23. Дифференциальная диагностика острого одонтогенного верхнечелюстного синусита:Острый риногенный синусит.Невралгия тройничного нерва.Острый пульпитОстрый переодонтит
- 24. Лечение острого одонтогенного верхнечелюстного синусита: Хирургическое
- 25. Лечение острого одонтогенного верхнечелюстного синусита:Консервативное 1.
- 26. 4. При тяжёлом течении заболевания, выраженной
- 27. Скачать презентанцию
Цель лекции:Ознакомить студентов с этиологией,патогенезом,клинической картиной верхнечелюстного синусита.Освоить диагностику и дифференциальную диагностику одонтогенного синусита верхней челюсти.
Слайды и текст этой презентации
Слайд 2Цель лекции:
Ознакомить студентов с этиологией,патогенезом,клинической картиной верхнечелюстного синусита.
Освоить диагностику и
дифференциальную диагностику одонтогенного синусита верхней челюсти.
Слайд 3План лекции:
Анатомо-топографические особенности верхнечелюстного синуса.
Классификация одонтогенного синусита.
Этиология и патогенез одонтогенного
синусита.
Патологическая анатомия острого одонтогенного синусита.
Клиника, диагностика, дифференциальная диагностика острого верхнечелюстного
синусита.Лечение острого верхнечелюстного синусита.
Слайд 4Одонтогенное воспаление верхнечелюстной пазухи- это заболевание выстилающей её слизистой оболочки,
возникающее в результате инфицирования синуса со стороны зубов.
Одонтогенный синусит встречается
в 13% случаев от всех синуситов и составляют от 3 до 7% от общего числа хирургических стоматологических заболеваний.Слайд 5Анатомо-топографические особенности:
Анатомически различают три типа верхнечелюстных пазух: пневматический, склеротический, комбинированный.
Значительное различие объёма верхнечелюстной пазухи зависит от строения лицевого черепа
(долихоцефалы, мезоцефалы, брахицефалы)Слайд 6Пневматический тип синуса
При этом типе размеры пазухи достаточно велики, стенки
тонкие, дно вдаётся в альвеолярный отросток, образуя бухты. Корни больших
и малых коренных зубов отделены от дна пазух пластинкой, а иногда имеют непосредственный контакт с выстилающей её слизистой оболочкой.Наибольший объём пазухи- 18,6 куб.см.
Слайд 8Склеротический тип синуса
При этом типе пазуха малого объёма (до 2,8
куб.см.), костные стенки значительно утолщены, что может создавать трудности во
время оперативного вмешательства.Средний объём пазухи комбинированного типа 12,1 куб.см.
Слайд 9Верхнечелюстной синус- самый крупный из околоносовых синусов.
В синусе различают верхнюю,
внутреннюю, переднебоковую, заднебоковую и нижнюю стенки.
Верхняя стенка самая тонкая, в
области подглазничного канала имеются участки лишенные костной ткани, что может способствовать распространению гноя в полость глазницы.Внутренняя стенка граничит с полостью носа. Нижнепередняя часть медиальной стенки соответствует нижнему носовому ходу, где формируют искусственное соустье при оперативных вмешательствах.
Слайд 10Переднебоковая стенка пазухи в области клыковой ямки вдавлена, под нижнеглазничным
краем располагается подглазничное отверстие одноименного канала, из которого выходит сосудисто-нервный
пучок.Заднебоковая стенка участвует в образовании крыловиднонёбной ямки.
Нижняя стенка или дно верхнечелюстного синуса, имеет вид желоба, дугообразно изогнутого по ходу альвеолярного отростка от крыла до верхнего третьего моляра.
Слайд 11Строение слизистой оболочки верхнечелюстного синуса.
Слизистая оболочка верхнечелюстного синуса состоит из
трёх слоёв: внутреннего эпителиального, представленного мерцательно-цилиндрическими и слизистыми
бокаловидными клетками; среднего состоящего из ацинозных слизистых желёз, расположенных в строме; наружного – соединительнотканного.Слайд 12Классификация одонтогенного верхнечелюстного синусита.
С учётом клинических и морфологических признаков одонтогенные
верхнечелюстные синуситы подразделяют:
1. Острые: серозные и гнойные
2. Хронические:
гнойные; полипозный; пристеночно-гиперпластическийСлайд 13Классификация гайморитов в зависимости от характера, источника и пути проникновения
инфекции в верхнечелюстную пазуху.
Классификация Азимова, 1977
Одонтогенные
Риногенные
Гематогенные
Травматические
Аллергические
Слайд 14Одонтогенный синусит
верхней челюсти
классификация Шаргородского
Острый
Серозно
гнойный
Гнойный
Обострение
хронического
Хронический
Гнойный
Полип
позный
Пристеночно
Гипер
пластический
Слайд 15Одонтогенные гаймориты
Классификация Марченко 1966
Закрытые формы
на почве
хронических
периодонтитов,
нагноения
одонтогенных
кист,
вросших в
верхнечелюстную
пазуху
Открытые формы
перфоративные
гаймориты и
гаймориты
развившиеся как
осложнение
хронического
остеомиелита
Слайд 16Этиология
Возбудителями одонтогенного верхнечелюстного синусита являются разнообразные микроорганизмы, вегетирующие в одонтогенных
и стоматогенных очагах.
В 50% случаев острый одонтогенный верхнечелюстной синусит вызывается
гемофильной палочкой и пневмококком, реже гноеродным стрептококком, золотистым стафилококком, неспорообразующими анаэробамиСлайд 17Патогенез
Источником инфекции чаще являются острый или обострившийся хронический периодонтит верхних
первого, второго больших коренных, второго малого коренного зубов, а так
же нагноившаяся радикулярная киста, остиомиелит верхней челюсти, воспаление в области ретенированных зубов: клыка, первого, второго малых коренных зубов.Нередко воспаление верхнечелюстного синуса может быть связано с удалением зубов, особенно травматичным. В таких случаях повреждаются стенки альвеолы, дно верхнечелюстного синуса, в него проталкивается корень или грануляционные околоверхушечные разрастания при кюретаже. При близком расположении верхнечелюстного синуса к корням малых и больших коренных зубов при лечении возможно проталкивание гангренозного распада, попадание пломбировочного материала, что становится причиной её восполения.
Слайд 18Патологическая анатомия
При остром гайморите отмечают отёк, гиперемию слизистой оболочки пазухи,
которая утолщается, уменьшая объём полости и нередко закрывая или сужая
отверстие в полость носа. Вначале в слизистой оболочке выражено катаральное воспаление, а далее эпителиальный эпителиальный покров местами, пронизывается лимфоцитами и полинуклеарами, местами он слущен. Подслизистый слой набухает, сосуды его расширены, вокруг них образуются инфильтраты и очаговые кровоизлияния. В отдельных участках подслизистого слоя образуются щели разной величины (псевдокисты). Слизистые железы увеличены, из них выделяется секрет, заполняющий полость. Катаральное воспаление через 2-3 сменяется гнойным, когда воспалитильные изменения в слизистой оболочке более выражены ( увеличиваются её гиперемия, отёк). Инфильтрация слизистой оболочки интенсивная – за счёт круглоклеточных элементов с преобладанием полиморфно-ядерных лейкоцитов, образуются отдельные микроабсцессы. Наблюдаются воспалительные изменения в надкостнице и костной ткани.Слайд 19Клиника острого одонтогенного верхнечелюстного синусита
Жалобы:
В начале заболевания появляется чувство давления
и напряжения в области пораженного синуса, одностороннее «закладывание» носа.
В
тяжёлых случаях появляются сильные резкие боли в подглазничной, щёчной областях или во всей половине лица, иррадиирующие по разветвлениям тройничного нерва в лоб, висок, глаз, зубы верней челюсти.Наличие серозных или серозно-гнойных выделений. После появления из полости носа выделений боли уменьшаются.
Общее недомогание: слабость, головные боли, потеря аппетита, бессонница.
Нарушение обоняния: от понижения до полной потери.
Слайд 20Общее состояние при осмотре:
Может быть не нарушено, но чаще
всего наблюдают повышение температуры до 37,5- 38 С, симптомы разной
степени интоксикации.При внешнем осмотре обнаруживают припухлость в щечной и подглазничных областях, у некоторых больных изменений может и не быть.
При пальпации передней стенки верхней челюсти, скуловой кости, а также при перкуссии зубов, расположенных в области дна пораженного синуса, наблюдается болезненность.
Лимфатические узлы на стороне поражения увеличены, болезненны.
В полости носа с соответствующей стороны – отёк и гиперемия слизистой оболочки, увеличение средней или нижней раковины и выделение гноя из носового хода, особенно при наклоне головы вниз и вперёд.
Слайд 21Диагностика острого одонтогенного верхнечелюстного синусита:
Основой диагностики являются:
1.Клинические данные
2.Рентгенологические данные.
Проводят рентгенографию придаточных синусов носа, подбородочно-носовой проекции альвеолярного отростка в
области дна верхнечелюстного синуса и больших и малых коренных зубов.3.Электроодонтодиагностику.
4.При недостаточности вышеперечисленных данных прибегают к пробному проколу (пункция) верхнечелюстной пазухи через нижний носовой ход
5.В последнее десятилетие наряду с традиционными методами используют эхографию и ультразвук.
Слайд 23Дифференциальная диагностика острого одонтогенного верхнечелюстного синусита:
Острый риногенный синусит.
Невралгия тройничного нерва.
Острый
пульпит
Острый переодонтит
Слайд 24Лечение острого одонтогенного верхнечелюстного синусита:
Хирургическое
1. Ликвидация периапикального
воспалительного очага- удаление зуба.
2. В случаях
острого синусита, возникшего в результате периостита, остеомиелита или нагноившейся кисты верхней челюсти, дополнительно рассекают ткани в области верхнего свода преддверия рта и дренируют гнойный очаг.3. Пункция верхнечелюстного синуса через нижний носовой ход с последующим промыванием растворами антисептиков, ферментов, антибиотиков.
Слайд 25Лечение острого одонтогенного верхнечелюстного синусита:
Консервативное
1. Сосудосуживающие препараты для
улучшения оттока экссудата: 5% р-р эфедрина гидрохлорида, санорин, нафтизин.)
2. Жаропонижающие и анальгетики: анальгин, фенацетин, амидопирин, ацетилсалициловая кислота по 0,25-0,5 г 2-3 раза в день.3. Десенсибилизирующие средства: димедрол по 0,03-0,05 г, супрастин по 0,025 г, диазолин по 0,05-0,1 г 3 раза в день.
Слайд 26
4. При тяжёлом течении заболевания, выраженной интоксикации применяют антибиотики:
макролиды (азитромицин, мидекамицин) и ингибитор-защищённые пенициллины (амоксициллина/клавуланат, ампициллина/сульбактам), сульфаниламиды.
5.
Физиотерапия: УВЧ, СВЧ, инфракрасный лазер, диатермия, излучение гелий-неонового лазера.6. Общеукрепляющая терапия.
7. Стимулирующая тарапия.