Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Опухоль Вильмса ( нефробластома )
Содержание
- 1. Опухоль Вильмса ( нефробластома )
- 2. Нефробластома или опухоль Вильмса – одна из
- 3. ЭпидемиологияВ структуре злокачественных опухолей у детей НБ
- 4. Этиология и патогенезНефробластома ввиду своих биологических особенностей,
- 5. Классификация (Классификация послеоперационного стадирования, предложенная SIOP.)Стадия I:а)
- 6. Стадия II:а) опухоль выходит за пределы капсулы
- 7. г) проникновение опухоли в брюшную полость; д)
- 8. Клинические проявления нефробластомыПальпируемая в животе опухоль: -
- 9. ДиагностикаАнамнез (течение беременности: инфекции, применение лекарств; злокачественные
- 10. УЗИВсегда первое исследование!; простое, быстрое, неинвазивное; в
- 11. Лечение - зависит от стадии заболевания и морфологического строения опухолиОперативныйЛучевойХимиотерапевтический(Ограничено применение лучевой терапии)
- 12. Хирургическое лечение нефробластомыпервый этап при ограниченных опухолях,
- 13. Химиотерапевтическое лечение(винкристин, адриабластин, ифосфамид, актиномицин Д, карбоплатин,
- 14. Лучевое лечение- роль уменьшилась, используется при рапространенных
- 15. РеабилитацияПосле завершения специального лечения по поводу НБ
- 16. Скачать презентанцию
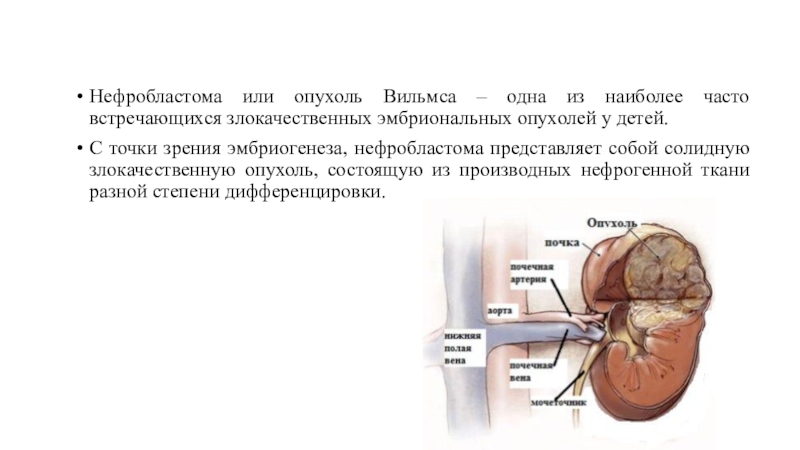
Нефробластома или опухоль Вильмса – одна из наиболее часто встречающихся злокачественных эмбриональных опухолей у детей. С точки зрения эмбриогенеза, нефробластома представляет собой солидную злокачественную опухоль, состоящую из производных нефрогенной ткани разной
Слайды и текст этой презентации
Слайд 2Нефробластома или опухоль Вильмса – одна из наиболее часто встречающихся
злокачественных эмбриональных опухолей у детей.
представляет собой солидную злокачественную опухоль, состоящую из производных нефрогенной ткани разной степени дифференцировки.Слайд 3Эпидемиология
В структуре злокачественных опухолей у детей НБ занимает 4 место,
уступая гемобластозам, новообразованиям ЦНС и саркомам мягких тканей.
Частота составляет
от 0, 4 до 1 на 100 000 населения детского возраста. Пик заболеваемости НБ приходится на возрастную группу 2-5 лет, редко встречается у новорожденных и еще реже у детей старше 8 лет.
Нефробластома сочетается с различными пороками развития мочеполовой системы: поликистоз почек, подковообразная почка, гипоспадия, мегауретер.
Слайд 4Этиология и патогенез
Нефробластома ввиду своих биологических особенностей, часто (в 57
– 60% случаев) развивается на фоне нефробластоматоза, который представляет собой
участки недифференцированной метанефрогенной бластемы в нормальной почечной ткани ребенка, сохранившиеся с 36 недели гестации, имеющие потенциал к озлокачествлению.Также в развитии опухоли Вильмса играют гены WT1, WT2. Мутации гена WT1 (Wilms" Tumor 1) вызывают дефекты развития мочеполовой системы, сопровождающиеся возникновением в детском возрасте НБ. Нарушения функции гена WT1 приводят к развитию НБ у 10-15% пациентов (прочие случаи связаны с изменениями других генов - WT2, WT3 и др., продукты которых не идентифицированы).
Слайд 5Классификация
(Классификация послеоперационного стадирования, предложенная SIOP.)
Стадия I:
а) опухоль ограничена почкой или
окружена псевдокапсулой, не выходящей за пределы капсулы почки, и может
быть полностью удалена;б) опухоль может выходить в полость таза и пролабировать в мочеточник, не прорастая его стенки;
в) сосуды в области почечного синуса интактны;
г) возможна инвазия внутрипочечных сосудов.
Слайд 6Стадия II:
а) опухоль выходит за пределы капсулы почки и проникает
в почечную капсулу и/или околопочечную клетчатку, но может быть радикально
удалена;б) опухоль инфильтрирует почечную лоханку и/или определяется инвазия кровеносных и лимфатических сосудов вне почечной паренхимы, но радикально удалима;
в) опухоль инфильтрирует смежные органы или нижнюю полую вену, но может быть радикально удалима.
Стадия III:
а) не полностью удалённая опухоль, наличие опухолевых клеток по краю резекции (макроскопическое или микроскопическое наличие опухоли после хирургического лечения);
б) вовлечение любых брюшных лимфатических узлов;
в) разрыв опухоли до- или во время операции (независимо от других критериев стадирования);
Слайд 7г) проникновение опухоли в брюшную полость; д) обсеменение опухолью брюшной
полости;
е) наличие опухолевых тромбов в сосудах по краю резекции или
мочеточнике, рассечённые или удалённые хирургом частями;Стадия IV:
Гематогенные метастазы (лёгкие, печень, кости, мозг и др.) или метастазы в отдалённые лимфатические узлы (вне брюшной и тазовой полостей).
Стадия V:
Двусторонняя НБ
Слайд 8Клинические проявления нефробластомы
Пальпируемая в животе опухоль: - поверхность гладкая или
неровная; - консистенция плотная или эластичная; - подвижная, ограничено смещаемая,
неподвижная.Макрогематурия: - более чем в 25% случаев; - при прорастании опухоли в чашечную систему почки.
Недомогание и Боль в животе (у 20%)
Повышение артериального давления (у 25%)
Гипертермия и Желудочно-кишечные проблемы
Клиническая картина «острого живота»: - при разрыве капсулы при падении; - грубой пальпации
Слайд 9Диагностика
Анамнез (течение беременности: инфекции, применение лекарств; злокачественные заболевания в семье;
наличие врожденных аномалий)
Клинический анализ крови (гипохромная анемия, лейкоцитоз, увеличение СОЭ;
отмечаются не всегда, неспецифичны)Общий анализ мочи (протеинурия, лейкоцитурия, гематурия, катехоламинурия)
Внуртивенная экскреторная урография в сочетании с УЗИ (диагностическая ценность 95%)
Экскреторная урография (деформация и смещение полостей почки; нарушения выделительной функции; в 82% позволяет поставить диагноз, состояние второй почки)
Слайд 10УЗИ
Всегда первое исследование!; простое, быстрое, неинвазивное; в сочетании с DUPLEX
и DOPPLER оценивается связьопухоли с сосудами наличие тромбов в них;
оценка состояния второй почки; наличие метастазов в печени, забрюшинные лимфоузлы; диспансерное наблюдение.КТ и МРТ брюшной полости и грудной клетки
Может заменить УЗИ и урографию; ценность 92%; четкие границы опухоли; минимальное поражение второй почки; метастазы в печени и парааортальные лимфоузлы; распространение процесса по V.CAVA INFERIOR; метастазы в легкие менее 1 см в диаметре.
ПОЧЕЧНАЯ АРТЕРИОГРАФИЯ
При подковообразной почке и двустороннем поражении.
Слайд 11Лечение
- зависит от стадии заболевания и морфологического строения опухоли
Оперативный
Лучевой
Химиотерапевтический
(Ограничено
применение лучевой терапии)
Слайд 12Хирургическое лечение нефробластомы
первый этап при ограниченных опухолях, без поражения лимфоузлов,
без
отдаленных метастазов и без разрыва
1) Трансперитонеальный доступ
2) Удаление нетравматичное, недопущение
разрыва опухоли3) Предварительная перевязка почечной вены
4) Обязательная резекция парааортальных лимфоузлов перитонеальных тканей, низкая перевязка мочеточника
5) Маркировка ложа в зоне сомнительного радикализма для планирования в последующем лучевой терапии
Слайд 13Химиотерапевтическое лечение
(винкристин, адриабластин, ифосфамид, актиномицин Д, карбоплатин, эпирубицин)
значительно улучшает общую
и безрецидивную выживаемость
дооперационная химиотерапия уменьшает размеры опухоли
предотвращает разрыв капсулы
меньшая травматичность
операциипослеоперационная ПХТ при неблагоприятных факторах прогноза
Слайд 14Лучевое лечение
- роль уменьшилась, используется при рапространенных больших опухолях, наличии
перитонеальных метастазов, неполного удаления опухоли.
дооперационная и послеоперационная ЛТ
при 1-2
ст. с благоприятным вариантом не проводитсяпри 2-3 ст. с неблагоприятным вариантом 10 Гр на брюшную полость и 10 Гр на остаточную опухоль
при МТS в легкие 12 Гр на все легкое
при анапластической опухоли 12-18 Гр до 1 года,
21-38 Гр до 5 лет.
Слайд 15Реабилитация
После завершения специального лечения по поводу НБ рекомендуется диспансерное наблюдение
у участкового педиатра и детского онколога по месту жительства (ежеквартально).
Контроль
артериального давления ежегодно и по показаниям.Рентгенография органов грудной клетки ежеквартально в течение 3 лет.
УЗВТ (Ультрозвуковая высокочастотная томография) органов брюшной полости и забрюшинного пространства ежеквартально в течение 7 лет.
ЭКГ и ЭХО-кардиография ежегодно в течение 5 лет после достижения ремиссии.
Мониторинг почечной функции - динамическая реносцинтиграфия, анализ крови на креатинин и мочевину, клиренс по эндогенному креатинину, общий анализ мочи выполняется ежегодно в течение 5 лет.