Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ОСНОВНЫЕ СВЕДЕНИЯ О МЕНСТРУАЛЬНОМ ЦИКЛЕ
Содержание
- 1. ОСНОВНЫЕ СВЕДЕНИЯ О МЕНСТРУАЛЬНОМ ЦИКЛЕ
- 2. Воспроизводство это процесс, обеспечивающий продолжение живых организмов
- 3. Репродуктивная система женщины является функциональной системой и
- 4. Репродуктивная функциональная система включает:периферическое и центральное звено;работает
- 5. При осуществлении репродуктивной функции в женском организме
- 6. Вторая фаза - гестационная доминанта или доминанта
- 7. Функциональная активность репродуктивной системы проявляется яичниковым и
- 8. Менархе – первая менструация. Обычно она наблюдается
- 9. Первый день менструации соответствует первому дню менструального
- 10. Овуляция – разрыв зрелого фолликула и выхода
- 11. В клинической практике принять исчислять начало менструального
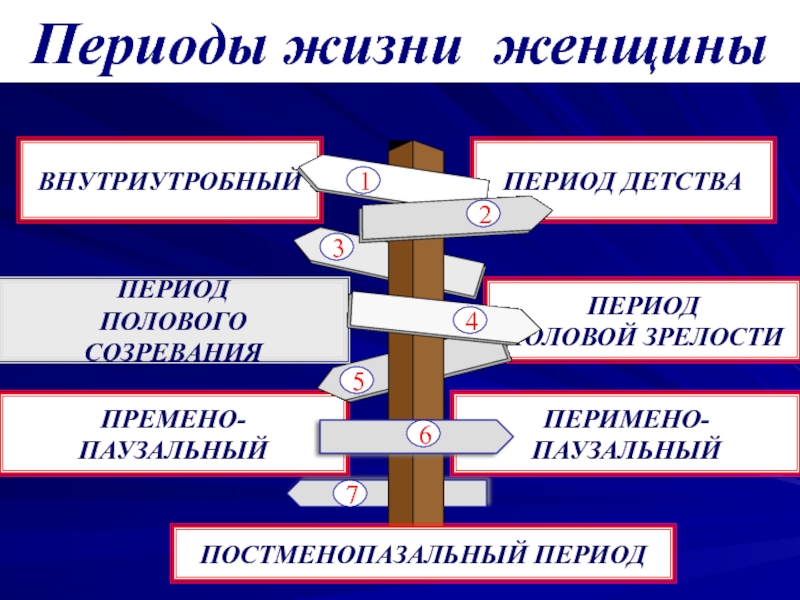
- 12. Периоды жизни женщиныВНУТРИУТРОБНЫЙ ПЕРИОДПОЛОВОЙ ЗРЕЛОСТИПЕРИОД ДЕТСТВАПЕРИОДПОЛОВОГО СОЗРЕВАНИЯПРЕМЕНО-ПАУЗАЛЬНЫЙ12345ПЕРИМЕНО-ПАУЗАЛЬНЫЙПОСТМЕНОПАЗАЛЬНЫЙ ПЕРИОД67
- 13. Активность репродуктивной системы поддерживается только в определенном возрасте, оптимальном для реализации основных функций репродуктивной системы:зачатия,вынашивания,рождения,вскармливания ребенка.
- 14. ВНУТРИУТРОБНЫЙ ПЕРИОД (ЗАЧАТОЧНО-ПЛОДНЫЙ)В период внутриутробной жизни
- 15. ПЕРИОД ДЕТСТВА
- 16. От рождения до наступления половой зрелости гонады
- 17. ПЕРИОД ПОЛОВОГО СОЗРЕВАНИЯПрепубертатный период (7-9 лет)Пубертатный период (10-17 лет)Постпубертатный периодПервая фаза (10-13 лет)Вторая фаза (14-17 лет)
- 18. Препубертатный периодХарактеризуется соматическим ростом и началом развития
- 19. Пубертатный период I фазаУстанавливается цирхоральный ритм
- 20. Пубертатный период II фазаЗавершается созревание гипоталамических
- 21. Постпубертатный периодПродолжается до стадии готовности к зачатию,
- 22. Слайд 22
- 23. ПОЛОВОЙ ПЕРИОД ЗРЕЛОСТИ
- 24. Регуляция менструального цикла
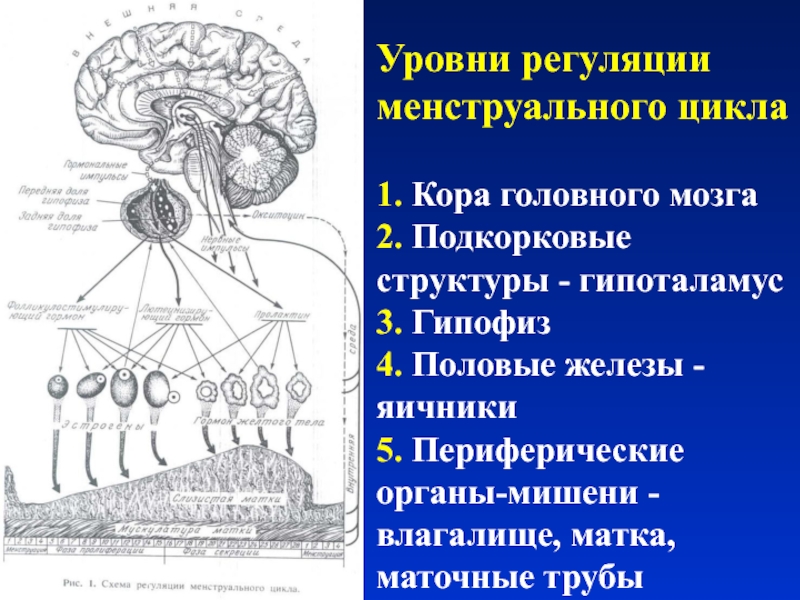
- 25. Уровни регуляции менструального цикла 1. Кора
- 26. Кора головного мозга.Внешняя среда.Кора головного мозга.Нижележащие отделы, участвующие в регуляции менструального цикла.
- 27. Гипоталамус является передаточным пунктом, в котором осуществляются
- 28. ГипоталамусИнгибирующие гормоны (статины):пролактостатинсоматостатинСтимулирующие гормоны (рилизинг– факторы или
- 29. В этой зоне синтезируется нейросекрет - ГнРГ,
- 30. ФСГ и ЛГГипофизПередняя доляЗадняя доляЯичникСозревание и развитие фолликуловЯичникОвуляцияЖелтое телоЖелтое телоПрогестеронПодготовка молочной железы к лактацииПролактинФСГОкситоцинВазопрессин
- 31. Яичники - женские половые органы (гонады), железы
- 32. Строение яичников- Соединительнотканная оболочка; - Корковый слой,
- 33. Образование третичного фолликула.К 20-недельному сроку беременности у
- 34. Рождение девочки 500 млн. примордиальных фолликуловПодростковый период250 млн.
- 35. С наступлением половой зрелости под влиянием гонадотропных
- 36. Половая зрелостьРазрастание зернистых клеток вокруг ооцитов Вторичные
- 37. Строение фолликула.Фолликул содержит полость, заполненную жидкостью -
- 38. Процесс овуляции.Периодически происходит созре-вание очередного фолликула. Давление
- 39. Повышение давления внутри фолликулаРазрыв стенки фолликулаВыход яйцеклетки
- 40. После овуляции в яичнике в
- 41. В гранулезных клетках, внутренней оболочке фолликула происходит
- 42. Гестагены (от gesto - носить, быть беременной)
- 43. Андрогены (от andros - мужчина) (тестостерон), или
- 44. Яичниковый цикл - все изложенные выше циклическиеизменения,
- 45. 1 - тело матки; 2 – перешеек,
- 46. Матка.Матка в связи с процессом репродукции последовательно
- 47. Маточный цикл - изменения в строении и
- 48. Фаза пролиферации под воздействием эстрогенов яичника происходит
- 49. Фаза секреции: под влиянием гестагенов яичника железы
- 50. Фаза десквамации: функциональный слой слизистой оболочки
- 51. Взаимоотношение изменений в яичниках и эндометрии:Созревание фолликула
- 52. Простагландины (гидроксилированные жирные кислоты, обнаруживаются во всех
- 53. РЕЗЮМЕ:Репродуктивная система представляет собой суперсистему, функциональное состояние
- 54. Строение яйцеклетки.Яйцеклетка состоит из:- мембраны, которая называется
- 55. Строение сперматозоида.Мужская половая клетка - зрелый сперматозоид
- 56. Процесс оплодотворения.Развитие нового организма начинается с момента
- 57. Два основных этапа процесса оплодотворения Проникновение сперматозоида
- 58. * Слияние ядер обеих клеток. Мужское
- 59. Этапы развития.- эмбриональное или внутриутробное развитие (внутриутробный
- 60. Выделяют несколько фаз внутриутробного периода:I. Фаза эмбрионального
- 61. Фаза эмбрионального развития
- 62. Предимплантационный период или герминальный, собственно зародышевый.
- 63. В этот период в зиготе начинается дробление,
- 64. Северный полюс начинает опускаться через все пространство
- 65. На поверхности зародыша бластомеры дробятся быстрее –образуется
- 66. Имплантационный периоддлится около 2 суток. На поверхности
- 67. После имплантации зародыш быстро растет и развивается.
- 68. Эмбриональный период или органогенез (3-7 нед.)Длится 5-6
- 69. Фаза плацентарного развития
- 70. Эмбриофетальный период или плацентация (8-12 нед.). Его
- 71. С момента образования плаценты зародыш называют плодом.
- 72. Ворсинки на стороне хориона, обращенной к стенке
- 73. Зародышевая часть - это хорион с ворсинками,
- 74. Ворсинки оказываются погруженными в материнскую кровь.
- 75. Значение этого периода:правильное формирование плаценты и плацентарного
- 76. Фетальный или плодный период.Продолжается от 9 недель
- 77. Ранний фетальный период (от начала 9 нед.
- 78. Поздний фетальный период (после 28 нед. до
- 79. Поздний фетальный период обеспечивает процессы депонирования многих
- 80. Антенатальный период - весь период пребывания плода
- 81. Критические периоды беременности1. Первый критический период беременности
- 82. В настоящее время тератогенные факторы можно разделить на три группы:1. Экзогенные;2. Генетические; 3. Сочетанные.
- 83. Экзогенные тератогенные факторы:- ионизирующая радиация;- ряд вирусных
- 84. Генетические тератогеные факторы: - мутантные гены (семейные
- 85. Сочетанные тератогенные факторы.складываются из генетических и экзогенных
- 86. 1. Гаметопатии - мутации в половых клетках
- 87. Чувствительность органов и систем к тератогенным факторам
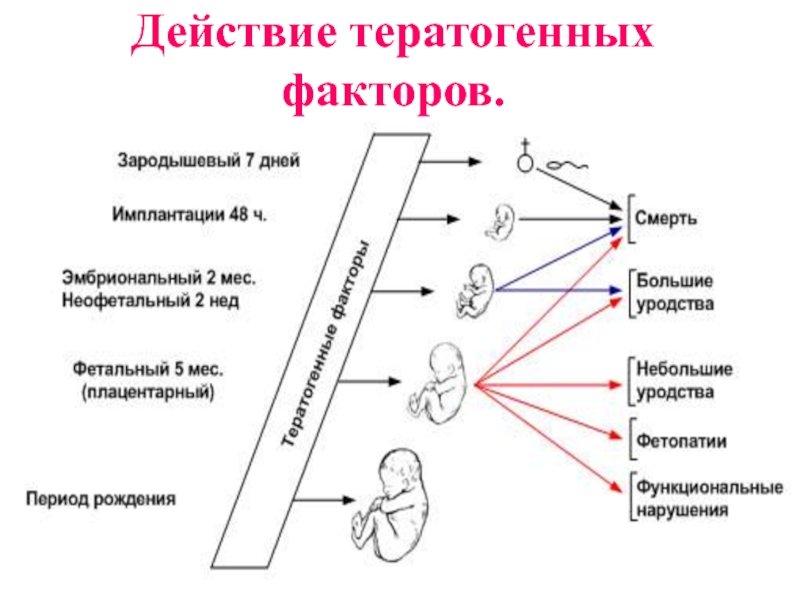
- 88. Действие тератогенных факторов.
- 89. Периоды развитияДо 12 недельДо 17 недель21 недель
- 90. Благодарювнимание!за
- 91. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1ОСНОВНЫЕ СВЕДЕНИЯ О МЕНСТУАЛЬНОМ ЦИКЛЕ. ОПЛОДОТВОРЕНИЕ. КРИТИЧЕСКИЕ ПЕРИОДЫ ВНУТРИУТРОБНОГО РАЗВИТИЯ.
Зав.
каф. к.м.н., Гладкая Валентина Сергеевна
Н.Ф. Катанова» Медико-психолого-социальный институт Кафедра педиатрии, акушерства и гинекологииСлайд 2Воспроизводство это процесс, обеспечивающий продолжение живых организмов созданием новых индивидов,
сохраняющих основные черты вида, к которому принадлежит.
Слайд 3Репродуктивная система женщины является функциональной системой и проявляет функциональную активность
только в определенном (детородном или фертильном) возрасте.
Слайд 4 Репродуктивная функциональная система включает:
периферическое и центральное звено;
работает по принципу прямой
и обратной связи;
достигает оптимальной функциональной активности к 16-17 годам, в
этот период организм способен к репродукции. К 45 годам угасает репродуктивная, к 55 - гормональная функция репродуктивной системы.
Т. О., в ходе эволюции человека продолжительность функциональной активности репродуктивной системы генетически закодирована на возраст, оптимальный для зачатия, вынашивания, скармливания и воспитания ребенка. Период фертильности от 16 до 45 лет.
Слайд 5При осуществлении репродуктивной функции в женском организме происходит последовательная смена
четырех фаз (доминант): - первая фаза - формирование половой доминанты,
благодаря которой создаются условия, способствующие оплодотворению и наступлению беременности. беременности;Слайд 6Вторая фаза - гестационная доминанта или доминанта беременности, начинается после
наступления беременности, необходима для правильного развития плодного яйца.
Третья фаза -
родовая доминанта формируется в конце беременности, необходима для осуществления родового акта. Четвертая фаза – лактационная, направлена на вскармливание потомства,
наступает
после окончания родов.
Слайд 7Функциональная активность репродуктивной системы проявляется яичниковым и менструальным циклами.
Менструальный
цикл – комплекс циклических изменений в организме женщины, внешним проявлением
которых является менструация.Овариальный цикл - циклические изменения в яичниках - делится на фолликулярную и лютеиновую фазы.
Маточный цикл - изменения в эндометрии, делится на пролиферативную и секреторную фазы.
Менструация возникает в результате отторжения функционального слоя эндометрия.
Слайд 8Менархе – первая менструация. Обычно она наблюдается в 12-13 лет,
при этом регулярный цикл устанавливается через 1-1,5 года.
Нормальная продолжительность менструального
цикла колеблется от 21 до 35 дней и у большинства женщин в среднем составляет 28 дней. Менструальный цикл заканчивается в 50-53 года, а яичники перестают функционировать в 40-45 лет.
Слайд 9Первый день менструации соответствует первому дню менструального цикла.
Продолжительность менструации
– 2-7 дней (в среднем 4-5 дней)
Кровопотеря – от 50
до 150 мл (в среднем 70-100 мл).Слайд 10Овуляция – разрыв зрелого фолликула и выхода из яичника готовой
к оплодотворению яйцеклетки, наступает обычно в середине менструального цикла.
Слайд 11В клинической практике принять исчислять начало менструального цикла с первого
дня очередной менструации, а продолжительность каждого цикла от начала одной
и до начала другой (последующей) менструации.Слайд 12Периоды жизни женщины
ВНУТРИУТРОБНЫЙ
ПЕРИОД
ПОЛОВОЙ ЗРЕЛОСТИ
ПЕРИОД ДЕТСТВА
ПЕРИОД
ПОЛОВОГО СОЗРЕВАНИЯ
ПРЕМЕНО-
ПАУЗАЛЬНЫЙ
1
2
3
4
5
ПЕРИМЕНО-
ПАУЗАЛЬНЫЙ
ПОСТМЕНОПАЗАЛЬНЫЙ ПЕРИОД
6
7
Слайд 13Активность репродуктивной системы поддерживается только в определенном возрасте, оптимальном для
реализации основных функций репродуктивной системы:
зачатия,
вынашивания,
рождения,
вскармливания ребенка.
Слайд 14ВНУТРИУТРОБНЫЙ ПЕРИОД
(ЗАЧАТОЧНО-ПЛОДНЫЙ)
В период внутриутробной жизни генетический пол, установленный в
момент слияния яйцеклетки со сперматозоидом, зависит от половых хромосом отца.
До 5-й недели (это примерно 5-ти миллиметровый зародыш) у зародыша развивается недифференцированная гонада.
На 11-12 неделях (зародыш около 80 мм) у плодов женского пола из недифференцированной гонады развиваются яичники.
На 3-м месяце внутриутробной жизни у зародышей женского пола начинают развиваться женские половые органы из парамезонефральных (мюллеровых) протоков. У зародыша женского пола происходит регрессия вольфовых тел, из которых закладываются яичники.
Верхние отделы мюллеровых протоков преобразуются в маточные трубы, а нижние - в матку и верхнюю треть влагалища. Дефекты слияния мюллеровых протоков составляют группу пороков (от седловидной матки до удвоения матки и влагалища).
У зародыша женского пола начало дифференцировки зачатков наружных половых органов по женскому типу начинается с 9-й недели и завершается на 3-м месяце внутриутробной жизни.
Слайд 16
От рождения до наступления половой зрелости гонады развиваются медленно и
непрерывно. В раннем детстве (18-30 мес.) определяется также психоаффективная сексуализация.
Яичники характеризуются прогрессивным нарастанием веса. Одновременно с этим происходит сокращение числа фолликулов, которые в препубертатном периоде в обоих яичниках достигают
3х105, окончательный рост корковой стромы.
NB! Хронические инфекции, авитаминозы приводят к нарушениям формирования яичников.
Слайд 17ПЕРИОД ПОЛОВОГО СОЗРЕВАНИЯ
Препубертатный период (7-9 лет)
Пубертатный период (10-17 лет)
Постпубертатный период
Первая
фаза
(10-13 лет)
Вторая фаза
(14-17 лет)
Слайд 18Препубертатный период
Характеризуется соматическим ростом и началом развития женского морфологического типа,
усилением секреции и выделения гонадотропинов. Выделение гонадотропинов ациклическое, характер, секреция
эстрогенов низкая. С 8 лет начинается рост матки, но особенно интенсивно увеличивается в 10-11 лет.Слайд 19Пубертатный период
I фаза
Устанавливается цирхоральный ритм выбросов рилизинг-гормона, возрастает секреция
гормонов яичников и число рецепторов во всех органах репродуктивной системы.
Начинается созревание фолликула и выброс яйцеклетки.В 12-13 лет появляется угол между телом и шейкой матки, матка занимает физиологическое положение (anteflexio). Соотношение шейки и тела матки становится 3:1. Завершает фазу наступление менархе.
Слайд 20Пубертатный период
II фаза
Завершается созревание гипоталамических структур. Устанавливается циклический ритм
секреции рилизинг-гормона, ФСГ и ЛГ. Это приводит к усилению синтеза
эстрадиола в яичниках и, в конце концов, формирует механизм положительной обратной связи, который ведет к установлению овуляции.Слайд 21Постпубертатный период
Продолжается до стадии готовности к зачатию, вынашиванию, родам и
выращиванию ребенка. Менструальные циклы овуляторные и регулярные. Завершается период психоаффективной
сексуализации.Слайд 22
РЕЗЮМЕ:
В отличии от мужской фертильности, которая является относительно
постоянной, фертильность женщины изменяется циклически: при нормальном менструальном цикле овуляция развивается 1 раз в месяц и регулируется гормональной системой, включающей гипоталамус, гипофиз, яичники.Слайд 25Уровни регуляции менструального цикла 1. Кора головного мозга 2. Подкорковые структуры -
гипоталамус 3. Гипофиз 4. Половые железы - яичники 5. Периферические органы-мишени - влагалище,
матка, маточные трубыСлайд 26Кора головного мозга.
Внешняя среда.
Кора головного мозга.
Нижележащие отделы, участвующие в регуляции
менструального цикла.
Слайд 27Гипоталамус является передаточным пунктом, в котором осуществляются взаимодействия между импульсами,
поступающими в организм из окружающей среды через ЦНС, с одной
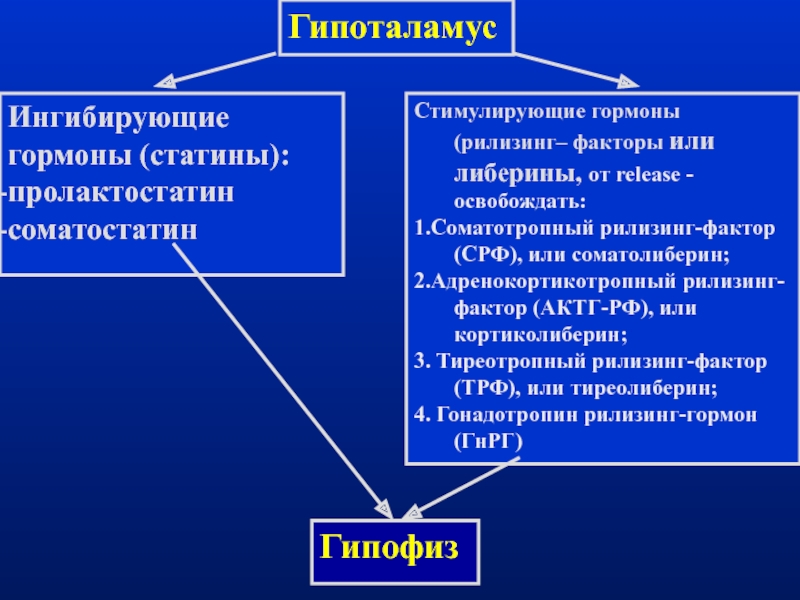
стороны, и влиянием гормонов периферических желез внутренней секреции - с другой. Под его контролем находится деятельность гипофиза.Слайд 28Гипоталамус
Ингибирующие гормоны (статины):
пролактостатин
соматостатин
Стимулирующие гормоны (рилизинг– факторы или либерины, от release
- освобождать:
1.Соматотропный рилизинг-фактор (СРФ), или соматолиберин;
2.Адренокортикотропный рилизинг-фактор (АКТГ-РФ), или кортиколиберин;
3.
Тиреотропный рилизинг-фактор (ТРФ), или тиреолиберин;4. Гонадотропин рилизинг-гормон (ГнРГ)
Гипофиз
Слайд 29В этой зоне синтезируется нейросекрет - ГнРГ, стимулирующий выделение ЛГ,
ФСГ и пролактина по механизму обратной связи.
Секреция ГнРГ генетически
запрограммирована и происходит в пульсирующем ритме с частотой 1 раз/ч (цирхоральный ритм).
Этот ритм формируется в пубертатном возрасте и является показателем зрелости нейросекреторных структур гипоталамуса.
Слайд 30ФСГ и ЛГ
Гипофиз
Передняя доля
Задняя доля
Яичник
Созревание и развитие фолликулов
Яичник
Овуляция
Желтое тело
Желтое тело
Прогестерон
Подготовка
молочной железы к лактации
Пролактин
ФСГ
Окситоцин
Вазопрессин
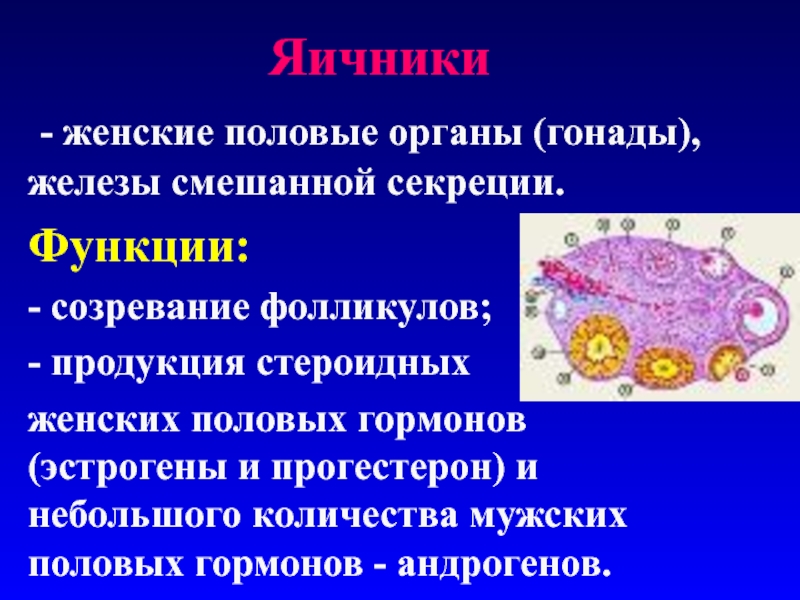
Слайд 31Яичники
- женские половые органы (гонады), железы смешанной секреции.
Функции:
-
созревание фолликулов;
- продукция стероидных
женских половых гормонов (эстрогены и прогестерон)
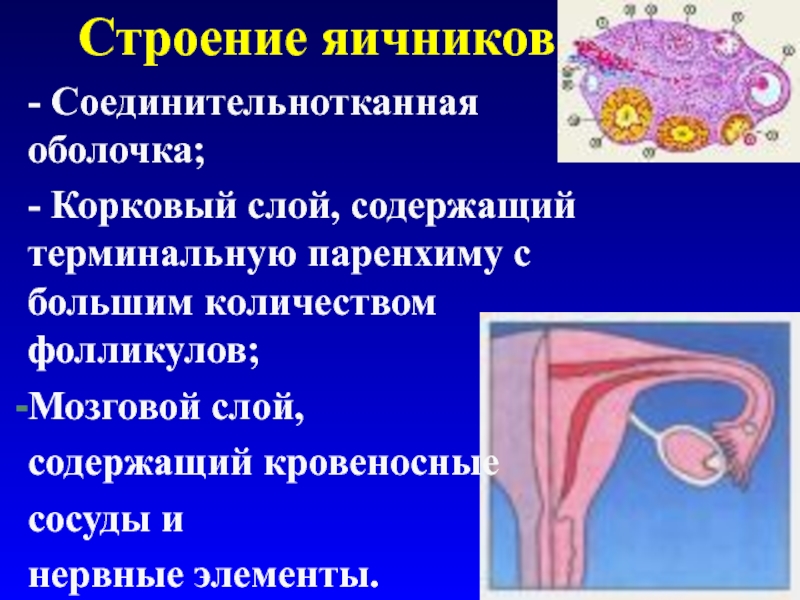
и небольшого количества мужских половых гормонов - андрогенов.Слайд 32Строение яичников
- Соединительнотканная оболочка;
- Корковый слой, содержащий терминальную паренхиму
с большим количеством фолликулов;
Мозговой слой,
содержащий кровеносные
сосуды и
нервные элементы.
Слайд 33Образование третичного фолликула.
К 20-недельному сроку беременности у плодов женского пола
завершается дифференцировка герминативных клеток - овогоний и превращение их в
примордиальные
(первичные) фолли-
кулы, содержа-
щие половые клетки
— ооциты.
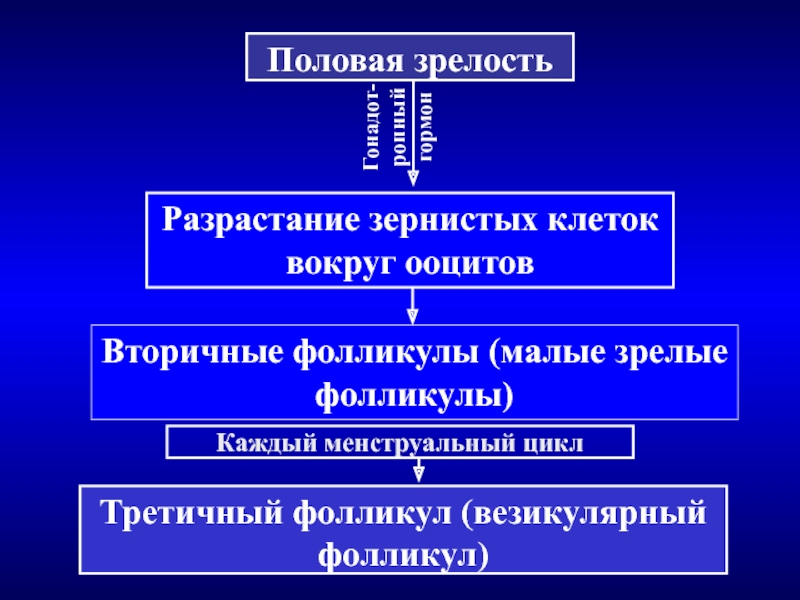
Слайд 35С наступлением половой зрелости под влиянием гонадотропных гормонов аденогипофиза вокруг
ооцитов разрастаются зернистые клетки и образуется вторичный фолликул (малый зрелый
фолликул). Дальнейшее развитие вторичного фолликула заканчивается формированием третичного, или везикулярного, фолликула.Слайд 36Половая зрелость
Разрастание зернистых клеток вокруг ооцитов
Вторичные фолликулы (малые зрелые
фолликулы)
Третичный фолликул (везикулярный фолликул)
Гонадот-ропный гормон
Каждый менструальный цикл
Слайд 37Строение фолликула.
Фолликул содержит полость, заполненную жидкостью - это большой зрелый
фолликул (самая крупная клетка в организме). *Внутренняя поверхность фолликула -
гранулезные клети, продуцирующие под влиянием гормонов гипофиза стероидные гормоны (эстрогены, гестагены, андрогены).*Снаружи имеется две соединительнотканные оболочки - внутренняя и наружная. Внутренняя оболочка также синтезирует стероидные гормоны.
Слайд 38Процесс овуляции.
Периодически происходит созре-
вание очередного фолликула.
Давление внутри фолликула повышается
и под влиянием комбинированного воздействия ФСГ и ЛГ, а также
благодаря рефлекторному воздействию окситоцина и протеолитических ферментов стенка его в области свободного края (обращенного в брюшную полость) разрывается и наступает овуляция - выход яйцеклетки в брюшную полость. Из брюшной полости яйцеклетка захватывается фимбриями и поступает в просвет маточной трубы.Слайд 39Повышение давления внутри фолликула
Разрыв стенки фолликула
Выход яйцеклетки в брюшную полость
- овуляция
Яйцеклетка захватывается фибриями
Просвет маточной трубы
ФСГ + ЛГ, окситоцин, протеолити-ческие
F.Слайд 40 После овуляции в яичнике в месте бывшего фолликула
под влиянием ЛГ происходит разрастание гранулезных клеток, соединительнотканных оболочек, и
накопление в них липидов, это приводит к образованию желтого тела.Желтое тело проходит 4 фазы
развития:
- пролиферации,
- васкуляризации,
- расцвета,
- обратного развития (ко времени обратного развития наступает очередная менструация).
Слайд 41 В гранулезных клетках, внутренней оболочке фолликула происходит продуцирование стероидных гормонов
метаболизм которых осуществляется в печени:
Эстрогены - (от oestrus - течка),
(эстрадиол, эстрон, эстриол), их действие:развиваются вторичные половые признаки (типичное для женщин распределения подкожного жирового слоя, характерная форма таза, увеличение молочных желез, рост волос на лобке и в подмышечных впадинах);
способствуют росту и развитию половых органов (особенно матки, малых половых губ, удлинение влагалища и увеличение его растяжимости);
изменяется характер секреции желез шеечного канала;
пролиферация эндометрия и влагалищного эпителия;
на обменные процессы и терморегуляцию. Под воздействием эстрогенов обмен веществ протекает с преобладанием катаболизма - задержка в организме натрия и воды, усиленная диссимиляция белков, а также наблюдается понижение температуры тела, в том числе базальной (измеряемой в прямой кишке).
Слайд 42Гестагены (от gesto - носить, быть беременной) (прогестерон), способствуют нормальному
развитию беременности, вырабатываются желтым телом яичника, их действие:
циклические изменениях эндометрия,
наступающие в процессе подготовки матки к имплантации оплодотворенной яйцеклетки;подавляются возбудимость и сократительная способность миометрия при одновременном увеличении его растяжимости и пластичности;
гестагены вместе с эстрогенами способствуют во время беременности подготовке молочных желез к лактации (под влиянием эстрогенов - пролиферация молочных ходов, а гестагены действуют на альвеолярный аппарат молочных желез);
обладают анаболическим эффектом, способствуют усвоению (ассимиляции) организмом веществ, в частности белков, поступающих извне;
обусловливают небольшое повышение температуры тела, особенно базальной.
Слайд 43Андрогены (от andros - мужчина) (тестостерон), или мужские половые гормоны,
в избыточном количестве вызывают у женщины признаки омужествления, или маскулинизации.
Андрогены, вырабатываемые в небольшом количестве яичниками в гилюсных клетках, способствуют росту волос в подмышечных впадинах и на лобке, а также развитию клитора и больших половых губ. Андрогены, подобно гестагенам, обладают анаболическим свойством.Слайд 44Яичниковый цикл - все
изложенные выше циклические
изменения, происходящие
в гипоталамусе,
передней доле
гипофиза и яичниках.
Под влиянием яичниковых
стероидных гормонов изменяется
базальная температура;
при нормальном менструальном
цикле отмечается ее двухфазность.
В течение первой фазы (до овуляции) температура
несколько десятых долей градуса ниже 37 °С.
В течение второй фазы цикла (после овуляции)
температура поднимается на несколько десятых градуса
выше 37°С.
Перед началом очередной менструации и в процессе ее
базальная температура вновь падает ниже 37°С.
Слайд 45 1 - тело матки; 2 – перешеек, или истмическая часть
матки; 3 – шейка матки (незаштрихованными кружочками и пунктиром между
ними обозначен уровень гистологического внутреннего зева; кружочками с крестиками и пунктиром между ними обозначен анатомический внутренний зев; участок матки на расстоянии между двумя пунктирными линиями рассматривается как её перешеек); 4 – маточная труба; 5 – яичник; 6 – связка, подвешивающая яичник; 7 – собственная связка яичника; 8 – круглая связка матки; 9 – крестцово-маточная связка; 10 – прямокишечно-маточное углубление (дугласово пространство); 11 – лонное соединение; 12 – мочевой пузырь; 13 – влагалище; 14 – прямая кишка; 15 - большие и малые половые губы.Сагиттальный разрез малого таза женщины (схема).
Слайд 46Матка.
Матка в связи с процессом репродукции последовательно выполняет несколько функций:
-
менструальную (необходимую для подготовки органа и особенно слизистой оболочки к
беременности);- функцию плодовместилища (для обеспечения оптимальных усло-
вий развития плода);
- плодоизгоняющую функцию в
процессе родов.
Слайд 47Маточный цикл - изменения в строении и функции матки и,
особенно эндометрия, наступающие под воздействием яичниковых половых гормонов.
В процессе маточного
цикла наблюдается смена четырех фаз циклических изменений в эндометрии:- пролиферации,
- секреции,
- десквамации (менструации),
- регенерации.
Границей между фазами пролиферации и секреции является овуляция.
Слайд 48Фаза пролиферации под воздействием эстрогенов яичника происходит увеличение желез эндометрия,
толщина слизистой оболочки достигает 3-4 мм – (разрастание функционального слоя
- 7-14 день цикла) .1 - созревание фолликула в яичнике - фаза пролиферации в эндометрии; 2 - овуляция; 3 - образование и развитие желтого тела в яичнике - фаза секреции в эндометрии; 4 - обратное развитие желтого тела в яичнике, отторжение эндометрия - менструация; 5 - начало созревания нового фолликула в яичнике - фаза регенерации в эндометрии.
Слайд 49Фаза секреции: под влиянием гестагенов яичника железы эндометрия все больше
извиваются и заполняются секретом ( 14-28 день).
1 - созревание фолликула
в яичнике - фаза пролиферации в эндометрии; 2 - овуляция; 3 - образование и развитие желтого тела в яичнике - фаза секреции в эндометрии; 4 - обратное развитие желтого тела в яичнике, отторжение эндометрия - менструация; 5 - начало созревания нового фолликула в яичнике - фаза регенерации в эндометрии.Слайд 50
Фаза десквамации: функциональный слой слизистой оболочки матки отторгается и
начинается очередная менструация (3-4 дня)
Фаза регенерации эндометрия: по
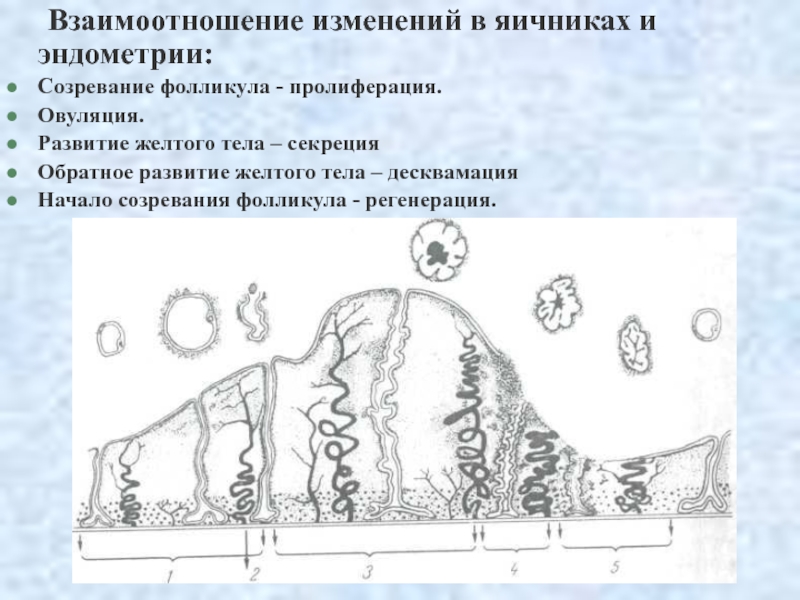
окончании менструации (4-7 дней). Слайд 51 Взаимоотношение изменений в яичниках и эндометрии:
Созревание фолликула - пролиферация.
Овуляция.
Развитие желтого
тела – секреция
Обратное развитие желтого тела – десквамация
Начало созревания фолликула
- регенерация.Слайд 52Простагландины (гидроксилированные жирные кислоты, обнаруживаются во всех тканях и жидкостях
организма) принимают активное участие в регуляции репродуктивной функции человека:
начало менструального
кровотечения (фаза десквамации) обусловлено сокращением матки;стимулируют в середине цикла выделение аденогипофизом ЛГ, наступление овуляции;
ингибируют стероидогенез в желтом теле яичника;
увеличение содержания простагландинов в матке во второй фазе цикла ведет к обратному развитию желтого тела;
участвуют в регуляции сократительной деятельности матки в родах.
Биогенные амины (дофамин, серотонин и норадреналин). Дофамин и норадреналин способствуют продукции гонадотропных гормонов (ФСГ и ЛГ) путем воздействия на гипоталамус, стимулируя выделение в нем соответствующих рилизинг-факторов. Серотонин угнетает высвобождение гонадотропинов и блокирует овуляцию, стимулирует продукцию гипофизарного гормона пролактина.
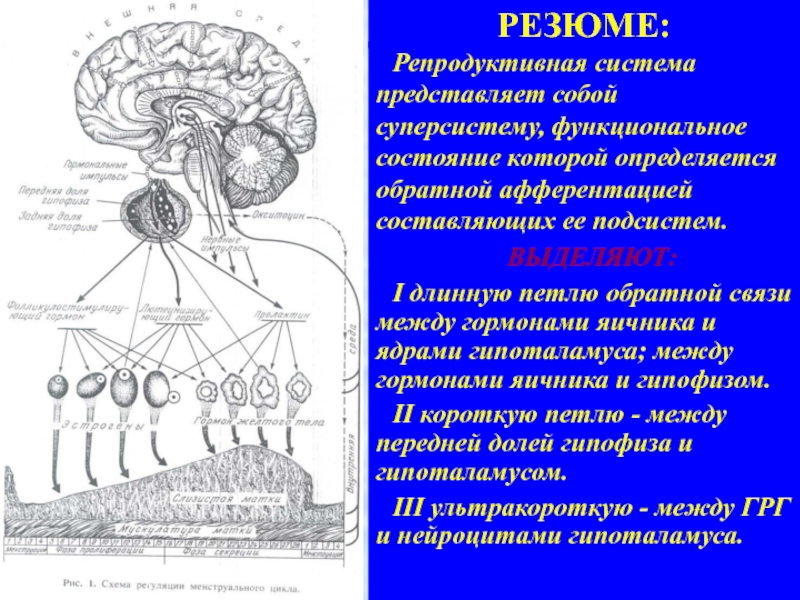
Слайд 53РЕЗЮМЕ:
Репродуктивная система представляет собой суперсистему, функциональное состояние которой определяется обратной
афферентацией составляющих ее подсистем.
ВЫДЕЛЯЮТ:
I длинную петлю обратной связи между гормонами
яичника и ядрами гипоталамуса; между гормонами яичника и гипофизом.II короткую петлю - между передней долей гипофиза и гипоталамусом.
III ультракороткую - между ГРГ и нейроцитами гипоталамуса.
Слайд 54Строение яйцеклетки.
Яйцеклетка состоит из:
- мембраны, которая называется блестящей оболочкой. Внутри
мембраны имеется жидкость;
- женского протоядра - содержащая 22+1 хромосому;
-
полярного тельца - внутри блестящей оболочки.Слайд 55Строение сперматозоида.
Мужская половая клетка - зрелый сперматозоид - состоит из:
-
головки,
- связующего отдела (в средней части)
- хвоста, сокращения которого
обеспечивают его движение. Скорость движения сперматозоида 2-3 мм/мин. Окончательное созревание и накапливание сперматозоидов происходит в придатке яичка и семенных пузырьках.
Слайд 56Процесс оплодотворения.
Развитие нового организма начинается с момента оплодотворения.
Оплодотворение - это
слияние мужской и женской половых клеток - гамет, в результате
которого образуется зигота (оплодотворенная яйцеклетка).Оплодотворение чаще всего совершается в расширении женского яйцевода и происходит тогда, когда сперматозоид достигнет яйцеклетки.
Слайд 57Два основных этапа процесса оплодотворения
Проникновение сперматозоида через оболочки яйцеклетки.
Поверхностный слой цитоплазмы яйцеклетки при этом изменяется
и образуется оболочка оплодотворения.Таким образом, проникновение других сперматозоидов в яйцо становится невозможным.
Слайд 58* Слияние ядер обеих клеток. Мужское ядро продолжает проникать
в женское и, когда они становятся
единым целым, появляется человеческая зигота. При слиянии ядер вновь образуется диплоидный набор хромосом.Процесс индивидуального развития организма называют онтогенезом.
Слайд 59Этапы развития.
- эмбриональное или внутриутробное развитие (внутриутробный этап -
длится от
момента зачатия до рождения. Длится в среднем 280 дней или
40 акушерских недель)- постнатальное развитие - развитие после рождения ребенка.
Слайд 60Выделяют несколько фаз внутриутробного периода:
I. Фаза эмбрионального развития (до 12
нед. )
а) Предимплантационный период или герминальный, собственно зародышевый (1нед.)
б)
Имплантационный период (1-2нед.) в) Эмбриональный период или органогенез
(3-7 нед).
II. Фаза плацентарного развития.
г) эмбриофетальный период или плацентация (8-12 нед.)
д) фетальный или плодный период.
Слайд 62 Предимплантационный период или герминальный, собственно зародышевый.
Начинается с момента
оплодотворения яйцеклетки и заканчивается имплантацией бластоцисты в слизистую оболочку матки.
Его продолжительность - 1 неделя.Слайд 63В этот период в зиготе начинается дробление, клетки при этом
продолжают соприкасаться друг с другом – образуется бластомер.
Вначале деление
происходит синхронно: 2-4-8-16, рост эмбриона идет внутрь. Далее клеточное скопление растягивается и его внутреннее содержимое начинает выворачиваться наружу - пустотелая сфера.Слайд 64Северный полюс начинает опускаться через все пространство внутрь. Южный полюс
поднимается через все это пространство - формируется трубка (из одного
конца трубки в дальнейшем формируется рот, из другого - анальное отверстие).В дальнейшем деление становится асинхронным. Клетки распространяются за пределы блестящей оболочки и образуется морула, из которой затем формируется бластоциста.
Слайд 65На поверхности зародыша
бластомеры дробятся быстрее –
образуется трофобласт.
Из внутренней
части клеток –
эмбриобласт или
зародышевый узелок.
Воздействие тератогенных факторов
в этот период может привести к гибели зародыша и прерыванию беременности.Слайд 66Имплантационный период
длится около 2 суток.
На поверхности трофобласта формируются выросты
(первичные ворсины), которые вначале покрывают всю поверхность зародыша и не
имеют кровеносных сосудов. Клетки трофобласта вырабатывают ферментоподобные вещества, которые расплавляют слизистую оболочку матки, и зародыш внедряется в нее – имплантация.Слайд 67После имплантации зародыш быстро растет и развивается.
Наружная оболочка зародыша
- ворсистая оболочка или хорион.
Между ворсинками и слизистой оболочкой
матки - межворсинчатое пространство. В нем находятся продукты тканевого распада, и циркулирует материнская кровь. Из этой крови зародыш получает все необходимые питательные вещества.Слайд 68Эмбриональный период или органогенез (3-7 нед.)
Длится 5-6 недель.
Закладка и
органогенез почти всех внутренних органов будущего ребенка. Воздействие тератогенных факторов
вызывает эмбриопатии - грубые анатомические и диспластические пороки развития. Поражаются те системы органов, которые в момент воздействия фактора активно делились.Слайд 70Эмбриофетальный период или плацентация (8-12 нед.).
Его продолжительность 2 недели.
Из хориона формируется плацента. В первичные ворсинки врастают сосуды и
образуются вторичные ворсинки. Ворсинки, обращенные к стенке матки, сильно разрастаются - этот часть ветвистого (ворсинчатого) хориона формируется в плаценту. Остальная часть хориона, лишенная ворсин, образует гладкий хорион.
Слайд 71С момента образования плаценты зародыш называют плодом.
Зародыш находится в
полости амниона, заполненной жидкостью. Амнион - это внутренняя оболочка плодного
яйца. Третья оболочка образуется слизистой оболочкой матки – децидуальная оболочка. Все три оболочки составляют стенку плодного пузыря, заполненного жидкостью - околоплодными водами.Слайд 72Ворсинки на стороне хориона, обращенной к стенке матки, сильно разрастаются,
ветвятся, переплетаются с тканями матери, образуя плаценту.
Слайд 73Зародышевая часть - это хорион с ворсинками, а материнская -
участок слизистой оболочки матки с огромным количеством кровяных лакун или
озер, образовавшихся при разрушении сосудов матки ворсинками хориона.Слайд 74 Ворсинки оказываются погруженными в материнскую кровь. Кровь в плаценте
течет очень медленно, что способствует лучшему обмену.
Плацента у 3-недельного зародыша
занимает 1/15 внутренней поверхности матки, у 8-недельного -1/3, а у 5-недельного – 1/2.Слайд 75Значение этого периода:
правильное формирование плаценты и плацентарного кровообращения .
Воздействие тератогенных
факторов в этот период оказывает негативное влияние на
фетоплацентарную систему.
Осложнения:
- гипотрофия плода;
- гипоксия плода;
- гибель плода.
Слайд 76Фетальный или плодный период.
Продолжается от 9 недель до рождения (развитие
плода обеспечивается гемотрофным питанием).
В фетальном периоде выделяют два подпериода:
-
ранний;- поздний.
Слайд 77Ранний фетальный период (от начала 9 нед. до конца 28
нед.) интенсивного роста и тканевой дифференцировкой органов плода.
Воздействие неблагоприятных
факторов приводит к:- задержке роста;
- задержке дифференцировки (гипоплазии) органов;
- нарушении дифференцировки тканей (дисплазии).
Патологические изменения плода в этом периоде называются “ранние фетопатии”.
Слайд 78Поздний фетальный период (после 28 нед. до начала родов). Поражения в
этом периоде могут вызвать:
- преждевременные роды с рождением маловесного и
функционально незрелого ребенка; - внутриутробная гипотрофия;
- инфекционный процесс проходит с морфологическими и клиническими признаками заболевания.
Слайд 79Поздний фетальный период обеспечивает процессы депонирования многих компонентов питания:
- соли
кальция, железа, меди, и витамин В-12 могут в течение нескольких
месяцев поддерживать баланс питания грудного ребенка;- трансплацентарная передача иммуноглобулинов матери способствуют высокому уровню пассивного иммунитета;
- созревание сурфактанта, обеспечивающего нормальную функцию легких.
Слайд 80Антенатальный период - весь период пребывания плода в утробе матери
Интранатальный период - период от времени появления регулярных родовых схваток
до момента рождения ребенка и перевязки (пережатия) пуповины.Постнатальный или ранний неонатальный периода - время, включающее в себя первые семь суток жизни ребенка.
Все эти три термина объединяются в общее понятие - перинатальный период (“около или вокруг родов”)
Слайд 81Критические периоды беременности
1. Первый критический период беременности - имплантационный период
(1- 2 неделя );
2. Второй критический период беременности - эмбриональный
период-органогенез (3 - 7 неделя );3. Третий критический период беременности - период плацентации ( 8 - 12 неделя ).
Слайд 82В настоящее время тератогенные факторы можно разделить на три группы:
1.
Экзогенные;
2. Генетические;
3. Сочетанные.
Слайд 83Экзогенные тератогенные факторы:
- ионизирующая радиация;
- ряд вирусных инфекций (краснуха, грипп,
энтеровирусная инфекция, вирусный гепатит);
- фармакологические препараты (цитостатики, стероиды, салицилаты в
больших дозах и др.);- хозяйственные яды (пестициды, гербециды);
- некоторые пищевые продукты (особенно испорченные);
- алкоголь;
- никотин;
- наркотики.
Слайд 84Генетические тератогеные факторы:
- мутантные гены (семейные случаи с расщеплением
верхней губы, поли- или синдактилией, а также хромосомные аберрации (числовые
и структурные)).Если имеют место аберрации, то возникающие пороки развития чаще несовместимы с жизнью (60% спонтанных абортов до 3 мес. обусловлены хромосомной аберрацией), и только относительно небольшое число детей (например с болезнью Дауна и др.), имеющих хромосомные аберрации, жизнеспособны.
Слайд 85Сочетанные тератогенные факторы.
складываются из генетических и экзогенных тератогенных факторов.
Для
формирования пороков развития имеют значение сроки воздействия тератогенов на формирующиеся
органы и системы плода.Слайд 861. Гаметопатии - мутации в половых клетках и ненаследственные изменения
в яйцеклетках и сперматозоидах; - реализуются в виде наследственных заболеваний
и синдромов2. Бластопатии - при поражении бластоцисты - зародыша первых 15 дней после оплодотворения - реализуются в виде двойниковых пороков, циклопии, сиреномиелии
3. Эмбриопатии - возникающие в период от 16 дня до конца 8 недели - представляют собой изолированные и множественные ВПР
4. Фетопатии - повреждение плода от 9 до 40 нед беременности - редкие пороки дистопий и гипоплазий органов
Врожденные пороки развития
в зависимости от срока действия повреждающего фактора