Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Острые нарушения дыхания. Диагностика, неотложная помощь
Содержание
- 1. Острые нарушения дыхания. Диагностика, неотложная помощь
- 2. Слайд 2
- 3. Газообмен — совокупность процессов обмена газов между
- 4. Острая дыхательная недостаточность.Определение острой дыхательной недостаточности впервые
- 5. Определение.Дыхательная недостаточность – патологическое состояние при котором
- 6. Причины ОДН.Центральные причины – это угнетение деятельности
- 7. Нарушения нервно-мышечной проводимостиПолиомиелит или столбнякТяжелая миастенияЧастичный или
- 8. Нарушение диффузии газов через легочную мембрану.Тяжелая эмфизема, пневмосклероз, приводящие к значительному уменьшению альвеолКрупозная пневмония, бронхопневмонияОтек легких
- 9. Нарушение отношения вентиляция/перфузия Острые воспалительные процессы в
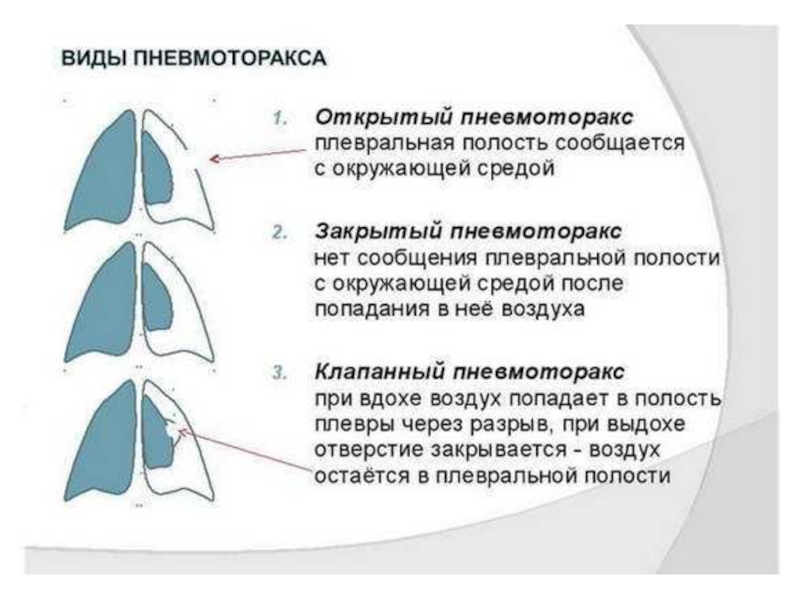
- 10. Грудная клетка и плевраМышечная дистрофияТравма грудной клеткиПневмотораксПлевральный выпот
- 11. Классификация ОДН.Принято выделять:Вентиляционную дыхательную недостаточностьПаренхиматозную дыхательную недостаточность
- 12. Слайд 12
- 13. Классификация ОДН:• первичную (патология доставки кислорода к
- 14. Клиническая картина.ОдышкаЦианоз кожи и слизистыхБеспокойство, возбуждение При наступлении декомпенсации дыхание урежается, АД падает, наступает гипоксическая кома.
- 15. Стадии ОДН.
- 16. Первая степень ОДН.Пациент в сознании, жалуется на
- 17. Вторая степень ОДН.Отмечаются возбуждение, бред, галлюцинации, профузный
- 18. Третья степень ОДН.Пациент без сознания, возможны судороги.
- 19. Общие принципы и методы лечения ОДН:Восстановление и
- 20. Методы терапии ОДН.Восстановление проходимости дыхательных путей в
- 21. Слайд 21
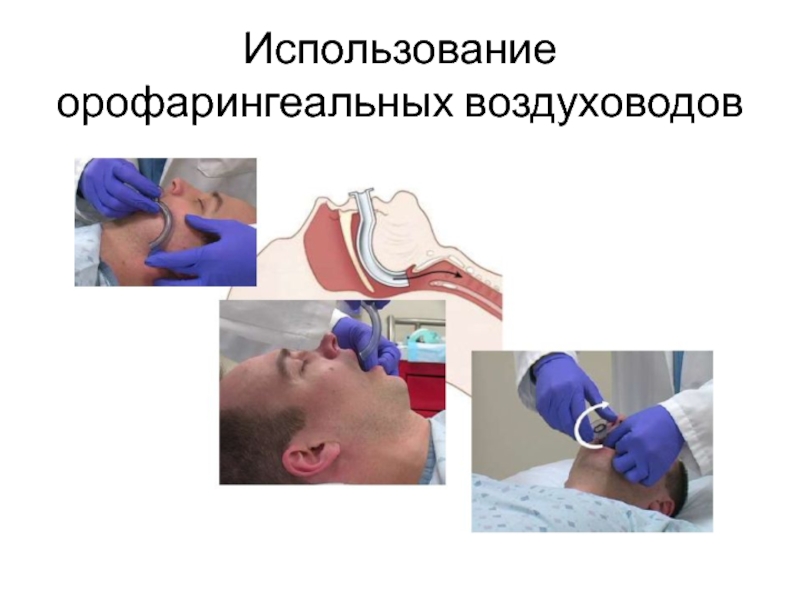
- 22. Использование орофарингеального воздуховода
- 23. Использование орофарингеальных воздуховодов
- 24. Устойчивое боковое положениеБольного помещают в безопасное положение,
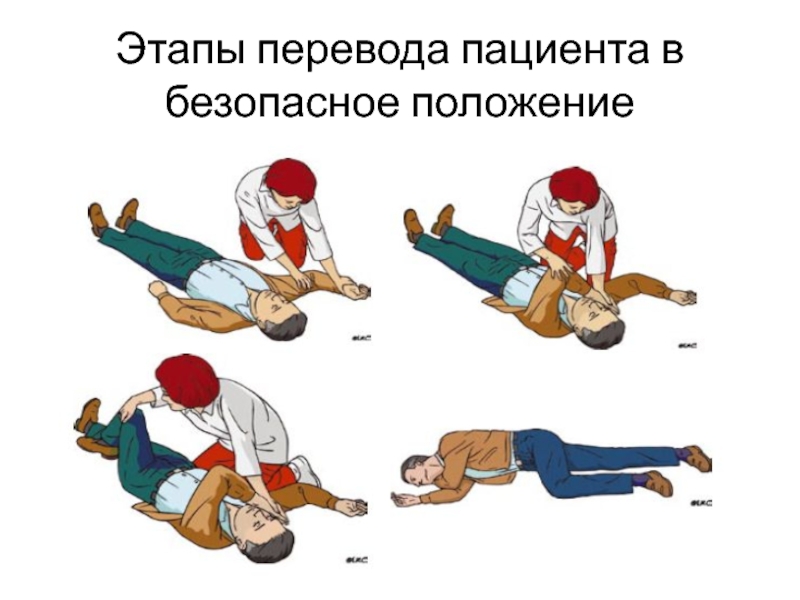
- 25. Этапы перевода пациента в безопасное положение
- 26. Этапы перевода пациента в безопасное положение.• снять
- 27. Этапы перевода пациента в безопасное положение.• вторую
- 28. Этапы перевода пациента в безопасное положение.• согнуть
- 29. В безопасном боковом положении:• проверять наличие нормального
- 30. Нормализация дренирования мокроты1. Улучшение реологических свойств мокротыаэрозольная терапия
- 31. Постуральный дренаж трахео-бронхиального дерева.
- 32. Удаление мокроты.Вибрационный массаж грудной клеткиВспомогательный кашельПостуральный дренаж трахео-бронхиального дереваУдаление мокроты с помощью электроотсоса
- 33. Удаление патологического секретаПроводят аспирацию патологического секрета с
- 34. Слайд 34
- 35. Катетер аспирационный.
- 36. Правила удаления мокроты. Можно пользоваться только стерильными
- 37. Диаметр катетера не должен превышать ½ просвета
- 38. Аэрозольная терапия применяется главным образом для разжижения
- 39. Аэрозольная терапия Проводятся аэрозольные ингаляции с помощью
- 40. Небулайзер
- 41. ОксигенотерапияИнгаляционная оксигенотерапия может различаться по трём параметрам:
- 42. Носовые канюли
- 43. Лицевая маска
- 44. Слайд 44
- 45. Искусственная вентиляция легкихИскусственная вентиляция легких (ИВЛ) –
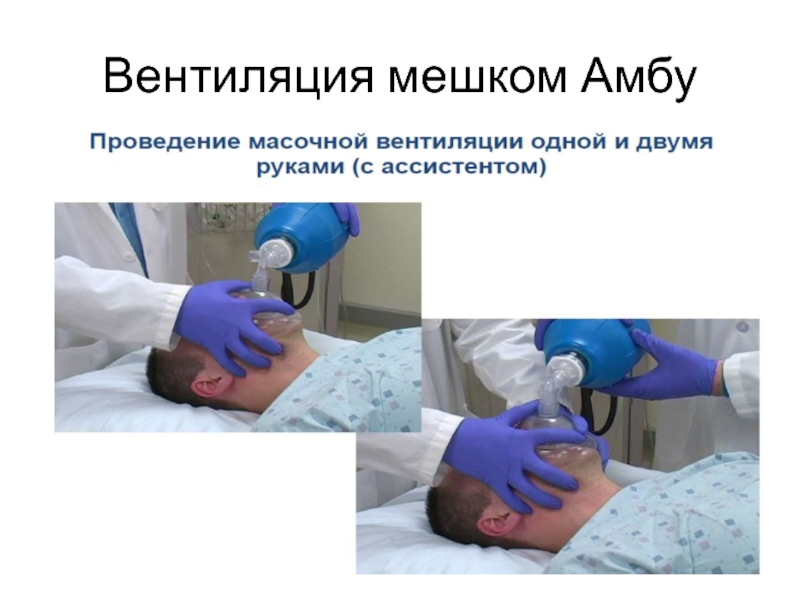
- 46. Искусственная вентиляция легких.Ручная вентиляция (мешок Амбу)Аппаратная вентиляция
- 47. Мешок Амбу.
- 48. Вентиляция мешком Амбу
- 49. Начальный этап/показания для перевода на ИВЛНеэффективность внешнего
- 50. Инородные тела дыхательных путей.Обструкция дыхательных путей:ЧастичнаяПолная
- 51. Большинство случаев обструкции дыхательных путей инородным телом
- 52. Алгоритм оказания помощи при обструкции легкой степени.При
- 53. Алгоритм оказания помощи при обструкции тяжелой степени.При
- 54. При обструкции тяжелой степени с сохраненным сознанием необходимо выполнить 5 ударов по спине.
- 55. встать сбоку и несколько позади от пострадавшего;
- 56. нанести до пяти резких ударов основанием ладони
- 57. Если 5 ударов по спине оказались неэффективными,
- 58. встать сзади от пострадавшего и обхватить его
- 59. обхватить кулак кистью второй руки и сделать
- 60. Если пострадавший теряет сознание, аккуратно положить его
- 61. При проведении БРМ в данном случае, при
- 62. Если после разрешения обструкции у пострадавшего сохраняется
- 63. Алгоритм первой помощи при обструкции дыхательный путей
- 64. Техника выполнения ударов по спине у младенцев
- 65. Слайд 65
- 66. Техника выполнения ударов по спине у детей
- 67. Слайд 67
- 68. Толчки в грудную клетку у младенцев положить
- 69. Слайд 69
- 70. При оказании первой помощи ребенку с обструкцией
- 71. Аспирационный синдром.- Тяжелое поражение ткани легкого, возникающее в результате попадания в дыхательные пути кислого желудочного содержимого.
- 72. В нормальных условиях кашель, голосовые связки защищают
- 73. В результате рвоты или регургитации содержимое желудка
- 74. Клиническая картина.УдушьеСтридорозное дыханиеЦианозТахикардияСнижение артериального давления
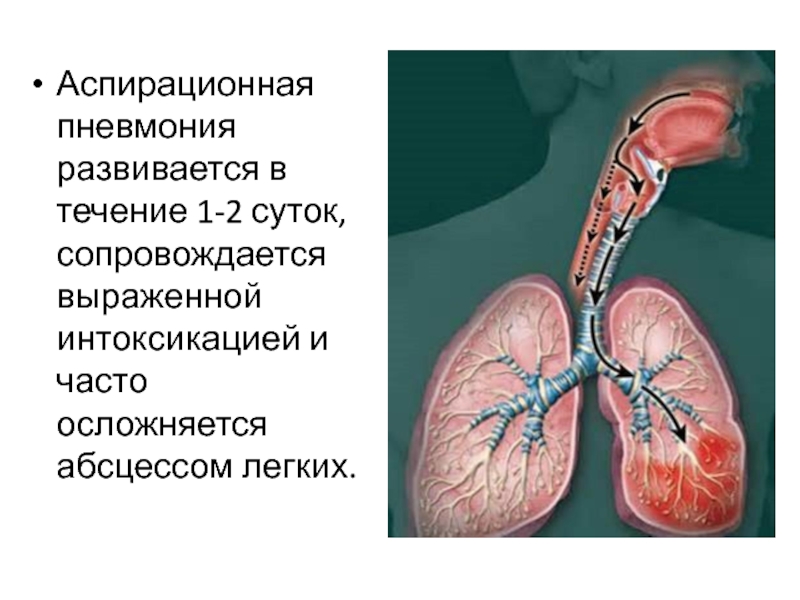
- 75. Аспирационная пневмония развивается в течение 1-2 суток, сопровождается выраженной интоксикацией и часто осложняется абсцессом легких.
- 76. Неотложная помощь.Необходимо удалить инородные тела и жидкость
- 77. Травма грудной клетки.Травмы грудной клетки всегда сопряжена
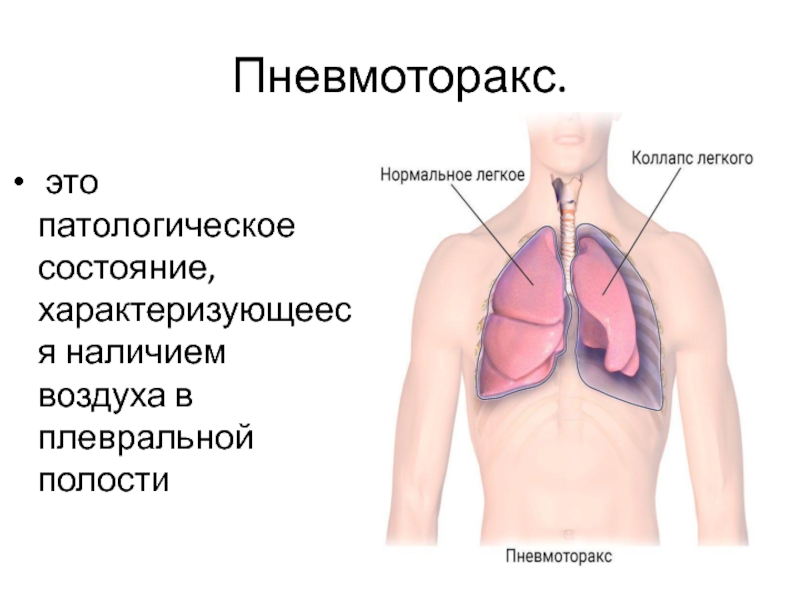
- 78. Пневмоторакс. это патологическое состояние, характеризующееся наличием воздуха в плевральной полости
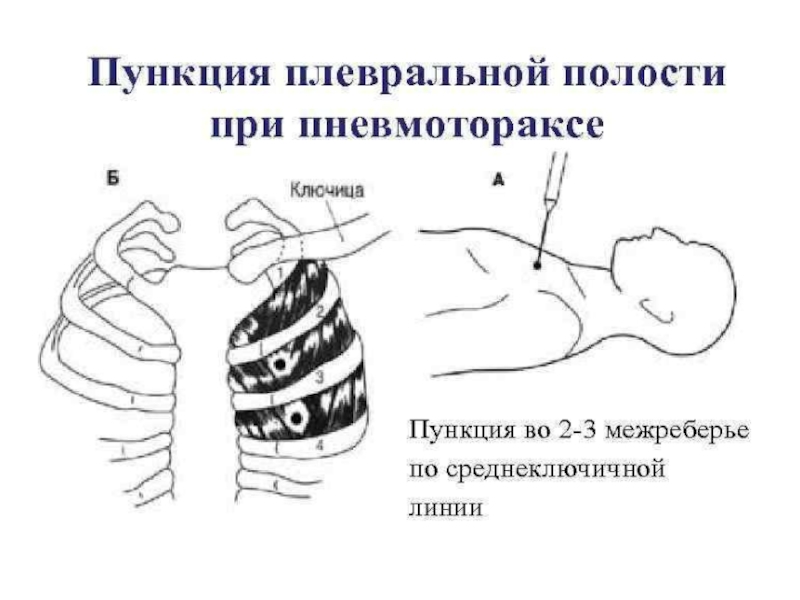
- 79. Слайд 79
- 80. Клиническая картина.Пациент жалуется на боли в одной
- 81. Клиническая картина.Пациент занимает вынужденное положение. Межреберные промежутки
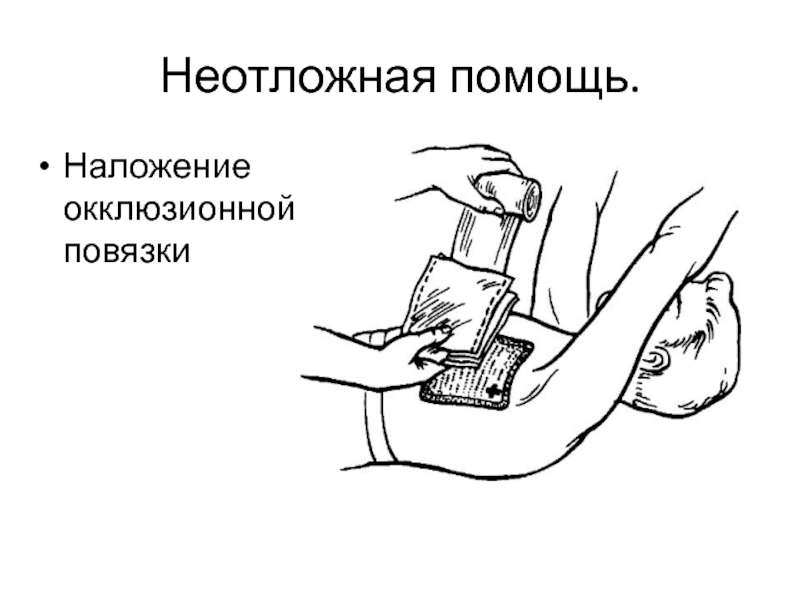
- 82. Неотложная помощь.Наложение окклюзионной повязки
- 83. Слайд 83
- 84. Уход за пациентом с дренажом.Медицинская сестра должна
- 85. Правовые вопросы оказания первой помощи.
- 86. Правовые основы первой помощи. Статья
- 87. Слайд 87
- 88. Статья 31. Первая помощь 4. Водители транспортных
- 89. Статья 31. Первая помощь2. Перечень состояний, при
- 90. Первая помощь ДОЛЖНА осуществляться людьми: 1.ИМЕЮЩИМИ медицинское
- 91. Статья 124 УК РФ. Неоказание помощи больному
- 92. Статья 124 УК РФ. Неоказание помощи больному
- 93. Статья 39 УК РФ. Крайняя необходимость 1.
- 94. Скачать презентанцию
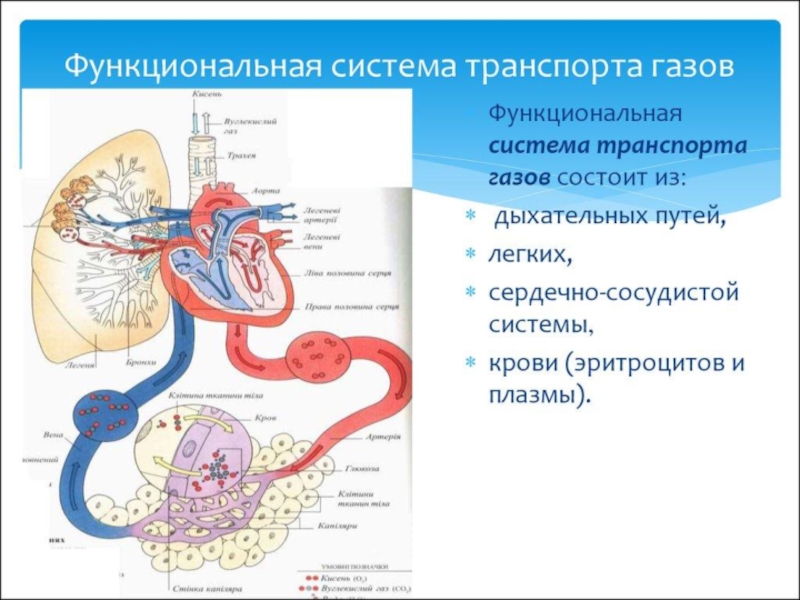
Газообмен — совокупность процессов обмена газов между организмом и окружающей средой; состоит в потреблении кислорода и выделении углекислого газа с незначительными количествами газообразных продуктов и паров воды. Интенсивность газообмена пропорциональна интенсивности
Слайды и текст этой презентации
Слайд 4Острая дыхательная недостаточность.
Определение острой дыхательной недостаточности впервые дал Уолмер в
1954 году.
ОДН – состояние, когда поступление в организм кислорода
меньше, чем процесс потребления его тканями. Другими словами процесс газообмена при внешнем дыхании неадекватен газообмену при внутреннем дыхании.Слайд 5Определение.
Дыхательная недостаточность – патологическое состояние при котором не обеспечивается доставка
кислорода к митохондриям клеток организма и выведение из них в
атмосферу углекислоты, или это достигается за счет резкого напряжения системы дыхания.Слайд 6Причины ОДН.
Центральные причины – это угнетение деятельности головного мозга (дыхательного
центра)
Лекарственными препаратами
Продуктами обмена, не выведенными из организма (эндо-, экзотоксинами)
Угнетение дыхательного
центра при ОНМКПовышение внутричерепного давления при опухолях, отеке мозга, тяжелых ЧМТ, неврологических заболеваниях
Слайд 7Нарушения нервно-мышечной проводимости
Полиомиелит или столбняк
Тяжелая миастения
Частичный или полный паралич мышц
в результате применения миорелаксантов
Метаболические расстройства (нарушение баланса калия, ацидоз)
Слайд 8Нарушение диффузии газов через легочную мембрану.
Тяжелая эмфизема, пневмосклероз, приводящие к
значительному уменьшению альвеол
Крупозная пневмония, бронхопневмония
Отек легких
Слайд 9Нарушение отношения вентиляция/перфузия
Острые воспалительные процессы в легких по типу крупозной
пневмонии
Травматический, геморрагический, кардиогенный и токсико-септический шок
Тяжелые интоксикации (перитонит, панкреатит)
Массивные гемотрансфузии
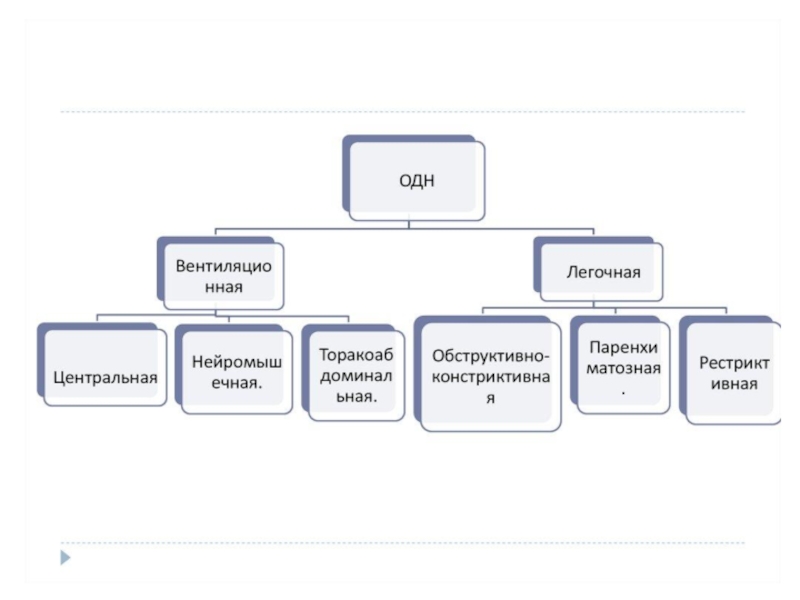
или искусственное кровообращениеСлайд 11Классификация ОДН.
Принято выделять:
Вентиляционную дыхательную недостаточность
Паренхиматозную дыхательную недостаточность
Слайд 13Классификация ОДН:
• первичную (патология доставки кислорода к альвеолам): нарушение проходимости
дыхательных путей; уменьшение дыхательной поверхности легких; нарушение центральной регуляции дыхания;
нарушения нервно-мышечной передачи;• вторичную (нарушение транспортировки кислорода от альвеол к тканям):
Слайд 14Клиническая картина.
Одышка
Цианоз кожи и слизистых
Беспокойство, возбуждение
При наступлении декомпенсации дыхание
урежается, АД падает, наступает гипоксическая кома.
Слайд 16Первая степень ОДН.
Пациент в сознании, жалуется на ощущение нехватки воздуха,
ведет себя беспокойно. Кожные покровы влажные, бледные, отмечается легкий цианоз.
Частота дыхательных движений возрастает до 25-30 в минуту. Частота сердечных сокращений – 90-120 в минуту.Слайд 17Вторая степень ОДН.
Отмечаются возбуждение, бред, галлюцинации, профузный пот, цианоз кожных
покровов. Частота дыхательных движений 35-40 в минуту. Подключается вспомогательная мускулатура.
Артериальное
давление поышено, частота сердченых сокращений 120-140 в минуту.Слайд 18Третья степень ОДН.
Пациент без сознания, возможны судороги. Отмечается расширение зрачков,
пятнистый цианоз кожи. Дыхательные движения становятся редкими – 6-8 минуту.
Частота сердечных сокращений цвеличивается до 130-140 в минуту, пульс нитевидный, аритмичный. Артериальное давление быстро падает.Слайд 19Общие принципы и методы лечения ОДН:
Восстановление и поддержание проходимости дыхательных
путей
Постоянное дренирование верхних дыхательных путей
Улучшение альвеолярной вентиляции и легочного газообмена
Устранение
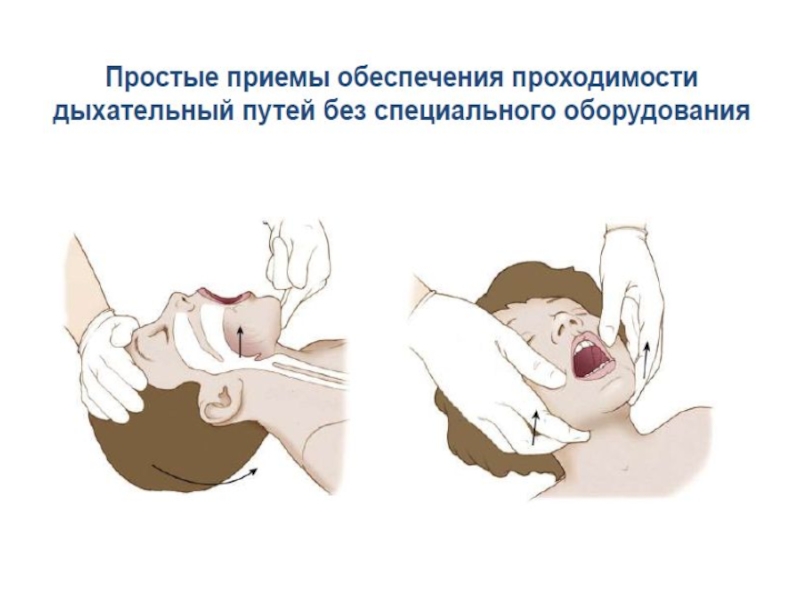
нарушений кровообращенияСлайд 20Методы терапии ОДН.
Восстановление проходимости дыхательных путей в зависимости от уровня
обструкции (ротовая полость, голосовая щель, трахея, бронхи).
Слайд 24Устойчивое боковое положение
Больного помещают в безопасное положение, если он без
сознания (или сознание угнетено), но самостоятельно дышит (например, после проведения
успешных реанимационных мероприятий, при алкогольном опьянении, при инсульте и т.д.)Слайд 26Этапы перевода пациента в безопасное положение.
• снять с больного очки
и положить их в безопасное место;
• опуститься на колени рядом
с больным и убедиться, что обе его ноги выпрямлены;• ближнюю к спасателю руку больного отвести в сторону до прямого угла к туловищу и согнуть в локтевом суставе таким образом, чтобы ладонь ее оказалась повернутой кверху;
Слайд 27Этапы перевода пациента в безопасное положение.
• вторую руку больного переместить
через грудь, а тыльную поверхность ладони этой руки удерживать у
ближней к спасателю щеки больного;• второй рукой захватить дальнюю от спасателя ногу больного чуть выше колена и потянуть ее кверху так, чтобы стопа не отрывалась от поверхности;
• удерживая руку больного прижатой к щеке, потянуть больного за ногу и повернуть его лицом к спасателю в положение на бок;
Слайд 28Этапы перевода пациента в безопасное положение.
• согнуть бедро больного до
прямого угла в коленном и тазобедренном суставах;
• чтобы сохранить дыхательные
пути открытыми и обеспечить отток секретов, отклонить голову больного назад. Если необходимо сохранить достигнутое положение головы, поместить руку больного под щеку;Слайд 29В безопасном боковом положении:
• проверять наличие нормального дыхания каждые 5
мин;
• перекладывать больного в боковое стабильное положение на другом боку
каждые 30 мин во избежание синдрома позиционного сдавления.Слайд 30Нормализация дренирования мокроты
1. Улучшение реологических свойств мокроты
аэрозольная терапия увлажнителями и детергентами;
2. Стимуляция
активности слизистой оболочки дыхательных путей
кондиционирование вдыхаемого газа,
аэрозольтерапия противовоспалительными средствами, увлажнителями,
сурфантантами,инфузионная гидратация;
Слайд 32Удаление мокроты.
Вибрационный массаж грудной клетки
Вспомогательный кашель
Постуральный дренаж трахео-бронхиального дерева
Удаление мокроты
с помощью электроотсоса
Слайд 33Удаление патологического секрета
Проводят аспирацию патологического секрета с помощью специальных приборов
– отсосов, в которых создается отрицательное давление с помощью электрического
мотора или механического привода.Слайд 36Правила удаления мокроты.
Можно пользоваться только стерильными катетерами и наконечниками
с гладкими краями, чтобы не травмировать слизистую
Необходимо работать в перчатках
Включить
отсос можно только после того, как катетер подведен непосредственно к месту отсасывания, чтобыпредупредить повреждение слизистойСлайд 37Диаметр катетера не должен превышать ½ просвета трахеостомической или интубационной
трубки
Отсасывание не должно продолжаться более 15 секунд
Слайд 38Аэрозольная терапия
применяется главным образом для разжижения мокроты введением в
дыхательную смесь лекарственных препаратов.
Чаще всего применяются вещества, обладающие муколитическими
(растворяющими мокроту), бронхолитическими, противовоспалительными и антибактериальными свойствами. Слайд 39Аэрозольная терапия
Проводятся аэрозольные ингаляции с помощью пневматических или ультразвуковых
распылителей.
Муколитические вещества улучшают реологические свойства мокроты и облегчают ее
эвакуацию. Из препаратов, обладающих бронхолитическим или противовоспалительным действием, обычно используют селективные р2- адреномиметики (сальбутамол, тербуталин), глюкокортикоидные гормоны.
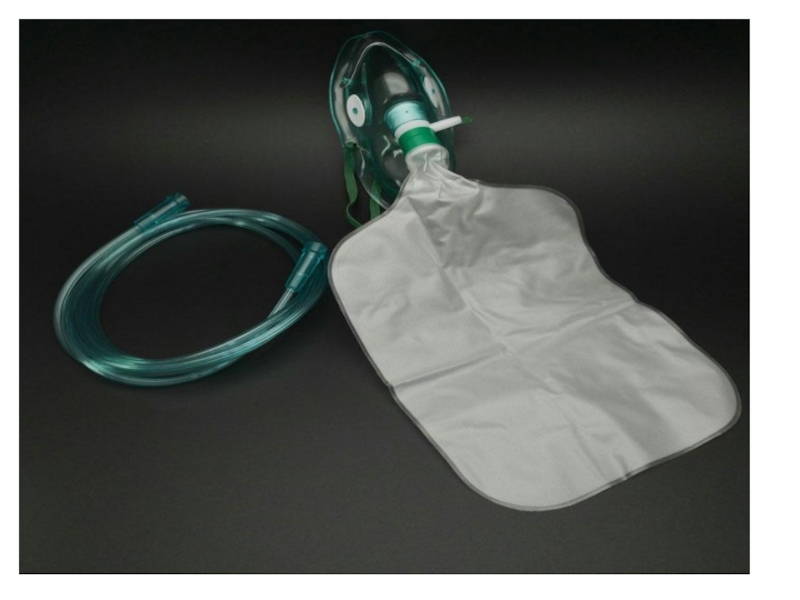
Слайд 41Оксигенотерапия
Ингаляционная оксигенотерапия может различаться по трём параметрам: способу ингаляции, концентрации
О2 во вдыхаемой смеси, режиму ингаляции. Ингаляционная оксигенотерапия требует обязательного
увлажнения вдыхаемых смесей.Ингаляцию можно осуществить с помощью различной кислородно-дыхательной аппаратуры через носовые канюли, лицевую маску, интубационную трубку, трахеостомическую канюлю.
Слайд 45Искусственная вентиляция легких
Искусственная вентиляция легких (ИВЛ) – обеспечение газообмена между
окружающим воздухом и альвеолярным пространством легких искусственным способом.
Основными задачами
ИВЛ в интенсивной терапии являются обеспечение адекватного метаболическим потребностям организма газообмена в легких и освобождение больного от работы дыхания. Слайд 49Начальный этап/показания для перевода на ИВЛ
Неэффективность внешнего дыхания и газообмена
(тахипноэ более 35 в мин, брадипноэ менее 8 в мин,
патологические ритмы)Депрессия сознания до 9 баллов по ШКГ
Нарушение рефлексов с ВДП (глотания)
Слайд 51Большинство случаев обструкции дыхательных путей инородным телом связано с приемом
пищи и происходит при свидетелях. Принципиальным является своевременное распознавание обструкции
и дифференциация от других состояний, сопровождающихся острой дыхательной недостаточностью, цианозом и потерей сознания.Слайд 52Алгоритм оказания помощи при обструкции легкой степени.
При обструкции легкой степени
человек может ответить на вопрос “Вы поперхнулись?”, говорит, кашляет, дышит.
В таком случае необходимо поддерживать продуктивный кашель и наблюдать за пострадавшим.Слайд 53Алгоритм оказания помощи при обструкции тяжелой степени.
При обструкции тяжелой степени
человек не может ответить на вопрос, не может говорить, может
кивнуть, не может дышать или дышит хрипло, производит беззвучные попытки откашляться, теряет сознание. Общим признаком всех вариантов обструкции является то, что, если она происходит во время приема пищи, человек хватается за горло.Слайд 54При обструкции тяжелой степени с сохраненным сознанием необходимо выполнить 5
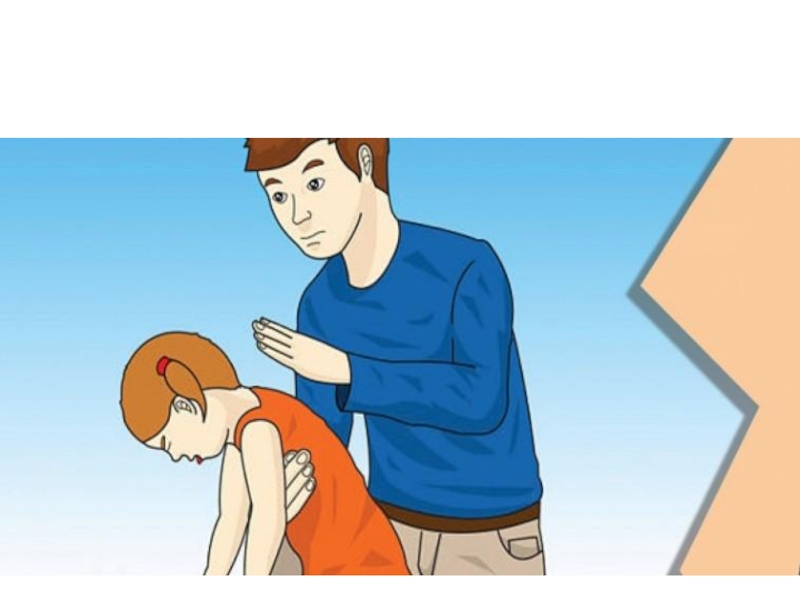
ударов по спине.
Слайд 55встать сбоку и несколько позади от пострадавшего;
поддерживая пострадавшего одной
рукой за грудь, второй наклонить его вперед настолько, чтобы, когда
инородное тело сместится, оно выпало бы изо рта, а не опустилось глубже в дыхательные пути;Слайд 56нанести до пяти резких ударов основанием ладони в область между
лопаток;
после каждого удара проверять, не освободились ли дыхательные пути; стремиться,
чтобы каждый удар был результативным, и стараться добиться восстановления проходимости дыхательных путей за меньшее число ударов.Слайд 57Если 5 ударов по спине оказались неэффективными, необходимо выполнить 5
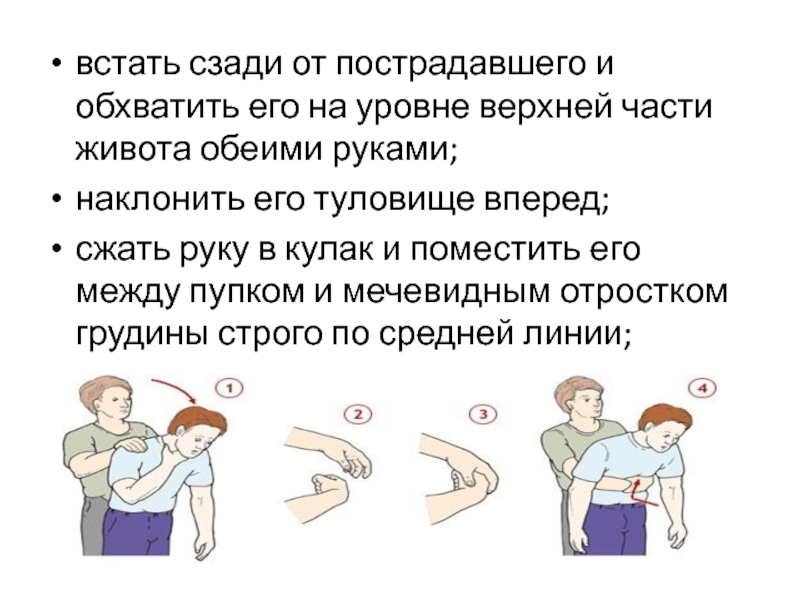
толчков в область живота (прием Геймлиха)
Слайд 58встать сзади от пострадавшего и обхватить его на уровне верхней
части живота обеими руками;
наклонить его туловище вперед;
сжать руку в кулак
и поместить его между пупком и мечевидным отростком грудины строго по средней линии;Слайд 59обхватить кулак кистью второй руки и сделать резкий толчок по
направлению внутрь и вверх;
повторить манипуляцию до пяти раз;
если
обструкцию устранить не удалось, повторять попеременно по пять раз удары по спине и толчки в живот.Слайд 60Если пострадавший теряет сознание, аккуратно положить его на землю, вызвать
экстренную службу и начать компрессии грудной клетки, которые будут способствовать
изгнанию инородного тела из дыхательных путей.Слайд 61При проведении БРМ в данном случае, при каждом открывании дыхательных
путей следует проверять ротовую полость на предмет наличия инородного тела,
вытолкнутого из дыхательных путей.Слайд 62Если после разрешения обструкции у пострадавшего сохраняется кашель, затруднение глотания,
это может означать, что части инородного тела все еще остаются
в дыхательных путях, и пострадавшего нужно отправить в лечебное учреждение. Всех пострадавших, которым оказывали помощь с применением ударов по спине и толчков в живот, следует госпитализировать и обследовать на предмет травм.Слайд 63Алгоритм первой помощи при обструкции дыхательный путей инородным телом у
детей.
Диагностические признаки обструкции дыхательный путей инородным телом и принципы оказания
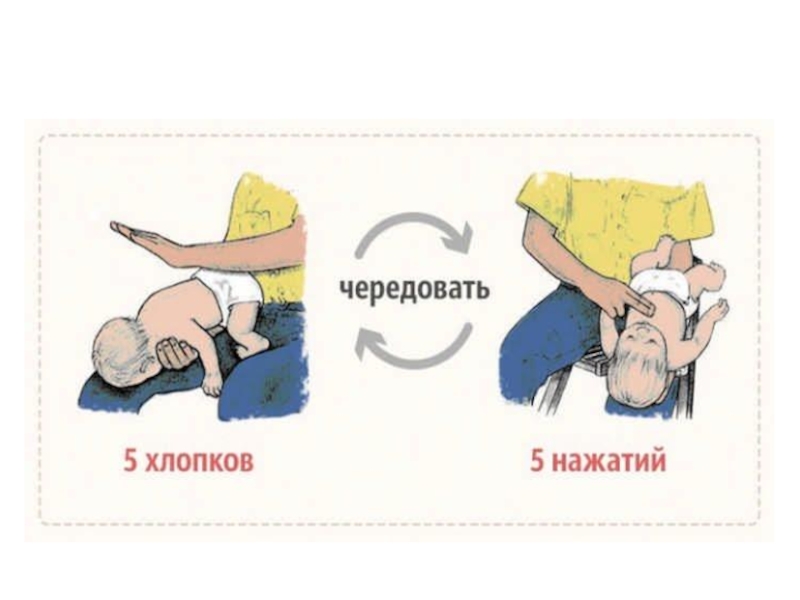
первой помощи аналогичны таковым у взрослых. Наиболее существенное отличие от взрослого алгоритма заключается в том, что у детей до года нельзя применять толчки в живот, вместо них выполняют толчки в грудную клетку. Слайд 64Техника выполнения ударов по спине у младенцев
удерживать ребенка в
положении спиной вверх, голова при этом должна быть направлена вниз;
сидящий на стуле спасатель должен удерживать младенца, поместив его на своих коленях;поддерживать голову младенца, расположив большой палец руки на угол нижней челюсти и один или два пальца той же руки на другой стороне челюсти;
основанием ладони нанести до пяти отрывистых ударов между лопатками, направляя силу ударов краниально.
Слайд 66Техника выполнения ударов по спине у детей старше 1 года
удары будут более эффективны, если ребенку придать положение, при котором
голова будет расположена ниже туловища; маленького ребенка можно положить выше колена согнутой ноги поперек, так же, как и грудного ребенка;
если это невозможно, согнуть туловище ребенка вперед и выполнить удары по спине, стоя сзади;
при неэффективности ударов по спине следует перейти к выполнению толчков в грудную клетку
Слайд 68Толчки в грудную клетку у младенцев
положить ребенка на спину
таким образом, чтобы голова была ниже туловища.
Опустить руку, удерживающую
ребенка, ниже своего колена (или перевалить через колено). Определить место, на которое будет оказываться давление (нижняя часть грудины, приблизительно на один палец выше мечевидного отростка).
Выполнить пять толчков грудной клетки; прием напоминает непрямой массаж сердца, но выполняется более отрывисто, резко и в более медленном темпе.
У детей старше 1 года выполняют толчки в живот по обычной методике.
Слайд 70При оказании первой помощи ребенку с обструкцией дыхательный путей инородным
телом без сознания перед выполнением первых пяти искусственных вдохов необходимо
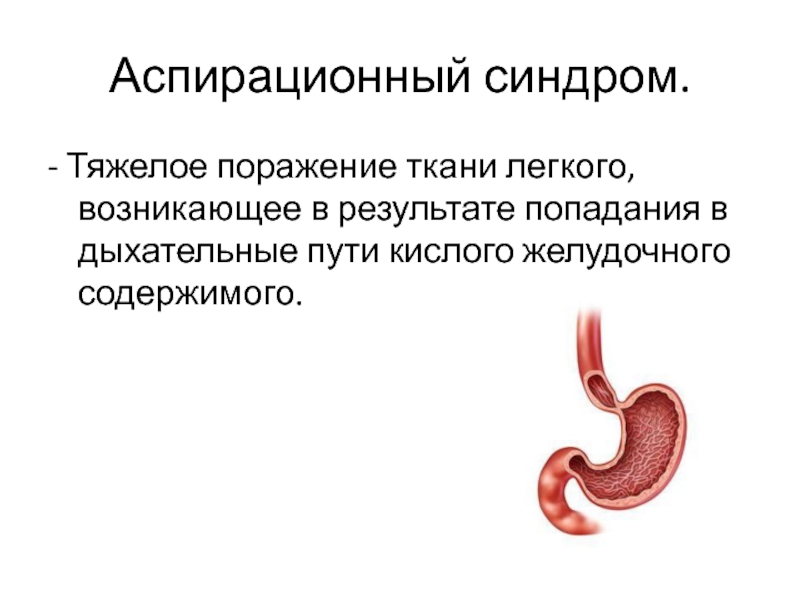
открыть рот ребенка, осмотреть его на наличие видимых объектов и удалить их. Нельзя действовать пальцами вслепую или повторно – это может протолкнуть объект глубже в глотку и вызвать повреждение.Слайд 71Аспирационный синдром.
- Тяжелое поражение ткани легкого, возникающее в результате попадания
в дыхательные пути кислого желудочного содержимого.
Слайд 72В нормальных условиях кашель, голосовые связки защищают легкие от попадания
инородных тел. Этот защитный механизм ослабевает или полностью утрачивается при
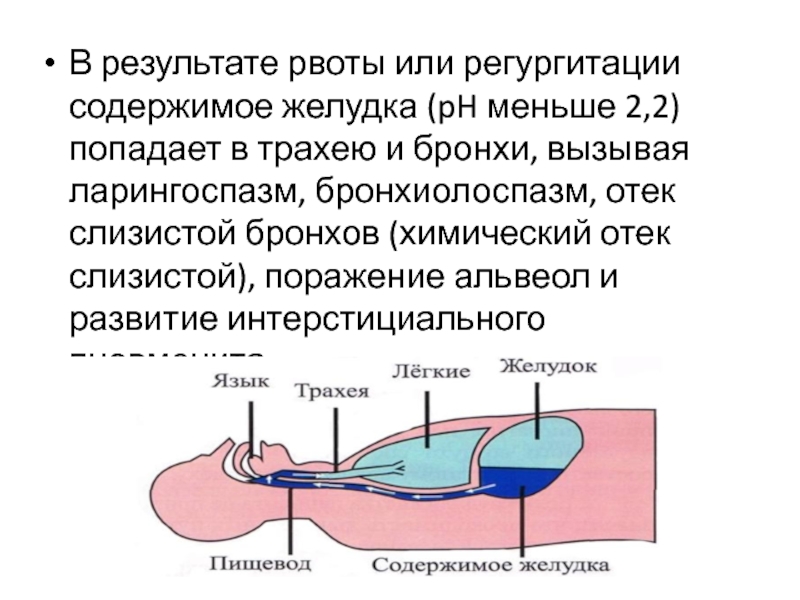
коматозных состояниях, тяжелой черепно-мозговой травме, тяжелом алкогольном опьянении, общей анестезии и при многих неврологических заболеваниях.Слайд 73В результате рвоты или регургитации содержимое желудка (pH меньше 2,2)
попадает в трахею и бронхи, вызывая ларингоспазм, бронхиолоспазм, отек слизистой
бронхов (химический отек слизистой), поражение альвеол и развитие интерстициального пневмонита.Слайд 74Клиническая картина.
Удушье
Стридорозное дыхание
Цианоз
Тахикардия
Снижение артериального давления
Слайд 75Аспирационная пневмония развивается в течение 1-2 суток, сопровождается выраженной интоксикацией
и часто осложняется абсцессом легких.
Слайд 76Неотложная помощь.
Необходимо удалить инородные тела и жидкость из ротовой полости
и носоглотки
Проводится интубация трахеи и аспирационная санация трахеи и бронхов
Слайд 77Травма грудной клетки.
Травмы грудной клетки всегда сопряжена с опасностью развития
ОДН. При этом нарастание ОДН может быть очень быстрым.
Слайд 78Пневмоторакс.
это патологическое состояние, характеризующееся наличием воздуха в плевральной полости
Слайд 80Клиническая картина.
Пациент жалуется на боли в одной из половин грудной
клетки, одышку. Отмечаются бледность кожных покровов, акроцианоз, холодный пот, тахикардия,
снижение АД.Слайд 81Клиническая картина.
Пациент занимает вынужденное положение.
Межреберные промежутки на стороне поражения
сглажены или выбухают, отмечается отставание половины грудной клетки при дыхании.
При
сравнительной перкуссии легких – тимпанитПри аускультации – значительное ослабление или исчезновение дыхательных шумов на стороне поражения.
Слайд 84Уход за пациентом с дренажом.
Медицинская сестра должна следить за общим
состоянием пациента, за выходом воздуха из плевральной полости по дренажу.
Если пузырьки воздуха отсутствуют, необходимо проверить проходимость дренажа (наличие перегибов, сгустков крови в просвете, выход дренажа из плевральной полости). Важно следить за характером и количеством отделяемого из дренажа – кровь, слизь.Слайд 86Правовые основы первой помощи.
Статья 31. Первая помощь
1. Первая помощь до оказания медицинской помощи оказывается гражданам при
несчастных случаях, травмах, отравлениях и других состояниях и заболеваниях, угрожающих их жизни и здоровью, лицами, обязанными оказывать первую помощь в соответствии с федеральным законом или со специальным правилом и имеющими соответствующую подготовку, в том числе сотрудниками органов внутренних дел Российской Федерации, сотрудниками, военнослужащими и работниками Государственной противопожарной службы, спасателями аварийно-спасательных формирований и аварийно-спасательных служб.Слайд 88
Статья 31. Первая помощь
4. Водители транспортных средств и другие
лица вправе оказывать первую помощь при наличии соответствующей подготовки и
(или) навыков.Слайд 89Статья 31. Первая помощь
2. Перечень состояний, при которых оказывается первая
помощь, и перечень мероприятий по оказанию первой помощи утверждаются уполномоченным
федеральным органом исполнительной власти.Перечень состояний:
1. Отсутствие сознания.
2. Остановка дыхания и кровообращения.
3. Наружные кровотечения.
4. Инородные тела верхних дыхательных путей.
5. Травмы различных областей тела.
6. Ожоги, эффекты воздействия высоких температур, теплового излучения.
7. Отморожение и другие эффекты воздействия низких температур.
8. Отравления.
Слайд 90
Первая помощь ДОЛЖНА осуществляться людьми:
1.ИМЕЮЩИМИ медицинское образование
2.НЕ ИМЕЮЩИМИ
специальное медицинское образование (полицейские, пожарные, спасатели). Уровень первой помощи не
предполагает использования каких-либо специальных медицинских инструментов, лекарств или оборудования.Слайд 91
Статья 124 УК РФ. Неоказание помощи больному
1. Неоказание помощи
больному без уважительных причин лицом, обязанным ее оказывать в соответствии
с законом или со специальным правилом, если это повлекло по неосторожности причинение средней тяжести вреда здоровью больного, -наказывается штрафом в размере до сорока тысяч рублей или в размере заработной платы или иного дохода осужденного за период до трех месяцев, либо обязательными работами на срок до трехсот шестидесяти часов, либо исправительными работами на срок до одного года, либо арестом на срок до четырех месяцев.
Слайд 92
Статья 124 УК РФ. Неоказание помощи больному
2. То же
деяние, если оно повлекло по неосторожности смерть больного либо причинение
тяжкого вреда его здоровью, -наказывается принудительными работами на срок до четырех лет с лишением права занимать определенные должности или заниматься определенной деятельностью на срок до трех лет или без такового либо лишением свободы на срок до четырех лет с лишением права занимать определенные должности или заниматься определенной деятельностью на срок до трех лет или без такового