Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Первая помощь при гипертоническом кризе
Содержание
- 1. Первая помощь при гипертоническом кризе
- 2. Гипертонический криз этоостро возникшее выраженное повышение АД,
- 3. Состояния, при которых требуется быстрое снижение АД1.
- 4. Патогенез Отметим, что классические представления об артериальном давлении
- 5. ГК развивается на фонегипертонической болезни (в том числе как ее первое проявление);симптоматической АГ.
- 6. Состояния, при которых возможно резкое повышение
- 7. Факторы, провоцирующие гипертонический криз:1.Резкое прекращение постоянной гипотензивной терапии
- 8. Факторы, провоцирующие гипертонический криз:2.Изменение атмосферного давления, метеороогические колебания
- 9. Факторы, провоцирующие гипертонический криз:3. Избыточное потребление соли и жидкости
- 10. Факторы, провоцирующие гипертонический криз:4.Психо-эмоциональное и физическое перенапряжение
- 11. Факторы, провоцирующие гипертонический криз:5. Физические нагрузки
- 12. Факторы, провоцирующие гипертонический криз:6. Злоупотребление алкоголем
- 13. Клинические проявления кризавнезапное начало (от нескольких минут
- 14. Слайд 14
- 15. До приезда смп уложить больного с
- 16. Для определения тактики леченияПри лечении криза первоначально
- 17. При отсутствии подозрений на расслоение аорты следует
- 18. Диагностические мероприятияОценка общего состояния и жизненно важных
- 19. Слайд 19
- 20. Таблетки для неотложной помощи — что выбрать:Коринфар
- 21. Необходимо оценить эффект от принятой таблетки через
- 22. Слайд 22
- 23. Препараты выбора, в зависимости от теченияОсложненное течение:•
- 24. При ГК в сочетании с тахикардией применяются:пропранолол (неселективный
- 25. ГК, осложненный острым инфарктом миокарда или острым
- 26. ГК, осложненный острой левожелудочковой недостаточностью.Эналаприлат — 0,625–1,25
- 27. ГК, осложненный острым расслоением аорты или разрывом
- 28. ГК, осложненный гипертензивной энцефалопатией. эналаприлат — в/в струйно
- 29. ГК, осложненный острым нарушением мозгового кровообращения или
- 30. При ГК, осложненном острым гломерулонефритом, назначают:нифедипин —
- 31. Слайд 31
- 32. Слайд 32
- 33. Будьте здоровы!
- 34. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1Первая помощь при гипертоническом кризе
Презентацию выполнила студентка 6 курса лечебного
ф-та, 11 группа Самородова С.В.
Слайд 2Гипертонический криз это
остро возникшее выраженное повышение АД, сопровождающееся клиническими симптомами,
требующее немедленного контролируемого его снижения с целью предупреждения или ограничения
ПОМСлайд 3Состояния, при которых требуется быстрое снижение АД
1. Состояния, требующие неотложной
терапии (снижения АД в течение первых минут и часов при
помощи парентерально вводимых препаратов).Такое повышение АД, которое ведет к появлению или усугублению симптомов со стороны "органов-мишеней" -гипертоническая энцефалопатия, МИ, ОКС, острая левожелудочковая недостаточность, расслаивающая аневризма аорты, ГК при феохромоцитоме, преэклампсия или эклампсия беременных, тяжелая АГ, ассоциированная с суба-рахноидальным кровоизлиянием или травмой головного мозга, АГ у послеоперационных больных и при угрозе кровотечения, ГК на фоне приема амфетаминов, кокаина и др.
2. Состояния, при которых требуется снижение АД в течение нескольких часов.
Повышение АД, не сопровождающееся появлением симптомов со стороны других органов, требует обязательного, но не столь неотложного вмешательства и может купироваться пероральным приемом препаратов с относительно быстрым действием. Лечение неосложненного гипертонического криза возможно без госпитализации.
Слайд 4Патогенез
Отметим, что классические представления об артериальном давлении как произведении сердечного
выброса и сосудистого сопротивления сегодня не претерпели изменений и по-прежнему
не отрицается факт, что для повышения АД необходимо либо увеличение сердечного выброса или внутрисосудистого объема жидкости, либо усиление вазоконстрикции, либо сочетание этих причин. Участие ренин-ангиотензиновой системы в подъеме АД может быть различным от ключевой роли при таких состояниях, как синдром злокачественной АГ, до малосущественной при преобладании задержки натрия и воды (эклампсия). В связи с этим весьма перспективным в мире считается подход к лечению пациентов на основе активности ренина плазы (АРП). Если она высока, то наиболее эффективными препаратами будут ингибиторы АПФ, антагонисты рецепторов к ангиотензину II и β-блокаторы, если АРП низка, то эффект достигается лишь от диуретиков, α-блокаторов или блокаторов кальциевых каналов. К сожалению, подобный подход применим лишь при наличии достаточного количества времени и техниче-ской возможности для оценки активность ренина плазмы, последнее обстоятельство лимитирует его применение в нашей стране.В патогенезе ГК выделяют:
сосудистый механизм — повышение общего периферического сопротивления в результате увеличения вазомоторного (нейрогуморальные влияния) и базального (при задержке натрия) тонуса артериол;
кардиальный механизм — увеличение сердечного выброса, сократимости миокарда и фракции изгнания в ответ на повышение частоты сердечных сокращений (ЧСС), объема циркулирующей крови.
Слайд 5ГК развивается на фоне
гипертонической болезни (в том числе как ее
первое проявление);
симптоматической АГ.
Слайд 6
Состояния, при которых возможно резкое повышение АД:
феохромоцитома;
острый гломерулонефрит;
эклампсия беременных;
диффузные заболевания
соединительной ткани с вовлечением почек;
применение симпатомиметических средств (в частности, кокаина);
травма
черепа;тяжелые ожоги и др.
Слайд 7Факторы, провоцирующие гипертонический криз:
1.Резкое прекращение постоянной гипотензивной терапии
Слайд 8Факторы, провоцирующие гипертонический криз:
2.Изменение атмосферного давления, метеороогические колебания
Слайд 10Факторы, провоцирующие гипертонический криз:
4.Психо-эмоциональное и физическое перенапряжение
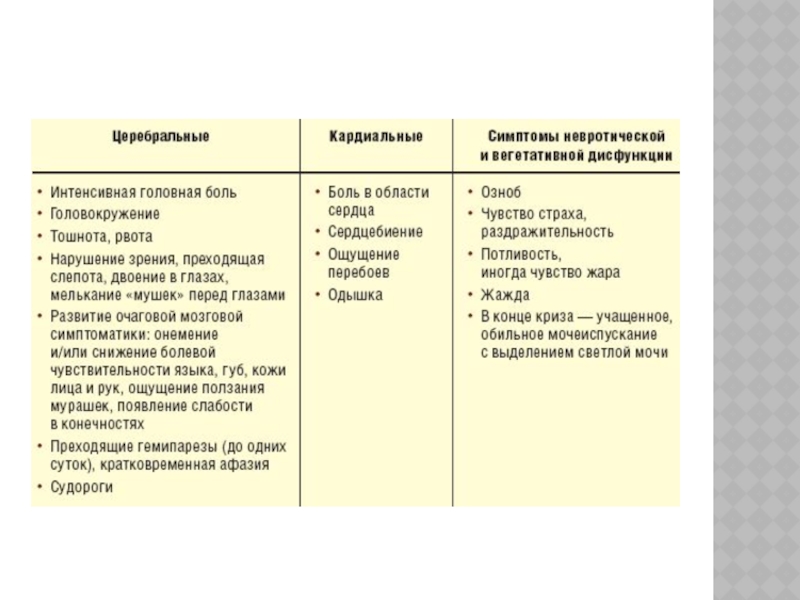
Слайд 13Клинические проявления криза
внезапное начало (от нескольких минут до нескольких часов);
индивидуально
высокий уровень АД > 180/120 мм рт. ст.);
появление признаков ухудшения
регионарного кровообращения;наличие выраженной вегетативной симптоматики
Слайд 15
До приезда смп
уложить больного с приподнятым головным концом;
при потере сознания
обеспечить стабильное положение на боку;
уточнить, принимал ли больной плановые гипотензивные
препараты, если нет, то рекомендовать принять их в обычной дозе;измерить пульс, АД и записать цифры;
найти снятую ранее ЭКГ больного, чтобы показать ее врачу СМП;
не оставлять больного без присмотра.
Слайд 16Для определения тактики лечения
При лечении криза первоначально следует выявить признаки,
которые определяют степень срочности снижения АД. Кроме того, ряд данных
анамнеза может позволить установить непосредственную причину резкого повышения АД (синдром отмены некоторых лекарств, использование сопутствующей терапии и др.).Из лабораторных обследований следует оценить уровень электролитов в сыворотке, креатинин, клинический анализ крови и анализ мочи. В обязательном порядке выполняются электрокардиограмма и рентгенограмма органов грудной клетки. При наличии технической возможности делают забор крови на катехоламины и АПР, несмотря на то, что результаты такого анализа могут быть получены не ранее чем через сутки.
Необходимо специально зафиксировать внимание на возможности расслаивающей аневризмы аорты, так как в данном случае тактика ведения меняется.
Слайд 17При отсутствии подозрений на расслоение аорты следует использовать по очереди
лекарственные препараты, влияющие на различные звенья патогенеза. Наличие эффекта или
его отсутствие будет служить индикатором соответствия лечения основному патогенетическому механизму подъема АД, поскольку в данном случае это является единственным ориентиром. В качестве первой линии желательно применять препараты, блокирующие ренин-ангиотензиновую систему (РАС) - ингибитор АПФ. Затем используется препарат смешанного действия (α- и β- блокатор) для определения возможного вклада катехоламинового механизма и, наконец, тестируется последнее патогенетическое звено - задержка жидкости и назначается фуросемид. Порядок назначения препаратов может изменяться с учетом индивидуальных особенностей пациента и клинической ситуации, в частности вероятности побочных эффектов. Фентоламин становится препаратом первого выбора при подозрении на криз при феохромоцитоме, диуретики - при очевидной клинической и анамнестической картине водно-солевого криза. В случае наличия противопоказаний для β-блокаторов (бронхиальная астма) используются ганглиоблокаторы или антагонисты кальция недигидиропридинового ряда.Слайд 18Диагностические мероприятия
Оценка общего состояния и жизненно важных функций: сознания (возбуждение,
оглушенность, без сознания), дыхания (наличие тахипноэ).
Визуальная оценка:— положения больного (лежит,
сидит, ортопное);— цвета кожных покровов (бледные, гиперемия, цианоз) и влажности (повышена, сухость, холодный пот на лбу);
— сосудов шеи (наличие набухания вен, видимой пульсации);
— наличия периферических отеков.
Исследование пульса (правильный, неправильный), измерение ЧСС (тахикардия, брадикардия).
Измерение АД на обеих руках (в норме разница < 15 мм рт. ст.).
Перкуссия: наличие увеличения границ относительной сердечной тупости влево.
Пальпация: оценка верхушечного толчка, его локализации
Аускультация сердца: оценка тонов, наличие шумов, акцента и расщепления II тона над аортой.
Аускультация аорты (подозрение на расслоение аорты или разрыв аневризмы) и почечных артерий (подозрение на их стеноз).
Аускультация легких: наличие влажных разнокалиберных хрипов с обеих сторон.
Уточнение наличия ухудшения зрения, рвоты, судорог, стенокардии, одышки; оценка диуреза.
Исследование неврологического статуса: снижение уровня сознания , дефекты поля зрения , дисфагия, нарушения двигательных функций в конечностях , нарушение проприоцепции , нарушение статики и походки, недержание мочи.
Регистрация ЭКГ в 12 отведениях: оценка ритма, ЧСС, проводимости, наличие признаков гипертрофии левого желудочка, ишемии и инфаркта миокарда.
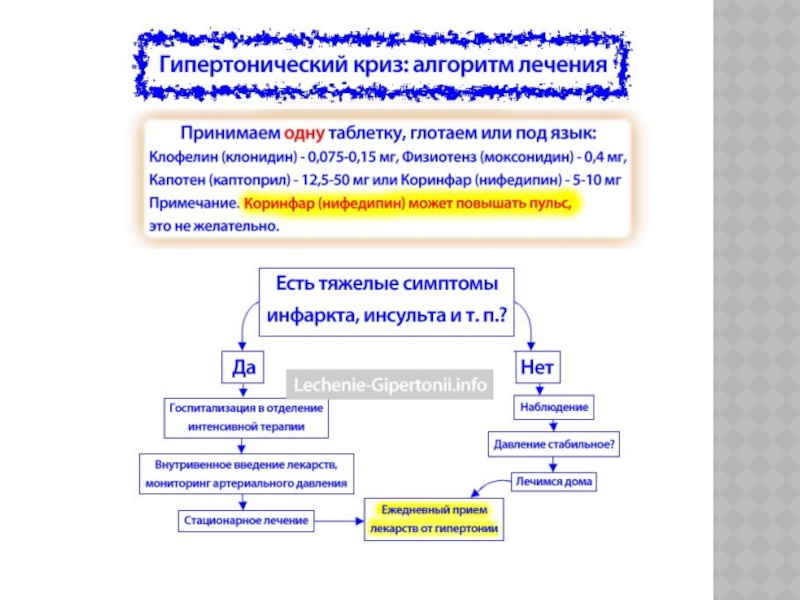
Слайд 20Таблетки для неотложной помощи — что выбрать:
Коринфар (нифедипин) применять вообще
не желательно. Используйте его, только если больше ничего нет.
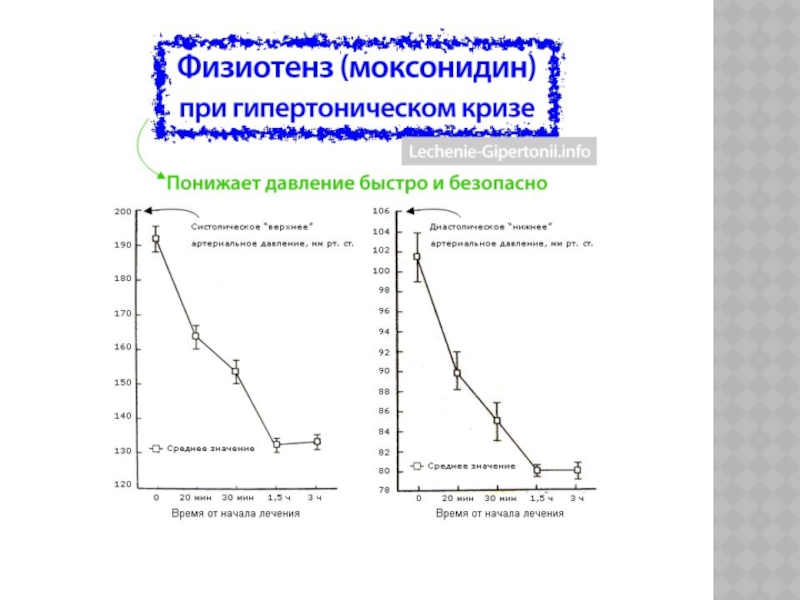
Клофелин (клонидин)
— самый мощный, но и побочные эффекты от него чаще всего.Обратите внимание на Физиотенз (моксонидин) — отличная замена для клофелина. Держите Физиотенз в домашней аптечке на экстренный случай.
Если пульс не повышен, то Коринфар (каптоприл) подходит.
Если пульс повышенный ( > 85 уд/мин), то лучше принять клофелин или Физиотенз. Каптоприл слабо поможет.
Слайд 21Необходимо оценить эффект от принятой таблетки через 30-40 мин. Если
артериальное давление снизилось на 15—25%, дальше его резко снижать нежелательно,
этого достаточно. Если с помощью лекарства не удается облегчить состояние пациента, нужно вызвать «скорую помощь».Слайд 23Препараты выбора, в зависимости от течения
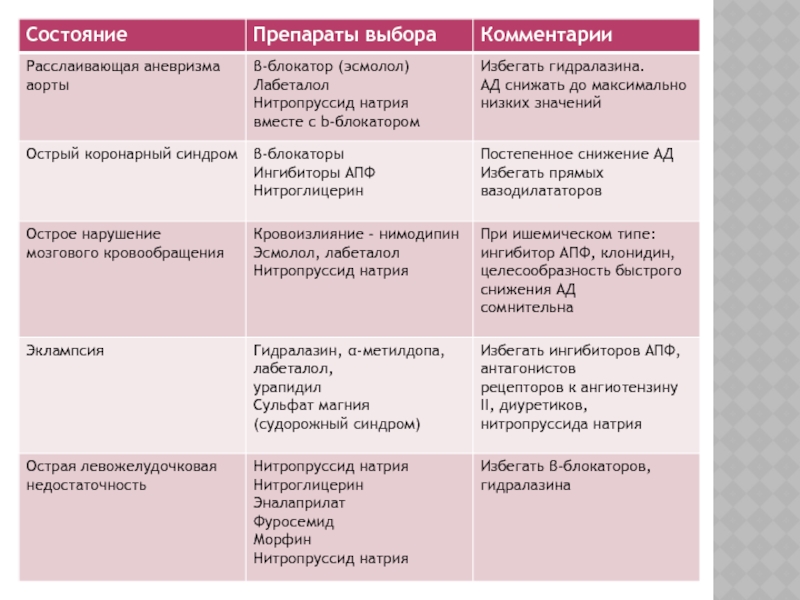
Осложненное течение:
• Вазодилататоры:
- эналаприлат (предпочтителен
при острой недостаточности ЛЖ);
- нитроглицерин (предпочтителен при ОКС и острой
недостаточности Л Ж);- нитропруссид натрия (является препаратом выбора при гипертонической энцефалопатии, однако следует иметь в виду, что он может повышать внутричерепное давление).
•β-АБ (пропранолол, эсмолол предпочтительны при расслаивающей аневризме аорты и ОКС);
•Антиадренергические средства (фентоламин при подозрении на феохромоцитому);
• Диуретики (фуросемид при острой недостаточности ЛЖ);
• Нейролептики (дроперидол);
• Ганглиоблокаторы (пентамин)
Не осложненное течение:
Используют препараты с относительно быстрым и коротким действием перорально либо сублингвально: нифедипин, каптоприл, клонидин, пропранолол, празозин
Слайд 24При ГК в сочетании с тахикардией применяются:
пропранолол (неселективный β-блокатор) — внутрь
10–40 мг. Терапевтический эффект развивается через 30–45 мин, продолжительность —
6 ч.клонидин, препарат центрального действия — под язык 0,075–0,150 мг, терапевтический эффект развивается через 10–30 мин, продолжительность — 6–12 ч.
При ГК без тахикардии назначают:
каптоприл, ингибитор АПФ — под язык 25 мг, терапевтический эффект развивается через 15–60 мин, продолжительность — до 12 ч.
нифедипин, антагонист кальция короткого действия — под язык 10 мг, терапевтический эффект развивается через 5–20 мин, продолжительность его — 4–6 ч.
Слайд 25ГК, осложненный острым инфарктом миокарда или острым коронарным синдромом.
нитроглицерин сублингвально
в таблетках (0,5 мг), аэрозоле или спрее (0,4 мг или
1 доза, при необходимости повторять каждые 5–10 мин) или в/в 0,1% — 10 мл нитроглицерина разводят в растворе NaCl 0,9% — 100 мл и вводят в/в капельно со скоростью 5–10 мкг/мин (2–4 капли/мин) под постоянным контролем АД и ЧСС;пропранолол, неселективный β-блокатор — в/в струйно, медленно вводят 0,1% — 1 мл (1 мг), возможно повторить ту же дозу через 3–5 мин до достижения ЧСС 60 уд/мин, под контролем АД и ЭКГ. Максимальная общая доза — 1 мг;
в случае сохранения высоких цифр АД — эналаприлат 0,625–1,250 мг в/в струйно в течение 5 мин;
морфин, наркотический анальгетик, 1% — 1 мл развести раствором 0,9% натрия хлорида до 20 мл (1 мл полученного раствора содержит 0,5 мг активного вещества) и вводить в/в дробно по 4–10 мл (или 2–5 мг) каждые 5–15 мин до устранения болевого синдрома и одышки, либо до появления побочных эффектов (гипотензии, угнетения дыхания, рвоты);
ацетилсалициловая кислота (если больной не принимал ее самостоятельно до приезда бригады СМП) разжевать 160–325 мг с целью улучшения прогноза.
Следует помнить, что высокие цифры АД являются противопоказанием к применению антикоагулянтов (гепарина).
Нерекомендуемые гипотензивные препараты: нифедипин, фуросемид.
Слайд 26ГК, осложненный острой левожелудочковой недостаточностью.
Эналаприлат — 0,625–1,25 мг в/в струйно
в течение 5 мин;
Фуросемид внутривенно (20–100 мг).
Нерекомендуемые гипотензивные препараты: β-блокаторы
(пропранолол), клонидин.Слайд 27ГК, осложненный острым расслоением аорты или разрывом аневризмы аорты.
пропранолол —
в/в медленно вводят в начальной дозе 1 мг (0,1% —
1мл), каждые 3–5 мин повторяют ту же дозу (до достижения ЧСС 50–60 уд/мин, уменьшения пульсового давления до 60 мм рт. ст., появления побочных эффектов или достижения общей дозы 0,15 мг/кг);нитроглицерин — в/в капельно 0,1% — 10 мл развести в 100 мл 0,9% раствора NaCl и вводить с начальной скоростью 1 мл/мин (или 1–2 капли в минуту). Скорость введения можно увеличивать каждые 5 мин на 2–3 капли, в зависимости от реакции больного.
Применение β-блокаторов должно предшествовать введению любых лекарственных средств, способных вызвать тахикардию, включая нитраты.
Если β-блокаторы противопоказаны, назначают верапамил в/в болюсно: за 2–4 мин — 0,25% — 1–2 мл (2,5–5 мг), с возможным повторным введением 5–10 мг через 15–30 мин.
Для купирования болевого синдрома используют морфин 1% — 1 мл развести раствором 0,9% натрия хлорида до 20 мл (1 мл полученного раствора содержит 0,5 мг активного вещества) и вводить в/в дробно по 4–10 мл (или 2–5 мг) каждые 5–15 мин до устранения болевого синдрома и одышки либо до появления побочных эффектов (гипотензии, угнетения дыхания, рвоты).
Нерекомендуемые гипотензивные препараты: нифедипин, фуросемид.
Слайд 28ГК, осложненный гипертензивной энцефалопатией.
эналаприлат — в/в струйно (в течение 5
мин) 0,625–1,25 мг или 5–10 мл (1,25 мг в 1
мл), терапевтический эффект развивается через 15 мин, продолжительность действия 6 ч. При необходимости повторно вводят дозу через 60 мин.При судорожном синдроме назначают диазепам — в/в в начальной дозе 10–20 мг (0,5% — 2–4 мл), в последующем при необходимости — 20 мг в/м или в/в капельно. Эффект развивается через несколько минут, скорость его наступления варьируется у разных пациентов.
Нерекомендуемый гипотензивный препарат: нифедипин.
Слайд 29ГК, осложненный острым нарушением мозгового кровообращения или субарахноидальных кровотечением.
Применяют эналаприлат
— 0,625–1,25 мг в/в струйно в течение 5 мин.
Назначение ацетилсалициловой
кислоты и клонидина противопоказано!ГК, осложненный преэклампсией или эклампсией.
Для купирования судорог и снижения АД применяется магния сульфат — в/в 400–1000 мг (10% — 40–100 мл или 20% — 20–50 мл), болюсно, при этом первые 3 мл ввести за минуту или капельно в NaCl 0,9% — 200 мл.
При преэклампсии также используют нифедипин — 10 мг под язык.
Слайд 30При ГК, осложненном острым гломерулонефритом, назначают:
нифедипин — 10–40 мг внутрь;
фуросемид
— 80–100 мг.
Экстренная госпитализация для проведения гемодиализа или ультрафильтрации крови.
При
ГК, как проявлении феохромоцитомы применяют:празозин — 1 мг сублингвально;
дроперидол — 5–10 мг в/в;
пропранолол — 20–40 мг (после β-адреноблокаторов).