Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ПЛЕВРИТЫ
Содержание
- 1. ПЛЕВРИТЫ
- 2. Слайд 2
- 3. Определение.Плеврит — воспаление плевральных листков с образованием
- 4. Слайд 4
- 5. В зависимости от этиологии все плевриты можно
- 6. Неинфекционные (асептические) плевриты наблюдаются при следующих заболеваниях:·
- 7. Патогенез инфекционных плевритовВажнейшим условием развития инфекционных плевритов
- 8. Патогенез неинфекционных плевритовВ патогенезе карциноматозных плевритов и
- 9. Слайд 9
- 10. Классификация I. Этиология1. Инфекционные плевриты2.
- 11. Течение плеврита1. Острый плеврит2. Подострый плеврит3. Хронический
- 12. Слайд 12
- 13. СУХОЙ (ФИБРИНОЗНЫЙ) ПЛЕВРИТБоли в грудной клетке повышение
- 14. Слайд 14
- 15. ЭКССУДАТИВНЫЙ ПЛЕВРИТ С появлением выпота в плевральной
- 16. Лабораторные данные1. ОАК — характерен нейтрофильный лейкоцитоз
- 17. Программа обследованияОбщий анализ крови, мочи.II Биохимический анализ
- 18. Слайд 18
- 19. Слайд 19
- 20. Слайд 20
- 21. ЛечениеЭтиологическоеНПВППовышение общей реактивности организма, иммуномодуляторыДезинтоксикацияДФК, массажЭвакуация экссудата
- 22. Слайд 22
- 23. Слайд 23
- 24. Благодарю за внимание!
- 25. Скачать презентанцию
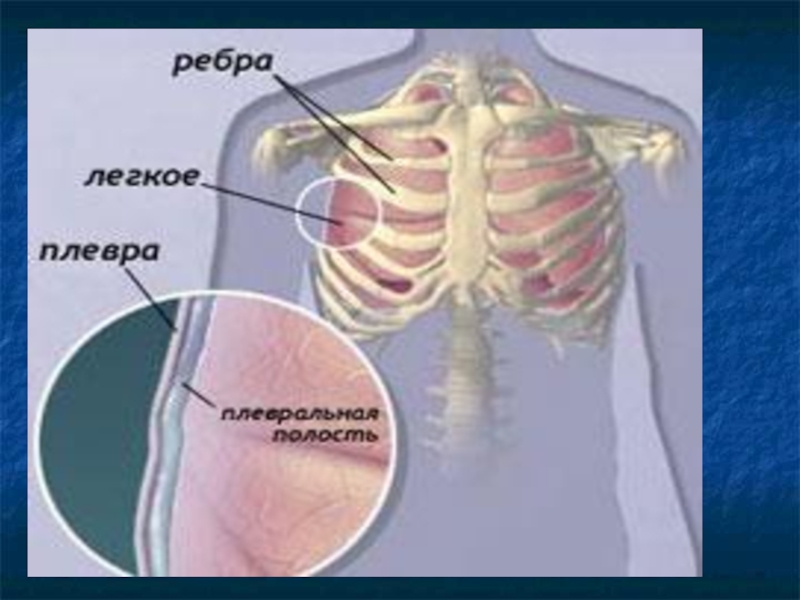
Определение.Плеврит — воспаление плевральных листков с образованием на их поверхности фибрина (сухой, фибринозный плеврит) или скоплением в плевральной полости экссудата различного характера (экссудативный плеврит).
Слайды и текст этой презентации
Слайд 3Определение.
Плеврит — воспаление плевральных листков с образованием на их поверхности
фибрина (сухой, фибринозный плеврит) или скоплением в плевральной полости экссудата
различного характера (экссудативный плеврит).Слайд 5В зависимости от этиологии все плевриты можно разделить на две
большие группы: инфекционные и неинфекционные (асептические )
Инфекционные плевриты вызываются следующими
возбудителями:· бактериями (пневмококк, стрептококк, стафилококк, гемофильная
палочка, клебсиелла, синегнойная палочка, брюшнотифозная палочка, бруцеллы и
др.);
· микобактериями туберкулеза;
· риккетсиями;
· простейшими (амебы);
· грибками;
· паразитами (эхинококк и др.);
· вирусами.
Следует учесть, что наиболее часто инфекционные плевриты наблюдаются припневмониях различной этиологии (пара- и метапневмонические плевриты) итуберкулезе, реже – при абсцессе легкого, нагноившихся бронхоэктазах,поддиафрагмальном абсцессе.
Слайд 6
Неинфекционные (асептические) плевриты наблюдаются при следующих
заболеваниях:
·
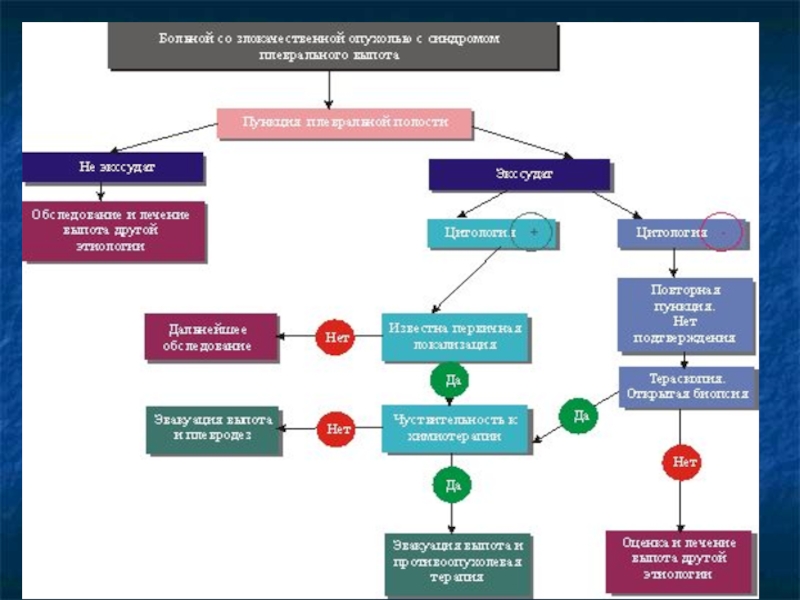
злокачественные опухоли (канцероматоз плевры является причиной
плевритов
в 40% случаев).
Это могут быть первичная опухоль плевры(мезотелиома); метастазы
злокачественной опухоли в плевру, в частности, прираке яичников
(синдром Мейгса — плеврит и асцит при карциноме яичников);
лимфогранулематоз, лимфосаркома, гемобластозы и другие
злокачественныеопухоли;
· системные заболевания соединительной ткани (системная красная
волчанка, дерматомиозит, склеродермия, ревматоидный артрит);
· системные васкулиты;
· травмы грудной клетки, переломы ребер и оперативные вмешательства
(травматический плеврит);
· инфаркт легкого вследствие тромбоэмболии легочной артерии;
· острый панкреатит (ферменты поджелудочной железы проникают в
плевральную полость и развивается «ферментативный» плеврит);
· инфаркт миокарда (постинфарктный синдром Дресслера);
· геморрагические диатезы;
· хроническая почечная недостаточность («уремический плеврит»);
· периодическая болезнь
Слайд 7Патогенез инфекционных плевритов
Важнейшим условием развития инфекционных плевритов является
проникновениевозбудителя
в
плевральную полость одним из следующих путей:
· непосредственный
переход инфекции из инфекционных очагов,расположенных в легочной ткани (пневмония, абсцесс, нагноившиеся кисты,
туберкулезное поражение легких и прикорневых лимфоузлов);
· лимфогенное инфицирование полости плевры;
· гематогенный путь проникновения инфекции;
· прямое инфицирование плевры из внешней среды при ранениях
груднойклетки и операциях; при этом происходит нарушение целостности
плевральной полости.
Слайд 8Патогенез неинфекционных плевритов
В патогенезе карциноматозных плевритов и образовании
выпота значительную
роль играет влияние на плевру продуктов обмена самой опухоли
В развитии
плеврита при системных болезнях соединительной ткани и системныхваскулитах, периодической
болезни имеют значение аутоиммунные механизмы,
Асептические травматические плевриты обусловлены реакцией
плевры наизлившуюся кровь
Развитие плеврита при хронической почечной недостаточности
обусловленораздражением плевры выделяющимися
уремическими токсинами – межуточными продуктами азотистого обмена.
Ферментативный плеврит обусловлен повреждающим действием на плевру
панкреатических ферментов
В развитии плеврита при инфаркте миокарда постинфарктный синдром
Дресслера) ведущую роль играет аутоиммунный механизм.
Плеврит при инфаркте легкого (вследствие тромбоэмболии легочной
артерии) обусловлен непосредственным переходом асептического
воспалительного процесса с инфарцированного легкого на плевру.
Слайд 10Классификация
I. Этиология
1. Инфекционные плевриты
2. Асептические плевриты
П. Характер патологического процесса
1. Сухой (фибринозный) плеврит
2. Экссудативный плеврит
III. Характер выпота при экссудативном плеврите1. Серозный
2. Серозно-фибринозный
3. Гнойный
4. Гнилостный
5. Геморрагический
6. Эозинофильный
7. Холестериновый
8. Хилезный
9. Смешанный
Слайд 11Течение плеврита
1. Острый плеврит
2. Подострый плеврит
3. Хронический плеврит
V. Локализация плеврита
1. Диффузный
2. Осумкованный (отграниченный)
2.1. Верхушечный (апикальный)
2.2. Пристеночный (паракостальный)
2.3.
Костнодиафрагмальный2.4.Диафрагмальный (базальный)
2.5. Парамедиастинальный
2.6. Междолевой (интерлобарный)
Слайд 13СУХОЙ (ФИБРИНОЗНЫЙ) ПЛЕВРИТ
Боли в грудной клетке
повышение температуры тела
поверхностное дыхание
шум трения плевры
плевроперикардиальный шум трения
ОАК: возможно увеличение СОЭ,
лейкоцитоз и сдвиг лейкоцитарной формулывлево (не постоянный признак).
2. ОАМ — без патологических изменений.
3. БАК — возможно увеличение содержания серомукоида, фибрина, сиаловых
кислот, а2-глобулина.
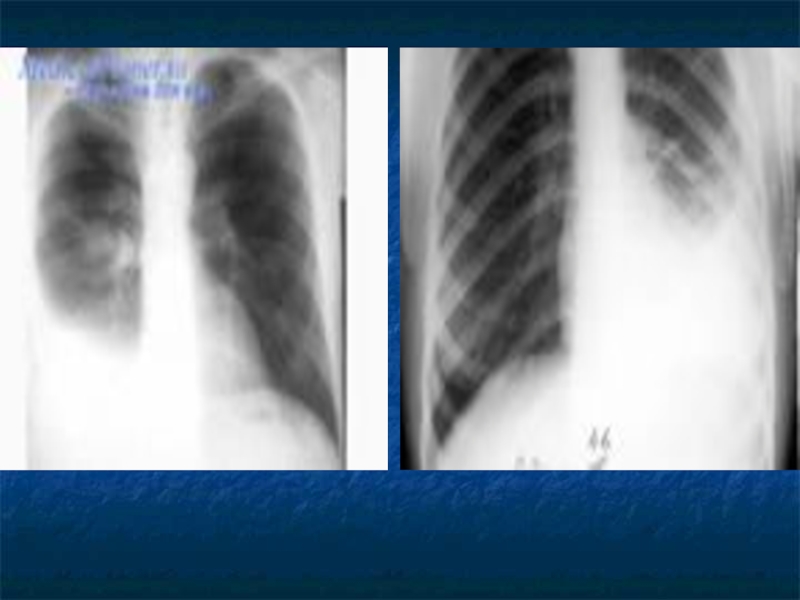
Слайд 15ЭКССУДАТИВНЫЙ ПЛЕВРИТ
С появлением выпота в плевральной полости
боли в
грудной клетке ослабевают
чувство тяжести в грудной клетке, одышка
повышение
температуры тела цианоз и набухание шейных вен (большое количество жидкости в плевральной
полости затрудняет отток крови из шейных вен);
• одышка (дыхание учащенное и поверхностное);
• увеличение объема грудной клетки на стороне поражения, сглаженность или
выбухание межреберных промежутков;
• ограничение дыхательных экскурсий грудной клетки на стороне поражения;
• отечность и более толстая складка кожи в нижних отделах грудной клетки на
стороне поражения по сравнению со здоровой стороной (симптом Винтриха).
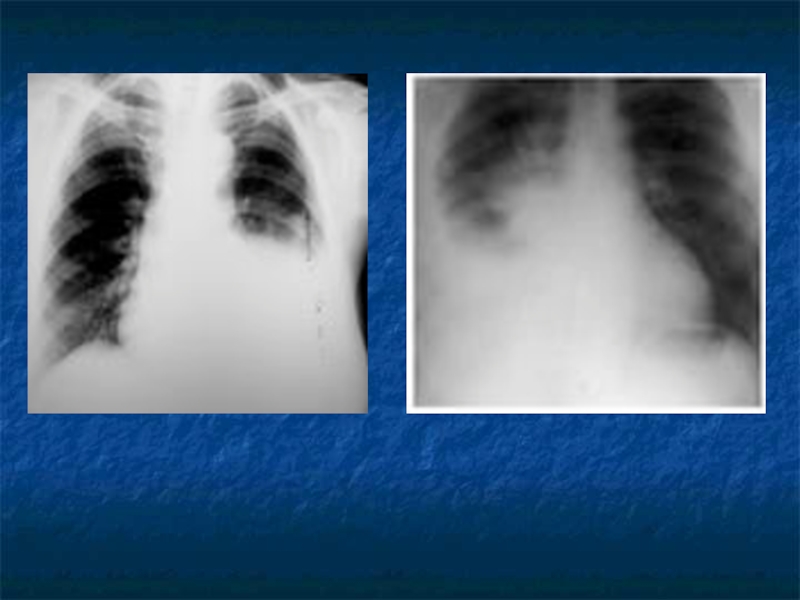
При перкуссии легких выявляются следующие важнейшие симптомы наличия
жидкости в плевральной полости:
• тупой перкуторный звук над зоной выпота.
Верхняя граница тупости (линия Соколова-Эллиса-Дамуазо)
Слайд 16Лабораторные данные
1. ОАК — характерен нейтрофильный лейкоцитоз со сдвигом лейкоцитарной
формулы
влево, токсическая зернистость лейкоцитов, резкое увеличение СОЭ. У
многих больных обнаруживается
умеренно выраженная анемия нормохромного или гипохромного типа.2. ОАМ - в разгар болезни у части больных обнаруживаются небольшая
протеинурия (как правило, менее 1), единичные свежие эритроциты, клетки
почечного эпителия.
3. БАК - наиболее характерны выраженная диспротеинемия (снижение уровня
альбумина и увеличение а1 - и а2
-глобулинов) и «биохимический синдром воспаления» (повышение содержания
сиаловых кислот, серомукоида, фибрина, гаптоглобина, появление С-реактивного
протеина). Достаточно часто обнаруживается небольшая гипербилирубинемия,
возможно повышение содержания аланиновой и аспарагиновой аминотрансфераз (какпроявление токсических влияний на печень), лактатдегидрогеназы.
Слайд 17Программа обследования
Общий анализ крови, мочи.
II Биохимический анализ крови: определение содержания
общего белка,
Белковых фракций, билирубина, аминотрансфераз, холестерина, глюкозы,
лактатдегидрогеназы, серомукоида, гаптоглобина,
фибрина, сиаловых кислот,волчаночных клеток, ревматоидного фактора.
III Рентгенологическое исследование легких и компьютерная
томография легких.
IV УЗИ сердца.
V ЭКГ.
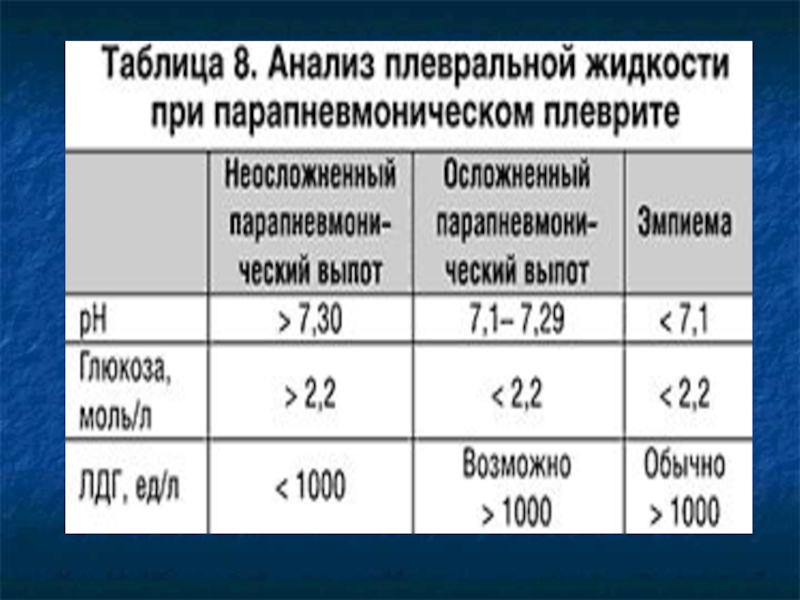
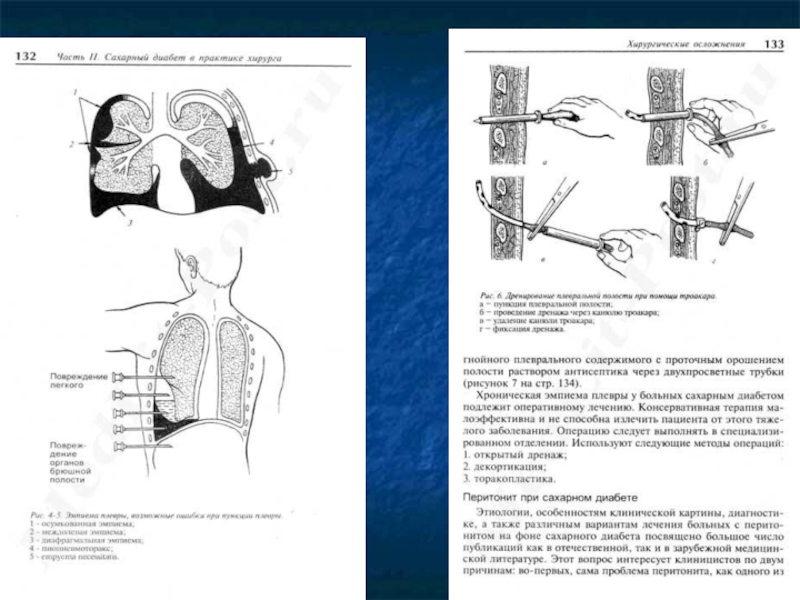
VI Плевральная пункция и исследование плевральной жидкости:
оценка физических и химических свойств (определение белка,
лактатдегидрогеназы, лизоцима, глюкозы), цитологическое
и бактериологическое
исследование.
VII Консультация фтизиатра.