Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
РОССИЙСКИЙ УНИВЕРСИТЕТ ДРУЖБЫ НАРОДОВ МЕДИЦИНСКИЙ
Содержание
- 1. РОССИЙСКИЙ УНИВЕРСИТЕТ ДРУЖБЫ НАРОДОВ МЕДИЦИНСКИЙ
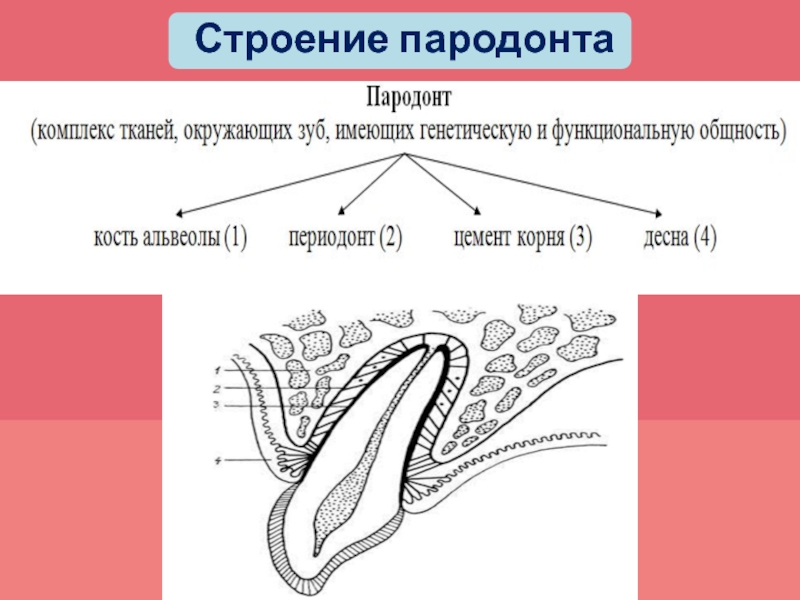
- 2. Под понятием ≪пародонт≫ подразумевают четыре различных вида
- 3. Слайд 3
- 4. 1. Десна Десна является
- 5. Строение пародонта
- 6. Отделы десныКлинически различают свободную (маргинальную, краевую) десну
- 7. Прикрепленной называется часть десны, покрывающая альвеолярный отросток.Маргинальной
- 8. Анатомическое строение десныРазличают свободную (межзубную) и альвеолярную
- 9. Различия в ширине десны Ширина прикрепленной десны может
- 10. Здоровая десна имеет бледно-розовую окраску. Она может
- 11. Строение тканей пародонта 1 - дентин2
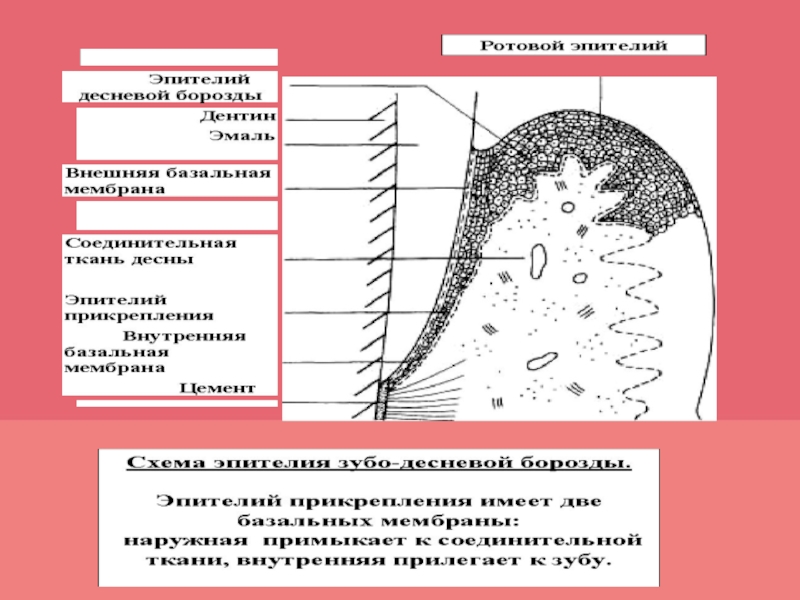
- 12. Десна образована многослойным плоским эпителием и собственной
- 13. Слайд 13
- 14. Расположение десневых волоконСхема строения базальной мембраны
- 15. Цемент корня зубаЦемент (cementum) — твердая обызвествленная
- 16. Цемент зуба и его связь с альвеолярной
- 17. Бесклеточный цементЦементоцитКлеточный цементВолокна периодонтаЦементобластШарпеевские волокнаСхема строения цемента корня зуба
- 18. Костная ткань зубной альвеолыКостная ткань имеет компактную
- 19. Периодонт (periodontium) связка, удерживающая корень зуба в костной
- 20. Периодонт: 1 - пучки коллагеновых волокон; 2 - рыхлая соединительная ткань; 3 - сосуды периодонтаПериодонт
- 21. По расположению участков прикрепления и направлению пучков
- 22. Пучки коллагеновых волокон периодонта
- 23. Кровоснабжение тканей пародонтаВетвь периодонтальной связкиВетвь альвеолярной костиВетвь
- 24. Иннервация зубов и пародонта
- 25. Функции пародонтаБарьерная функциятрофическая функциярефлекторная регуляцияПластическая функцияОпорно-удерживающая функцияамортизирующая функция
- 26. Классификация заболевания пародонтаІ Гингивит - воспаление десен,
- 27. II. Пародонтит - воспаление тканей пародонта, которое
- 28. ІІІ. Пародонтоз - дистрофическое поражение пародонта. 1.
- 29. Этиология заболевания пародонтаМестные факторы: чрезмерное употребление мягкой пищи плохая гигиена уменьшение секреции слюны
- 30. Местные факторы: аномалии преддверия полости рта нависающие края пломб аномалии аномалии расположения зубовЭтиология заболевания пародонта
- 31. Местные факторы: механическое повреждениехимические и физические травмыошибки
- 32. Общие факторы риска: Эндокринные заболевания (Сахарный диабет
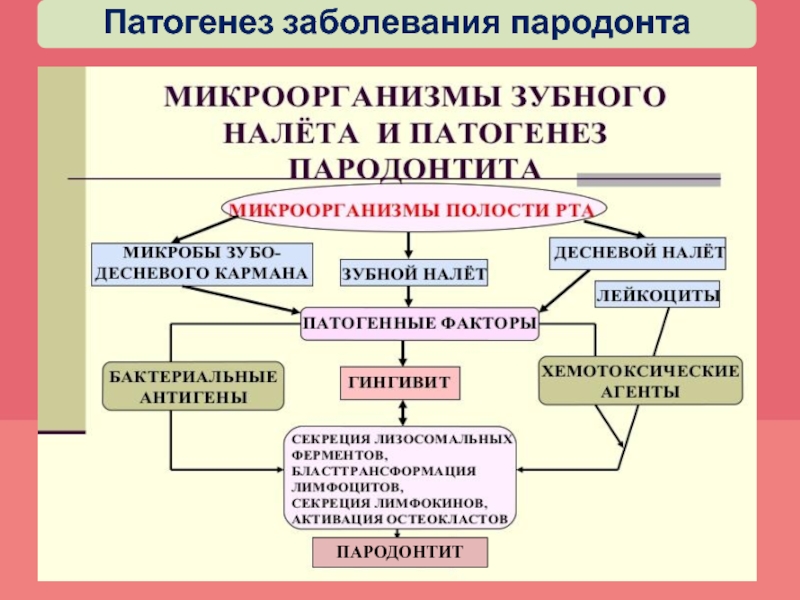
- 33. Патогенез заболевания пародонтаПАРОДОНТИТ
- 34. Методы обследования
- 35. При расспросе больного необходимо получить сведения о
- 36. История жизни больного — перечисление перенесенных заболеваний,
- 37. ВНЕШНИЙ ОСМОТР Общий вид больного, его поведение
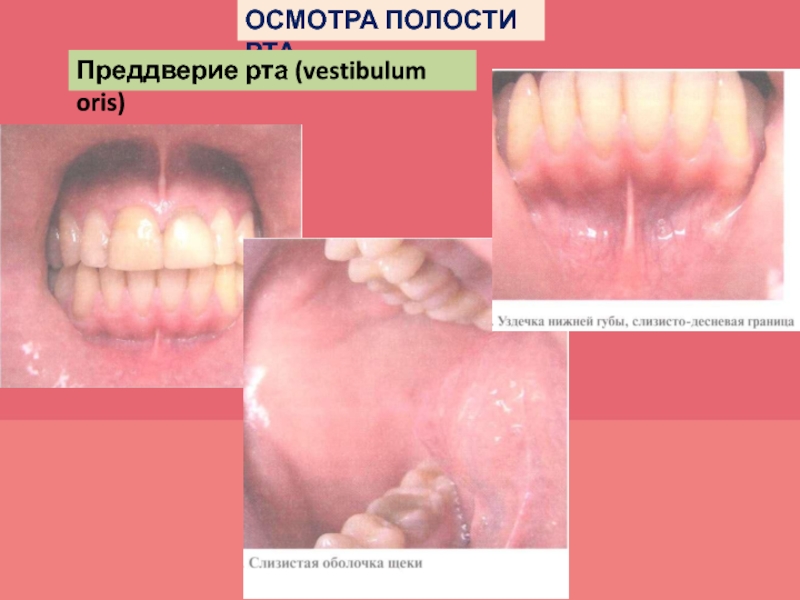
- 38. ОСМОТРА ПОЛОСТИ РТА Преддверие рта (vestibulum oris)
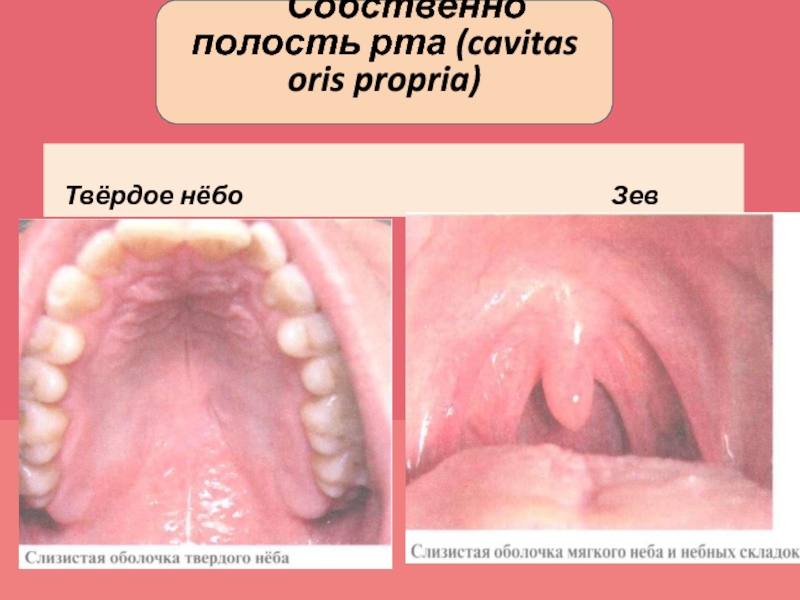
- 39. Собственно полость рта (cavitas
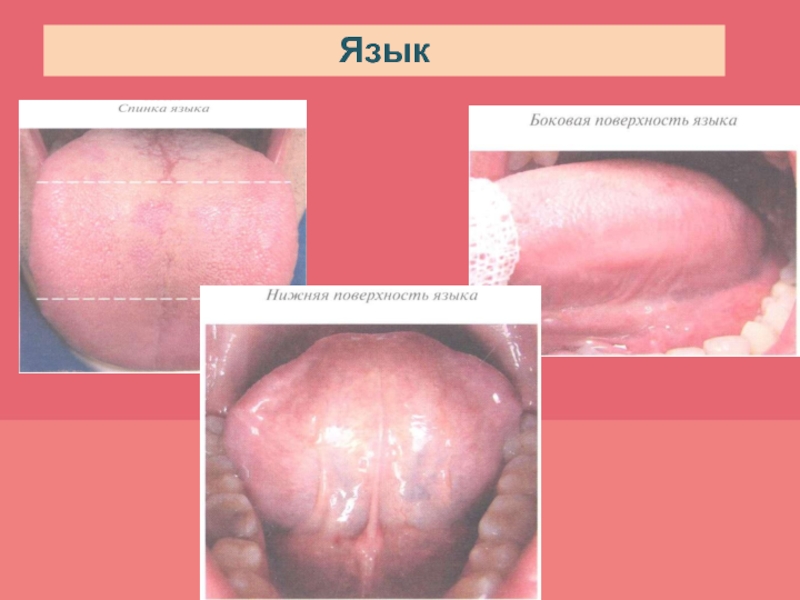
- 40. Язык
- 41. Дно полости рта
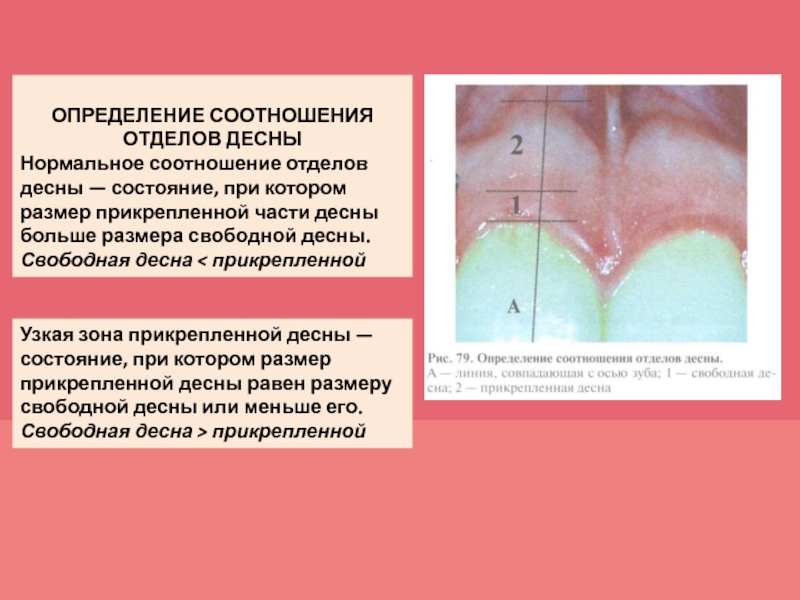
- 42. ОПРЕДЕЛЕНИЕ СООТНОШЕНИЯ ОТДЕЛОВ ДЕСНЫ Нормальное соотношение отделов
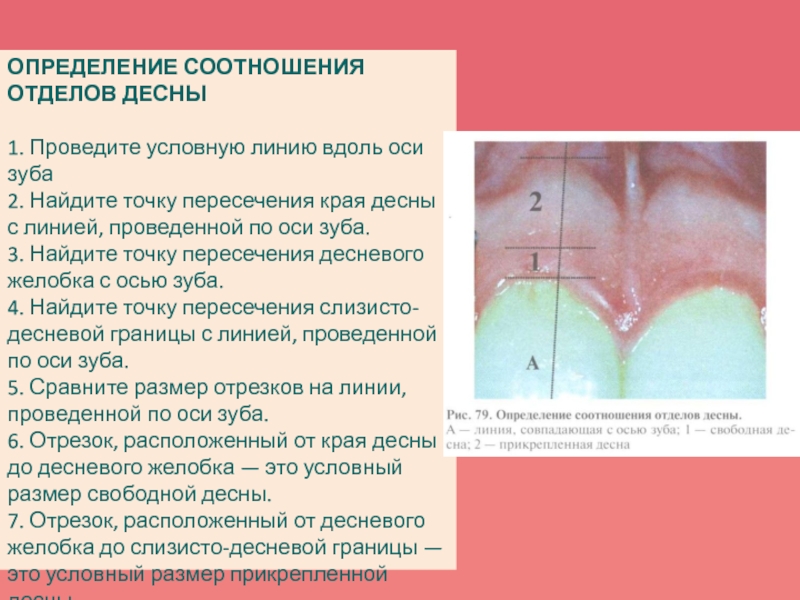
- 43. ОПРЕДЕЛЕНИЕ СООТНОШЕНИЯ ОТДЕЛОВ ДЕСНЫ 1. Проведите условную
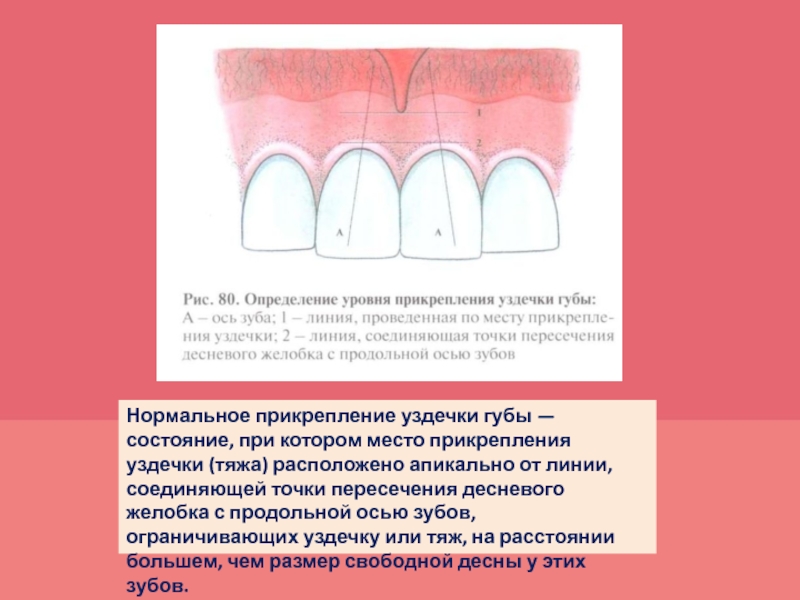
- 44. ОПРЕДЕЛЕНИЕ УРОВНЯ ПРИКРЕПЛЕНИЯ УЗДЕЧКИ ГУБЫ (ТЯЖА СЛИЗИСТОЙ
- 45. Нормальное прикрепление уздечки губы — состояние, при
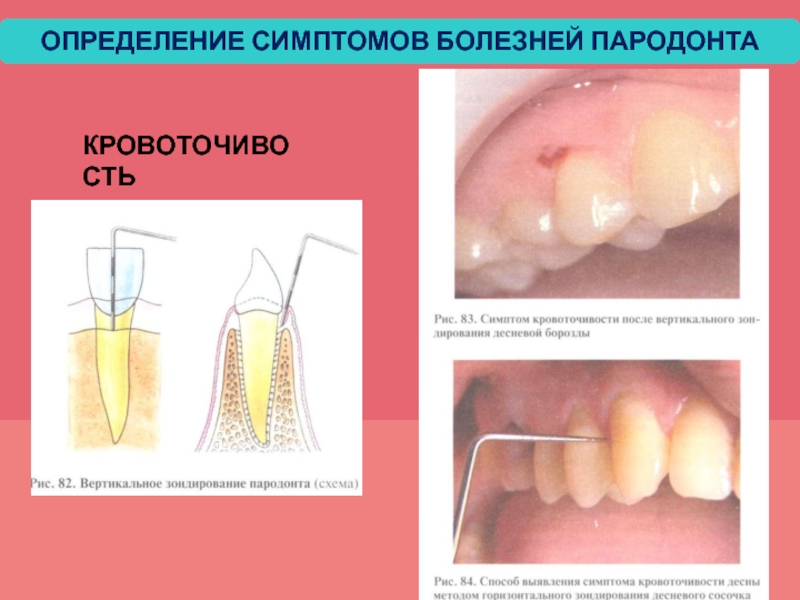
- 46. КРОВОТОЧИВОСТЬ ОПРЕДЕЛЕНИЕ СИМПТОМОВ БОЛЕЗНЕЙ ПАРОДОНТА
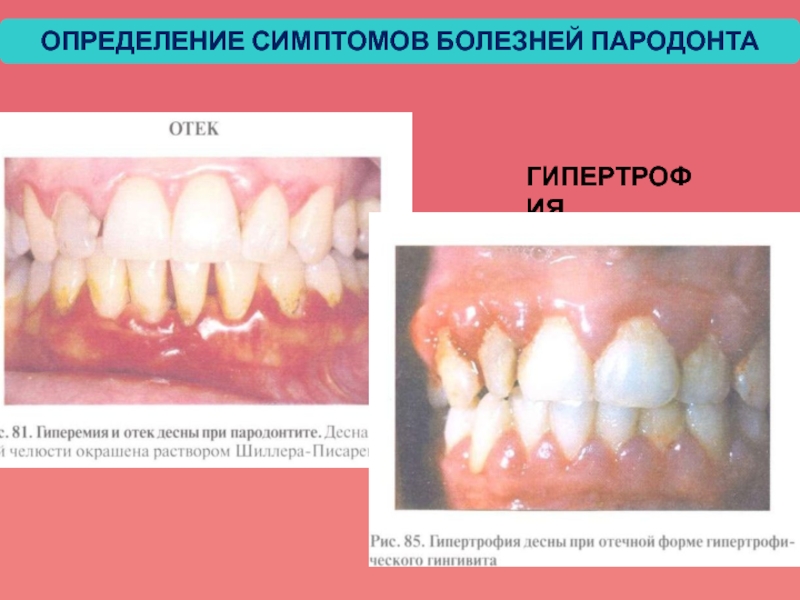
- 47. ГИПЕРТРОФИЯ ОПРЕДЕЛЕНИЕ СИМПТОМОВ БОЛЕЗНЕЙ ПАРОДОНТА
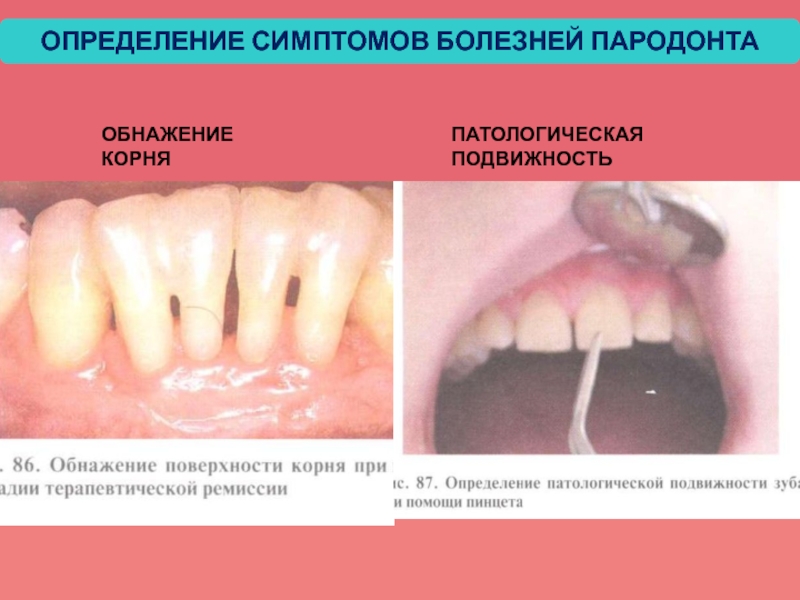
- 48. ОПРЕДЕЛЕНИЕ СИМПТОМОВ БОЛЕЗНЕЙ ПАРОДОНТА ОБНАЖЕНИЕ КОРНЯ ПАТОЛОГИЧЕСКАЯ ПОДВИЖНОСТЬ
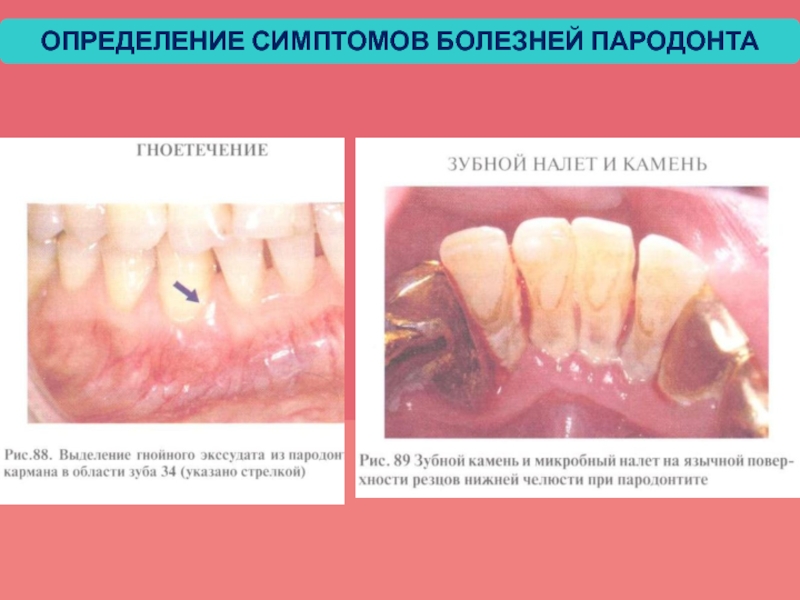
- 49. ОПРЕДЕЛЕНИЕ СИМПТОМОВ БОЛЕЗНЕЙ ПАРОДОНТА
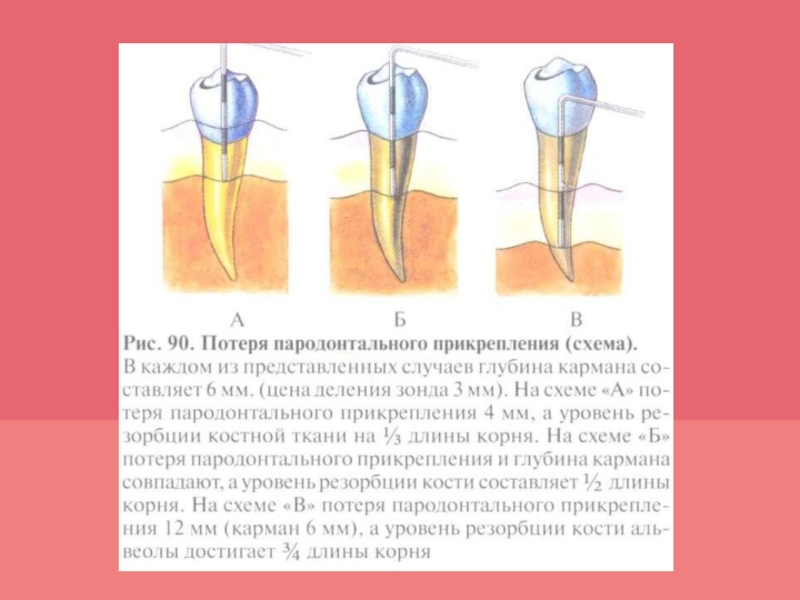
- 50. ОПРЕДЕЛЕНИЕ ПОТЕРИ ПАРОДОНТАЛЬНОГО ПРИКРЕПЛЕНИЯПотеря пародонтального прикрепления —
- 51. ОПРЕДЕЛЕНИЕ ПОТЕРИ ПАРОДОНТАЛЬНОГО ПРИКРЕПЛЕНИЯДля определения потери пародонтального
- 52. Слайд 52
- 53. ИНДЕКСНАЯ ОЦЕНКА ГИГИЕНЫ РТА И СОСТОЯНИЯ ПАРОДОНТА
- 54. Индекс зубного налета (API)Оценку зубного налета на
- 55. Пародонтальные индексы (РМА, Индекс PI, индекс кровоточивости
- 56. Индекс кровоточивости десневой борозды (SBI) пародонтальным зондом
- 57. Пародонтальные индексы (РМА, Индекс PI, индекс кровоточивости
- 58. Формула:ПИ = сумма баллов всех зубов /
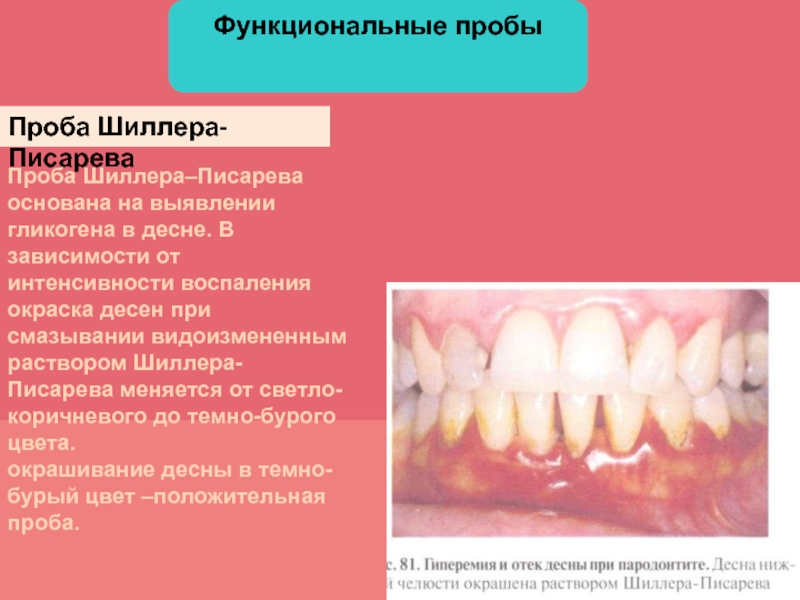
- 59. Функциональные пробыПроба Шиллера- ПисареваПроба Шиллера–Писарева основана на
- 60. Проба КулаженкоОпределение стойкости капилляров десны Этот метод
- 61. Проба Олдрича (волдырная проба).Применяют для определения гидрофильности
- 62. Проба ЯсиновскогоПроводят для оценки эмиграции лейкоцитов через
- 63. Применяют для определения насыщенности организма аскорбиновой кислотой.
- 64. Рентгенологическое исследование Рентгенологический метод позволяет определить наличие,
- 65. Слайд 65
- 66. Слайд 66
- 67. Слайд 67
- 68. Микробиологическое исследование Микробиологическое исследование служит для выявления пародонтопатогенных
- 69. Микробиологическое исследование
- 70. Исследование количества десневой жидкостиДесневую жидкость (ДЖ) определяют
- 71. Реопародонтография – метод исследования функции кровообращения, основанный
- 72. Датчики для реографии и схема реопародонтограммы
- 73. Фотоплетизмография. При прохождении через ткани пародонта мощного
- 74. Функциональные методыПолярография. Полярография основана на том, что
- 75. Эхоостеометрия. Эхоостеометрия основана на измерении звукопроводимостикостной ткани,
- 76. Этиотропная терапия.1. устранение микробного налета, предупреждение
- 77. Патогенетическая терапия.воздействие на сосуды микроциркуляторного русла, удучшение
- 78. Саногенетическое лечениеобщеукрепляющее лечениестимуляция коллагенообразования и остеогенезаповышение реактивности организмаспецифическая и неспецифическая гипосенсибилизацияиммунокоррегирующая терапия.
- 79. Восстановительное лечение1. режим питания – сбалансированное, рациональное
- 80. Спасибо за внимание
- 81. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1РОССИЙСКИЙ УНИВЕРСИТЕТ ДРУЖБЫ НАРОДОВ
МЕДИЦИНСКИЙ ФАКУЛЬТЕТ
Пародонт.
Этиология.
Патогенез.
Диагностика.
Принципы лечения
КАФЕДРА ТЕРАПЕВТИЧЕСКОЙ СТОМАТОЛОГИИ
Слайд 2
Под понятием ≪пародонт≫ подразумевают четыре различных вида мягких и твердых
тканей:
-десну,
-цемент корня,
-альвеолярную кость и
-периодонтальную связку, соединяющую
цемент корня с костью. Каждая из этих тканей может быть дальше дифференцирована по структуре, функции и локализации.
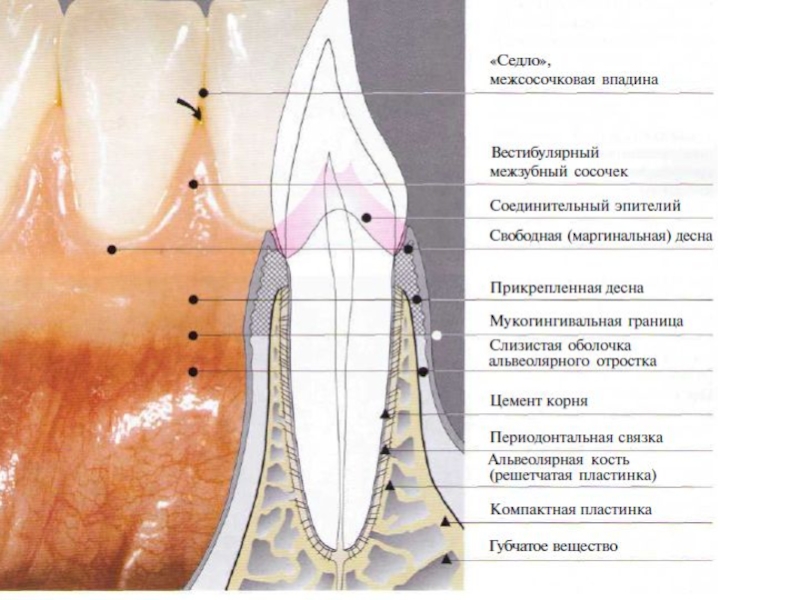
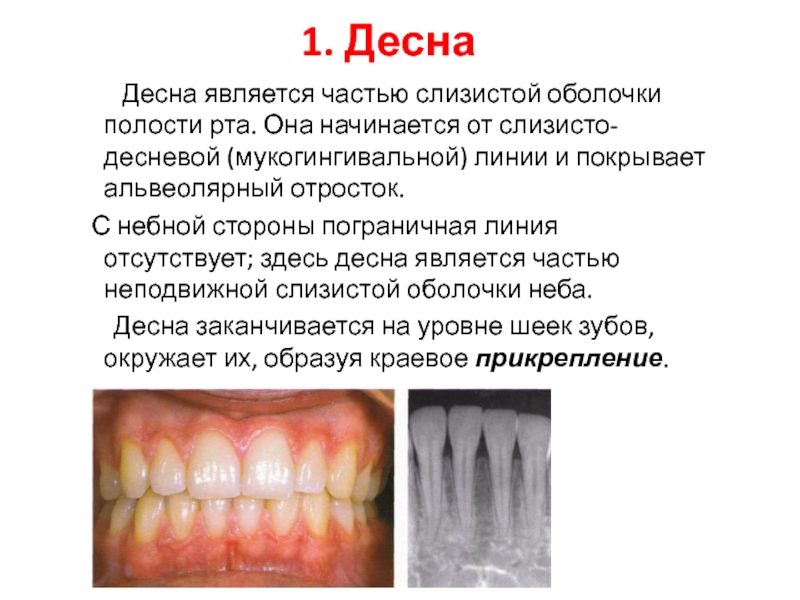
Слайд 41. Десна
Десна является частью слизистой оболочки
полости рта. Она начинается от слизисто-десневой (мукогингивальной) линии и покрывает
альвеолярный отросток.С небной стороны пограничная линия отсутствует; здесь десна является частью неподвижной слизистой оболочки неба.
Десна заканчивается на уровне шеек зубов, окружает их, образуя краевое прикрепление.
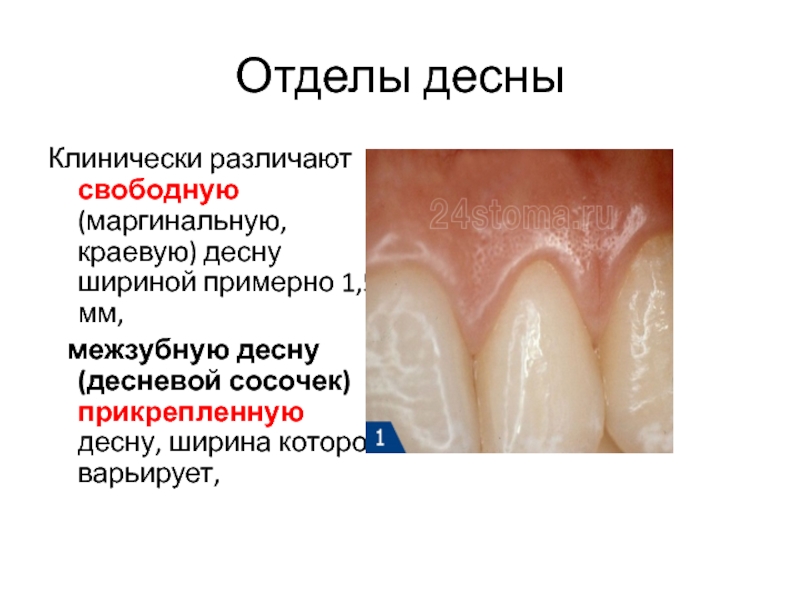
Слайд 6Отделы десны
Клинически различают свободную (маргинальную, краевую) десну шириной примерно 1,5
мм,
межзубную десну (десневой сосочек) прикрепленную десну, ширина которой
варьирует,Слайд 7Прикрепленной называется часть десны, покрывающая альвеолярный отросток.
Маргинальной обозначают часть десны,
прилежащую к шейке зуба, где вплетаются волокна циркулярной связки зуба
- маргинальный пародонт.Свободная часть десны заканчивается десневым сосочком. Он прилежит к поверхности зуба, отделяясь от нее десневым желобком.
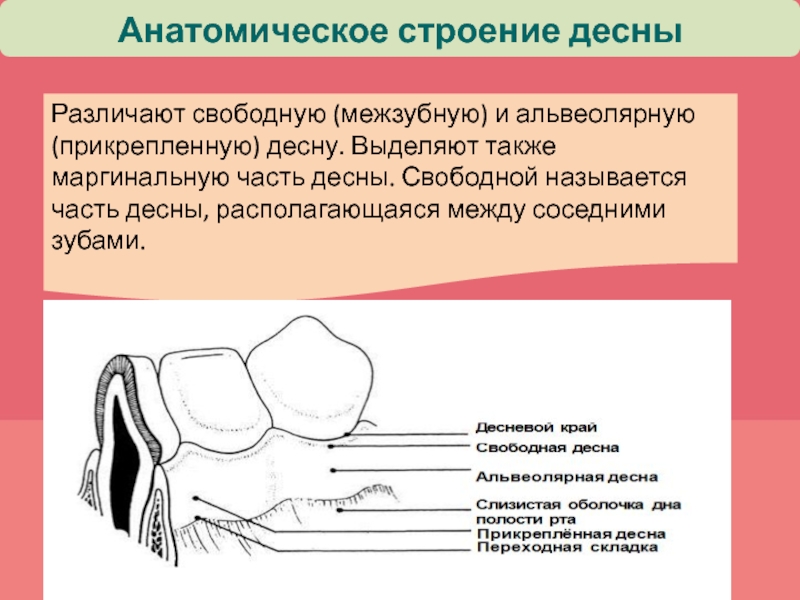
Анатомическое строение десны
Слайд 8Анатомическое строение десны
Различают свободную (межзубную) и альвеолярную (прикрепленную) десну. Выделяют
также маргинальную часть десны. Свободной называется часть десны, располагающаяся между
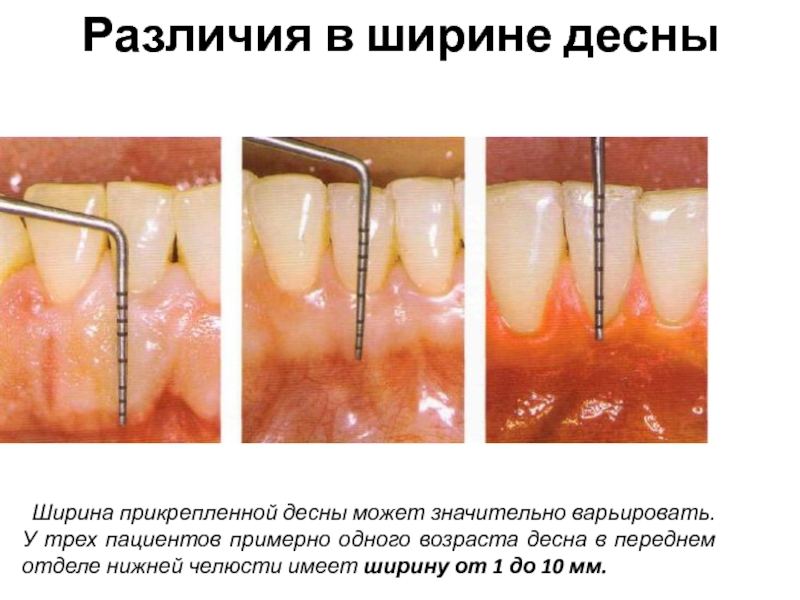
соседними зубами.Слайд 9Различия в ширине десны
Ширина прикрепленной десны может значительно варьировать. У
трех пациентов примерно одного возраста десна в переднем отделе нижней
челюсти имеет ширину от 1 до 10 мм.Слайд 10
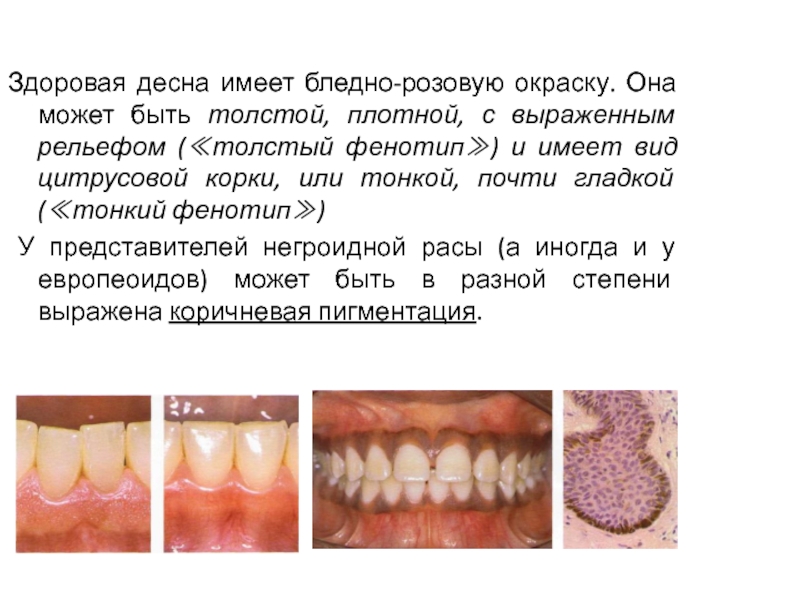
Здоровая десна имеет бледно-розовую окраску. Она может быть толстой, плотной,
с выраженным рельефом (≪толстый фенотип≫) и имеет вид цитрусовой корки,
или тонкой, почти гладкой (≪тонкий фенотип≫)У представителей негроидной расы (а иногда и у европеоидов) может быть в разной степени выражена коричневая пигментация.
Слайд 11 Строение тканей пародонта
1 - дентин
2 - эмаль
3 -
цемент
4 - прикрепленная часть десны
5 - десневая борозна
6 - свободная
часть десны7 - эпителий десневой борозны
8 - соединительный эпителий (эпителий прикреплен)
9 - круговая связка десен
10 - компактная пластинка альвеолы
11 - надкостница
12 - спонгиозная кость
13 - соединительнотканные волокна периодонта
14 - сосудисто-нервный пучок;
15 - костномозговой пространство
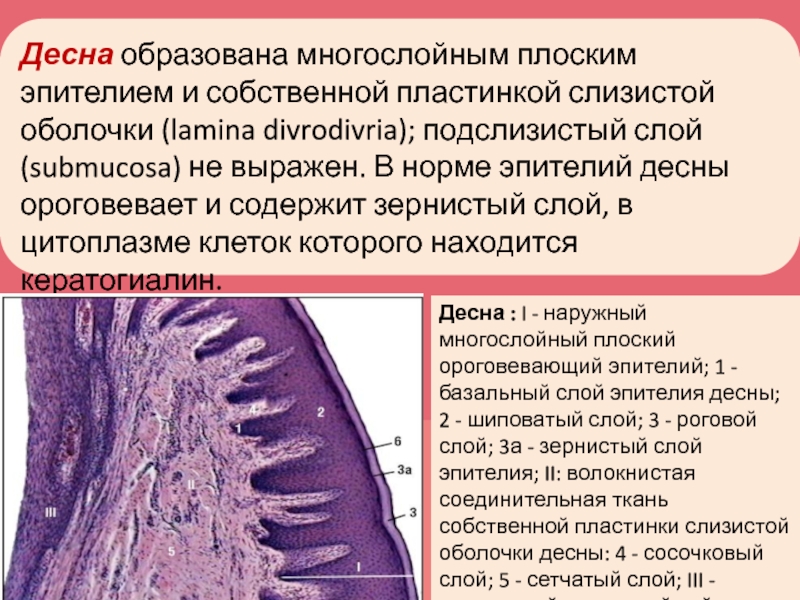
Слайд 12Десна образована многослойным плоским эпителием и собственной пластинкой слизистой оболочки
(lamina divrodivria); подслизистый слой (submucosa) не выражен. В норме эпителий
десны ороговевает и содержит зернистый слой, в цитоплазме клеток которого находится кератогиалин.Десна : I - наружный многослойный плоский ороговевающий эпителий; 1 - базальный слой эпителия десны; 2 - шиповатый слой; 3 - роговой слой; 3а - зернистый слой эпителия; II: волокнистая соединительная ткань собственной пластинки слизистой оболочки десны: 4 - сосочковый слой; 5 - сетчатый слой; III - внутренний многослойный неороговевающий эпителий
Слайд 15Цемент корня зуба
Цемент (cementum) — твердая обызвествленная ткань зуба —
покрывает дентин корня на всем его протяжении, начиная от шейки
зуба, где его толщина наименьша я (20—50 мкм) и до вершины корня, где он достигает наибольшей толшины (100—1500 мкм и больше), особенно в молярах.Различают бесклеточный и клеточный.
Бесклеточный цемент не содержит клеток, имеет нечеткую границу с дентином (в отличие от клеточного), близко расположенные линии роста. В большинстве зубов бесклеточный цемент покрывает шейку и поверхности корней верхней части зубов. Клеточный цемент располагается на апикальной части корней зубов, а также в бифуркации у многокорневых зубов, непосредственно покрывая дентин или располагаясь поверх бесклеточного цемента.
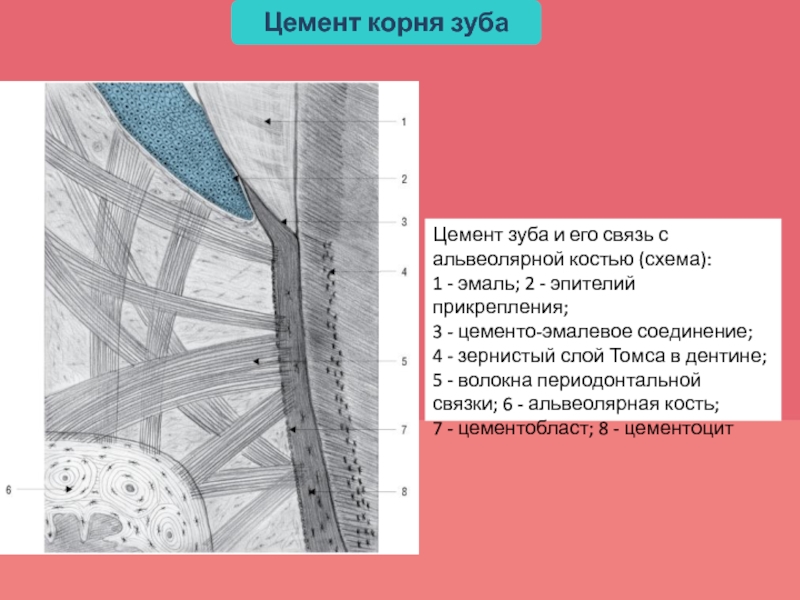
Слайд 16Цемент зуба и его связь с альвеолярной костью (схема):
1
- эмаль; 2 - эпителий прикрепления;
3 - цементо-эмалевое соединение;
4 - зернистый слой Томса в дентине;
5 - волокна периодонтальной
связки; 6 - альвеолярная кость;
7 - цементобласт; 8 - цементоцит
Цемент корня зуба
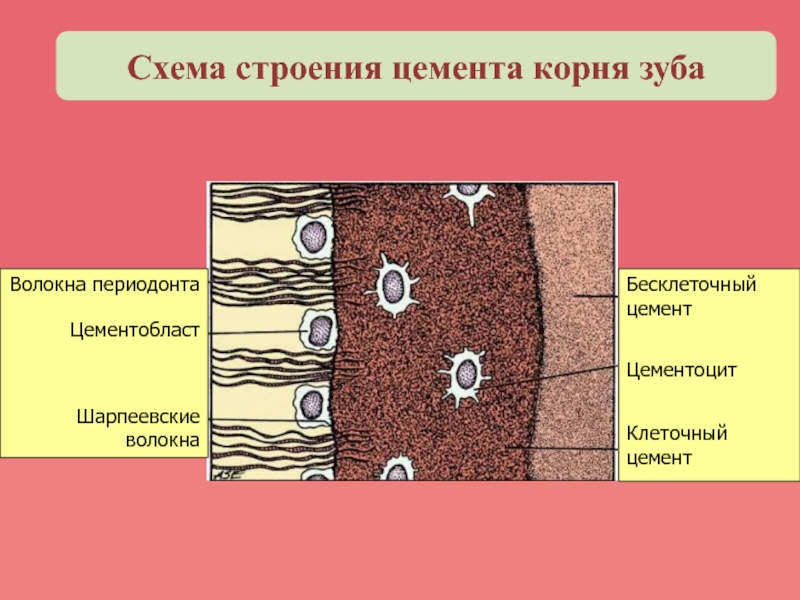
Слайд 17Бесклеточный цемент
Цементоцит
Клеточный цемент
Волокна периодонта
Цементобласт
Шарпеевские волокна
Схема строения цемента корня зуба
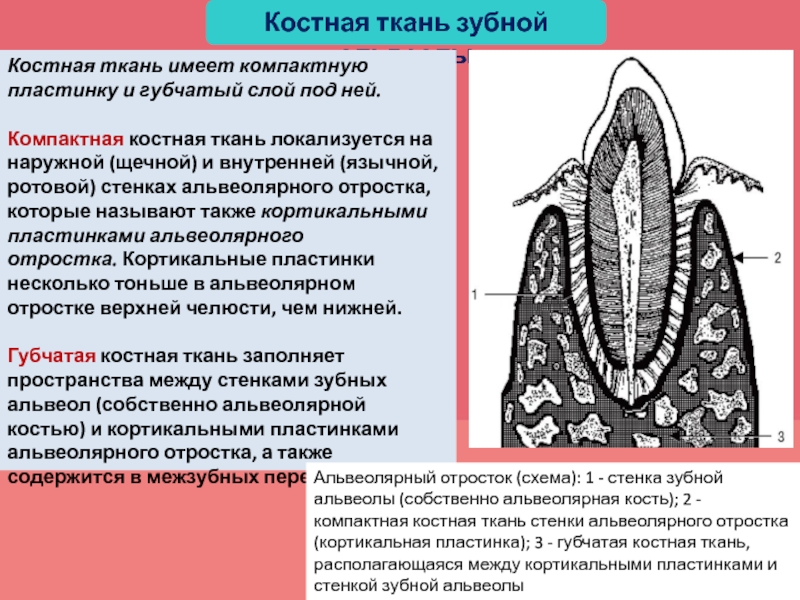
Слайд 18Костная ткань зубной альвеолы
Костная ткань имеет компактную пластинку и губчатый
слой под ней.
Компактная костная ткань локализуется на наружной (щечной) и
внутренней (язычной, ротовой) стенках альвеолярного отростка, которые называют также кортикальными пластинками альвеолярного отростка. Кортикальные пластинки несколько тоньше в альвеолярном отростке верхней челюсти, чем нижней.Губчатая костная ткань заполняет пространства между стенками зубных альвеол (собственно альвеолярной костью) и кортикальными пластинками альвеолярного отростка, а также содержится в межзубных перегородках.
Альвеолярный отросток (схема): 1 - стенка зубной альвеолы (собственно альвеолярная кость); 2 - компактная костная ткань стенки альвеолярного отростка (кортикальная пластинка); 3 - губчатая костная ткань, располагающаяся между кортикальными пластинками и стенкой зубной альвеолы
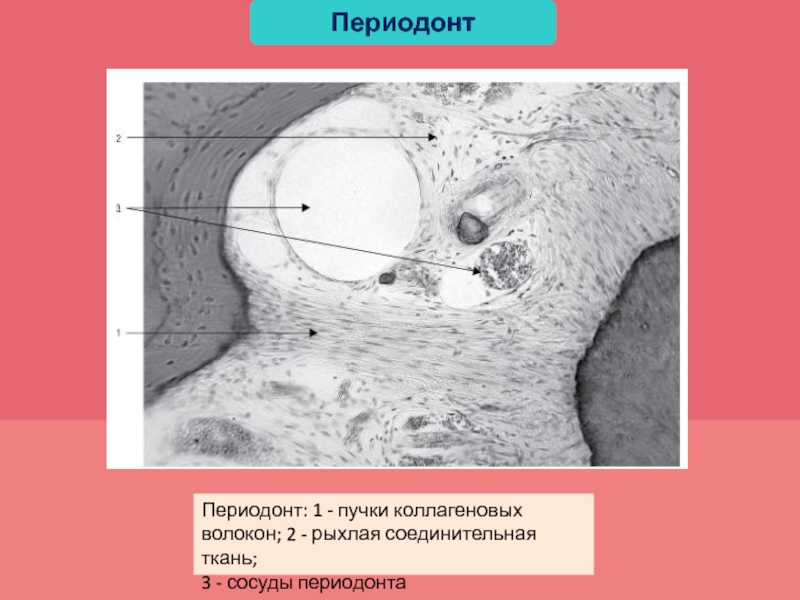
Слайд 19Периодонт (periodontium) связка, удерживающая корень зуба в костной альвеоле. Периодонт состоит
из большого количества толстых пучков коллагеновых волокон, располагающихся в щелевидном
периодонтальном пространстве. Ширина составляет в среднем 0,2-0,3 мм, но может сокращаться (при отсутствии функциональной нагрузки) или увеличиваться (при сильных окклюзионных нагрузках на зуб).В промежутках между пучками коллагеновых волокон плотной соединительной ткани в периодонте имеются прослойки рыхлой соединительной ткани.
В рыхлой соединительной ткани наряду с кровеносными и лимфатическими сосудами, нервными элементами могут располагаться эпителиальные остатки, или островки Малассе (fragmentum epitheliale).
Клеточный состав периодонта включает фибробласты, цементобласты, остеобласты, макрофаги, тучные клетки, лейкоциты, остеокласты.
Периодонт
Слайд 20Периодонт: 1 - пучки коллагеновых волокон; 2 - рыхлая соединительная
ткань;
3 - сосуды периодонта
Периодонт
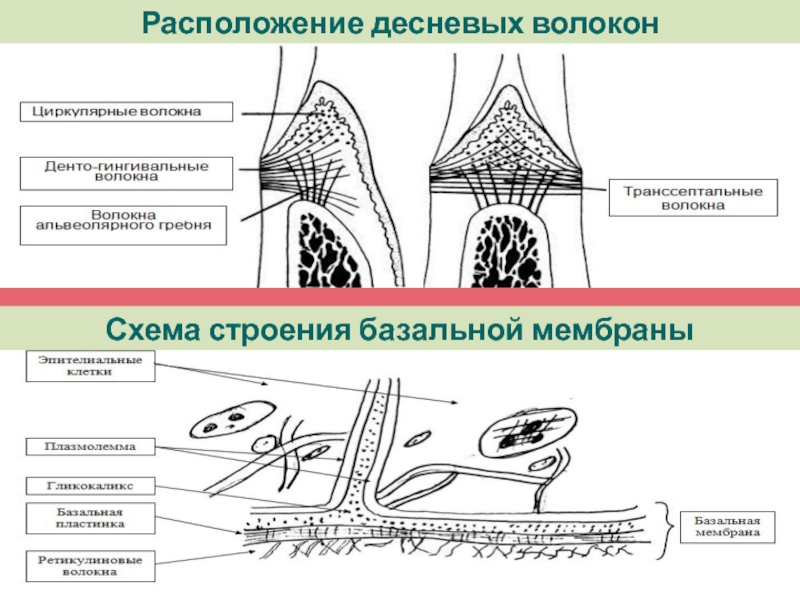
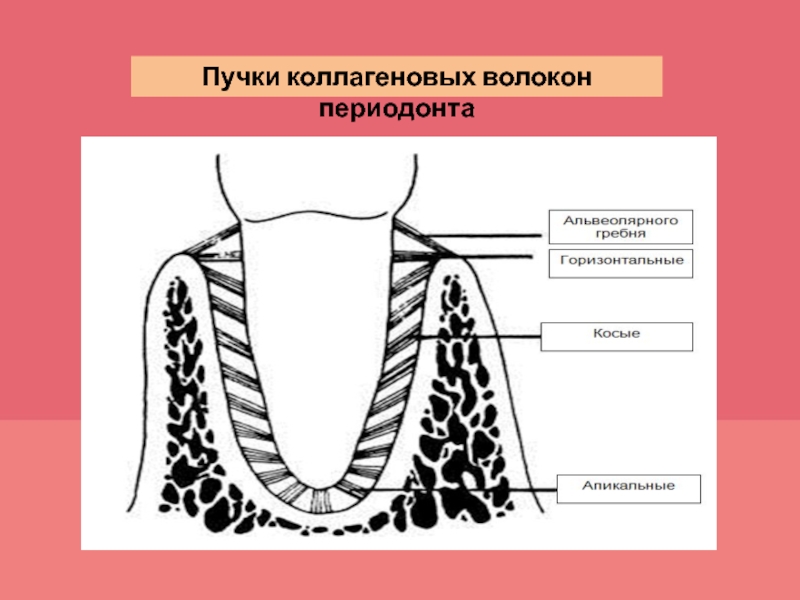
Слайд 21По расположению участков прикрепления и направлению пучков коллагеновых волокон выделяют
следующие их группы:
1) волокна альвеолярного гребня - связывают шеечную поверхность зуба с
гребнем альвеолярной кости;2) горизонтальные волокна - проходят горизонтально (под прямым углом к поверхности корня зуба и альвеолярной кости), образуют циркулярную связку вместе с транссептальными волокнами, связывающими соседние зубы;
3) косые волокна - связывают корень с альвеолярной костью;
4) апикальные волокна - расходятся перпендикулярно от апикальной части корня ко дну альвеолы;
5) межкорневые волокна - связывают корень в области бифуркации с гребнем межкорневой перегородки.
Периодонт
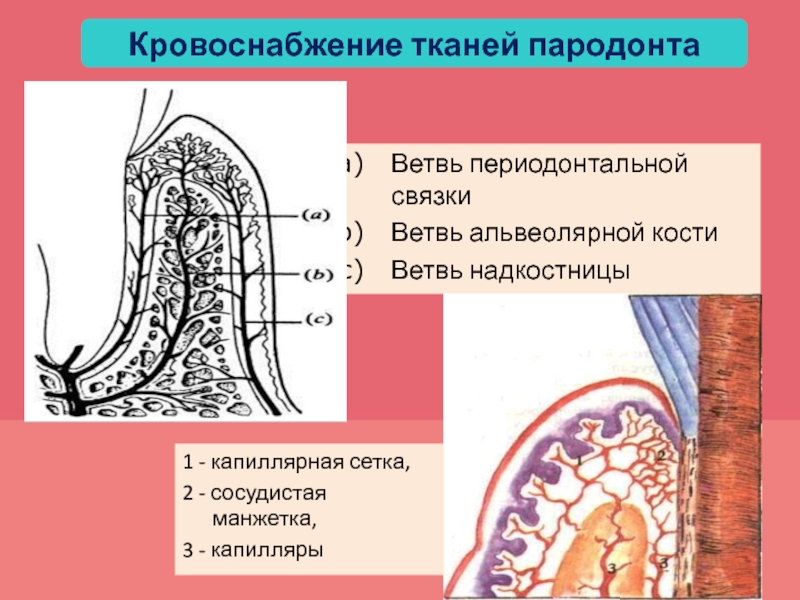
Слайд 23Кровоснабжение тканей пародонта
Ветвь периодонтальной связки
Ветвь альвеолярной кости
Ветвь надкостницы
1 - капиллярная
сетка,
2 - сосудистая манжетка,
3 - капилляры
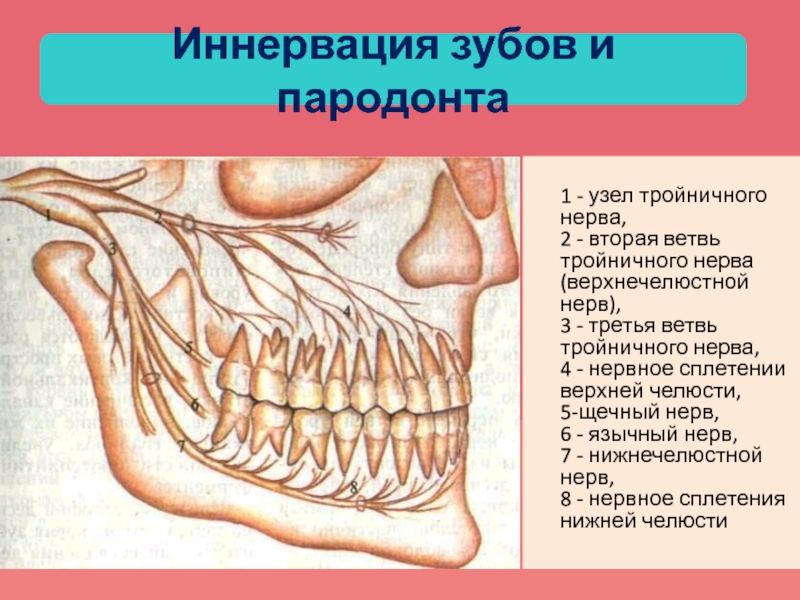
Слайд 24Иннервация зубов и пародонта
1
- узел тройничного нерва, 2 - вторая ветвь тройничного нерва (верхнечелюстной
нерв), 3 - третья ветвь тройничного нерва, 4 - нервное сплетении верхней челюсти, 5-щечный нерв, 6 - язычный нерв, 7 - нижнечелюстной нерв, 8 - нервное сплетения нижней челюстиСлайд 25Функции пародонта
Барьерная функция
трофическая функция
рефлекторная регуляция
Пластическая функция
Опорно-удерживающая функция
амортизирующая функция
Слайд 26Классификация заболевания пародонта
І Гингивит - воспаление десен, обусловленное неблагоприятным воздействием
местных и общих факторов, имеет клиническое течение без нарушения целостности
зубо-десневого соединения. 1. Форма: катаральный, язвенный, гипертрофический. 2. Тяжесть процесса: легкая, средняя, тяжелая 3. Течение острое, хроническое,обострение хронического. 4. Распространенность процесса: локализованный, генерализованныйСлайд 27II. Пародонтит - воспаление тканей пародонта, которое характеризуются прогрессивной деструкцией
тканей пародонта и кости альвеолярного отростка челюстей. 1. Тяжесть процесса: легкая,
средняя, тяжелая. 2. Течение: острый, хронический, обострение (в том числе и абсцедирующий), ремиссия. 3. Распространенность процесса: локализованный, генерализованный.Классификация заболевания пародонта
Слайд 28ІІІ. Пародонтоз - дистрофическое поражение пародонта. 1. Тяжесть процесса: легкая, средняя,
тяжелая.
2. Течение: хроническое, ремиссия.
3. Распространенность процесса: генерализованный.
IV.Идиопатичиские заболевания с прогрессивным
лизисом тканей пародонта (синдром Папилльон-Лефевра, Гистиоцитоз X, гаммаглобулинемия, сахарный диабет (некомпенсированый) и др.).
V.Пародонтомы - опухоли и опухолевидные процессы в пародонте.Классификация заболевания пародонта
Слайд 29Этиология заболевания пародонта
Местные факторы:
чрезмерное употребление мягкой пищи
плохая гигиена
уменьшение секреции слюны
Слайд 30Местные факторы:
аномалии преддверия полости рта
нависающие края пломб
аномалии
аномалии расположения зубов
Этиология заболевания пародонта
Слайд 31Местные факторы:
механическое повреждение
химические и физические травмы
ошибки при ортопедическом и
при ортодонтическом лечении
наличие ортодонтических аппаратов
Этиология заболевания пародонта
Слайд 32Общие факторы риска:
Эндокринные заболевания (Сахарный диабет , например)
Нарушение обмена
веществ
Гиповитаминозы
Заболевания ЖКТ
Заболевания сердечно-сосудистой системы (атеросклероз, например)
Соматические заболевания,
снижающие общую резистентность.Этиология заболевания пародонта
Слайд 35При расспросе больного необходимо получить сведения о том, когда впервые
возникли жалобы, с чем связывает больной их возникнове ние,
как они изменялись, какое лечение проводи лось и каким был результат леченияОсновные жалобы:
кровоточивость десны;
изменение цвета десны,
ее увеличение или
припухлость;
боль в десне;
повышенная чувствительность зубов;
обнажение корней зубов;
подвижность зубов;
зубной камень и выделение гноя; — неприятный запах изо рта.
Слайд 36История жизни больного — перечисление перенесенных заболеваний, травм и операций;
лекарс твенные препараты, которые больной принимае т постоянно (или в
настоящее время); сведения о не переносимости лекарственных средств и выяснение симптомов такой непереносимости; условия жизни, вредные привычки, иные особенности жизни боль ного, которые могут повлиять на клиническую кар тину болезни и её лечение.Слайд 37ВНЕШНИЙ ОСМОТР
Общий вид больного, его поведение .
2. Цвет
кожных покровов
3. Пропорци и лица (конфигурация , симметрия; соотношение
отделов лица)4. Выраженность мимических кожных складок
5. Элементы поражения кожного покрова
6. Красная кайма губ
7. Пальпация контуров лицевого скелета
8. Пальпаци я точе к выхода ветвей тройнич ного нерва
9. Пальпация кожного покрова головы и шеи
10. Пальпация мимических и жевательных мышц
11. Пальпаци я регионарных лимфатически х узлов
12. Пальпаци я суставной головки височно - нижнечелюстного сустава
13. Визуальная оценка свободы открывания рта
14. Оценка движений нижней челюсти при открывании рта
Слайд 42
ОПРЕДЕЛЕНИЕ СООТНОШЕНИЯ ОТДЕЛОВ ДЕСНЫ
Нормальное соотношение отделов десны — состояние,
при котором размер прикрепленной части десны больше размера свободной десны.
Свободная десна < прикрепленной
Узкая зона прикрепленной десны — состояние, при котором размер прикрепленной десны равен размеру свободной десны или меньше его.
Свободная десна > прикрепленной
Слайд 43ОПРЕДЕЛЕНИЕ СООТНОШЕНИЯ ОТДЕЛОВ ДЕСНЫ
1. Проведите условную линию вдоль оси
зуба
2. Найдите точку пересечения края десны с линией, проведенной по
оси зуба. 3. Найдите точку пересечения десневого желобка с осью зуба.
4. Найдите точку пересечения слизисто-десневой границы с линией, проведенной по оси зуба.
5. Сравните размер отрезков на линии, проведенной по оси зуба.
6. Отрезок, расположенный от края десны до десневого желобка — это условный размер свободной десны.
7. Отрезок, расположенный от десневого желобка до слизисто-десневой границы — это условный размер прикрепленной десны.
Слайд 44ОПРЕДЕЛЕНИЕ УРОВНЯ ПРИКРЕПЛЕНИЯ УЗДЕЧКИ ГУБЫ
(ТЯЖА СЛИЗИСТОЙ ОБОЛОЧКИ)
1. Проведите условные
линии вдоль оси двух зубов, ограничивающих уздечку губы .
2. Определите
размер свободной десны у этих зубов. 3. Проведите условную линию, которая соединит точки пересечения продольной оси этих зубов с десневыми желобками.
4. Найдите место прикрепления уздечки (тяжа).
5. Сравните расстояние от места прикрепления уздечки до линии, соединившей десневые желобки, с размером свободной десны.
6. Если это расстояние больше, чем размер свободной десны (смотри определение отделов десны), то уздечка или тяж не требуют коррекции.
7. Если это расстояние меньше или равно размеру свободной десны, то место прикрепления уздечки (тяжа) необходимо перенести апикальнее.
Слайд 45Нормальное прикрепление уздечки губы — состояние, при котором место прикрепления
уздечки (тяжа) расположено апикально от линии, соединяющей точки пересечения десневого
желобка с продольной осью зубов, ограничивающих уздечку или тяж, на расстоянии большем, чем размер свободной десны у этих зубов.Слайд 50ОПРЕДЕЛЕНИЕ ПОТЕРИ ПАРОДОНТАЛЬНОГО ПРИКРЕПЛЕНИЯ
Потеря пародонтального прикрепления — клинический термин, характеризующий
разрушение или утрату соединительнотканого прикрепления зуба. Она соответствует измерению, проведенному
по длинной оси зуба на расстоянии от цементо-эмале- вого соединения до апикальной границы деструкции пародонта (рис.90). Выражается в миллиметрах (мм). Пародонтальное прикрепление сохранено (не утрачено), если:
обнажения корня зуба нет, а вертикальное зондирование пародонта дает измерение меньше 3 мм — клиническая десневая борозда;
обнажения корня нет, десна скрывает корон- ковую часть зуба, вертикальное зондирование выявляет клинический карман, глубина которого равна размеру перекрытия коронки зуба десной — гипертрофия десны — «ложный карман».
Слайд 51ОПРЕДЕЛЕНИЕ ПОТЕРИ ПАРОДОНТАЛЬНОГО ПРИКРЕПЛЕНИЯ
Для определения потери пародонтального прикрепления:
1. выполните
вертикальное зондирование пародонта с целью выявления симптома «клинический карман» в
области интересующего зуба;2. Зафиксируйте в амбулаторную карту результат полученного измерения;
3. Убедитесь в отсутствии клинического симптома «ложный карман»;
4. Определите локализацию цементо-эмалевой границы;
5. Проверьте симптом «обнажение корня зуба»;
Слайд 53ИНДЕКСНАЯ ОЦЕНКА ГИГИЕНЫ РТА И СОСТОЯНИЯ ПАРОДОНТА
Индексы гигиены (OHI-S
и API)
Индекс Грина-Вермиллиона (Green, Vermillion, 1964).
Исследование щечной поверхности 16
и 26, губной поверхности 11 и 31, язычную поверхность 36 и 46, перемещая кончик зонда от режущего края в
направлении десны.
Зубной налёт:
0 - отсутствие налёта,
1 - налёт менее 1/3 поверхности коронки зуба,
2 - налёт от 1/3 до 2/3 поверхности коронки зуба,
3 - налёт более 2/3 поверхности коронки зуба.
Зубной камень:
0- отсутствие зубного камня,
1- наддесневой зубной камень покрывает менее 1/3 коронки зуба,
2- наддесневой зубной камень покрывает от1/3 до 2/3 коронки зуба,
3- наддесневой зубной камень ппокрывает 2/3 коронки зуба , поддесневой зубной камень окружает пришеечную часть зуба.
OHI-S = (Sзн + Sзк)/n
n – количество зубов, зн – зубной налет, зк – зубной камень.
Оценка результатов:
0-0.6 – хороший уровень гигиены,
0.7-1.6 – удовлетворительный,
1.7-2.5 – неудовлетворительный
Слайд 54Индекс зубного налета (API)
Оценку зубного налета на аппроксимальных участках по
индексу API проводят на оральных поверхностях I и III квадрантов
и вестибулярных поверхностях II и IV квадрантов.С помощью зонда или окрашивания определяют налет в межзубных промежутках.
0 баллов – налёта нет,
1 балл - налет есть.
API=(Сумма баллов)/(Число зубов) х 100%.
>25 % — гигиена полости рта оптимальная;
• 25—39% — гигиена полости рта удовлетворительная
• 40—69% — гигиена полости рта неудовлетворительная,
• 70—100%— недопустимая гигиена полости рта.
Слайд 55Пародонтальные индексы (РМА, Индекс PI, индекс кровоточивости десневой борозды и
межзубных сосочков SBI)
Папиллярно-маргинально-альвеолярный индекс (РМА)
Оценивают состояние десны у каждого зуба
визуально по интенсивности гиперемии или после применения раствора Шиллера-Писарева по интенсивности окраски десны.Оценка:
1 балл — воспаление только десневого сосочка;
2 балла — воспаление десневого края;
3 балла — воспаление альвеолярной (прикреп
ленной) десны.
Формула:
ПМА= (сумма баллов / 3 х число зубов у пациента) х 100%
Оценочные критерии индекса РМА:
30% и менее — легкая степень тяжести гингивита;
31—60 % — средняя степень тяжести;
61% и выше— тяжелая степень.
Слайд 56Индекс кровоточивости десневой борозды (SBI)
пародонтальным зондом проводят вертикальное зондирование
десневой борозды, определяют симптом кровоточивости в межзубных промежутках для двух
рядом стоящих зубов: в квадрантах I и III с вестибулярной стороны, в квадрантах II и IV — с оральной стороны.Система балльных оценок:
0 баллов — кровоточивости в межзубном промежутке нет; 1 балл —
кровоточивость межзубном промежутке есть.
SBI = (сумма баллов / число зубов у пациента) х 100 %
Критерии оценки:
до 10% — допустимый уровень индекса
более 10% — необходимы терапевтические мероприятия.
Пародонтальные индексы (РМА, Индекс PI, индекс кровоточивости десневой борозды и межзубных сосочков SBI)
Слайд 57Пародонтальные индексы (РМА, Индекс PI, индекс кровоточивости десневой борозды и
межзубных сосочков SBI)
Пародонтальный индекс (ПИ, PI) осматривают все зубы, кроме
третьихмоляров, оценивают состояние пародонта вокруг каждого зуба в баллахот 0 до 8. При определении индекса обязательно учитывают данные рентгенологического исследования.
Оценка:
О баллов — признаков воспаления нет, рентгенологическая картина соответствует норме;
1 балл — легкое воспаление десны, не окружающее зуб циркулярно, рентгенологическая картина без изменений;
2 балла — гингивит вокруг шейки зуба, но зубодесневое соединение не нарушено, рентгенологическая картина без изменений;
4 балла — пародонтальный карман, на рентгенограмме резорбция вершин межальвеолярных перегородок;
6 баллов — пародонтальный карман, жевательная функция не нарушена, зуб не смещен, на рентгенограмме определяется резорбция костной ткани межальвеолярной перегородки до ½ длины корня;
8 баллов — деструкция тканей пародонта с потерей жевательной функции, зуб подвижен, может быть смещен, на рентгенограмме определяются резорбция межальвеолярной кости более 1/2 длины
корня, костный карман.
Слайд 58Формула:
ПИ = сумма баллов всех зубов / число зубов пациента.
Критерии
оценки;
0,0 — 0,1 норма здоровья
0,2 — 3,0 гингивит
3,1—8.0 пародонтит
Пародонтальный индекс
(ПИ, PI) Пародонтальные индексы (РМА, Индекс PI, индекс кровоточивости десневой борозды и межзубных сосочков SBI)
Слайд 59Функциональные пробы
Проба Шиллера- Писарева
Проба Шиллера–Писарева основана на выявлении гликогена в
десне. В зависимости от интенсивности воспаления окраска десен при смазывании
видоизмененным раствором Шиллера-Писарева меняется от светло-коричневого до темно-бурого цвета.окрашивание десны в темно-бурый цвет –положительная проба.
Слайд 60Проба Кулаженко
Определение стойкости капилляров десны
Этот метод основан на исследовании
проницаемости кровеносных сосудов и устойчивости капилляров к дозированному вакууму. Исследование
проводится путем наложения ответвления аппарата на десну и снижения давления примерно до 20-40 мм рт. ст. В результате этого на десне образуется синяк – небольшая гематома.Определение стойкости капилляров десны основано на изменении времени образования гематомы на десне при постоянных параметрах диаметра вакуумного наконечника и отрицательного давления. Гематомы на слизистой оболочке во фронтальном отделе альвеолярного отростка верхней челюсти в норме возникают за 50—60 с, в других отделах — за большее время. При болезнях пародонта время образования гематом уменьшается в 2—5 раз и более.
Слайд 61Проба Олдрича (волдырная проба).
Применяют для определения гидрофильности тканей и скрытого
отечного состояния слизистой оболочки рта. Методика основывается на различиях в
скорости рассасывания изотонического раствора хлорида натрия, введенного в ткань. Раствор (0,2 мл) вводят тонкой иглой под эпителий слизистой оболочки нижней губы, щеки или десны до образования прозрачного пузырька, который в норме рассасывается через 50—60 мин. Ускоренное рассасывание (менее чем через 25 мин) свидетельствует о повышенной гидрофильности тканей. Рассасывание пузырька более чем за 1ч указывает на пониженную гидрофильность.Слайд 62Проба Ясиновского
Проводят для оценки эмиграции лейкоцитов через слизистую оболочку рта
и количества слущенного эпителия. Пациент в течение 5 мин прополаскивает
рот 50 мл изотонического раствора хлорида натрия. После 5-минутного перерыва ему предлагают прополоскать рот 15 мл того же раствора и смыв собирают в пробирку.На предметном стекле перемешивают 1 каплю смыва и 1 каплю 1 % раствора эозина натрия в изотоническом растворе хлорида натрия и покрывают стеклом. В световом микроскопе с увеличением объектива 20 подсчитывают (в процентах) число окрашенных (розовых) и неокрашенных (зеленоватых) лейкоцитов. Клетки с сохранившейся мембраной (живые) не пропускают краситель, поэтому остаются неокрашенными. Число таких клеток составляет показатель жизнеспособности лейкоцитов.
У здоровых людей с интакными пародонтом и слизистой оболочкой рта абсолютное количество лейкоцитов (АКЛ) в смывной жидкости составляет от 80 - 120 в 1 мкл, а содержания мёртвых лейкоцитов (ПМЛ) – от 0 – 30%.
Слайд 63Применяют для определения насыщенности организма аскорбиновой кислотой. Пробу Роттера проводят
внутрикожно на внутренней стороне предплечья. Языковая проба: на высушенную слизистую
оболочку спинки языка инъекционной иглой диаметром 0,2 мм наносят 1 каплю 0,06 % раствора краски Тильманса. Исчезновение окрашенного пятна более чем за 10 минут свидетельствует о дефиците аскорбиновой кислотыПроба Роттера.
Слайд 64Рентгенологическое исследование
Рентгенологический метод позволяет определить наличие, характер, степень и
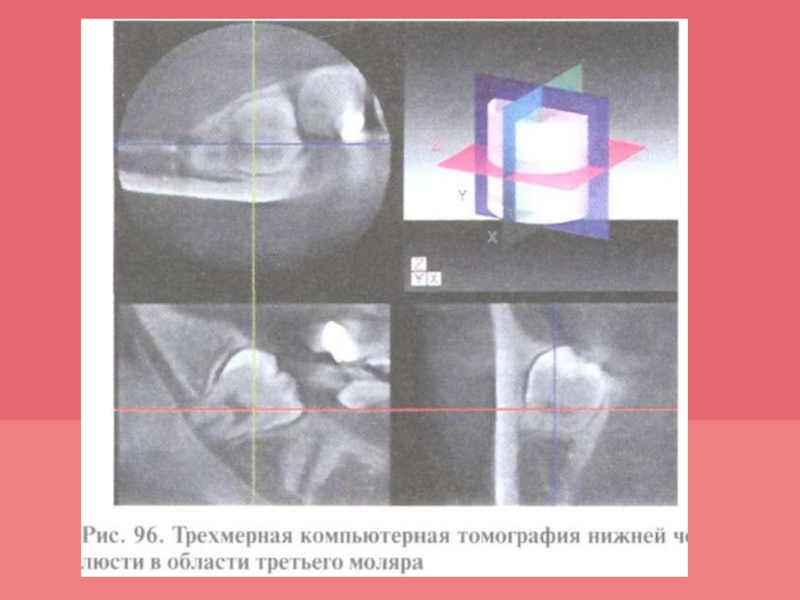
распространенность патологических изменений в костной ткани челюстей, провести дифференциальную диагностику
болезней пародонта. Для диагностики изменений пародонта оценивают внутриротовые контактные и интерпроксимальные рентгенограммы; внеротовые — панорамные рентгенограммы и ортопантомограмму, а также проводят трехмерное томографическое исследование.Слайд 68Микробиологическое исследование
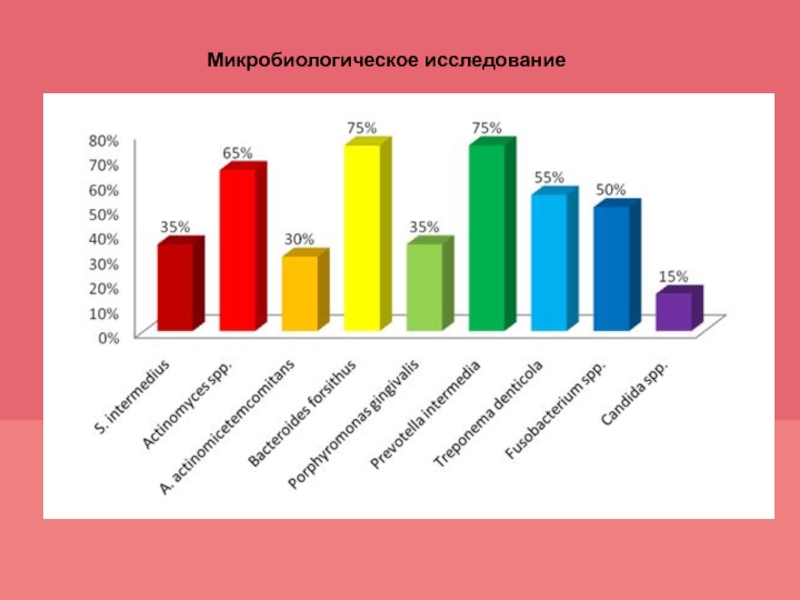
Микробиологическое исследование служит для выявления пародонтопатогенных бактерий, отличающихся от
других адгезивными, инвазивными и токсическими свойствами по отношению к тканям
пародонта, а также для определения чувствительности микрофлоры к антибиотикам. Для бактериологического исследования с использованием анаэробного культивирования применяют десневую жидкость или экссудат пародонтального кармана.Перед взятием материала полость рта промывают теплой водой, поверхность языка очищают марлевым тампоном. Материал берут из глубины пародонтального кармана и помещают в питательную среду.
Слайд 70Исследование количества десневой жидкости
Десневую жидкость (ДЖ) определяют путем взвешивания на
торсионных весах полосок фильтровальной бумаги после того, как они в
течение 3 мин находились в десневом или па-родонтальном кармане. ДЖ берут у 6 зубов (16, 21, 24, 31, 36, 44) и рассчитывают индекс десневой жидкости (ИДЖ) по формуле:ИДЖ= Сумма показ-ей кол-ва ДЖ/кол-во исследуемых карманов
ИДЖ= 5,2/11=0,47
Масса пропитанной ДЖ фильтровальной бумаги составляет:
- в норме 0—0,1 мг,
- при хроническом катаральном гингивите — 0,1—0,3 мг,
- при пародонтите — 0,3 мг и более.
Функциональные методы
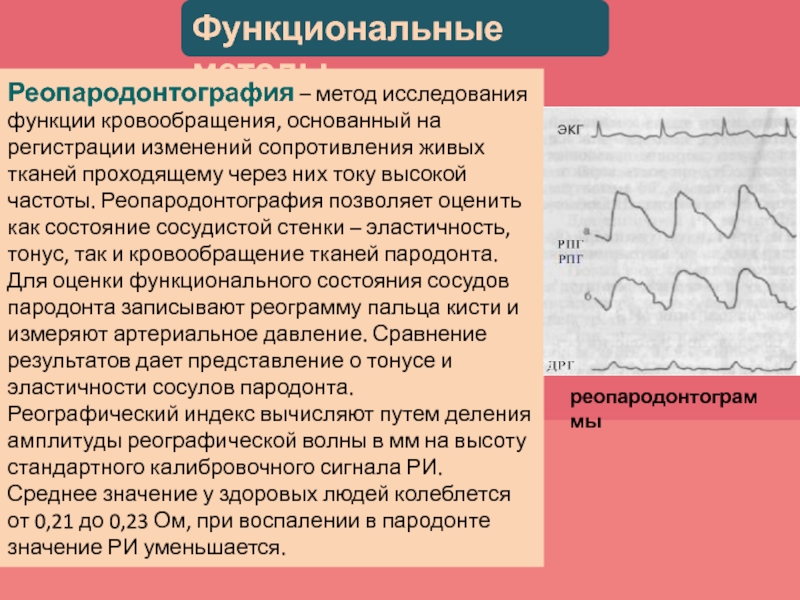
Слайд 71Реопародонтография – метод исследования функции кровообращения, основанный на регистрации изменений
сопротивления живых тканей проходящему через них току высокой частоты. Реопародонтография
позволяет оценить как состояние сосудистой стенки – эластичность, тонус, так и кровообращение тканей пародонта.Для оценки функционального состояния сосудов пародонта записывают реограмму пальца кисти и измеряют артериальное давление. Сравнение результатов дает представление о тонусе и эластичности сосулов пародонта.
Реографический индекс вычисляют путем деления амплитуды реографической волны в мм на высоту стандартного калибровочного сигнала РИ.
Среднее значение у здоровых людей колеблется от 0,21 до 0,23 Ом, при воспалении в пародонте значение РИ уменьшается.
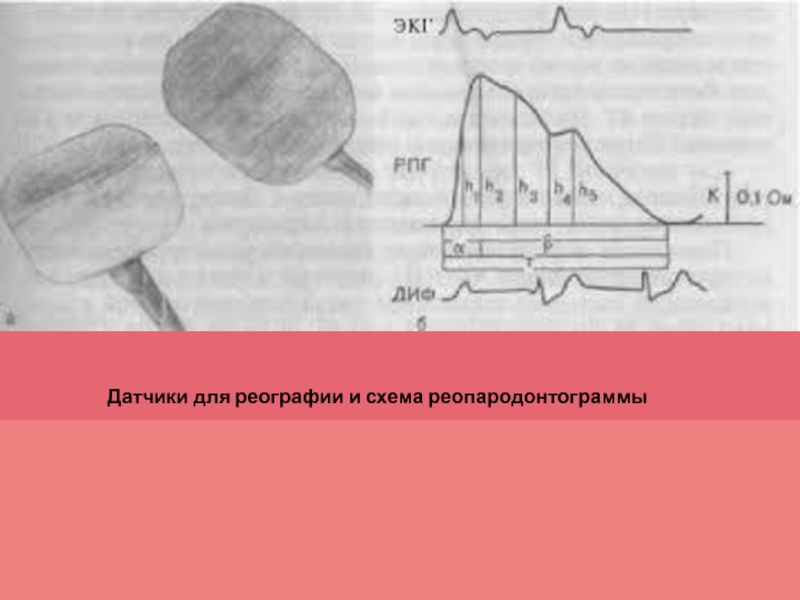
Функциональные методы
реопародонтограммы
Слайд 73Фотоплетизмография. При прохождении через ткани пародонта мощного светового потока можно
зарегистрировать пульсовые колебания их оптической плотности, графическая запись которых называется
фотопародонтограммами (ФПГ).Визуально конфигурации ФПГ полностью идентичны РПГ. Отличие заключено лишь в объеме исследуемых тканей: при фотопародонтографии он ограничен областью одного зуба, так как световой поток в фотодатчике имеет диаметр 3 мм. Физиологическая интерпретация и числовая оценка ФПГ полностью идентичны ПГ.
Функциональные методы
Слайд 74Функциональные методы
Полярография. Полярография основана на том, что при прохождении срез
ткани пародонта постоянного электрического тока напряжением 0.6-0.8 В тканях десны
на катоде, который представляет собой открытый платиновый электрод с рабочей поверхностью 0.3 мм, происходит концентрация молекул кислорода и поляризация катода. Оценка рО2 производится в мм. рт.ст. В норме оно равно 40,2 – 51,2 мм. рт.ст., в зависимости от возраста. Снижение уровня рО2 свидетельствует о гипоксии тканей, которая имеет место в норме у пожилых людей и при заболеваниях пародонта.Слайд 75Эхоостеометрия. Эхоостеометрия основана на измерении звукопроводимости
костной ткани, которая зависит от
ее плотности. Регистрируют время (мкс) прохождения ультразвукового импульса по кости
нижней челюсти, т.к. ее тело имеет необходимый прямолинейный участок, протяженность которого должна быть не менее 4 см (от этого зависит точность и воспроизводимость результатов измерения). Эта скорость будет тем больше, чем меньше пористость и плотнее костная структура, чем выше ее модуль упругости и больше в ней минеральных компонентов. С развитием остеопороза показатель эхоостеометрии возрастает.Функциональные методы
Слайд 76 Этиотропная терапия.
1. устранение микробного налета, предупреждение его образования;
2. удаление
назубных минерализованных отложений;
3. пломбирование кариозных полостей с восстановлением контактных пунктов;
4.
выравнивание окклюзионной поверхности зубов, путем избирательного пришлифовывания; 5. устранение функциональной перегрузки отдельных групп зубов при наличии некачественных ортопедических конструкций;
6. устранение вредных привычек, аномалий положений зубов и прикуса;
7. лечение соответствующими специалистами имеющихся заболеваний.
Принципы лечения заболеваний пародонта.
Слайд 77Патогенетическая терапия.
воздействие на сосуды микроциркуляторного русла,
удучшение обменных процессов;
ингибирование
лизосомальных ферментов;
снижение активности БАВ;
снижение отека, экссудата,
нормализация сосудисто-тканевой проницаемости;воздействие на патогенетический процесс в костной ткани альвеолярного отростка с целью стимуляции репаративного остеогенеза;
устранение симптомов заболевания, так как некоторые из них в развитии и прогрессировании заболевания преобретают ведущее значение:
а) лечение гингивита с учетом вида и тяжести
б) ликвидация пародонтального кармана
в) укрепление подвижных зубов
г) устранение дефектов зубных рядов.
Слайд 78Саногенетическое лечение
общеукрепляющее лечение
стимуляция коллагенообразования и остеогенеза
повышение реактивности организма
специфическая и неспецифическая
гипосенсибилизация
иммунокоррегирующая терапия.
Слайд 79Восстановительное лечение
1. режим питания – сбалансированное, рациональное питание с учетом
включения белков, витаминов. Ограничение углеводов, жиров.
2. соблюдение режима труда и
отдыха.3. гигиена полости рта
4. здоровый образ жизни, снижение экологических вредностей.