Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Шизофренія, клініка, перебіг, методи терапії
Содержание
- 1. Шизофренія, клініка, перебіг, методи терапії
- 2. Шизофренія – (від schizo – розщеплення, fren
- 3. Слайд 3
- 4. Слайд 4
- 5. Слайд 5
- 6. Епідеміологія Щорічно діагностується приблизно 1 новий
- 7. Слайд 7
- 8. ЕтіологіяГенетичний фактор. Якщо хворий один з батьків,
- 9. Слайд 9
- 10. Основний прояв шизофренії – дисоціація (розщеплення) психіки
- 11. Слайд 11
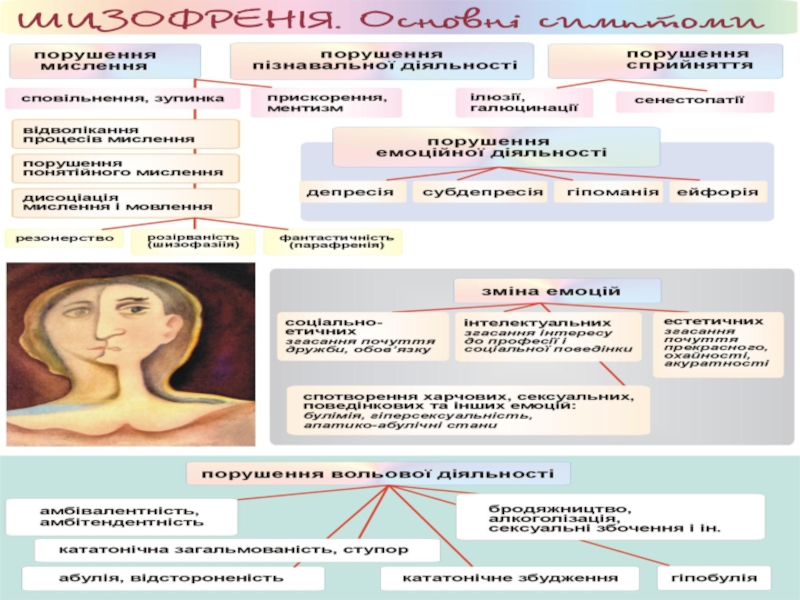
- 12. КлінікаЗа E. Bleuler виділяють дві групи симптомів:Основні
- 13. Слайд 13
- 14. Слайд 14
- 15. Другорядні симптоми: страждають усі сфери психіки.Мислення порушене
- 16. Слайд 16
- 17. Слайд 17
- 18. Діагностичні критерії МКХ – ХХоча чітких патогномонічних
- 19. Слайд 19
- 20. 2-га група:а) постійні галюцинації любої сфери, що
- 21. Слайд 21
- 22. Типи дебюту:Гострий, підгострий, поступовийТипи поступового дебюту:Тип характерологічних
- 23. Слайд 23
- 24. Форми шизофренії: Проста: починається у підлітковому і
- 25. Слайд 25
- 26. Гебефренічна: Підлітковий і юнацький вік .Початок частіше
- 27. Слайд 27
- 28. Типи перебігу:Безперервно-прогредієнтний: прогресивно наростаючі шизофренічні зміни, відсутність
- 29. Слайд 29
- 30. Типи ремісійПовна (ремісія “А”): повне зникнення продуктивної
- 31. Слайд 31
- 32. Часткова (ремісія “Д”) внутрішньолікарняне покращення зменшення гостроти
- 33. Слайд 33
- 34. Слайд 34
- 35. Типи дефектуАпато-дисоціативний, найчастіше. На тлі розщеплення єдності
- 36. Слайд 36
- 37. ЛікуванняПри загостреннях – стаціонарнеІнсуліношоковий метод: Віденський психіатр
- 38. Слайд 38
- 39. Кататонічна, гебефренічна форми:Галоперидол – див. вищеМажептил –
- 40. Слайд 40
- 41. Нові препаратиРісперідон (рісполепт) – т. 0,001;
- 42. Слайд 42
- 43. ЕкспертизаТрудова - ремісія “В” – інваліди ІІІ
- 44. Дякую за увагу
- 45. Скачать презентанцию
Шизофренія – (від schizo – розщеплення, fren – душа) – це ендогенне прогредієнтне захворювання , яке найчастіше починається у молодому віці (16-30 років) і характеризується розщепленням психічних функцій, різноманітними як основними
Слайды и текст этой презентации
Слайд 4
Історичний екскурс Німецький психіатр Kahlbaum (1828-1899) – описав симптоми кататонії. Нім.
психіатр Hecker (1843-1909) – “гебефренію”. Бельг. психіатр Morel (1809-1873) – “раннє недоумство”. Нім. вчений Kraepelin об’єднав раніше описані розлади і виділив основні форми шизофренії. Термін “шизофренія” запропонував швейцарський психіатр E. Bleuler (1911). Рос. психіатр В.Х.Кандінський, француз Клерамбо – синдром Кандінського-Клерамбо.Слайд 6 Епідеміологія Щорічно діагностується приблизно 1 новий випадок на 1000 населення. Це
стійкий показник у всьому світі і не залежить від національності
і раси. Середній вік початку хвороби складає 15-25 років для чоловіків і 25-35 років для жінок. Частота – 1,9-10 на 1000 населення. Ю.В.Попов і В.Д.Від – хворіють 1,1 % чоловіків і 1,9 % жінок.Напреєнко О.К. – поширеність складає 1-2 %. Шизофренія – саме “дороге” психічне захворювання. США ~ 2% ВНД (7 млрд $). А.Гітлер – знищив усіх душевно хворих.Слайд 8 Етіологія
Генетичний фактор. Якщо хворий один з батьків, то діти захворюють
у 15 % випадків; якщо обоє – в 40 %
.Конкордантність 1-яйцевих близнюків щодо шизофренії - 90 %, 2-яйцевих – 15 %.
Вплив мутагенних чинників (хімічних, радіаційних та ін.), інфекцій, травм голови, важких переживань.
Аутоінтоксикаційна гіпотеза
Вірусна гіпотеза
Катехоламінова (дисфункція НА і дофаміну в головному мозку).
Імунологічна гіпотеза
Психоаналітична гіпотеза Freud: “перекошений” і “розщеплений” шлюби
Слайд 10Основний прояв шизофренії – дисоціація (розщеплення) психіки може бути на
3-ох рівнях:
І рівень. Обов’язковий для всіх форм х-би – втрачається
єдність між особистістю і оточуючими і навколишнім світом.ІІ – втрачається взаємозв’язок між двома або більше сферами психіки. “Симфонічний оркестр без диригента”.
ІІІ – розщеплення всередині однієї сфери:
емоції – амбівалентність
воля - амбітендентність
Слайд 12 Клініка
За E. Bleuler виділяють дві групи симптомів:
Основні (облігатні, обов’язкові, негативні):
розщеплення, зниження енергетичного потенціалу, аутизм, збіднення емоцій, волі - апатоабулічний
синдром.Другорядні (позитивні) визначають клінічну форму шизофренії: галюцинації, маячення, кататонічні, гебефренічні та ін. прояви.
Слайд 15Другорядні симптоми: страждають усі сфери психіки.
Мислення порушене у 84 %
хворих – від нерізкого порушення конкретизації до вираженого недоумства: символіка,
зісковзування думок, затримка (шперунг), наплив (ментизм), резонерство, розірваність, маячні ідеї різного змісту.Емоції – 2 полюси: від надмірної чутливості (сенситивності) до байдужості (холодність), ненависть до батьків, емоційна тупість, амбівалентність.
Розлади нахилів і інстинктів
Воля: абулія, гіпобулія, різні види збудження
Сприймання: галюцинації, дереалізація, деперсоналізація.
Слайд 18Діагностичні критерії МКХ – Х
Хоча чітких патогномонічних симптомів шизофренії немає,
для практичних цілей доцільно всі симптоми розділити на 2-і групи:
1-ша
група:а) ехо думок, вкладання чи відчуження думок (відкритість);
б) маячення впливу, яке відноситься до рухів тіла чи кінцівок чи до думок, дій чи відчуттів;
в) слухові галюцинації, “голоси”, що коментують поведінку хворого чи обговорюють його між собою; галюцинаторні голоси із середини тіла (псевдогалюцинації);
г) стійкі маячні ідеї іншого типу, що неадекватні для даної соціальної культури (ідентифікація себе з релігійними чи політичними фігурами, заяви про надлюдські здібності – керувати погодою, спілкуватись з інопланетянами).
Достатньо 1-го чіткого симптому чи 2-х менш чітких.
Слайд 202-га група:
а) постійні галюцинації любої сфери, що супроводжуються маячними ідеями
чи постійні надцінні ідеї, що можуть з’являтись щоденно упродовж тижнів
чи навіть місяців;б) переривання мислення чи наплив думок, неологізми;
в) кататонічні симптоми (збудження, застигання, восковидна гнучкість, негативізм, мутизм, ступор);
г) “негативні” симптоми (апатія, збіднення емоцій, аутизм, зниження соціальної активності);
д) значна і послідовна зміна поведінки (втрата інтересів, бездіяльність, соціальна аутизація).
Потрібно не менше 2-х симптомів, що тривають не менше 1-го місяця. Коли менше, то – “гострий шизофреноподібний психотичний розлад”.
Слайд 22Типи дебюту:
Гострий, підгострий, поступовий
Типи поступового дебюту:
Тип характерологічних змін з антисоціальними
тенденціями, з манірно-дивацьким забарвленням,
Тип психастенічного дебюту (нав’язливості),
Тип неврастенічного (астено-іпохондричного) дебюту,
Тип
істероїдного дебюту,Тип галюцинаторно-маячного дебюту.
Типи гострого дебюту:
Маніакальноподібний
Депресивний (депресія, мутизм, відмова від їжі)
Деліріозний
Епілептиформний
Слайд 24Форми шизофренії:
Проста: починається у підлітковому і юнацькому віці, поступово.
Поступове
згасання емоційно-вольової активності, зменшення енергетичного потенціалу, аутизм, “філософська інтоксикація”, ментизм,
шперунг, гіперестезія, неадекватність емоцій, амбівалентність, емоційна тупість, ворожість до рідних.Параноїдна: юнацький і молодий вік. Початок гострий або поступовий.
Основне - маячення різного змісту, часто с-м Кандінського-Клерамбо, з часом – парафренне маячення.
Кататонічна форма – рідко тепер зустрічається. Кататонічне збудження або кататонічний ступор
Слайд 26Гебефренічна: Підлітковий і юнацький вік .
Початок частіше гострий.
Гебефренічний синдром:
Розірваність мислення,
ехолалія,
ейфорія з пустотливістю, неадекватна розв’язна поведінка, кривляння, “блазнювання”
Частіше неблагоприємний прогредієнтний
перебіг.Циркулярна (шизоафективний розлад): атипові маніакальні і депресивні фази
Фебрильна (гіпертоксична): Гіперпірексія, неправильний тип температурної кривої, затьмарення свідомості, виражена інтоксикація.
Слайд 28Типи перебігу:
Безперервно-прогредієнтний: прогресивно наростаючі шизофренічні зміни, відсутність спонтанних ремісій
Приступоподібно -прогредієнтний
(шубоподібний): гострі напади змінюються ремісіями, але дефект особистості наростає з
кожним наступним приступом.Рекурентний (приступоподібний): перебіг з поштовхоподібними спалахами і поверненням до початкової хворобливої симптоматики після стійких ремісій. Як правило, супроводжується атиповими маніакальними і депресивними фазами. Дефект особистості виражений мінімально. Зараз виділили в шизоафективний розлад.
Слайд 30Типи ремісій
Повна (ремісія “А”): повне зникнення продуктивної симптоматики при збереженні
у частини хворих незначно виражених апато-дисоціативної симптоматики. Не можна працювати
із зброєю, отрутами. Суттєво не знижується якість життя.Неповна (ремісія “В”): значне зниження прояву продуктивних симптомів, але зберігаються помірно виражені негативні психотичні розлади і погіршення рівня життєдіяльності (Інв. ІІІ групи).
Неповна (ремісія “С”): Помітна редукція продуктивної психосимптоматики, але є вражений дефект особистості за апато-дисоціативним типом, можливі залишкові маячні ідеї, окремі галюцинації (Інвал. ІІ групи).
Слайд 32Часткова (ремісія “Д”) внутрішньолікарняне покращення зменшення гостроти хвороби, певна дезактуалізація
психотичних та інших симптомів. Потребують продовження лікування.
При шизофренії часто виникають
рецидиви, передвісниками якого є:- відмова від прийому ліків
- втрата апетиту
- не мотивована зміна настрою
- зміна поведінки (алкоголізація, аутизація).
Слайд 35Типи дефекту
Апато-дисоціативний, найчастіше. На тлі розщеплення єдності психічних процесів наростає
виражений апато-абулічний синдром аж до повної соціально-трудової дезадаптації.
Ювенільний: на 1-му
місці ознаки шизофренічного недоумства в осіб, які захворіли в дитячому чи підлітковому віці.Параноїдний: на тлі розпаду єдності психіки мають місце параноїдні включення або стійкий парафренний синдром.
Психопатоподібний: розщеплення психіки + психопатизація, частіше за експлозивним типом.
Змішаний (мозаїчний).
Слайд 37Лікування
При загостреннях – стаціонарне
Інсуліношоковий метод: Віденський психіатр М.Закель (1935 р)
ЕСТ
– 1935 р. угорський психіатр Медуна.
Найширше психофармакотерапія
На І етапі –
зняття психомоторного збудження: аміназин, тизерцин СДД – 600-800 мгГалюцинаторні прояви – галоперидол, др.0,003; 0,005; А- 0,5 %-1 мл
СДД – 20-40 мг.
Параноїдний синдром – трифтазін, т. 0,005 А – 0,2 % - 1 мл; СДД – 20-60 мг
Еглоніл (сульпірід) – т. 0,2; К – 0,05, А. 5% - 2 мл.
Хлорпротіксен (труксал) т. 0,025; 0,05; СДД – 200-400 мг
Слайд 39Кататонічна, гебефренічна форми:
Галоперидол – див. вище
Мажептил – А 1 %
- 1 мл; т. 0,01; СДД – 20-40 мг
Проста форма:
активуючі нейролептики:Френолон т. 0,005; А 0,5 % - 1 мл; СДД – до 100 мг
Сонапакс – т. 0,01 і 0,25; СДД – 100-600мг
Неврозоподібна форма : транквілізатори
Психопатоподібна: неулептил
Гіпертоксична: Аміназин + ЕСТ
Слайд 41Нові препарати
Рісперідон (рісполепт) – т. 0,001; 0,002; 0,004. СДД
– 4-6 мг.
Клопіксол – т. 2,10 і 25 мг.
Флюанксол – т. 0,5; 1; 5 мг. СДД – 3-40 мг.
Соліан(амісульприд), т. 0,2 і 0,4. СДД – 400-800 мг.
Зипрекса(оланзапін), т. 5 і 10 мг. СДД – 5-50 мг.
Підтримуюча терапія
Модітен-депо: сусп. 2,5 % - 1 мл в/м; 1-3 мл в/м раз в 3 тижні
Галоперидолу деканоат 1 мл в/м / міс.(відповідає 50 мг. Звичайного галоперидолу)
Клопіксол-депо 1 мл (200 мг) в/м / 3 тижні.
Флюанксол – депо 1 мл (20 і 100 мг.)
Рісполепт Конста – амп. 1 мл (25 мг.) в/м/2 тижні
Слайд 43Експертиза
Трудова - ремісія “В” – інваліди ІІІ групи
Ремісія “С” –
інваліди ІІ групи. Іноді І групи
Військова – не служать у
війську, знімаються з військового облікуСудова – недієздатні в період загострення.
В період повної ремісії – дієздатні і осудні
Прогноз (Каплан і Седок, 1935)
1/3 – ведуть нормальний соціально компенсований спосіб життя.
1/3 – упродовж життя відмічаються психопатологічні прояви, але здатні до досить нормального співіснування в суспільстві.
1/3 – виражені психотичні розлади, потребують частої госпіталізації, при цьому 10 % хворих тривалий час перебувають у психіатричних закладах.