Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Внутриутробная задержка роста плода Выполнила: Тореева Шахноза
Содержание
- 1. Внутриутробная задержка роста плода Выполнила: Тореева Шахноза
- 2. 1. Внутриутробная задержка развития плода.2. Код протокола: Р-О53.
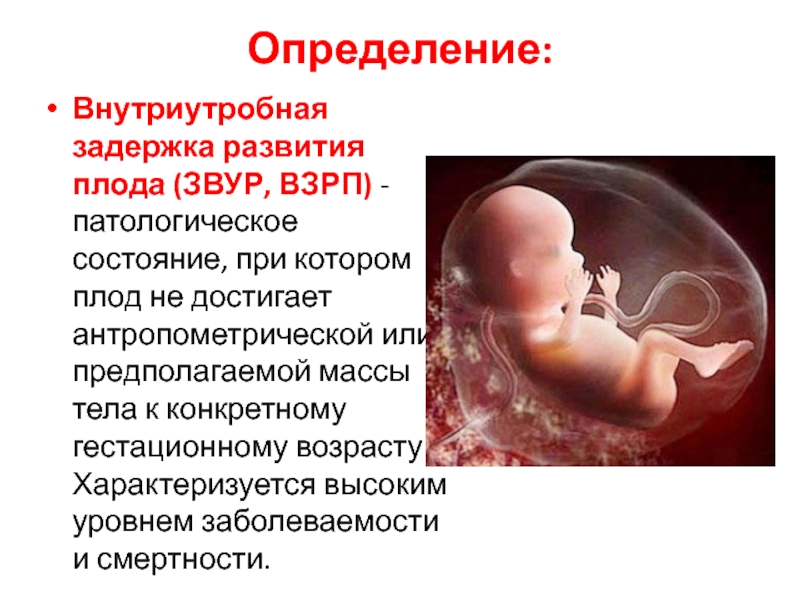
- 3. Определение: Внутриутробная задержка развития плода (ЗВУР, ВЗРП) -
- 4. Классификация: 1. По времени возникновения:• ранняя форма;•
- 5. Клиническая классификация:По времени возникновения:• ранняя форма: развивается
- 6. Факторы риска: 1) Материнские факторы *:• многоплодная беременность;•
- 7. Факторы риска:Плацентарные факторы:• дефекты, связанные с плацентой
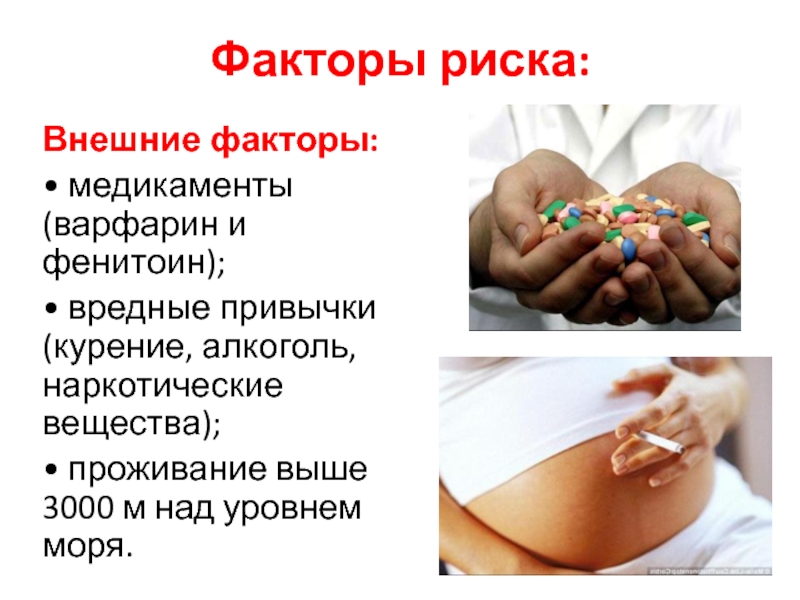
- 8. Факторы риска:Внешние факторы:• медикаменты (варфарин и фенитоин);•
- 9. Факторы риска: Наследственные факторы:врожденные и хромосомные нарушения,
- 10. Диагностика:Диагностические критерии: 1. Показатели фетометрии плода
- 11. Диагностические критерии:2. Прибавка массы тела беременной ниже
- 12. Перечень основных и дополнительных диагностических мероприятий Основные:
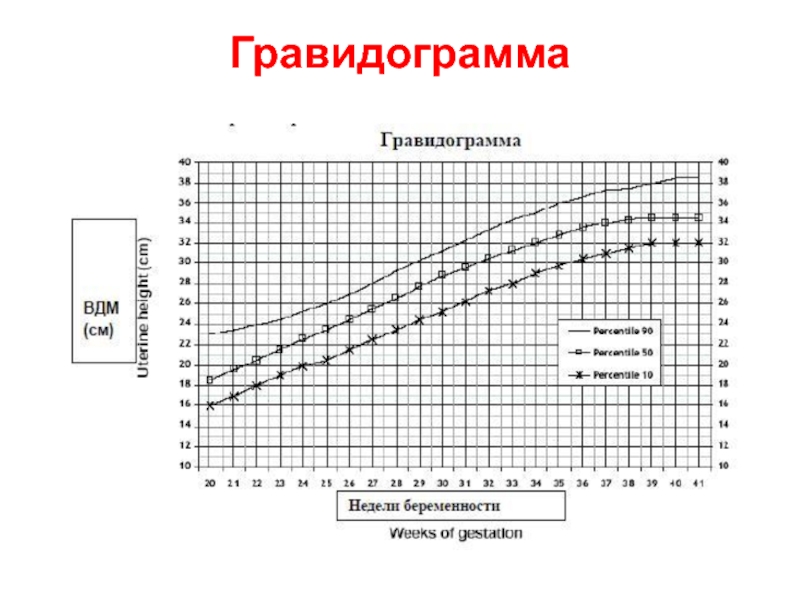
- 13. Гравидограмма
- 14. Перечень основных и дополнительных диагностических мероприятий Основные:
- 15. Перечень основных и дополнительных диагностических мероприятий Основные:Модифицированный
- 16. Перечень основных и дополнительных диагностических мероприятий Основные:Измерение
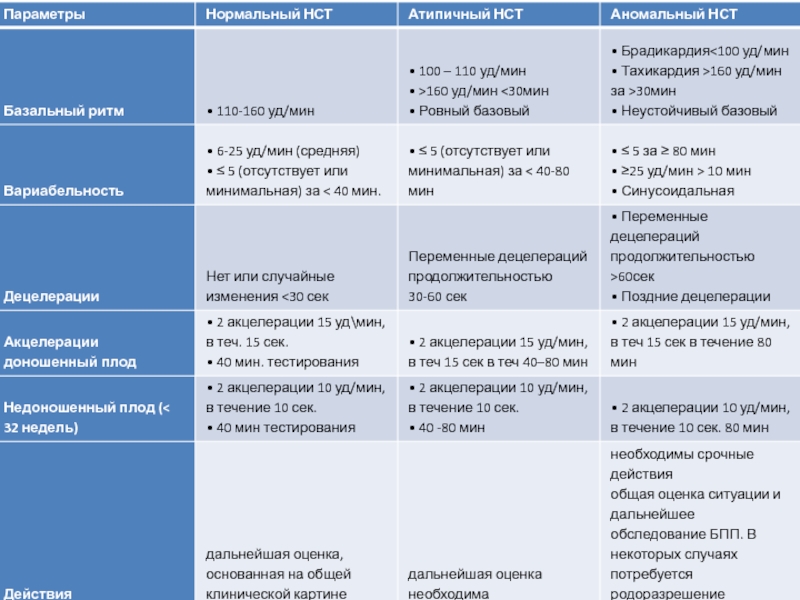
- 17. Перечень основных и дополнительных диагностических мероприятий Основные:Нестрессовая
- 18. Слайд 18
- 19. Перечень основных и дополнительных диагностических мероприятий Основные:Допплерометрия
- 20. Перечень основных и дополнительных диагностических мероприятий
- 21. Перечень основных и дополнительных диагностических мероприятий
- 22. Перечень основных и дополнительных диагностических мероприятий Дополнительные:•
- 23. Диагностические критерии нарушение состояния плода. Жалобы и анамнез –
- 24. Диагностические критерии:Инструментальные исследования – КТГ (нарушение базального ритма,
- 25. Дифференциальный диагнозДифференциальный диагноз – с маловесным для гестационного
- 26. Лечение:Цели лечения: 1. Лечение сопутствующих заболеваний беременной,
- 27. Лечение:Немедикаментозное лечение :прекращение курения беременной женщины;Медикаментозное лечениеОсновные лекарственные
- 28. Лечение*:Другие виды леченияАльтернативный метод лечения – установка
- 29. Лечение:Хирургическое вмешательство показано в случае угрожающего состояния плода
- 30. Показания к досрочному родоразрешению:
- 31. Лечение:Решение о досрочном родоразрешении принимает консилиум в
- 32. Индикаторы эффективности лечения:Индикаторы эффективности лечения и безопасности методов диагностики и лечения – рождение жизнеспособного новорожденного.
- 33. Госпитализация:Показания для госпитализации с указанием типа госпитализацииПоказания
- 34. Источники и литература: Протоколы диагностики и лечения
- 35. Спасибо за внимание!Всем здоровья!
- 36. Скачать презентанцию
1. Внутриутробная задержка развития плода.2. Код протокола: Р-О53. Код (коды) по МКБ-10:O36.5 Недостаточный рост плода, требующий предоставления медицинской помощи матери
Слайды и текст этой презентации
Слайд 3Определение:
Внутриутробная задержка развития плода (ЗВУР, ВЗРП) - патологическое состояние, при котором
плод не достигает антропометрической или предполагаемой массы тела к конкретному
гестационному возрасту. Характеризуется высоким уровнем заболеваемости и смертности.Слайд 4Классификация:
1. По времени возникновения:
• ранняя форма;
• поздняя форма.
2. По типу
развития:
• симметричная форма: пропорциональное уменьшение всех размеров плода;
• асимметричная форма:
уменьшается только окружность живота плода, размер головки и размер трубчатых костей в норме (встречается чаще).Слайд 5Клиническая классификация:
По времени возникновения:
• ранняя форма: развивается до 20 недель
беременности , возникает в период имплантации, раннего эмбриогенеза и плацентации
под влиянием разнообразных факторов (генетические, эндокринные, инфекционные и т.д.), действующих на гаметы родителей, зиготу, бластоцисту, формирующуюся плаценту и половой аппарат женщины в целом.• поздняя форма: развивается под влиянием экзогенных факторов и наблюдается во второй половине беременности.
Слайд 6Факторы риска:
1) Материнские факторы *:
• многоплодная беременность;
• переношенная беременность;
• инфекции во
время беременности у матери ;
• сердечно-сосудистые осложнения ;
• преэклампсия или
эклампсия;• эндокринные заболевания;
• врожденные тромбофилии;
• любая хроническая или длительная болезнь у матери.
Слайд 7Факторы риска:
Плацентарные факторы:
• дефекты, связанные с плацентой и пуповиной, которые
ограничивают кровоснабжение плода (одна артерия в пуповине, обвитие пуповины вокруг
части тела плода; также, истинный узел пуповины, оболочечное прикрепление пуповины);• недостаточная масса и поверхность плаценты (менее 8% массы тела новорожденного);
• аномалии прикрепления плаценты (низкое расположение плаценты, предлежание плаценты);
Слайд 8Факторы риска:
Внешние факторы:
• медикаменты (варфарин и фенитоин);
• вредные привычки (курение,
алкоголь, наркотические вещества);
• проживание выше 3000 м над уровнем моря.
Слайд 9Факторы риска:
Наследственные факторы:
врожденные и хромосомные нарушения, а также врожденные
аномалии развития плода: трисомия по 13 хромосоме (синдром Патау), 18
(синдром Эдвардса) или 21 (синдром Дауна), 22 аутосомные пары, синдром Шерешевского-Тернера (45 ХО), триплодия (тройной набор хромосом), дополнительная X или недели беременности.Слайд 10Диагностика:
Диагностические критерии:
1. Показатели фетометрии плода меньше в сравнении со сроком
беременности по дате первого дня последней менструации и данным бимануального
исследования до 12 недель беременности (точность до 7 дней) или результатам фетометрии первого УЗ-сканирования плода.Слайд 11Диагностические критерии:
2. Прибавка массы тела беременной ниже ожидаемой.
3. ВСДМ меньше,
чем характерно для данного срока беременности (на 3 см и
более). Настороженность должно вызывать увеличение ВСДМ, не соответствующее прибавке 1 см в неделю, между 20-36 неделями беременности. Несоответствие ВСДМ сроку более 3-4 см должно быть показанием для проведения УЗИ, которое существенно может дополнить клинические данные.Слайд 12Перечень основных и дополнительных диагностических мероприятий
Основные:
Ведение гравидограммы имеет наибольшую прогностическую
значимость для диагностики ЗВУР плода с 24 недель беременности (уровень
доказательности В) .Прогностическая ценность ВДМ увеличивается при использовании серии исследований и при графическом изображении показателей в виде гравидограммы. Данный график должен быть приложением к каждой обменной карты.
Гравидограмма является скрининговым методом для выявления низкой массы плода в зависимости от срока беременности.
Слайд 14Перечень основных и дополнительных диагностических мероприятий
Основные:
Ультразвуковая биометрия
Окружность живота и предполагаемая
масса плода менее 10 – ой процентили (уровень доказательности А)
– наиболее достоверные диагностические показатели для определения маловесного плода.Биофизические тесты (уровень доказательности С)
Слайд 15Перечень основных и дополнительных диагностических мероприятий
Основные:
Модифицированный биофизический профиль плода (БПП).
Выполнение полного
протокола исследования БПП требует значительных ресурсов: времени, специальной аппаратуры, обученного
специалиста. Поэтому в последние годы предложено использование «модифицированного (сокращенного)» протокола БПП, который включает в себя определение АИ и результаты НСТ.Слайд 16Перечень основных и дополнительных диагностических мероприятий
Основные:
Измерение количества околоплодных вод
Используемые методики
для измерения амниотической жидкости:
Максимальная глубина вертикального кармана — данная методика идентифицирует
глубину кармана 2-8 см как нормальную, 1-2 см как пограничную, < 1 см — как сниженную и > 8 см — как повышенную.Индекс амниотической жидкости – с помощью него делается попытка количественно оценить общее количество амниотической жидкости, суммируя самый глубокий вертикальный карман жидкости в четырех квадрантах матки, при этом центральной точкой является пупок.
Слайд 17Перечень основных и дополнительных диагностических мероприятий
Основные:
Нестрессовая кардитокография – должна использоваться для
диагностики ЗВУР плода в комплексе с другими исследованиями.
Показания для проведения
НСТ – ситуации, требующие незамедлительной оценки состояния плода: снижение количества шевелений плода, преэклампсия, подозрение на ЗВУР, переношенная беременность и др.Слайд 19Перечень основных и дополнительных диагностических мероприятий
Основные:
Допплерометрия маточной артерии – прогностически значима
для диагностики ЗВУР плода с 20-24 недели беременности (пульсационный индекс
более 95 центили и/или notch (уровень доказательности С) .Допплерометрия пупочной артерии – имеет прогностическую значимость для ЗВУР плода с 26 недель беременности , (уровень доказательности А).
Нулевой и реверсный кровоток в пупочной артерии является признаком критического нарушения плодово – плацентарного кровообращения, за которым в течение 3-7 суток следует антенатальная гибель плода.
Слайд 20Перечень основных и дополнительных диагностических мероприятий
Инструментальные:
• общий анализ крови
•
общий анализ мочи
• количественное определение С-реактивного белка в сыворотке крови
•
определение активированного частичного тромбопластинового времени (АЧТВ)• тромбинового времени (ТВ)
• фибриногена
Слайд 21Перечень основных и дополнительных диагностических мероприятий
Инструментальные:
международное нормализованное отношение (МНО)
•
протромбинового времени (ПВ)
• протромбинового индекса (ПТИ) в плазме крови на
анализаторе• определение группы крови по АВО системе поликлонами
• определение резус-фактора крови
Слайд 22Перечень основных и дополнительных диагностических мероприятий
Дополнительные:
• консультация врача генетика (в
случае симметричной формы ЗВУР)
• консультация смежных специалистов (терапевт, кардиолог, хирург,
пульмонолог, невропатолог, эндокринолог, гематолог, нефролог, травматолог – ортопед, кардиохирург, онколог) по показаниям в случае сопутствующей патологии• гистологическое исследование последа
• гемостазиограмма
• электрокардиографическое исследование (в 12 отведениях)
• определение глюкозы в сыворотке крови ручным методом, определение общего билирубина в сыворотке крови, определение аланинаминотрансферазы (АЛаТ), мочевины, креатинина, общего белка в сыворотке крови на анализаторе
• определение HBsAg вируса гепатита B в сыворотке крови (подтверждающий) методом иммунохемилюминисценции
Слайд 23Диагностические критерии нарушение состояния плода.
Жалобы и анамнез – плохое шевеление плода в
данную беременность, в анамнезе наличие данных о потерях беременности, антенатальной
гибели плода, задержке развития плода;Физикальное обследование – измерение ВДМ (несоответствие сроку гестации);
Специфических изменений со стороны лабораторных показателей матери нет.
Слайд 24Диагностические критерии:
Инструментальные исследования – КТГ (нарушение базального ритма, вариабельности, децелерации), УЗИ
плода (вес плода менее 10 перцентили) с допплерометрией сосудов МППК
(нарушение кровотока);Консультация врача генетика при наличии симметричной формы ЗВУР.