Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Врожденные и перинатальные инфекции
Содержание
- 1. Врожденные и перинатальные инфекции
- 2. ОпределениеВУИ – инфекционная болезнь или её последствия
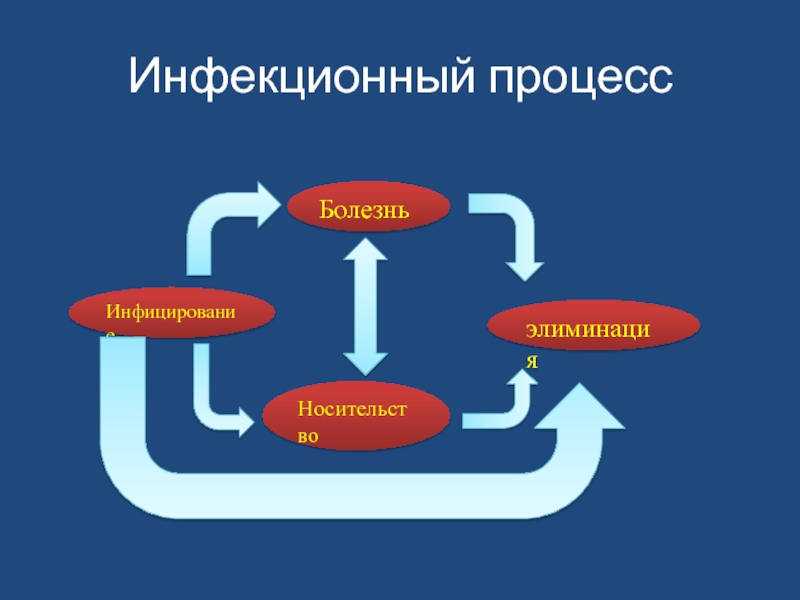
- 3. Инфекционный процессИнфицированиеБолезньэлиминацияНосительство
- 4. Способность к пермиссивностиПермиссивность – создание определенных условий
- 5. Латентный характер и способность к рецидивированиюПермиссивные инфекции
- 6. Этиология ToRCHT – ToxoplasmaR – RubellaC –
- 7. ЭпидемиологияИнфицирование от 6% - 53% беременных женщинРанняя
- 8. Шифры МКБР35-Р39 "Инфекционные болезни, специфичные для перинатального
- 9. ПатогенезАнтенатально инфекционный агент попадает к плоду гематогенно,
- 10. ПатогенезПри заражении через околоплодные воды, инфекционный агент
- 11. Диагноз ВУИФакт контаминации или инфицирования плодаФакт развития инфекционной болезни плода и/или новорожденного
- 12. Установление факта инфицированияФакторы риска инфицирования беременной и
- 13. Факторы риска инфицирования беременной и плодаФакторы неспецифического
- 14. Факторы неспецифического риска рождения рождения детей с
- 15. Факторы специфического риска для хламидиозаМолодой возрастГородские жителиРаннее
- 16. Факторы специфического риска токсоплазмозаСельские жители эндемичных районовНарушение
- 17. Факторы специфического риска ВПГГенитальный герпес у матери незадолго до родовРецидивирующий герпес в семье
- 18. Факторы специфического риска ЦМВИКонтакт беременной с детьми
- 19. Факторы специфического риска для краснухиОтсутствие антител к
- 20. Факторы специфического риска Энтеровирусной инфекцииГерпангина у материЭпидемическая миалгияСерозный менингитМиелиты и энцефалитыПерикардиты и миокардитыИнфекционная экзантемаМалая болезньОРВИЭнтеровирусная диарея
- 21. Подтверждение инфицирования матери и ребенка (антителемия, антигенемия,
- 22. Материал для исследованийМазки с поверхностей слизистых оболочек глотки, глаз, генитального тракта, прямой кишкиКровьМочаЛикворЛаважная жидкостьСодержимое желудкаАмниальные воды
- 23. Проблема ложноположительных и ложноотрицательных тестовМатериал от больногоЗаведомо
- 24. Установление неэффективности маточно-плацентарного барьераРеакция Клэйхауэра – БеткеУЗИГистологическое исследование
- 25. Подтверждение факта развития инфекционной болезниСиндром ToRCHСиндром системной
- 26. Синдром ToRCHЗадержка роста плодаЗадержка роста метафизов длинных
- 27. Синдром системной воспалительной реакцииОтсутствие рефлекса сосания, Моро,
- 28. Поражения ЦНСНаружная гидроцефалияПеривентрикулярная лейкомаляцияСубэпендимальные кисты боковых желудочков
- 29. Дыхательные расстройстваПериодическое дыханиеЦентральное, обструктивное или смешанное апноэСДРИнтерстициальная, очаговая или аспирационная пневмония
- 30. Изменения кровиЛейкоцитоз > 17 х 109 /л, палочкоядерных л. >10%СОЭ >10Тромбоцитопения
- 31. Признаки гиперметаболизмаРост зависимости от кислорода в следствии повышенной потребности в кислородеМетаболический ацидозГиперлактатемияСнижение толерантности к глюкозе
- 32. Врожденный хламидиозChlamidia trachomatisChlamidia pneumoniaChlamidia pecorumChlamidia psitacci.
- 33. Жизненный цикл Элементарное тельце является инфекционной формой,
- 34. Клинические проявленияНеврологические симптомы (гидроцефалия, лептоменингит)Дыхательные нарушения (ринит,
- 35. ДиагностикаХолодовая агглютинация кровиИммунограммаАТ класса IgM и IgА
- 36. Хламидийный коньюнктивит
- 37. Лечение хламидиозаЭритромицин в/в 25-40 мг/кг/сутки на 4
- 38. ЦМВИВстречается у 0,2-2,5% новорожденных детейВозбудитель – Citomegalovirus
- 39. Эпидемиология ЦМВИ - широко распространена в человеческой
- 40. Клиническая характеристика ЦМВИ Инфекционные бластопатии - гибель
- 41. Типичные симптомокомплексы ЦМВИ• Тромбоцитопеническая пурпура (76%),•
- 42. Бессимптомное течениеПри этом у 5-17% детей обнаруживается нейросенсорная тугоухость
- 43. Лабораторные критерии активности ЦМВИ: 1. Маркеры активной
- 44. Особенности диагностикиНевозможно дифференцировать реактивацию от реинфекции и суперинфекции
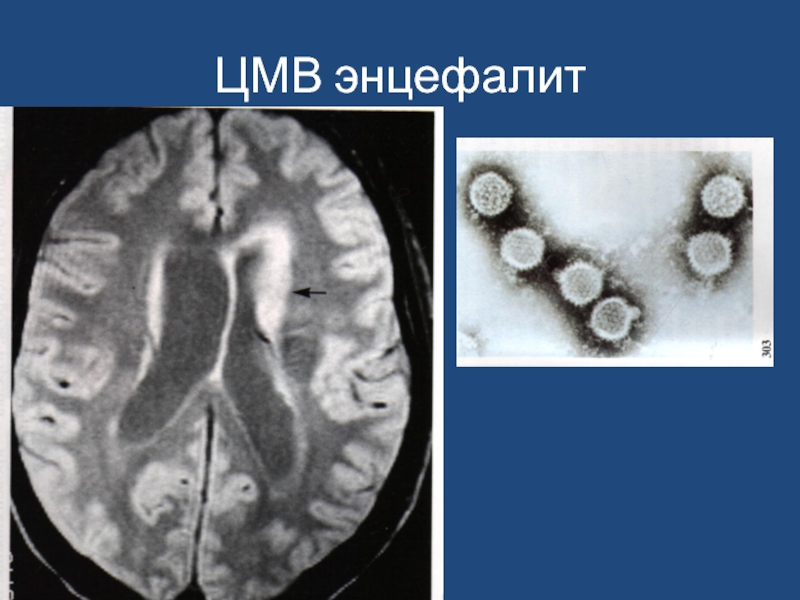
- 45. ЦМВ энцефалит
- 46. Антенатальная профилактика и лечение ЦМВИЦитотек (готовые иммуноглобулины
- 47. Постнатальное лечение ЦМВИ новорожденныхGanciclovir 10 мг/кг/сутки в
- 48. Неонатальный герпесСемейство HerpesviridaeПодсемейство Alphaherpesviridae ВПГ-1 и ВПГ-2
- 49. ЭпидемиологияАнтитела к ВПГ 1,2 выявляются с частотой
- 50. ПатогенезАдсорбция вируса на клетку-мишень «Раздевание» от оболочек,
- 51. Клиническая картина Локализованная форма Генерализованная форма Герпетическое поражение ЦНС
- 52. Локализованная формаС поражением кожи и слизистых рта
- 53. Поражения глазКератоконъюнктивит Увеит Хориоретинит Дисплазия ретины Осложнениями
- 54. ТечениеПри отсутствии специфического лечения у 50-70% новорожденных
- 55. Генерализованная форма Составляет от 20 до 50%
- 56. Генерализованная форма Характерным является вовлечение в патологический
- 57. Герпетическое поражение ЦНС (менингоэнцефалит, энцефалит) Около 30%
- 58. Симптомы заболеванияЗаболевание начинается с подъема температурыВялости, чередующейся
- 59. Лечение врожденной ВПГ инфекцииАцикловир в дозе 60
- 60. Исходы неонатального герпесаПри раннем назначении антивирусной терапии
- 61. Toxoplazma gondiiИнфицированность от 10-37% в возрасте 10-20
- 62. После созревания ооцита в земле (около недели)
- 63. В цистах паразит в форме брадизоита может
- 64. ЭпидемиологияЧисло неиммунных беременных составляет 60-70%.Во время беременности
- 65. ПатогенезПовреждение клетки паразитом приводит к ограниченному и/или
- 66. ПатогенезИнфицирование и паразитемия в большинстве случаев бессимптомны,
- 67. Особенности диагностикиТест-системы Токсопласкрин О, Токсопласкрин М РСКРНИФИФАПЦР
- 68. Клиническая характеристика врождённого токсоплазмоза1. Генетическая и
- 69. Постнатальный врожденный токсоплазмозА. Подострый и персистирующий.Б. Поздний
- 70. Перечень симптомов и синдромов, являющихся показанием для
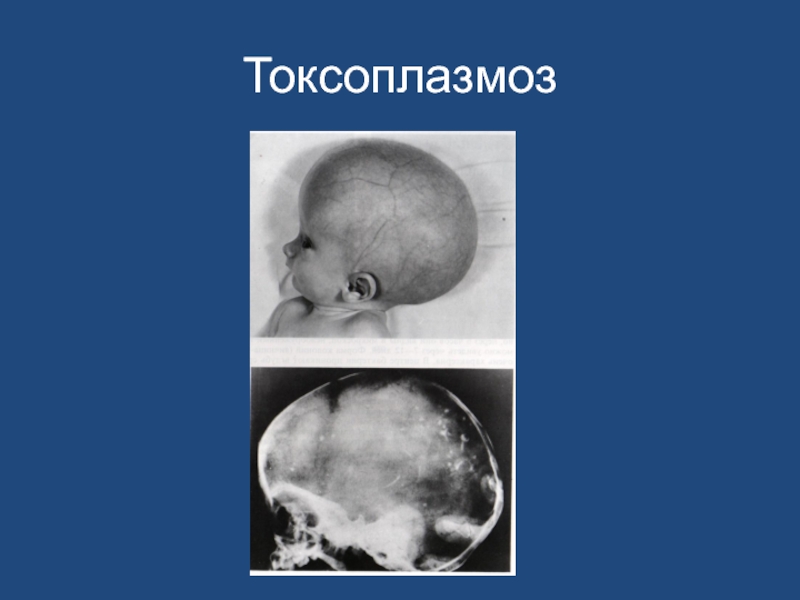
- 71. Токсоплазмоз
- 72. ЛечениеЛечение эффективно в периоды циркуляции в крови
- 73. ЛечениеТиндурин – 1 мг/кг в 2 приема
- 74. ЛечениеИмеются комбинированные препараты: фансидар, метакельфин, содержащие в
- 75. ЛечениеНа 2 месте по эффективности стоят макролиды,
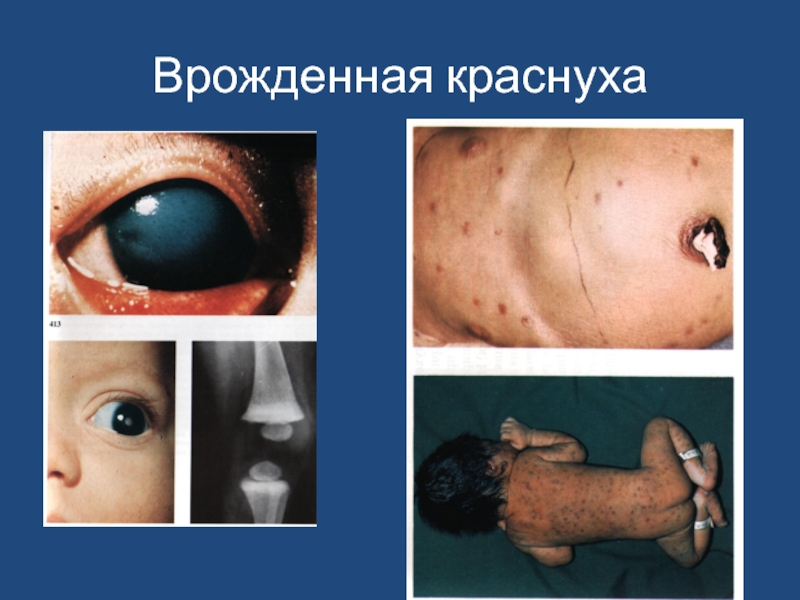
- 76. Врожденная краснуха
- 77. Скачать презентанцию
ОпределениеВУИ – инфекционная болезнь или её последствия у плода и новорожденного ребенка вследствие внутриутробного инфицирования агентами группы ToRCH, характеризующимися сходными эпидемиологическими, патогенетическими и клиническими особенностямиВнутриутробное инфицирование – контаминация микроорганизмами плода и/или
Слайды и текст этой презентации
Слайд 1Врожденные и перинатальные инфекции
Доцент кафедры детских болезней и поликлинической педиатрии
№ 2 ЧелГМА
к.м.н. Миночкин Павел ИвановичСлайд 2Определение
ВУИ – инфекционная болезнь или её последствия у плода и
новорожденного ребенка вследствие внутриутробного инфицирования агентами группы ToRCH, характеризующимися сходными
эпидемиологическими, патогенетическими и клиническими особенностямиВнутриутробное инфицирование – контаминация микроорганизмами плода и/или околоплодных вод и оболочек
Слайд 4Способность к пермиссивности
Пермиссивность – создание определенных условий внутри клеток мишеней,
способствующих репликации внутриклеточных микроорганизмов
Реплицирующийся микроорганизм, способен вызывать цитопатическую трансформацию клеток,
цитолиз и фокальный некроз и воспалительную реакциюСлайд 5Латентный характер и способность к рецидивированию
Пермиссивные инфекции способны к латентному
течению и рецидивированию
Воспалительные цитокины активируют немедленный ранний промотор возбудителей, инициируя
репликацию и рецидивСлайд 6Этиология ToRCH
T – Toxoplasma
R – Rubella
C – CMV
H – HSV
O
– Other: ВИЧ, туберкулез, хламидиоз, микоплазмоз, уреаплазмоз, сифилис, листерии, энтеровирусы,
вирус папилломы человека, грипп, парагрипп, аденовирусы и т.д.Слайд 7Эпидемиология
Инфицирование от 6% - 53% беременных женщин
Ранняя неонатальная заболеваемость в
результате ВУИ составляет от 5,3% до 27,4%
Мертворождаемость от внутриутробных
инфекций достигает 14,9%-16,8% Частота их среди умерших плодов и новорожденных в перинатальном периоде 65,7%
Слайд 8Шифры МКБ
Р35-Р39 "Инфекционные болезни, специфичные для перинатального периода”
исключены из них
инфекция вызванная вирусом иммунодефицита (ВИЧ) (Z 21), болезнь вызванная ВИЧ
(В20-В24), лабораторное подтверждение носительства ВИЧ (R 75), столбняк новорожденного (А 33), врожденная гоноррея (А 54), врожденная пневмония (Р23), сифилис (А 50), некротический энтероколит у плода и новорожденного (Р77), диаррея новорожденного: инфекционная (А00 – А09), неинфекционная (Р78,3), офтальмия новорожденного, обусловленная гонококком (А54,3).Слайд 9Патогенез
Антенатально инфекционный агент попадает к плоду гематогенно, через венозный пупочный
кровоток (диаплацентарно)
Через инфицированные околоплодные воды
Околоплодные воды колонизируются трансмембранально, т.е.
через околоплодные оболочки (при эндометрите, плацентите по протяжению)Возможен восходящий путь инфицирования (из влагалища) или нисходящий (из маточных труб)
Слайд 10Патогенез
При заражении через околоплодные воды, инфекционный агент попадает к плоду
при заглатывании и аспирации инфицированных вод, контактно через слизистые оболочки
глаз, ушей, носовых ходов, кожу плода, с последующим преодолением возбудителем тканевых барьеровПлод, инфицированный гематогенно, может реинфицироваться дополнительно через околоплодные воды
Слайд 11Диагноз ВУИ
Факт контаминации или инфицирования плода
Факт развития инфекционной болезни плода
и/или новорожденного
Слайд 12Установление факта инфицирования
Факторы риска инфицирования беременной и плода
Подтверждение инфицирования матери
Установление
неэффективности маточно-плацентарного барьера
Подтверждение инфицирования плода и/или новорожденного
Идентичность инфекционных агентов матери
и ребенкаСлайд 13Факторы риска инфицирования беременной и плода
Факторы неспецифического риска рождения детей
с ВУИ
Тщательный эпиданамнез беременной женщины
Факторы специфического риска
Слайд 14Факторы неспецифического риска рождения рождения детей с ВУИ
Экстрагенитальные заболевания матери
Воспалительные
заболевания органов малого таза
Фетоплацентарная недостаточность
СЗРП по УЗИ
Хроническая внутриутробная гипоксия
Эрозия шейки
маткиУгроза прерывания беременности
Фетальная или неонатальная смерть сиблингов или их серьезное заболевание
Паритет беременности 4
Гестоз беременности
Бактериальный вагиноз
Неадекватный мониторинг беременности
Слайд 15Факторы специфического риска
для хламидиоза
Молодой возраст
Городские жители
Раннее начало половой жизни
Длительный стаж
половой жизни
Употребление пероральных контрацептиков
Бесплодие
ЗППП
Слизистые и гнойные выделения из шеечного канала,
легкие дизурические явления, лейкоциты в шеечном секрете и мочеНегонококковые уретриты у мужчин
Слайд 16Факторы специфического риска
токсоплазмоза
Сельские жители эндемичных районов
Нарушение гигиены питания
Головная боль, небольшая
лихорадка, локальный лимфаденит
Легкий миозит
Гепатомегалия и спленомегалия редко
Экзантема
Слайд 17Факторы специфического риска
ВПГ
Генитальный герпес у матери незадолго до родов
Рецидивирующий герпес
в семье
Слайд 18Факторы специфического риска
ЦМВИ
Контакт беременной с детьми до трех лет, посещающими
детские коллективы
Возрастная беременная
Низкий социальный статус
Высокий уровень сексуальной активности
Иммунодефицит
Мононуклеозоподобное заболевание
Слайд 19Факторы специфического риска
для краснухи
Отсутствие антител к краснухе
ОРВИ во время беременности
Сыпь
типичная для краснухи и связанное с ней легкое недомогание перед
её появлением у любого члена семьи контактирующего с беременнойЛимфаденопатия
Слайд 20Факторы специфического риска
Энтеровирусной инфекции
Герпангина у матери
Эпидемическая миалгия
Серозный менингит
Миелиты и энцефалиты
Перикардиты
и миокардиты
Инфекционная экзантема
Малая болезнь
ОРВИ
Энтеровирусная диарея
Слайд 21Подтверждение инфицирования матери и ребенка (антителемия, антигенемия, ДНКемия, виремия)
ИФА, РСК,
РНИФ, ПИФ, латексагглютинация, прямая микроскопия
ПЦР, ДНК гибридизация
Вирусологические и культуральные методы
Слайд 22Материал для исследований
Мазки с поверхностей слизистых оболочек глотки, глаз, генитального
тракта, прямой кишки
Кровь
Моча
Ликвор
Лаважная жидкость
Содержимое желудка
Амниальные воды
Слайд 23Проблема ложноположительных и ложноотрицательных тестов
Материал от больного
Заведомо положительная проба
Заведомо отрицательная
проба
Требования к лаборатории – специальный герметический бокс, контроль пылевых частиц
в воздухе, лицензированные специалистыСлайд 24Установление неэффективности маточно-плацентарного барьера
Реакция Клэйхауэра – Бетке
УЗИ
Гистологическое исследование
Слайд 25Подтверждение факта развития инфекционной болезни
Синдром ToRCH
Синдром системной воспалительной реакции вплоть
до полиорганной недостаточности
Локальные проявления
Повышение IgM с первых суток жизни, АТ
класса IgMПовышение ИЛ-6 >100 пкгр/мл и КСФ>280 пгр/мл в первые 12 часов жизни в плазме крови
Повышение TNF- в сыворотке крови
>60 пг/мл и в ликворе >350 пг/мл
Слайд 26Синдром ToRCH
Задержка роста плода
Задержка роста метафизов длинных трубчатых костей
Внутриорганные кальцинаты
Сосудистые
стенозы (аорты, легочной артерии)
Кумбс негативная желтуха
Кожные сыпи
Гепатоспленомегалия
Слайд 27Синдром системной воспалительной реакции
Отсутствие рефлекса сосания, Моро, акустического мигания
Респираторные расстройства
Нестабильность
гемодинамики
Термолабильность
Воспалительные изменения крови
Снижение толерантности к энтеральному питанию
Признаки гиперметаболизма
Слайд 28Поражения ЦНС
Наружная гидроцефалия
Перивентрикулярная лейкомаляция
Субэпендимальные кисты боковых желудочков мозга
Гиперэхогенность базальных ядер
Диффузное
повышение эхогенности паренхимы мозга
Синдром «падающего снега»
Атрофия мозга
Слайд 29Дыхательные расстройства
Периодическое дыхание
Центральное, обструктивное или смешанное апноэ
СДР
Интерстициальная, очаговая или аспирационная
пневмония
Слайд 31Признаки гиперметаболизма
Рост зависимости от кислорода в следствии повышенной потребности в
кислороде
Метаболический ацидоз
Гиперлактатемия
Снижение толерантности к глюкозе
Слайд 32Врожденный хламидиоз
Chlamidia trachomatis
Chlamidia pneumonia
Chlamidia pecorum
Chlamidia psitacci.
Слайд 33Жизненный цикл
Элементарное тельце является инфекционной формой, имеет низкую метаболическую
активность, поэтому нечувствительно к антбактериальным препаратам, однако может быть распознано
иммунной системой.Вегетативная форма обладает высокой метаболической активностью и чувствительна к антибиотикам, но плохо распознается иммунной системой.
Деструкция в фаголизосомах и самопроизвольное излечение; L-подобная трансформация; персистенция хламидий.
Слайд 34Клинические проявления
Неврологические симптомы (гидроцефалия, лептоменингит)
Дыхательные нарушения (ринит, интерстициальная пневмония)
Сердечно -
сосудистые расстройства
Отечный и геморрагический синдром
Офтальмопатия (коньюнктивит, увеит, офтальмит)
Длительная и выраженная
желтухаСлайд 35Диагностика
Холодовая агглютинация крови
Иммунограмма
АТ класса IgM и IgА в любых титрах
(острая инфекция), нарастающий титр в 4 раза с диагностическим 1:64
АТ IgG (перенесенная). IgG в титре 1:128 персистирующая и хроническая.ПЦР, ДНК-зондовая диагностика
Слайд 37Лечение хламидиоза
Эритромицин в/в 25-40 мг/кг/сутки на 4 приема с 6
часовыми интервалами
Азитромицин (Сумамед) 10 мг/кг – 7 дней, далее 5
мг/кг в течении всего оставшегося периода ИВЛ вплоть до 5 недельРокситромицин (Рулид) 5-8 мг/кг/сутки на 2 приема, 10-14 дней
Слайд 38ЦМВИ
Встречается у 0,2-2,5% новорожденных детей
Возбудитель – Citomegalovirus hominisДНК-содержащий вирус семейства
Herpesviridae, подсемейства Betaherpesviridae.
Согласно классификации, предложенной Международным комитетом по таксономии вирусов
(1995), цитомегаловирус (ЦМВ) относится к группе «Human Herpesvirus-5».ЦМВ термолабилен, инактивируется при t=56°С и быстро теряет вирулентность во внешней среде. Снижение влажности воздуха приводит к высушиванию вирусной оболочки и потере инфективности вируса. Воздействие 20% раствора эфира, 70% раствора этилового спирта и других растворителей и жиров сопровождается полной инактивацией вируса.
Слайд 39Эпидемиология
ЦМВИ - широко распространена в человеческой популяции. В разных странах
уровень серопозитивности населения к ЦМВ, в зависимости от возраста, социального
статуса, уровня материального благополучия и сексуальной активности, составляет от 20 до 95%.Уровень серопозитивности среди беременных женщин, в зависимости от их возраста и социально-материального статуса, составляет 42,6-94,5%.
В то же время реальная частота врожденной ЦМВИ среди новорожденных детей не превышает 0,2-2,5%.
Частота первичной ЦМВ-инфекции у женщин во время беременности не превышает 1%.
Слайд 40Клиническая характеристика ЦМВИ
Инфекционные бластопатии - гибель зародыша, выкидыш или формирование
системной патологии, сходной с генетическими заболеваниями.
Эмбриопатии - пороки развития на
органном или клеточном уровне (истинные пороки). Выкидыш.Ранние фетопатии - развитие генерализованной воспалительной реакции с преобладанием альтеративного и экссудативного компонентов и исходом в фиброзно-склеротические деформации органов (ложные пороки). Возможно прерывание беременности.
Поздние фетопатии - развитие манифестной воспалительной реакции с поражением различных органов и систем (гепатит, энцефалит, тромбоцитопения, пневмония и др.)
Бессимптомные формы и носительство
Слайд 41Типичные симптомокомплексы ЦМВИ
• Тромбоцитопеническая пурпура (76%),
• Желтуха (67%),
•
Гепатоспленомегалия (60%),
• Микроцефалия (53%),
• Гипотрофия (50%),
•
Недоношенность (34%),• Гепатит (20%),
• Энцефалит,
• Хориоретинит
Слайд 43Лабораторные критерии активности ЦМВИ:
1. Маркеры активной репликации ЦМВ:
Вирусемия;
Антигенемия
(рр 65 (UL83) и др.);
ДНК-емия;
2. Иммунологические маркеры активной ЦМВИ:
Сероконверсия (выявление анти-ЦМВ-IgМ и/или низкоавидных анти-ЦМВ-IgG у ранее серонегативных лиц);4-х кратное и выше нарастание титров анти-ЦМВ-IgG в «парных сыворотках».
Слайд 44Особенности диагностики
Невозможно дифференцировать реактивацию от реинфекции и суперинфекции
Слайд 46Антенатальная профилактика и лечение ЦМВИ
Цитотек (готовые иммуноглобулины против ЦМВ класса
G)
1 мл/кг однократно в/в капельно – профилактика
2 мл/кг в/в капельно,
через каждые 2 дня, до исчезновения симптомов - лечениеСлайд 47Постнатальное лечение ЦМВИ новорожденных
Ganciclovir 10 мг/кг/сутки в 2 приема в
течении 18 дней в/в
Далее Valganciclovir перорально 280-850 мг/м2/бисуточно в течении
5,5 месяцев под контролем концентрации препарата в крови 1,68 нг/мл – пиковая концентрация, 0,92 нг/мл - минимальнаяСлайд 48Неонатальный герпес
Семейство Herpesviridae
Подсемейство Alphaherpesviridae
ВПГ-1 и ВПГ-2
Размер от 120
нм до 200 нм. Состоят из трех основных компонентов: нуклеоида,
капсида и липидсодержащей оболочки. Геном представлен линейной двухнитчатой ДНК с достаточно большой молекулярной массой и способен кодировать свыше 60 генных продуктов. В состав вирионов входят более 30 полипептидов.Частота неонатального герпеса по разным данным составляет от 1:2500 до 1: 60000 живорожденных.
Слайд 49Эпидемиология
Антитела к ВПГ 1,2 выявляются с частотой от 7 до
40% у взрослых.
ВПГ-1 является возбудителем лабиального герпеса
ВПГ-2 - возбудителем генитального
герпесаНаиболее высокий риск развития герпетической инфекции у новорожденного ребенка наблюдается в случаях проявления генитального герпеса у беременной женщины незадолго до родов (в пределах 1 месяца).
Слайд 50Патогенез
Адсорбция вируса на клетку-мишень
«Раздевание» от оболочек, попадание внутрь клетки
В ядро проникает ДНК вируса, которая индуцирует продукцию нуклеиновых кислот
и протеинов «дочерних» вирионов.Синтез вирусных белков в клетке начинается через 2 час после заражения, максимальное их количество накапливается через 8 час.
Вирионы появляются через 10-15 часов. Через 18 часов эти вновь образовавшиеся вирионы покидают клетку. При прохождении через ядерную мембрану в эндоплазматический ретикулум он приобретает гликопротеи-нолипидную оболочку. Вирион является инфекционной формой ВПГ, обнаруживаемой внеклеточно. В инфицированных клетках вирус образует внутриядерные включения, вызывает слияние клеток, оказывает выраженное цитопатическое действие, проявляющееся в округлении и образовании многоядерных клеток. В процессе формирования латенции, проходя путь от внешнего везикулярного элемента к нервным клеткам регионарного ганглия, герпесвирусы трансформируются в безоболочечные частицы и в таком виде длительное время персистируют в нервных клетках. Для ВПГ характерна пожизненная персистенция в виде двунитчатых кольцевых форм ДНК в нейронах чувствительных ганглиев и в коже (в возникновении рецидива заболевания наибольшее значение имеют вирусы, сохраняющиеся в ганглиях).
Слайд 52Локализованная форма
С поражением кожи и слизистых рта и глаз встречается
у 20-40% больных неонатальным герпесом
Характеризуется наличием единичных или множественных везикулярных
элементов на различных участках тела при отсутствии признаков системной воспалительной реакции, сгруппированные полусферической формы пузырьки размером 1,5-2 мм на фоне эритемы и отека. Чаще всего они появляются на 5-14 дни жизни. (При антенатальной инфекции эти элементы могут быть выявлены при рождении).
При их разрыве образуются эрозии с гладким дном. На месте эрозий остается постепенно исчезающая эритема с буроватым оттенком и может быть нестойкая пигментация. В среднем процесс заживления длится 10-14 дней.
Слайд 53Поражения глаз
Кератоконъюнктивит
Увеит
Хориоретинит
Дисплазия ретины
Осложнениями герпетической инфекции глаза
является язва роговицы, атрофия зрительного нерва, слепота.
Слайд 54Течение
При отсутствии специфического лечения у 50-70% новорожденных локализованная кожная форма
может привести к генерализации процесса или поражению ЦНС.
Локализованная кожная форма
часто имеет рецидивирующее течение на 1-м году жизни.Слайд 55Генерализованная форма
Составляет от 20 до 50% случаев неонатального герпеса
Начало
болезни обычно проявляется на 5-10 день жизни, однако возможно более
раннее проявлениеКлинические симптомы неспецифичны и напоминают неонатальный сепсис: отмечается прогрессирующее ухудшение клинического состояния ребенка (вялое сосание, срыгивания, повышение или снижение температуры тела, апноэ) выраженное нарушение микроциркуляции.
Слайд 56Генерализованная форма
Характерным является вовлечение в патологический процесс печени и
надпочечников.
Спленомегалия
Гипогликемия
Гипербилирубинемия
ДВС
У 50-65% больных отмечаются симптомы герпетического менингоэнцефалита
Специфические высыпания на
коже и слизистых появляются на 2-8 дни от начала заболевания, однако у 20% новорожденных с генерализованной формой, кожных элементов не выявляется.Слайд 57Герпетическое поражение ЦНС (менингоэнцефалит, энцефалит)
Около 30% случаев
Развитие клинических симптомов
заболевания в большинстве случаев наблюдается на 2-3 неделе жизни
Слайд 58Симптомы заболевания
Заболевание начинается с подъема температуры
Вялости, чередующейся с эпизодами повышенной
возбудимости, тремором
Снижением аппетита
Далее присоединяются рефрактерные фокальные и генерализованные судороги
Ликвор в
начале может быть нормальным, затем обнаруживается увеличение содержания белка и цитоз, лимфоцитарный или смешанныйУ 40-60% больных отсутствуют специфические герпетические высыпания на коже и слизистых
Слайд 59Лечение врожденной ВПГ инфекции
Ацикловир в дозе 60 мг/кг/сут, разделенной на
3 введения путем медленной (в течение 1 часа) внутривенной инфузии
(по 20 мг/кг каждые 8 часов) локализованная форма требует лечения в течение 10-14 дней, генерализованная форма и менингоэнцефалит - не менее 21 дня. Новые препараты: valganciclovir, valaciclovir.Поддержание жизненно важных функций организма ребенка при генерализованной форме неонатального герпеса проводится в соответствии с общими принципами интенсивной терапии
Важное место в лечении герпетического менингоэнцефалита занимает адекватная противосудорожная терапия
Слайд 60Исходы неонатального герпеса
При раннем назначении антивирусной терапии летальность при генерализованных
формах инфекции составляет менее 50% (тогда как при отсутствии специфического
лечения - 90%); при менингоэнцефалитах -14%, частота неврологических осложнений составляет от 10 до 43%, рецидивы кожных проявлений в первые 6 месяцев наблюдаются у 46% детей.Слайд 61Toxoplazma gondii
Инфицированность от 10-37% в возрасте 10-20 лет
До 60-80%
к 50-60-летнему возрасту
Внутриклеточный паразит из класса Sporozoa, основным хозяином которого
являются животные семейства кошачьихВ клетках кишечника кошек происходит половое размножение паразита с образованием ооцист
Слайд 62После созревания ооцита в земле (около недели) попадают алиментарным путем
в кишечник промежуточных хозяев - различных млекопитающих, в том числе
человекаВ результате неполового деления образуется тахизоит - паразит размером 4-7 микрон, способный мигрировать и размножаться в клетках различных органов (ЦНС, лимфоидных, мышечных и др.), где быстро формируются псевдоцисты и цисты.
Слайд 63В цистах паразит в форме брадизоита может находиться пожизненно в
состоянии Vita minima, активируясь в случае значительного снижения иммунитета.
Слайд 64Эпидемиология
Число неиммунных беременных составляет 60-70%.
Во время беременности первично инфицируется около
1% женщин, которые в 30-40% случаев передают инфекцию плоду.
Таким образом,
инфицируется 1 из 1000 плодовСлайд 65Патогенез
Повреждение клетки паразитом приводит к ограниченному и/или генерализованному воспалению: лимфадениту,
энцефалиту, гепатиту, миозиту, миокардиту.
В период острого процесса и цитолиза
свободные формы паразита (тахизоиты) находятся вне клеток, циркулируют в жидких средах организма, где атакуются фагоцитами с последующей быстрой элиминацией из крови.Слайд 66Патогенез
Инфицирование и паразитемия в большинстве случаев бессимптомны, и только примерно
у 10% инфицированных людей отмечается малосимптомная картина заболевания: головная боль,
небольшая лихорадка, локальный лимфаденит, легкий миозит.В редких, более тяжелых случаях, возможна генерализованная лимфоаденопатия, увеличение печени, селезенки, экзантема
Тяжелые варианты заболевания (миокардит, пневмония, увеит, хориоретинит) встречаются только у взрослых с иммунодефицитами и внутриутробно инфицированных детей.
Слайд 68Клиническая характеристика врождённого токсоплазмоза
1. Генетическая и хромосомная патология (?)
2.
Эмбриопатия: прерывание беременности. Пороки развития (?)
3. Ранняя фетопатия:
выкидыш, остаточные изменения (фиброз, склероз органов).4. Поздняя фетопатия: преждевременные роды, манифестная органная патология.
5. Постнатальный врожденный токсоплазмоз
Слайд 69Постнатальный врожденный токсоплазмоз
А. Подострый и персистирующий.
Б. Поздний врожденный токсоплазмоз (острый,
хронический).
В. Остаточные явления (потеря слуха, зрения, гидроцефалия, гипоталамический синдром, эписиндром
и пр.).Слайд 70Перечень симптомов и синдромов, являющихся показанием для обследования на токсоплазмоз
1. Затянувшаяся
желтуха.
2. Гепатоспленомегалия.
3. Судороги, гидроцефалия.
4. Микрофтальм, хориоретинит.
5. Кальцификаты в веществе головного
мозга, внутричерепная гипертензия.6. Олигофрения в сочетании с поражением глаз.
7. Эпилептиформный синдром.
8. Лимфаденит.
9. Лихорадочное состояние с сыпью неясной этиологии.
10. Кардиомиопатия неясного генеза.
11. Подострый и хронический энцефалит, арахноидит.
12. Хориоретинит, увеит.
13. Субфебрилитет.
Слайд 72Лечение
Лечение эффективно в периоды циркуляции в крови внецистных форм паразита,
внутриклеточного деления тахизоитов с последующей паразитемией при остром и персистирующем
процессе; на цистные формы (брадизоиты) препараты не действуют.В полной санации от паразита нет необходимости, так как цистные формы (носительство) обеспечивают нормальный нестерильный иммунитет.
Важно своевременно обнаружить активацию паразита для назначения повторных курсов терапии
Слайд 73Лечение
Тиндурин – 1 мг/кг в 2 приема в сочетании с
сульфаниламидом короткого действия – 0,1 /кг в 3-4 приема. Оправдала
себя схема применения препаратов циклами – 5 дней тиндурин, сульфаниламид на 2 дня больше(7 дней) – 3 цикла с перерывами 7-14 дней. Такой курс показан при хронической форме при иммунодефицитном состоянии, обострении хориоретинита и его повторяют через 1-2 месяца.Слайд 74Лечение
Имеются комбинированные препараты: фансидар, метакельфин, содержащие в таблетке соответственно по
500 мг сульфадоксина и 25 мг пириметамина; расчет дозы для
детей по пириметамину (1 мг/кг -суточная).Слайд 75Лечение
На 2 месте по эффективности стоят макролиды, тормозящие синтез белка
на рибосомах возбудителя; учитывая также их меньшую токсичность и действие
на внутриклеточные формы паразита.Азитромицин (сумамед) 10 мг/кг в сутки назначают в течение 6 дней, 8 дней перерыв и так 2 месяца, потом 1 месяц перерыв и следующий курс. Требуется от 2 до 8 курсов лечения, в среднем 5 курсов