Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Рекомендации по ведению больных внебольничной пневмонией в военном стационаре
Содержание
- 1. Рекомендации по ведению больных внебольничной пневмонией в военном стационаре
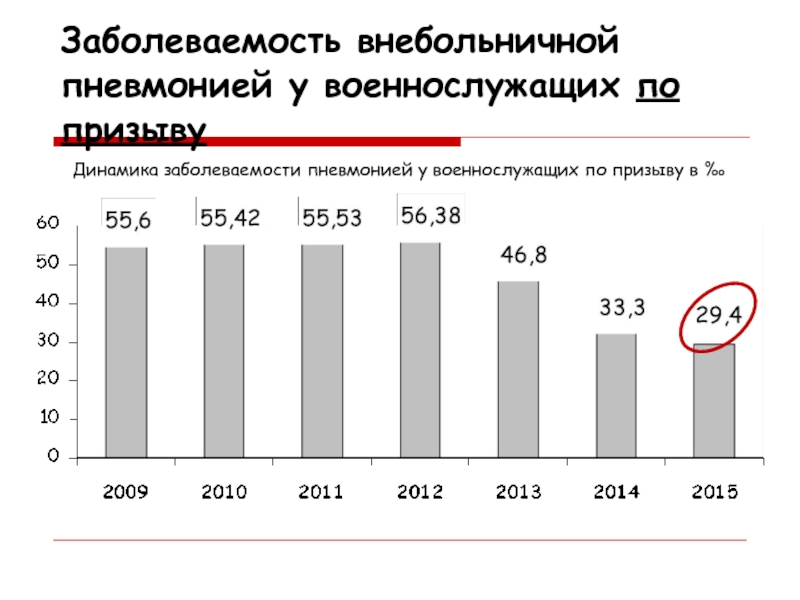
- 2. Заболеваемость внебольничной пневмонией у военнослужащих по призывуДинамика заболеваемости пневмонией у военнослужащих по призыву в ‰
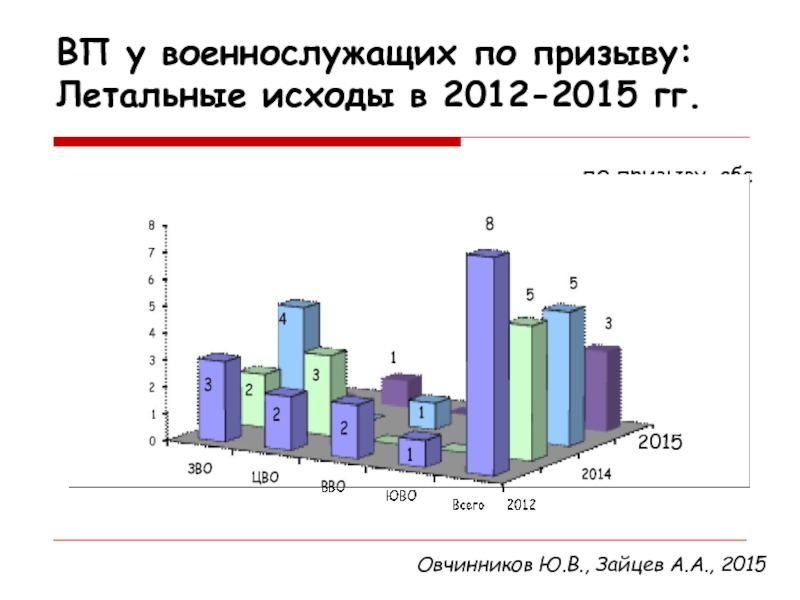
- 3. ВП у военнослужащих по призыву: Летальные исходы в 2012-2015 гг.по призыву, абсОвчинников Ю.В., Зайцев А.А., 2015
- 4. Слайд 4
- 5. Больной У., 45 лет (полковник)Болен с 04.01.2015
- 6. Клинический анализ крови от 09.01.2016 г.: гемоглобин
- 7. Клиническое наблюдениеОсновной: Грипп А(H1N1) pdm09 (подтвержденный ПЦР
- 8. Капитан С., 40 лет (капитан)Болен с 18.01.2015
- 9. На фоне проводимой терапии отмечено улучшение состояния
- 10. Клиническое наблюдениеОсновной: Грипп (по клинико-эпидемиологическим данным), тяжелое
- 11. Проблемы с диагностикой заболевания (утяжеление состояния больных
- 12. Особенности клинического течения гриппа А/H1/N1 Высокий риск
- 13. Первичная вирусная пневмония Через 2-5 дней после
- 14. Вирусно-бактериальная пневмония (вторичная пневмония)Появление фебрильной лихорадки, продуктивного
- 15. Грипп. Критерии прогрессирования заболеваниянарастание температуры тела или
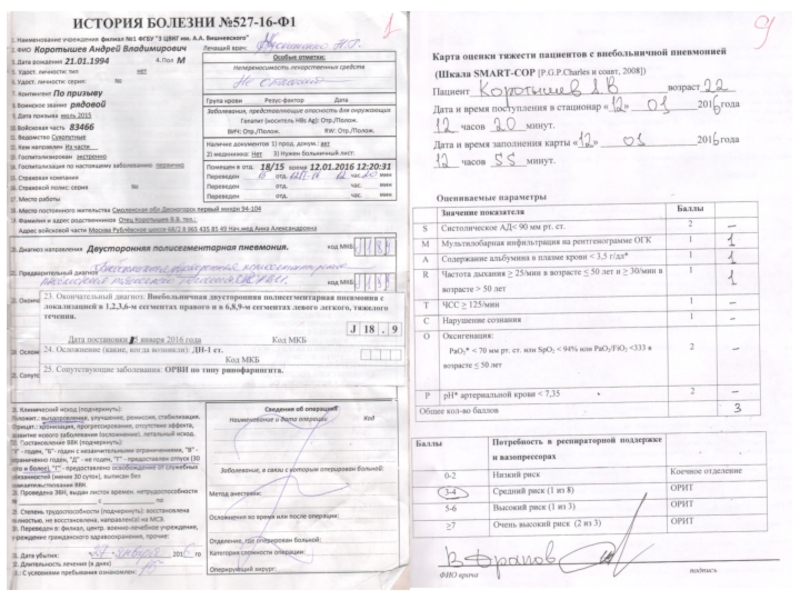
- 16. ВП: кого лечить в коечном отделении, в ОРИТ?Критерии тяжелого течения ВПSMART-COP / SMRT-CO
- 17. кумулятивная 30-дневная выживаемостьMI Rastrepo, et al. Chest
- 18. Критерии ВП тяжелого теченияРекомендации РРО и МАКМАХ, 2010
- 19. Шкалы SMART-COP и SMRT-COПримечание: * - параметры, отсутствующие в шкале SMRT-COCharles P., et al., 2008
- 20. Дизайн исследованияМесто проведения исследования – 1586 военный
- 21. Сравнение ROC-кривых для прогнозирования необходимости госпитализации в ОРИТn-274Зайцев А., Овчинников Ю., Кондратьева Т., 2014
- 22. Пороговые значения (баллы) для SMRT-CO Оптимальное
- 23. Комплексный подход к оценке тяжести и прогноза
- 24. Слайд 24
- 25. Слайд 25
- 26. Рекомендуемый обьем диагностических исследований при тяжелой ВП
- 27. Рекомендуемый обьем диагностических исследований при тяжелой ВП
- 28. Ведение больных ВП в ОРИТ (пациенты без
- 29. Факторы риска неблагоприятного исхода ВППреклонный возраст
- 30. Оптимизация исходов при ВП* - факторы риска
- 31. Анализ неэффективности различных режимов терапии ВП (1424
- 32. Оптимизация исходов ВППроспективное обсервационное исследование - >
- 33. Оптимизация исходов ВП* вероятность летального исхода в стационареMarrie T., Wu L. Chest. 2005;127(4): 1260-70.
- 34. Левофлоксацин (Таваник®) в лечении госпитализированных больных ВПГоспитальная
- 35. Длительность в/в терапии (дни)4,55,1n - 132n -
- 36. Левофлоксацин (Таваник®) в лечении больных тяжелой ВП
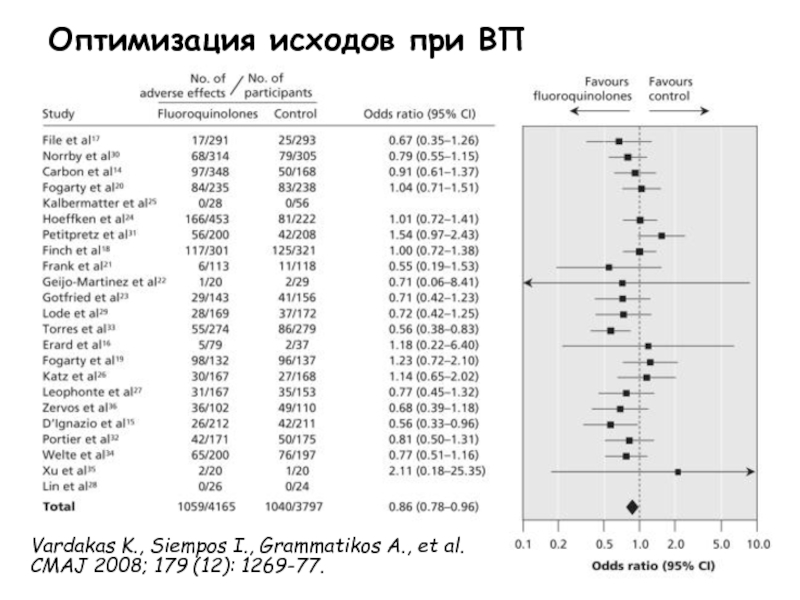
- 37. Vardakas K., Siempos I., Grammatikos A., et al. CMAJ 2008; 179 (12): 1269-77.Оптимизация исходов при ВП
- 38. Staphylococcus aureus – актуальный возбудитель тяжелой ВПРост
- 39. 77 больных, умерших от гриппа А/H1N1Исследования: гистопатология,
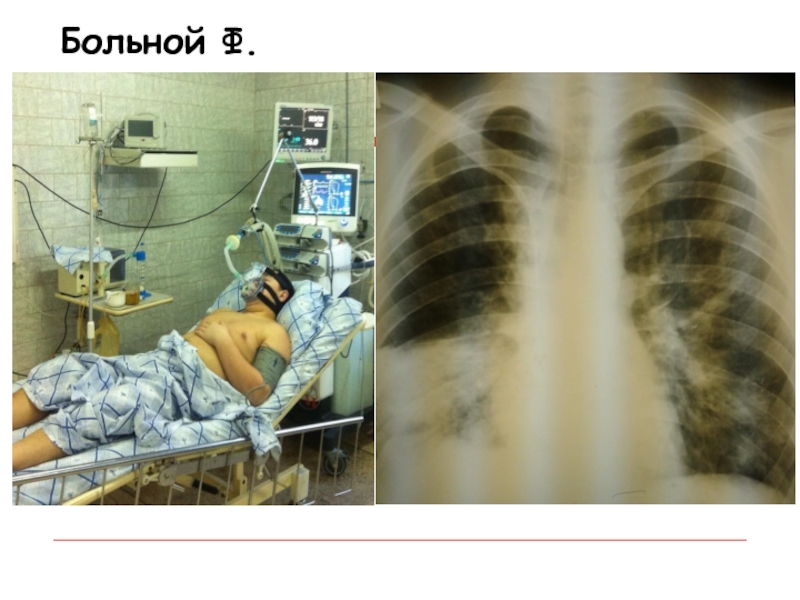
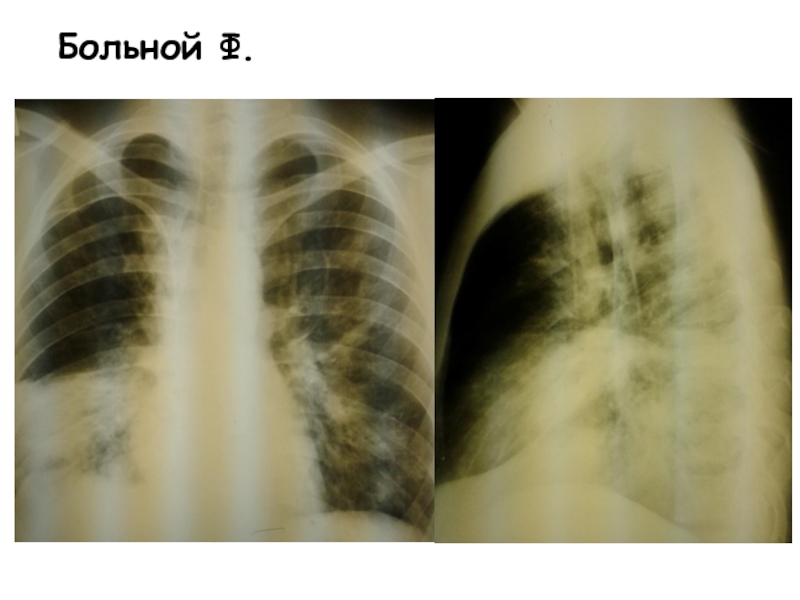
- 40. Больной Ф.
- 41. Больной Ф.
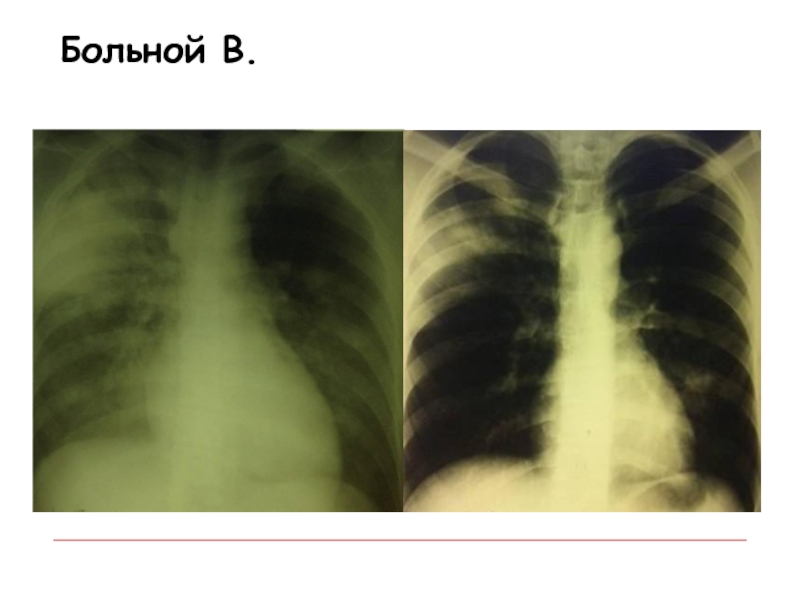
- 42. Больной В.
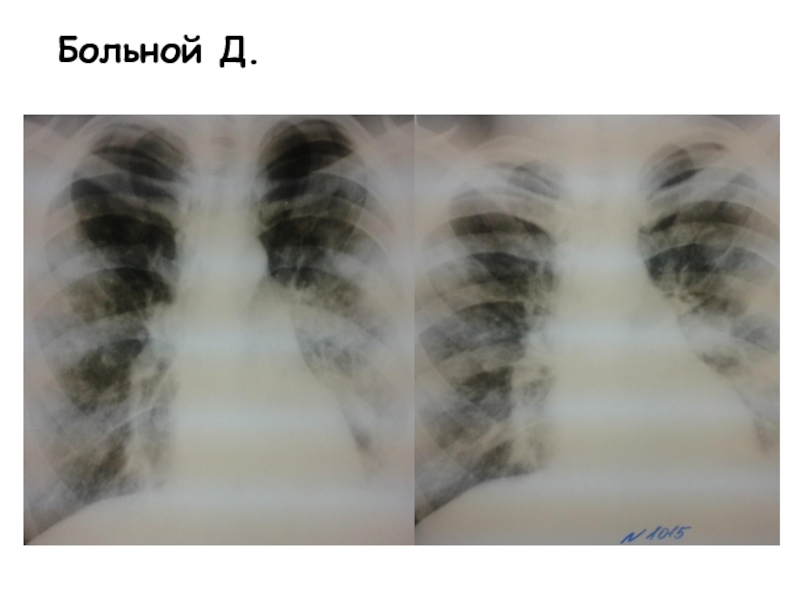
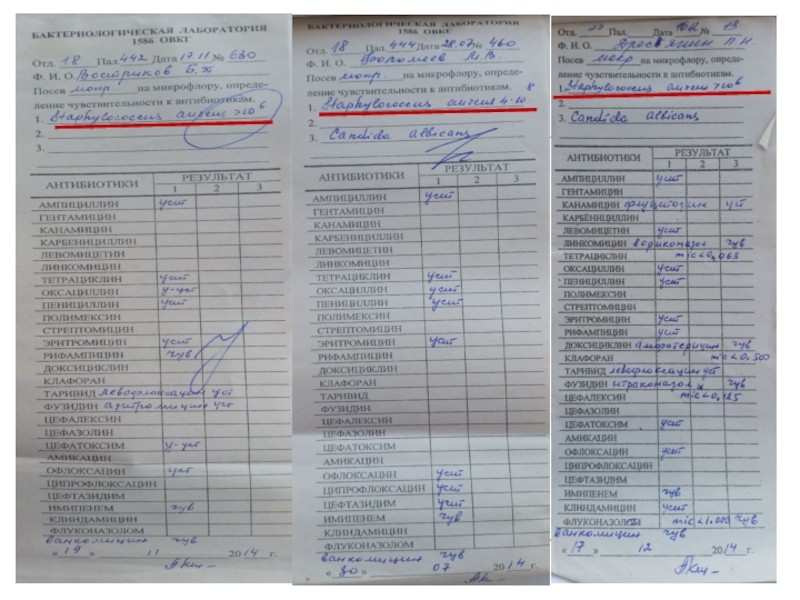
- 43. Больной Д.
- 44. Слайд 44
- 45. Антимикробная терапия тяжелой ВП. Ключевые моментыУ пациентов
- 46. Опыт использования цефтаролина в лечении внебольничной пневмонии
- 47. Наблюдательное проспективное исследование эффективности и безопасности АБТ
- 48. Наблюдательное проспективное исследование эффективности и безопасности АБТ
- 49. Клинико-экономический анализ применения цефтаролина при ВП пневмококковой
- 50. Ведение больных ВП в ОРИТВ дополнение к
- 51. Индикаторы качества медицинской помощи в военно-лечебных организацияхВыполнение
- 52. Эвакуация больных тяжелой ВПВ случаях, когда оказание
- 53. ЭКМОВ 2014 г. медицинской службой ВС РФ
- 54. Эвакуация больных тяжелой ВПВ случаях, когда оказание
- 55. Медицинские транспортные модули Модуль медицинский вертолетный (ММВ)2014
- 56. Фотографии представлены: Стец В., Колобаева Е.
- 57. Фотографии представлены: Стец В., Колобаева Е.
- 58. Эвакуация тяжелобольных военнослужащих в центральные лечебные учреждения
- 59. Благодарю за внимание!
- 60. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1Рекомендации по ведению больных внебольничной пневмонией в военном стационаре. Ключевые
моменты
МО РФСлайд 2Заболеваемость внебольничной пневмонией у военнослужащих по призыву
Динамика заболеваемости пневмонией у
военнослужащих по призыву в ‰
Слайд 3ВП у военнослужащих по призыву: Летальные исходы в 2012-2015 гг.
по
призыву, абс
Овчинников Ю.В., Зайцев А.А., 2015
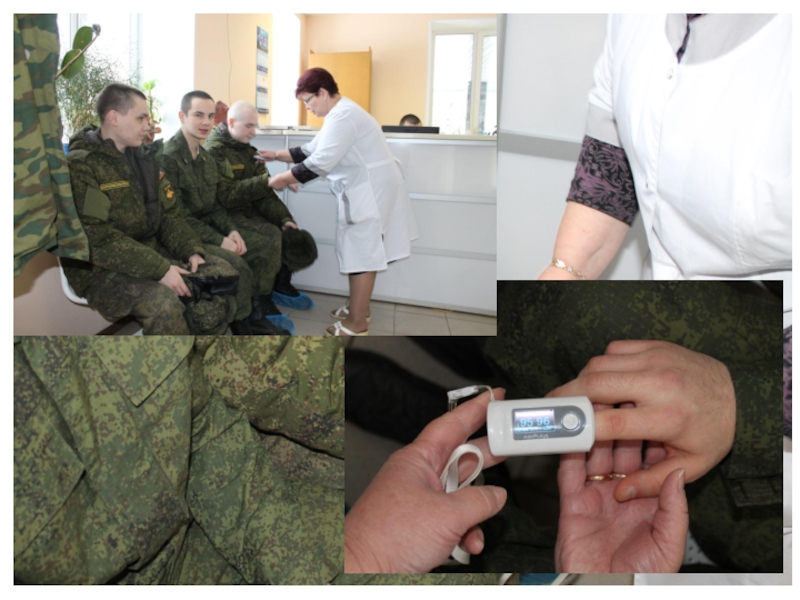
Слайд 5Больной У., 45 лет (полковник)
Болен с 04.01.2015 года, когда появились
частый кашель с трудноотделяемой мокротой, общая слабость, головная боль.
Лечился
самостоятельно: цефтриаксон 1 г в сутки, сироп от кашля, циклоферон, ингавирин. За медицинской помощью обратился 09.01.16 г., госпитализирован с диагнозом острый бронхит в пульмонологическое отделение.
При рентгенографии ОГК от 08.01.2015 г.: легочные поля без очаговых и инфильтративных изменений. Корни структурны, полнокровные, расширены, усиление легочного рисунка в S9 правого легкого за счет сосудистого компонента. Rg ППН без патологических изменений
Назначена комбинированная антибактериальная терапия, симптоматическое лечение.
Клиническое наблюдение
Слайд 6Клинический анализ крови от 09.01.2016 г.: гемоглобин – 159 г/л,
эр – 5,21х1012/л, л – 5,1х109/л, СОЭ – 20 мм/час,
лимфоциты – 12%, моноциты – 9%, п/я – 40%, с/я – 38%.За период нахождения в стационаре общее состояние с отрицательной динамикой в виде отхождения мокроты гнойно-геморрагического характера, появления одышки при привычной физической нагрузке.
На контрольной рентгенограмме ОГК от 11.01.16 г., - двухсторонняя субтотальная инфильтрация легочной ткани.
Переведен в ОРИТ.
При осмотре 11.01.16 состояние тяжелое. Кожные покровы бледные, влажные. Температура тела 37,6°С. Дыхание самостоятельное, ЧДД 26-28 в минуту. В легких дыхание жесткое, рассеянные разнокалиберные хрипы с обеих сторон. Пульс 78 в 1 минуту, ритмичный. АД 125/80 мм рт. ст. SpO2-85%. НВЛ. (VТЕ 370 мл, Fc 28, PEEP 5 мм водн. ст., FiO2 60%, SpO2-99%).
Клиническое наблюдение
Слайд 7Клиническое наблюдение
Основной: Грипп А(H1N1) pdm09 (подтвержденный ПЦР от 13.01.16 г.),
тяжелое течение, период разгара.
Осложнения: Двусторонняя субтотальная (справа в S2,3,4,5,8-10; слева
-S3.4,5,6,8,10) вирусно-бактериальная пневмония тяжелого течения. ОРДС. ОДН III ст., ИВЛ от 13.01.16 г. 11.01.16
12.01.16
Слайд 8Капитан С., 40 лет (капитан)
Болен с 18.01.2015 года, когда появились
малопродуктивнй кашель, повышение температуры тела до 39ºС.
Лечился самостоятельно: жаропонижающие
и противовирусные? препараты без эффекта. За медицинской помощью обратился 21.01.16 г., - направлен на консультацию терапевта, назначены жаропонижающие средства.
22.01.2016 в 2.00 СМП доставлен в госпиталь, госпитализирован с диагнозом острый бронхит в терапевтическое отделение.
Назначена антибактериальная (цефтриаксон 2 г/сутки+ азитромицин 500 мг/сутки) и противовирусная (римантадин) терапия, симптоматическое лечение.
Клиническое наблюдение
Слайд 9На фоне проводимой терапии отмечено улучшение состояния – снижение температуры
тела до 37,5°С, уменьшения выраженности одышки.
25.01.2016 в 5.10 – резкое
ухудшение состояния в виде нарушения сознания (сопор), переведен в ОРИТ, SpO2-40%, ИВЛ.Переведен в ОРИТ с диагнозом: Острое нарушение мозгового кровообращения.
Выполнена люмбальная пункция – без патологии.
Диагноз – «вирусно-бактериальная пневмония…»
Клиническое наблюдение
Слайд 10Клиническое наблюдение
Основной: Грипп (по клинико-эпидемиологическим данным), тяжелое течение, период разгара.
Осложнения:
Двусторонняя субтотальная пневмония вирусно-бактериальной этиологии, тяжелое течение. ОРДС. Тяжелый сепсис.
Полиорганная (почечная, печеночная) недостаточность. ОДН III ст., ИВЛ.Слайд 11Проблемы с диагностикой заболевания (утяжеление состояния больных поступающих, как-правило, в
инфекционные отделения ВЛУ). Отсутствие настороженности при ведении больных с гриппозной
инфекциейНедооценка тяжести состояния и прогноза больных ВП
ВП у военнослужащих. Организационные проблемы оказания помощи
При поступлении больных на этап стационарного лечения с предварительным диагнозом ОРВИ (в вечернее время, выходные и праздничные дни) РЕНТГЕНОГРАФИЯ ОРГАНОВ ГРУДНОЙ КЛЕТКИ
не проводится; оценивается врачом дежурной смены, но не рентгенологом;
ПУЛЬСОКСИМЕТРИЯ на этапе приемных отделений ВЛУ не проводится
Слайд 12Особенности клинического течения гриппа А/H1/N1
Высокий риск формирования синдрома острого
повреждения лёгких, сопровождающегося дыхательной недостаточностью, рефрактерной к традиционным методам респираторной
поддержкиСочетание ОПЛ с шоком и острой почечной недостаточностью, тромбоцитопенией
Лейкопения с выраженным сдвигом «влево» лейкоцитарной формулы
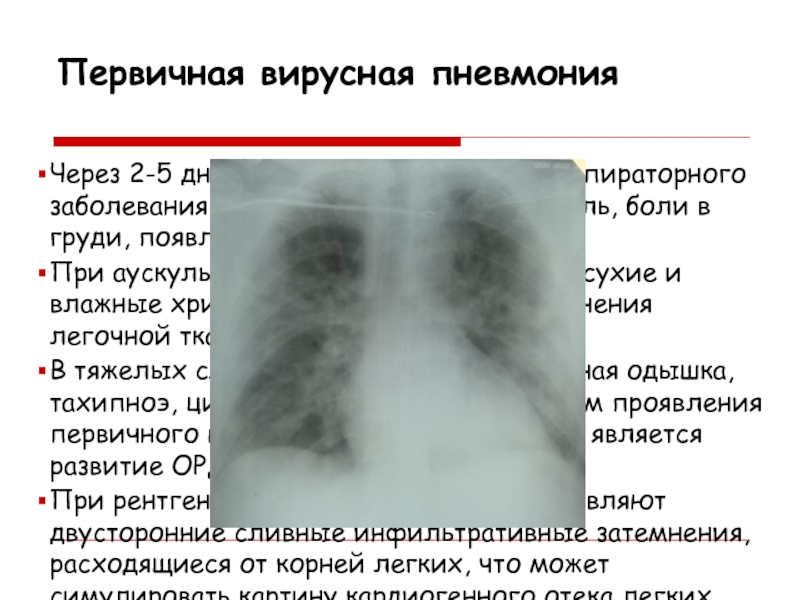
Слайд 13Первичная вирусная пневмония
Через 2-5 дней после начала острого респираторного
заболевания внезапно усиливаются кашель, боли в груди, появляется одышка.
При
аускультации легких выслушивают сухие и влажные хрипы, однако, признаки уплотнения легочной ткани зачастую отсутствуют. В тяжелых случаях появляются выраженная одышка, тахипноэ, цианоз, кровохарканье. Апогеем проявления первичного вирусного поражения легких является развитие ОРДС.
При рентгенографии грудной клетки выявляют двусторонние сливные инфильтративные затемнения, расходящиеся от корней легких, что может симулировать картину кардиогенного отека легких.
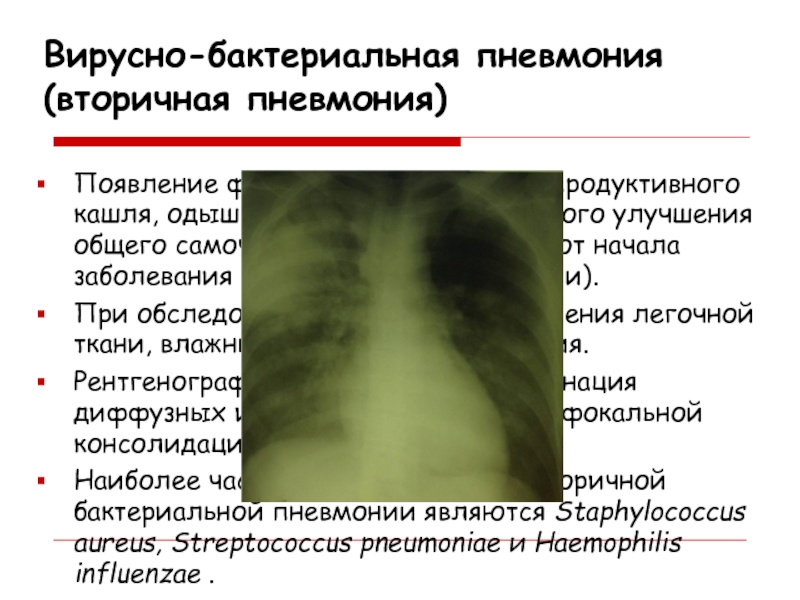
Слайд 14Вирусно-бактериальная пневмония (вторичная пневмония)
Появление фебрильной лихорадки, продуктивного кашля, одышки и
пр. на фоне некоторого улучшения общего самочувствия через 4–5 дней
от начала заболевания (иногда спустя 1–2 недели).При обследовании - признаки уплотнения легочной ткани, влажные хрипы или крепитация.
Рентгенографическая картина - комбинация диффузных инфильтратов с очагами фокальной консолидации.
Наиболее частыми возбудителями вторичной бактериальной пневмонии являются Staphylococcus aureus, Streptococcus pneumoniae и Haemophilis influenzae .
Слайд 15Грипп. Критерии прогрессирования заболевания
нарастание температуры тела или сохранение высокой лихорадки
более 3 дней,
появление одышки в покое или при физической
нагрузке, цианоз,
кровянистая или окрашенная кровью мокрота,
боли в груди при дыхании и кашле,
артериальная гипотония,
изменение психического статуса.
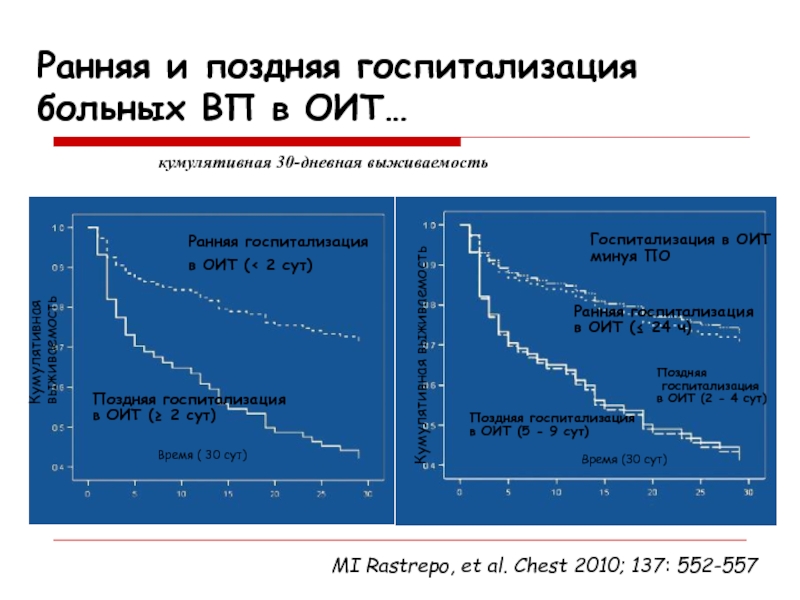
Слайд 17кумулятивная 30-дневная выживаемость
MI Rastrepo, et al. Chest 2010; 137: 552-557
Ранняя
госпитализация
в ОИТ (< 2 сут)
Поздняя госпитализация
в ОИТ (≥ 2
сут)Время ( 30 сут)
Кумулятивная выживаемость
Кумулятивная выживаемость
Госпитализация в ОИТ
минуя ПО
Ранняя госпитализация
в ОИТ (≤ 24 ч)
Поздняя
госпитализация
в ОИТ (2 - 4 сут)
Поздняя госпитализация
в ОИТ (5 - 9 сут)
Время (30 сут)
Ранняя и поздняя госпитализация больных ВП в ОИТ…
Слайд 19Шкалы SMART-COP и SMRT-CO
Примечание: * - параметры, отсутствующие в шкале
SMRT-CO
Charles P., et al., 2008
Слайд 20Дизайн исследования
Место проведения исследования – 1586 военный клинический госпиталь г.
Подольск
Время проведения – декабрь 2012 – май 2013 года
Размер выборки
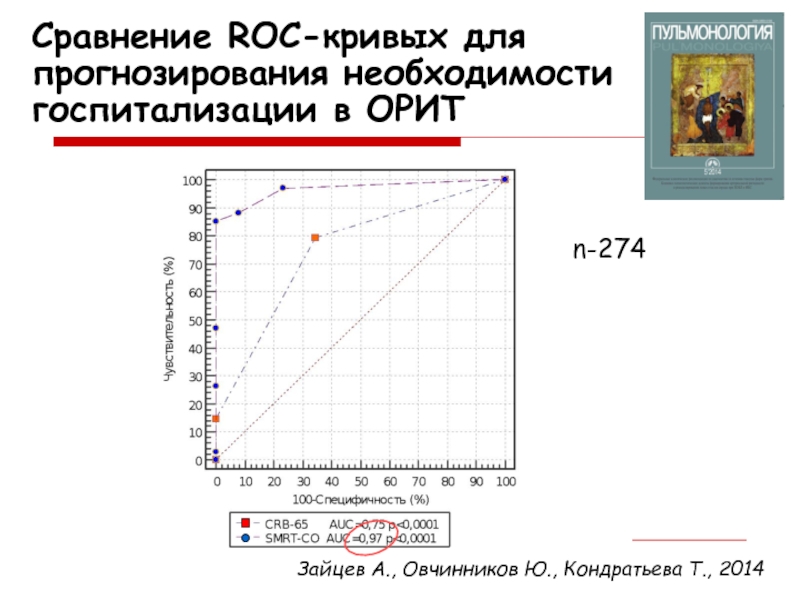
– 274 пациентов из числа военнослужащих по призыву; средний возраст 19,9 ± 0,1 лет.Слайд 21Сравнение ROC-кривых для прогнозирования необходимости госпитализации в ОРИТ
n-274
Зайцев А., Овчинников
Ю., Кондратьева Т., 2014
Слайд 22
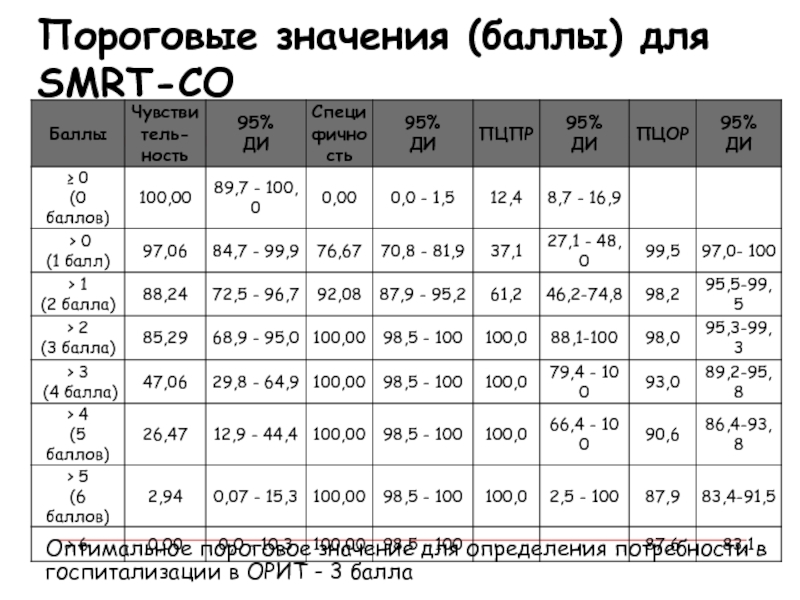
Пороговые значения (баллы) для SMRT-CO
Оптимальное пороговое значение для определения потребности
в госпитализации в ОРИТ - 3 балла
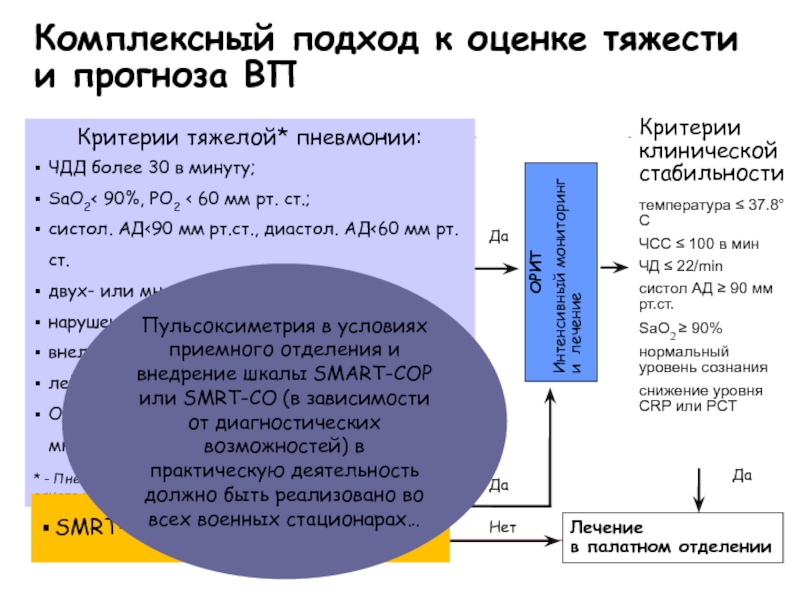
Слайд 23Комплексный подход к оценке тяжести и прогноза ВП
ОРИТ
Интенсивный мониторинг
и лечение
Да
Нет
Лечение
в палатном отделении
+
Да
Да
Критерии клинической стабильности
температура ≤ 37.8°C
ЧСС ≤
100 в минЧД ≤ 22/min
систол АД ≥ 90 мм рт.ст.
SaO2 ≥ 90%
нормальный уровень сознания
снижение уровня CRP или PCT
Слайд 26Рекомендуемый обьем диагностических исследований при тяжелой ВП в ОРИТ
Обзорная рентгенография
органов грудной полости в передней прямой и боковой проекциях. При
наличии диагностических возможностей компьютерная томография.Пульсоксиметрия, а при SрO2 < 90% - исследование газов артериальной крови (PO2, PCO2, pH, бикарбонаты).
Развернутый общий анализ крови с определением уровня эритроцитов, гематокрита, лейкоцитов, тромбоцитов, лейкоцитарной формулы.
Биохимический анализ крови (мочевина, креатинин, электролиты, печеночные ферменты, билирубин, глюкоза, альбумин) и определение миоглобина, КФК (креатинфосфокиназа) при подозрении на гриппозную этиологию пневмонии.
Слайд 27Рекомендуемый обьем диагностических исследований при тяжелой ВП в ОРИТ
Исследование биомаркеров
воспалительного ответа – СРБ и ПКТ, пресепсин.
ЭКГ в стандартных отведениях.
Культуральное
исследование двух образцов венозной крови. Бактериологическое исследование респираторного образца - мокрота или трахеальный аспират (у пациентов, находящихся на ИВЛ).
Экспресс-тесты по выявлению пневмококковой и легионеллезной антигенурии.
Исследование респираторного образца (мокрота, мазок из носоглотки и задней стенки глотки) на грипп методом полимеразной цепной реакции (ПЦР) во время эпидемии в регионе, наличии клинических и/или эпидемиологических данных, свидетельствующих о вероятном инфицировании вирусом гриппа.
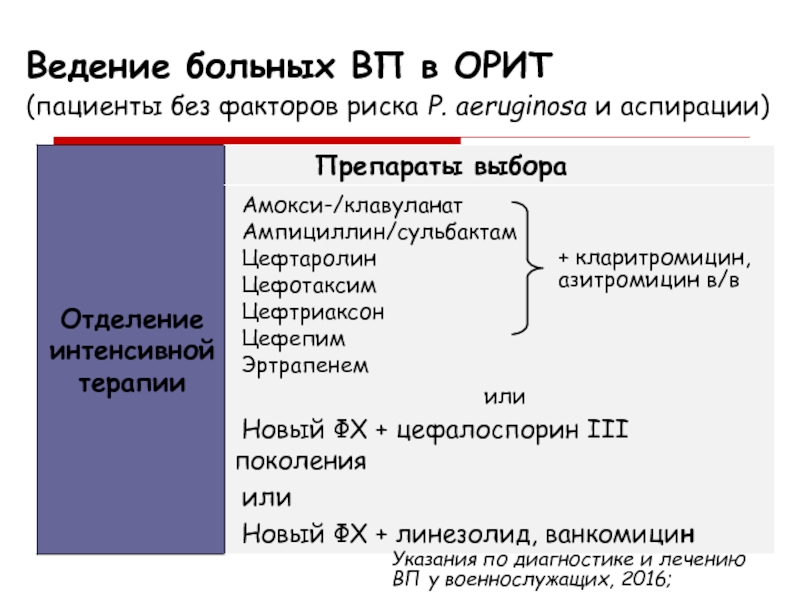
Слайд 28Ведение больных ВП в ОРИТ (пациенты без факторов риска P. aeruginosa
и аспирации)
+ кларитромицин,
азитромицин в/в
Указания по диагностике и лечению ВП у
военнослужащих, 2016;Слайд 29Факторы риска
неблагоприятного исхода ВП
Преклонный возраст пациента
S.pneumoniae- и Legionella spp.-инфекции
Тяжелое
течение пневмонии
Нарушения азотовыделительной функции почек
Наличие ряда сопутствующих заболеваний
Низкие значения PaO2/FiO2
Низкий
индекс масса телаГипоальбуминемия
Частые повторные госпитализации
рН < 7,26
Курение
Ожирение
Алкоголизм
Fine M., Auble T., Yealy D., et al., N Engl J Med 1997; 336 (4): 243–50. Kothe et al. Eur Resp J 2008; 32: 139. Metlay J. P., Fine M.J. 2003; 138:109-18.
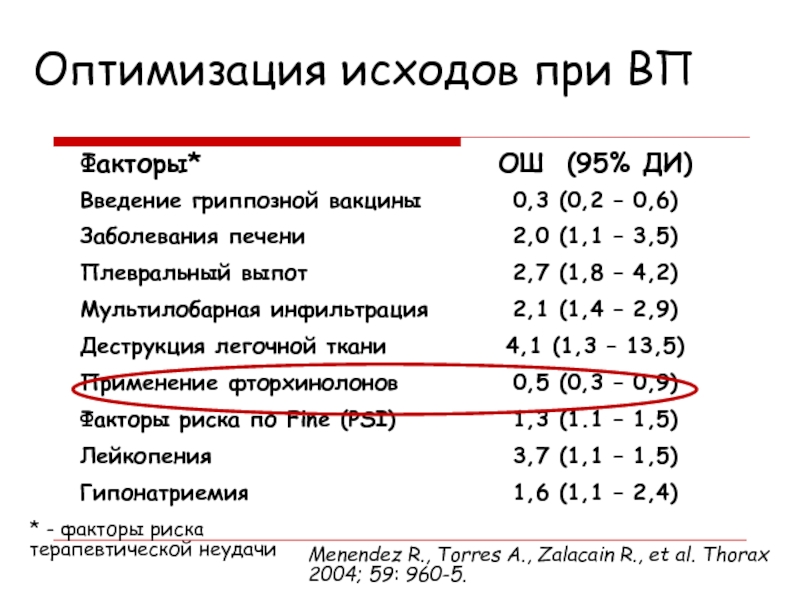
Слайд 30Оптимизация исходов при ВП
* - факторы риска терапевтической неудачи
Menendez R.,
Torres A., Zalacain R., et al. Thorax 2004; 59: 960-5.
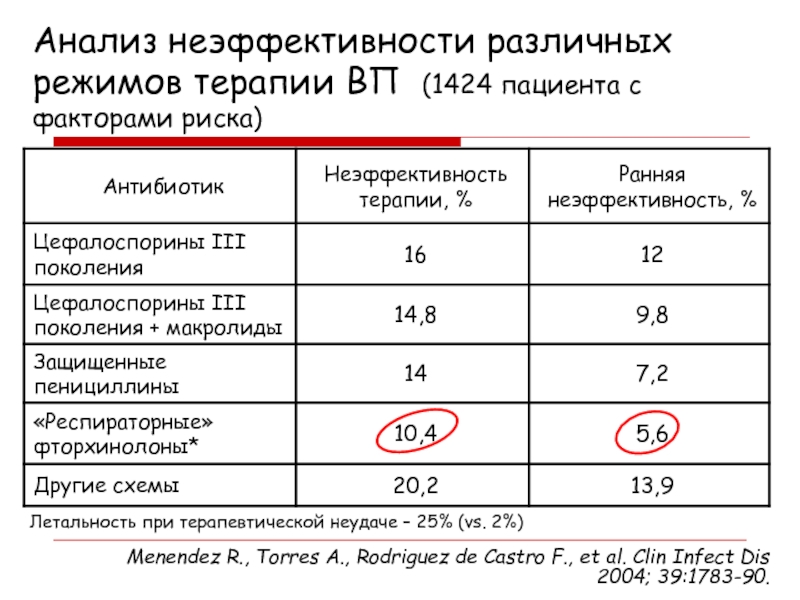
Слайд 31Анализ неэффективности различных режимов терапии ВП (1424 пациента с факторами
риска)
Летальность при терапевтической неудаче – 25% (vs. 2%)
Menendez R.,
Torres A., Rodriguez de Castro F., et al. Clin Infect Dis 2004; 39:1783-90. Слайд 32Оптимизация исходов ВП
Проспективное обсервационное исследование - > 3043 пациентов с
факторами риска
«Монотерапия левофлоксацином госпитализированных больных ВП снижает риск поздней
летальности (> 5 дней) в стационаре»Marrie T., Wu L. Chest. 2005;127(4): 1260-70.
Слайд 33Оптимизация исходов ВП
* вероятность летального исхода в стационаре
Marrie T., Wu
L. Chest. 2005;127(4): 1260-70.
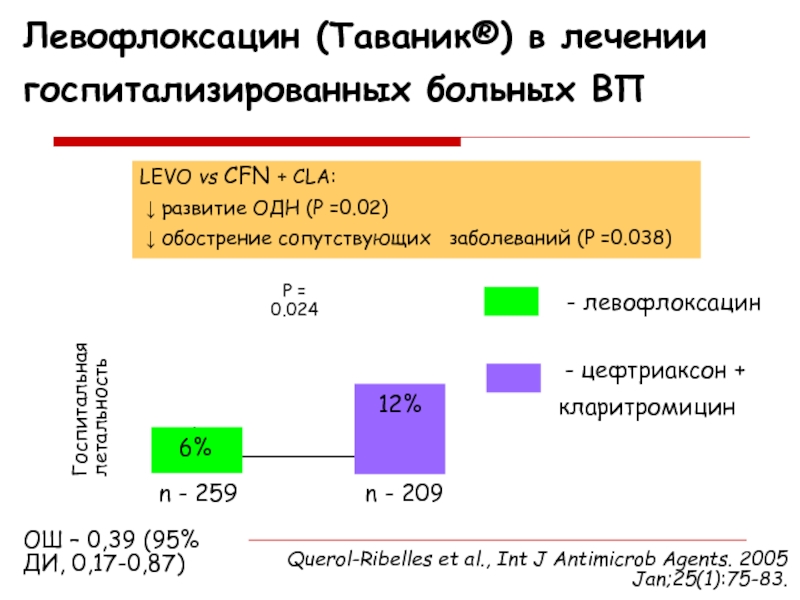
Слайд 34Левофлоксацин (Таваник®) в лечении госпитализированных больных ВП
Госпитальная летальность
Р = 0.024
6%
12%
n
- 259
n - 209
- левофлоксацин
- цефтриаксон +
кларитромицин
Querol-Ribelles et al.,
Int J Antimicrob Agents. 2005 Jan;25(1):75-83.ОШ – 0,39 (95% ДИ, 0,17-0,87)
LEVO vs СFN + CLA:
↓ развитие ОДН (Р =0.02)
↓ обострение сопутствующих заболеваний (Р =0.038)
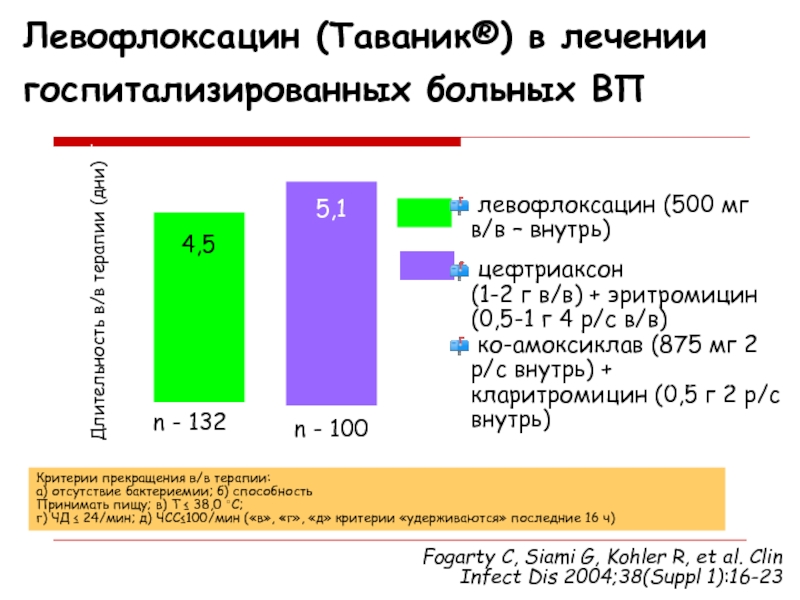
Слайд 35Длительность в/в терапии (дни)
4,5
5,1
n - 132
n - 100
левофлоксацин (500
мг в/в – внутрь)
цефтриаксон
(1-2 г в/в) + эритромицин (0,5-1
г 4 р/с в/в)ко-амоксиклав (875 мг 2 р/с внутрь) + кларитромицин (0,5 г 2 р/с внутрь)
Fogarty C, Siami G, Kohler R, et al. Clin Infect Dis 2004;38(Suppl 1):16-23
Критерии прекращения в/в терапии:
а) отсутствие бактериемии; б) способность
Принимать пищу; в) T ≤ 38,0 ◦С;
г) ЧД ≤ 24/мин; д) ЧСС≤100/мин («в», «г», «д» критерии «удерживаются» последние 16 ч)
Левофлоксацин (Таваник®) в лечении госпитализированных больных ВП
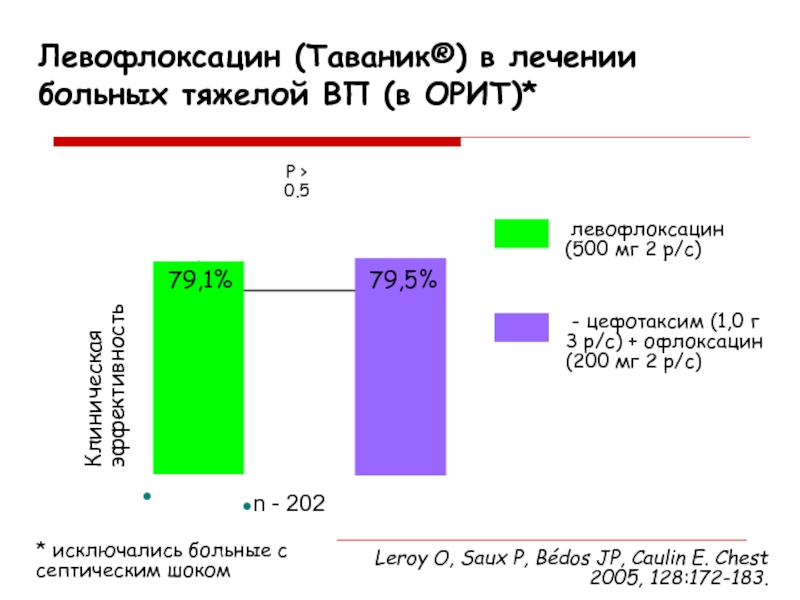
Слайд 36Левофлоксацин (Таваник®) в лечении больных тяжелой ВП (в ОРИТ)*
Клиническая эффективность
Р
> 0.5
79,1%
79,5%
n - 196
n - 202
левофлоксацин
(500 мг 2 р/с)
- цефотаксим (1,0 г 3 р/с) + офлоксацин(200 мг 2 р/с)
Leroy O, Saux P, Bédos JP, Caulin E. Chest 2005, 128:172-183.
* исключались больные с септическим шоком
Слайд 37Vardakas K., Siempos I., Grammatikos A., et al. CMAJ 2008;
179 (12): 1269-77.
Оптимизация исходов при ВП
Слайд 38Staphylococcus aureus – актуальный возбудитель тяжелой ВП
Рост числа ВП, вызванных
S. aureus в последние годы
Частота встречаемости повышается во время эпидемии
гриппа, у пациентов с факторами риска (инвазивные процедуры, недавняя госпитализация, проживание в домах престарелых)Частота стафилококковых инфекций чрезвычайно высока в организованных коллективах (военнослужащие)
Moran G.,et al., 2012; RiceT., et al., 2012;Wunderink R., 2013, Зайцев А., 2014
Слайд 3977 больных, умерших от гриппа А/H1N1
Исследования: гистопатология, иммунногистохимия, молекулярные методы
Бактериальная инфекция 22
S. pneumoniae 10
S. aureus 7
S. pyogenes 6
Streptococcus
mitis 2 H. influenzae 1
Несколько патогенов 4
Бактериальная инфекция у больных с гриппом А/H1N1
Louie et al., 2009
Слайд 45Антимикробная терапия тяжелой ВП. Ключевые моменты
У пациентов с ВП на
фоне гриппа препараты выбора - ингибиторозащищенные аминопенициллины, цефтаролин (антистафилококковая активность)
При
наличии факторов риска инфицирования полирезистентными штаммами пневмококка, предпочтение следует отдавать цефтаролинуРекомендации РРО и МАКМАХ, 2014
Слайд 46Опыт использования цефтаролина в лечении внебольничной пневмонии (n = 23)
Балахнов
Д., Лемешко П., Костовский П., с соавт., 2014
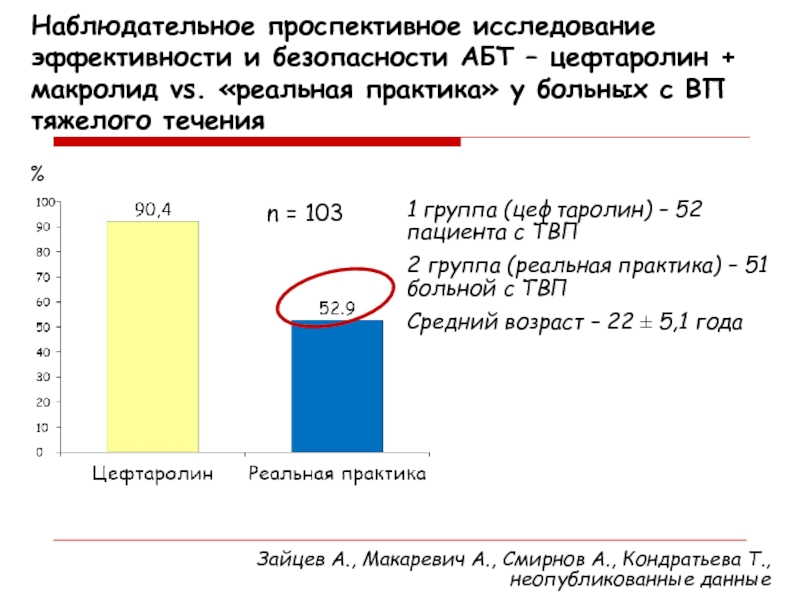
Слайд 47Наблюдательное проспективное исследование эффективности и безопасности АБТ – цефтаролин +
макролид vs. «реальная практика» у больных с ВП тяжелого течения
Зайцев
А., Макаревич А., Смирнов А., Кондратьева Т., неопубликованные данные%
n = 103
1 группа (цефтаролин) – 52 пациента с ТВП
2 группа (реальная практика) – 51 больной с ТВП
Средний возраст – 22 ± 5,1 года
Слайд 48Наблюдательное проспективное исследование эффективности и безопасности АБТ – цефтаролин +
макролид vs. «реальная практика» у больных с ВП тяжелого течения
Зайцев
А., Макаревич А., Смирнов А., Кондратьева Т., неопубликованные данныеСлайд 49Клинико-экономический анализ применения цефтаролина при ВП пневмококковой этиологии
Анализ проспективных рандомизированных
клинических исследований - FOCUS 1 и FOCUS 2 (критерий эффективности
сравниваемых режимов АБТ - частота достижения раннего положительного клинического ответа в группе лечения т.е. улучшение на 3-5 сутки терапии)Оценка эффективности затрат - построение аналитической модели «дерева решений»
Белькова Ю.А., Рачина С.А., Козлов Р.С., 2014
Стартовая терапия Цефтаролином в дозе 600 мг каждые 24 ч является более экономически целесообразной с позиции общества в сравнении с использованием стартовой терапии Цефтриаксоном в дозе 1 г / 2 г каждые 24 ч в связи с меньшими суммарными затратами (на 11720,13 руб. / 14362,91 руб. соответственно) при превосходящей клинической эффективности
Слайд 50Ведение больных ВП в ОРИТ
В дополнение к антимикробной терапии у
пациентов с клиническими симптомами, предполагающими инфицирование вирусами гриппа, рекомендуется эмпирическое
назначение ингибиторов нейраминидазы (осельтамивир, занамивир).Противовирусные препараты назначаются эмпирически всем пациентам с тяжелой ВП в период сезонного подъема заболеваемости гриппом в регионе (терапию можно отменить в случае отрицательного результата исследования респираторных образцов на грипп методом ПЦР).
Слайд 51Индикаторы качества медицинской помощи в военно-лечебных организациях
Выполнение рентгенографии при наличии
клинических признаков ВП при поступлении в приемное отделение
Проведение пульсоксиметрии пациенту
с ВП в приемном отделении при поступленииБалльная оценка по шкале SMART-COP / SMRT-CО
Бактериологическое исследование мокроты у пациентов с тяжелой ВП
Бактериологическое исследование крови у пациентов с тяжелой ВП
Введение первой дозы антибиотика в течение одного часа при постановке диагноза тяжелой ВП, в течение 4-х часов при нетяжелой ВП
Соответствие стартового режима АБТ указаниям…, национальным рекомендациям
Применение респираторной поддержки при SaO2 < 88% или PaO2 < 55 мм рт.ст. (при дыхании атмосферным воздухом)
Слайд 52Эвакуация больных тяжелой ВП
В случаях, когда оказание специализированной помощи в
полном объеме больному с тяжелым течением ВП в стационаре не
представляется возможным следует осуществить перевод (медицинскую эвакуацию) пациента в специализированную ВМОРешение о необходимости в проведении авиамедицинской эвакуации принимается консилиумом врачебного состава учреждения, где находится пациент, с последующим докладом главному специалисту МО РФ по профилю. Главный специалист МО РФ принимает решение о возможной дополнительной консультации специалистов, необходимости взаимодействия с другими главными специалистами МО РФ, определяет состав и специализацию бригады авиамедицинской эвакуации.
Медицинскую эвакуацию осуществляют на специально оборудованных транспортных средствах (реанимобиль, самолет и/или вертолет) в сопровождении анестезиолого-реанимационной бригады. В ходе выполнения эвакуации сотрудники эвакуационной бригады проводят мероприятия интенсивной терапии, выполняют действия по восстановлению проходимости дыхательных путей, обеспечивают проведение искусственной вентиляции легких, осуществляют мониторинг состояния пациента.
Указания по лечению ВП в ВЛУ МО РФ, 2015
Слайд 53ЭКМО
В 2014 г. медицинской службой ВС РФ закуплено 5 аппаратов
экстракорпоральной мембранной оксигенации, в 2015 -4 шт.
Эвакуация с использованием ЭКМО
авиационным транспортом из госпиталя (г.Ростов) в ВМедА им. Кирова 15.01.15 г. - ряд. Кузнецов В.Н.Слайд 54Эвакуация больных тяжелой ВП
В случаях, когда оказание специализированной помощи в
полном объеме больному с тяжелым течением ВП в стационаре не
представляется возможным следует осуществить перевод (медицинскую эвакуацию) пациента в специализированную ВМОРешение о необходимости в проведении авиамедицинской эвакуации принимается консилиумом врачебного состава учреждения, где находится пациент, с последующим докладом главному специалисту МО РФ по профилю. Главный специалист МО РФ принимает решение о возможной дополнительной консультации специалистов, необходимости взаимодействия с другими главными специалистами МО РФ, определяет состав и специализацию бригады авиамедицинской эвакуации.
Медицинскую эвакуацию осуществляют на специально оборудованных транспортных средствах (реанимобиль, самолет и/или вертолет) в сопровождении анестезиолого-реанимационной бригады. В ходе выполнения эвакуации сотрудники эвакуационной бригады проводят мероприятия интенсивной терапии, выполняют действия по восстановлению проходимости дыхательных путей, обеспечивают проведение искусственной вентиляции легких, осуществляют мониторинг состояния пациента.
Указания по лечению ВП в ВЛУ МО РФ, 2015
Слайд 55Медицинские транспортные модули
Модуль медицинский вертолетный (ММВ)
2014 г. – 6
шт. 2015 г. – 10 шт
Модули медицинские самолетные (ММС)
2014
г. – 5 шт. 2015 г. – 5 шт. К 2020 г. – 10 шт.Слайд 58
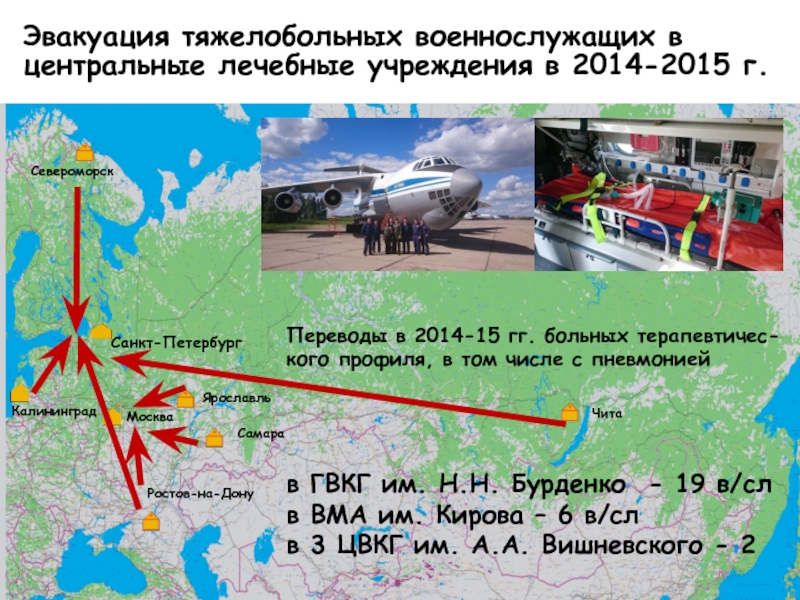
Эвакуация тяжелобольных военнослужащих в центральные лечебные учреждения в 2014-2015 г.
Москва
Самара
Калининград
Санкт-Петербург
Североморск
Ростов-на-Дону
Чита
Ярославль
Переводы
в 2014-15 гг. больных терапевтичес-кого профиля, в том числе с
пневмониейв ГВКГ им. Н.Н. Бурденко - 19 в/сл
в ВМА им. Кирова – 6 в/сл
в 3 ЦВКГ им. А.А. Вишневского - 2