Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Абдоминальная травма
Содержание
- 1. Абдоминальная травма
- 2. Абдоминальная травма одна из наиболее акутальных проблем
- 3. КлассификацияПо характеристике травмы:1) Открытая (ранения)2) Закрытая (ушибы брюшной стенки, повреждения органов БП и забрюшинного пространства)
- 4. Характеристика ранений и закрытых поврежденийХарактер ранящего предмета
- 5. Характер травмы внутренних органов и сосудовПовреждение паренхиматозных органовПовреждение полых органовПовреждение сосудов
- 6. ДиагностикаЖалобыБоли в животе различной локализации. При повреждении
- 7. АнамнезМеханизм травмы (автотравма, падение с высоты, ранение
- 8. Клиническое обследованиеПоложение:Вынужденное – больной лежит на боку,
- 9. ОсмотрВсе обнаруженные повреждения обязательно фиксируются в истории
- 10. ПеркуссияСимптом Кларка-Спижарского – исчезновение печёночной тупости.Притупление перкуторного
- 11. ПальпацияСимптом Щёткина-Блюмберга (может отсутствовать в первые часы
- 12. Лабораторная и инструментальная диагностикаВ обязательном порядке определяют
- 13. Слайд 13
- 14. Слайд 14
- 15. Слайд 15
- 16. Слайд 16
- 17. Слайд 17
- 18. Слайд 18
- 19. Слайд 19
- 20. Слайд 20
- 21. Пункция передней брюшной стенки троакаром
- 22. Аспирация содержимого брюшной полости с помощью шприца
- 23. Явные признаки внутрибрюшного кровотечения у пострадавших с
- 24. При проникающем ранении живота операция начинается со
- 25. Обработка эвентрированных органовВыпавшие петли кишечника и рану
- 26. Слайд 26
- 27. Слайд 27
- 28. ДоступСрединная лапаротомия от мечевидного отростка до 4-6
- 29. Временный гемостазВ момент вскрытия БП кровотечение усиливается
- 30. Ревизия органов брюшной полостиПеред ревизией проводят блокаду
- 31. Ревизия паренхиматозных органов:ПеченьСелезёнкаПоджелудочная железа
- 32. Реинфузия кровиПоказание – кровопотеря более 500 мл.
- 33. Слайд 33
- 34. Повреждения желудкаЧасто с сопутствующими поражениями соседних органов
- 35. ЛечениеПри полном разрыве – экономное иссечение краёв
- 36. Этапы ушивания раны желудкаа – иссечение краев
- 37. Повреждение тонкой кишкиСамый часто поражаемый орган при
- 38. ЛечениеИзолированные раны, протяжённостью менее половины диаметра кишки
- 39. Иссечение и ушивание раны тонкой кишки
- 40. Если ушивание невозможно – выполняется резекция кишки.
- 41. Резекция тонкой кишки при отрыве ее от брыжейки Объем резекции Этап операции
- 42. Резекцияповрежденного участкасигмовидной кишки(объем резекции)
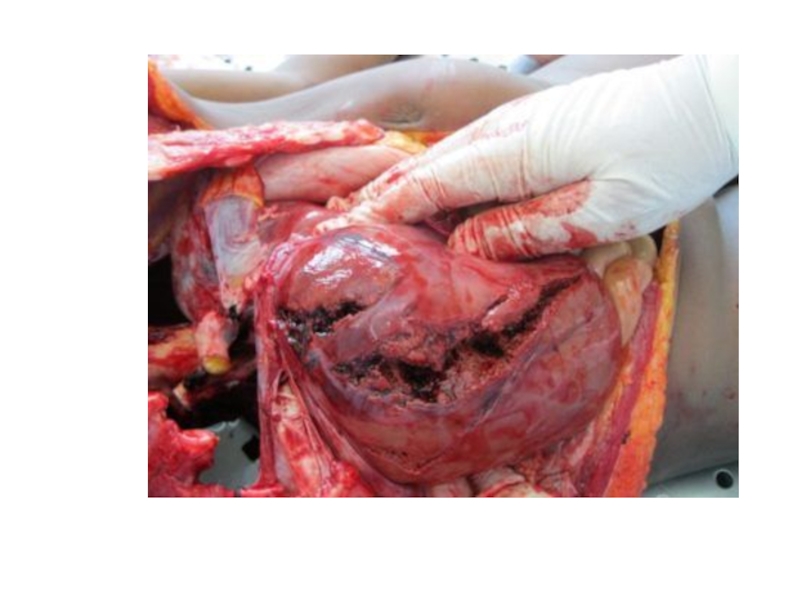
- 43. Повреждения печени
- 44. ЛечениеКонсервативное лечение закрытой травмы печени возможноСтабильная гемодинамикаСтабильные
- 45. Слайд 45
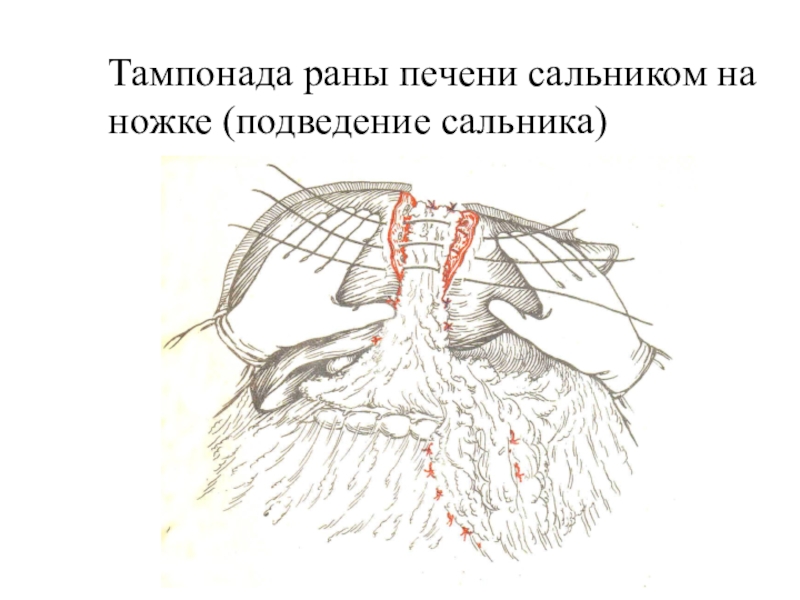
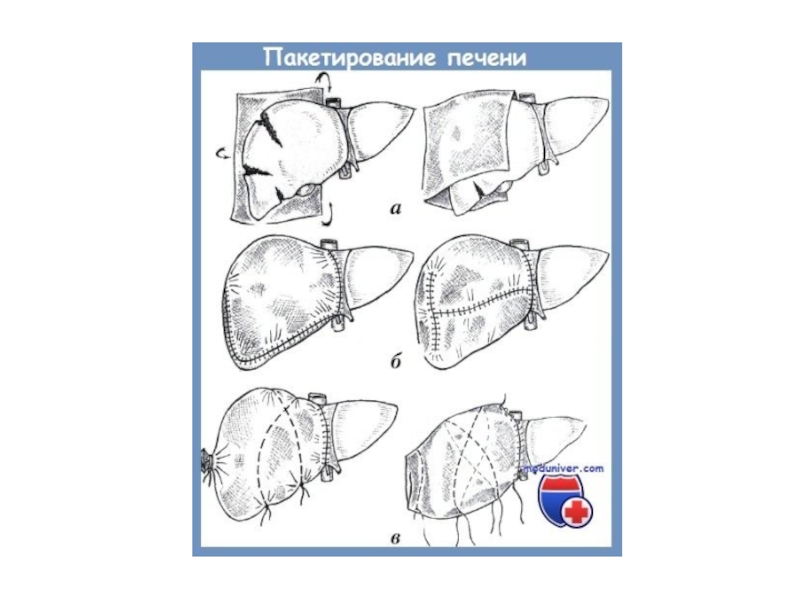
- 46. Тампонада раны печени сальником на ножке (подведение сальника)
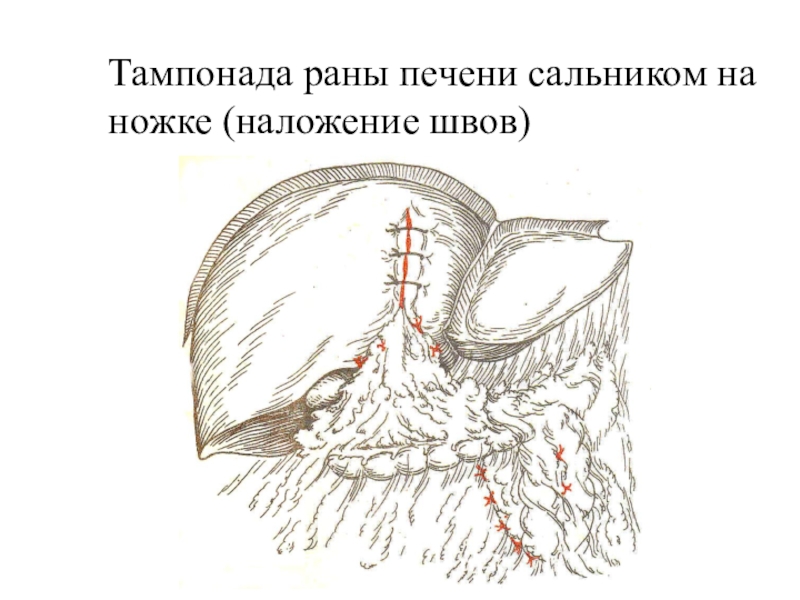
- 47. Тампонада раны печени сальником на ножке (наложение швов)
- 48. Слайд 48
- 49. Слайд 49
- 50. Пальцевое прижатие сосудов для временной остановки кровотечения при разрыве селезенки
- 51. Слайд 51
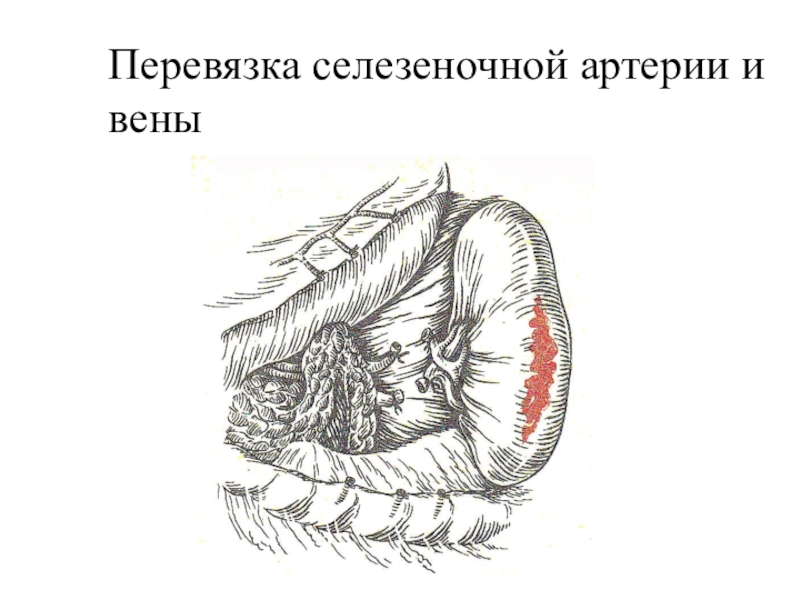
- 52. Перевязка селезеночной артерии и вены
- 53. Ведение послеоперационного периодаСтрогий постельный режимГолод, жаждаПоложение ФовлераАнальгетикиАнтигистаминныеАнтибиотикиБронхолитикиСердечные гликозидыВитаминыИнфузионная терапия в объеме 3-4 л жидкости
- 54. Больной К., 46 лет, поступил с жалобами
- 55. При УЗИ брюшной полости при поступлении выявлено
- 56. Слайд 56
- 57. В верхней трети сигмовидной кишки дефект серозно-мышечного
- 58. На 3—4-е сутки после операции удалены дренажи
- 59. Спасибо за внимание
- 60. Скачать презентанцию
Абдоминальная травма одна из наиболее акутальных проблем ургентной хирургии. Частота встречаемости – до 5% всех травм.Но из-за множественности и тяжести повреждений, характерны высокая летальность (25-70%) и высокая частота послеоперационных осложнений (35-83%)
Слайды и текст этой презентации
Слайд 2Абдоминальная травма одна из наиболее акутальных проблем ургентной хирургии.
Частота
встречаемости – до 5% всех травм.
повреждений, характерны высокая летальность (25-70%) и высокая частота послеоперационных осложнений (35-83%)Слайд 3Классификация
По характеристике травмы:
1) Открытая (ранения)
2) Закрытая (ушибы брюшной стенки, повреждения
органов БП и забрюшинного пространства)
Слайд 4Характеристика ранений и закрытых повреждений
Характер ранящего предмета (колотые, резаные, рубленные
и.т.д.)
По отношению к брюшной полости (проникающие и непроникающие)
Повреждение внутренних органов
(одиночные/множественные и монофокальные/полифокальные)Слайд 5Характер травмы внутренних органов и сосудов
Повреждение паренхиматозных органов
Повреждение полых органов
Повреждение
сосудов
Слайд 6Диагностика
Жалобы
Боли в животе различной локализации. При повреждении печени – иррадиация
в надплечье справа, при травме селезёнки – слева. Но жалобы
больного с абдоминальной травмой следует воспринимать критично, так как они не всегда соответствуют тяжести полученных повреждений.Слайд 7Анамнез
Механизм травмы (автотравма, падение с высоты, ранение холодным оружием, огнестрельная
или минно-взрывная травма)
Характер травмирующего агента (предмет, длина и ширина ножа,
гладкоствольное или нарезное огнестрельное оружие)Время получения травмы
Слайд 8Клиническое обследование
Положение:
Вынужденное – больной лежит на боку, подтяну колени к
животу – повреждение полого органа.
Симптом «ваньки-встаньки» – больной из лежачего
положения пытается сесть и тут же вновь ложится) – внутрибрюшное кровотечение.Слайд 9Осмотр
Все обнаруженные повреждения обязательно фиксируются в истории болезни.
Дыхательные экскурсии брюшной
стенки
Вздутие живота, его асимметрия.
Общие признаки острой кровопотери (тахикардия, гипотония, бледность
кожных покровов, холодный пот)Слайд 10Перкуссия
Симптом Кларка-Спижарского – исчезновение печёночной тупости.
Притупление перкуторного звука в боковых
отделах живота – скопление свободной жидкости (кровь, экссудат, кишечное содержимое).
При этом граница смещается при повороте на бок. Сохранение укорочения перкуторного звука в прежних границах – свидетельствует о забрюшинной гематоме (симптом Джойса)Слайд 11Пальпация
Симптом Щёткина-Блюмберга (может отсутствовать в первые часы после травмы)
Симптом Куленкампфа
– болезненность и положительные симптомы раздражения брюшины без напряжения передней
брюшной стенки (внутрибрюшное кровотечение).Слайд 12Лабораторная и инструментальная диагностика
В обязательном порядке определяют гемоглобин, гематокрит, лейкоциты.
Самая важная диагностическая информация – УЗИ, КТ и РГ.
Слайд 23Явные признаки внутрибрюшного кровотечения у пострадавших с закрытой травмой живота
– абсолютное показание к немедленной операции, независимо от тяжести состояния
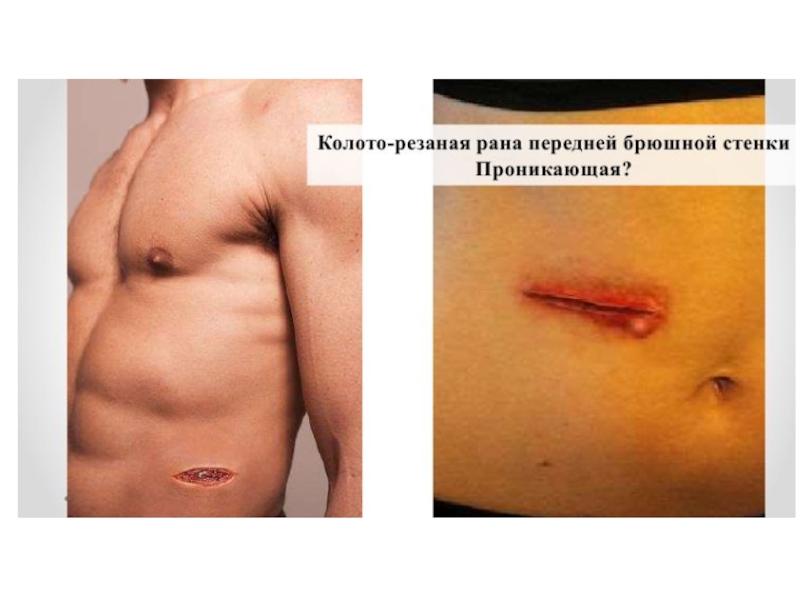
пострадавшего и стабильности гемодинамики. Так же следует поступать при наличии признаков разрыва полого органа.Слайд 24При проникающем ранении живота операция начинается со срединной лапаратомии.
Существует
правило: рана передней брюшной стенки должна быть обработана таким образом,
чтобы хирург мог видеть дно раневого канала, если оно не доходит до листка брюшины.Обнаружение дефекта брюшины – показание к срединной лапаратомии.
Слайд 25Обработка эвентрированных органов
Выпавшие петли кишечника и рану под общим обезболиванием
обмывают тёплым стерильным физраствором, затем – р-ом антисептика. Неповреждённую петлю
вправляют, рану временно тампонируют стерильной салфеткой.Повреждённую петлю окутывают салфеткой и оставляют временно на брюшной стенке, предварительно обработав её антисептиком.
Выпавшую прядь сальника в любом случае перевязывают и отсекают, рану прикрывают салфеткой.
Слайд 28Доступ
Срединная лапаротомия от мечевидного отростка до 4-6 см ниже пупка
(длина раны не мене 20 см).
Выполнение ограниченной верхнесрединной лапаротомии
– частая и грубая ошибка. Слайд 29Временный гемостаз
В момент вскрытия БП кровотечение усиливается из-за снижения внутрибрюшного
давления.
Наиболее простой приём временного гемостаза – пережатие кровоточащего сосуда
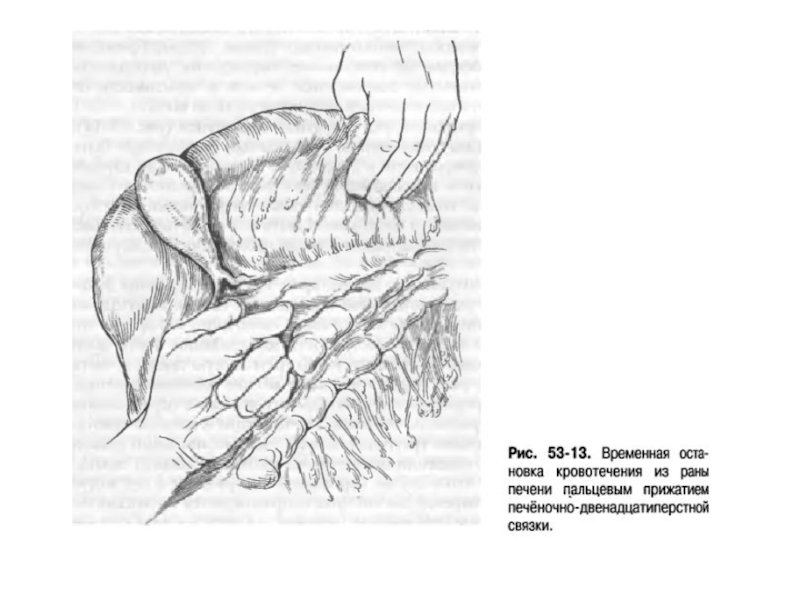
пальцами. При повреждениях печени и селезёнки – пережимают печёночно-двенадцатипёрстную связку или ножку селезёнки.
Кровотечение из аорты и нижней полой вены (и их ветвей) останавливают прижатием раны к позвоночнику.
Слайд 30Ревизия органов брюшной полости
Перед ревизией проводят блокаду прокаином корня брыжейки.
Выполняют ревизию в последовательности:
Желудок
Двенадцатиперстная кишка
Тонкая кишка
Толстая кишка
Прямая кишка и мочевой
пузырьСлайд 32Реинфузия крови
Показание – кровопотеря более 500 мл.
Противопоказания: сопутствующие повреждения
полых органов; длительный (более 24 ч.) срок с момента травмы
и выраженном гемолизеСлайд 34Повреждения желудка
Часто с сопутствующими поражениями соседних органов (ПЖ, селезёнка, печень,
ДПК).
При неполном разрыве болезнь протекает в три периода: шок, мнимое
благополучие, вторичный некроз (перитонит). Слайд 35Лечение
При полном разрыве – экономное иссечение краёв раны, ушивание двухрядным
швом с укрытием ушитого дефекта сальником на ножке.
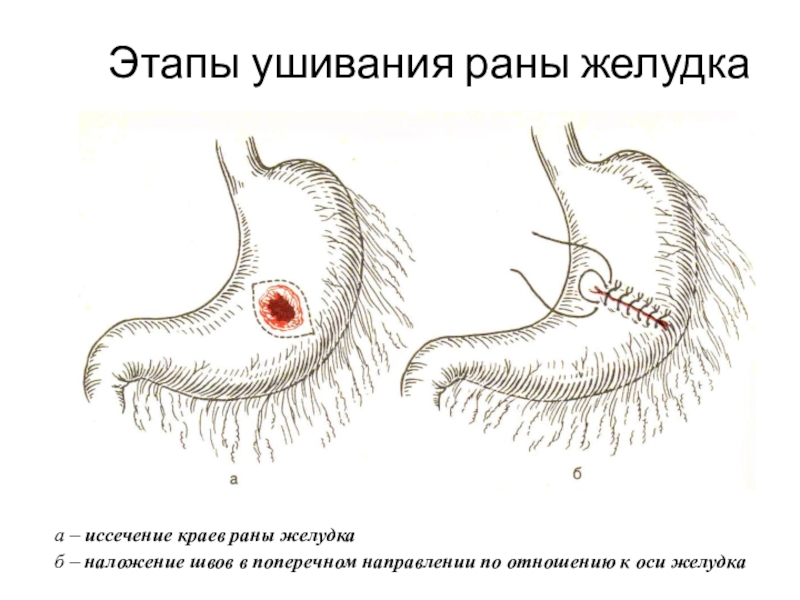
Слайд 36Этапы ушивания раны желудка
а – иссечение краев раны желудка
б –
наложение швов в поперечном направлении по отношению к оси желудка
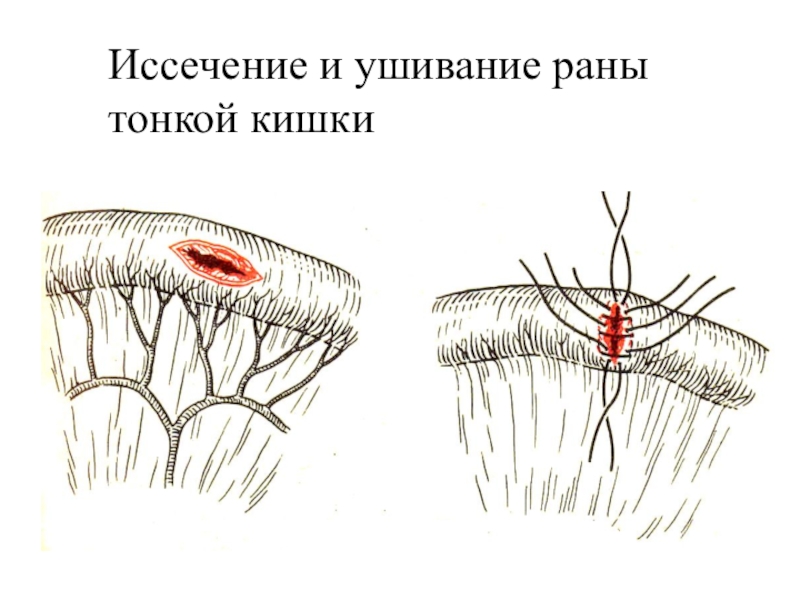
Слайд 37Повреждение тонкой кишки
Самый часто поражаемый орган при абдоминальной травме (до
35% случаев).
Классификация
Ушибы тонкой кишки (субсерозная и подслизистая гематома)
Разрывы (поперечные и
продольные) Закрытые повреждения и ранения стенки
(серозной и слизистой оболочки, сквозные, размозжение, пересечение)