Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Кафедра онколог ії з курсами радіаційної медицини та реаніматології медичного
Содержание
- 1. Кафедра онколог ії з курсами радіаційної медицини та реаніматології медичного
- 2. Мета лекціїДати уявлення про поширеність, причини і
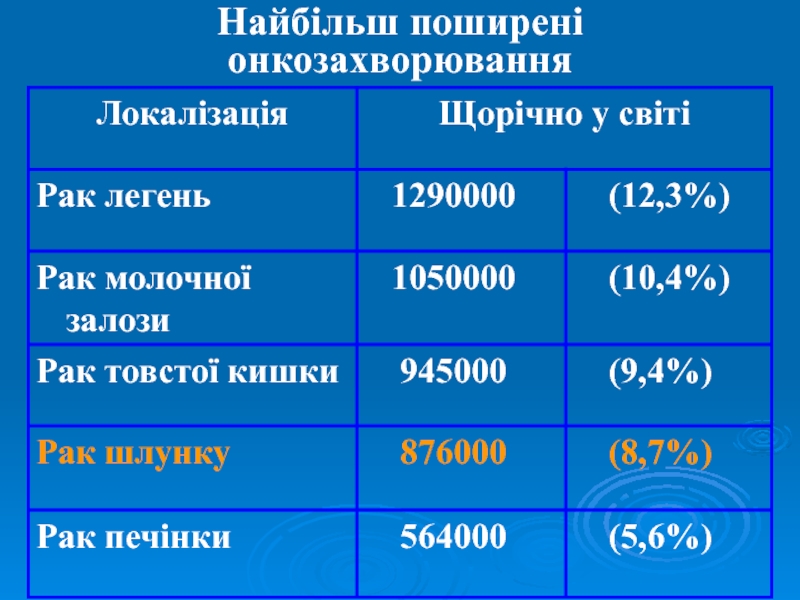
- 3. Найбільш поширені онкозахворювання
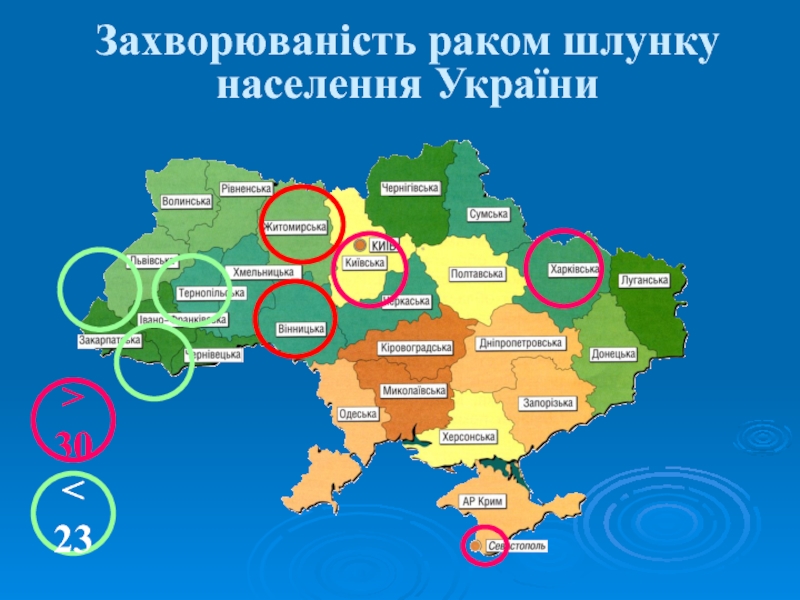
- 4. Захворюваність раком шлунку населення України>30
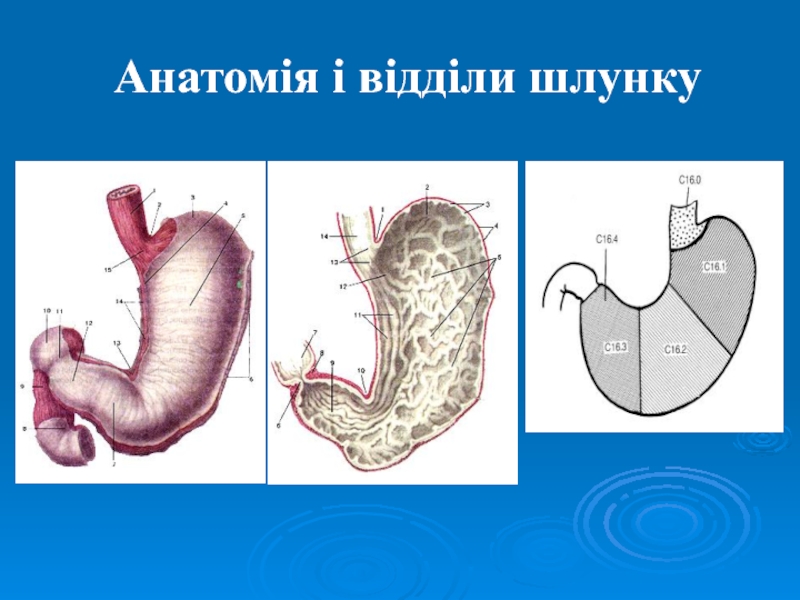
- 5. Анатомія і відділи шлунку
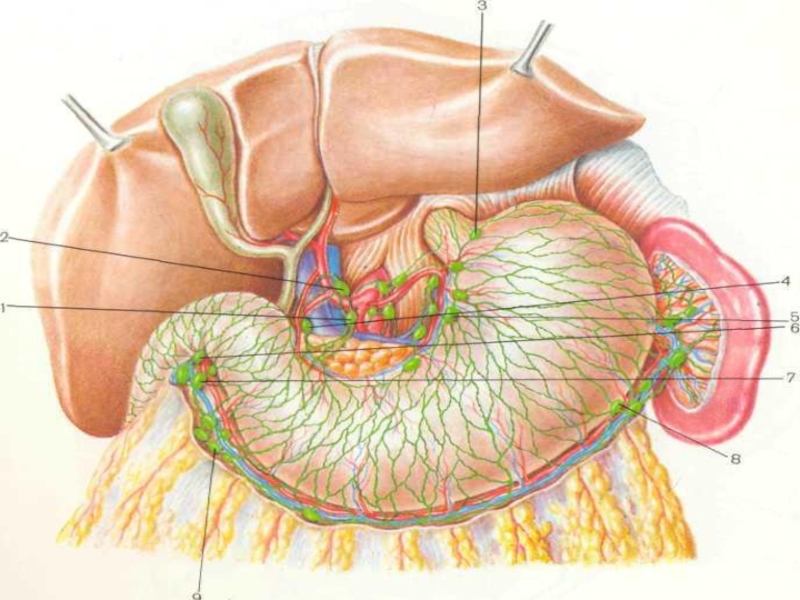
- 6. Лімфатична система шлунку
- 7. Схема лімфовідтоку при ракові шлункуIIIIIIIIIIIIIIII етап –
- 8. Фактори ризику розвитку раку шлункуЧоловіча стать, вік
- 9. Якість діагностики раку шлункуВ УКРАЇНІ У БІЛЬШОСТІ
- 10. Передракові захворювання шлункуХронічний анацидний гастрит(13%)Хронічна кальозна виразка шлунку(20%)Гіпертрофічний гастрит(8-40%)Перніціозна анемія(10-20%)Поліпоз шлунку(27-38%)Оперований шлунок(20%)
- 11. Передракові захворювання шлунку Хронічний атрофічний гастрит
- 12. Передракові захворювання шлунку
- 13. Класифікація раку шлунку по TNMТ – первинна
- 14. Класифікація раку шлунку – символ ТTITIITIVTIII
- 15. Класифікація раку шлунку по TNMN – регіонарні
- 16. Класифікація раку шлунку по TNMМ – віддаленні
- 17. Гістологічна класифікація раку шлунку Класифікація ВООЗ,
- 18. Клінічна класифікація:Поверхневий;Екзофітний (поліпоподібний, грибоподібний, виразковий);Ендофітний – пластичний лініт.
- 19. Клініко – анатомічні форми раку шлункуПоліпоподібний(грибоподібний)ракВиразково-інфільтра-тивний рак
- 20. Клініко – анатомічні форми раку шлунку – екзофітний рак
- 21. Патоморфологічна класифікація (Борман, 1926):
- 22. Форми росту раку шлункуРізні форми росту раку
- 23. Ріст, поширення, метастазуванняІ. Ріст пухлини – у
- 24. Метастазування І. Лімфогенне: 1. Перигастральні л/в 2. По
- 25. Особливості симптоматики раку шлункуНа ранніх стадіях хвороба
- 26. Клінічний перебіг та діагностика раку шлункуТ I
- 27. Патогенез розвитку симптомів раку шлункуРак вихідного відділу
- 28. Патогенез розвитку симптомів раку шлункуРак проксимального відділа
- 29. Клініка місцевопоширеного раку шлунку залежить від локалізації
- 30. Рак вихідного відділу шлунку зустрічається у 22
- 31. Рак проксимального відділу шлунку зустрічається в 15-25%
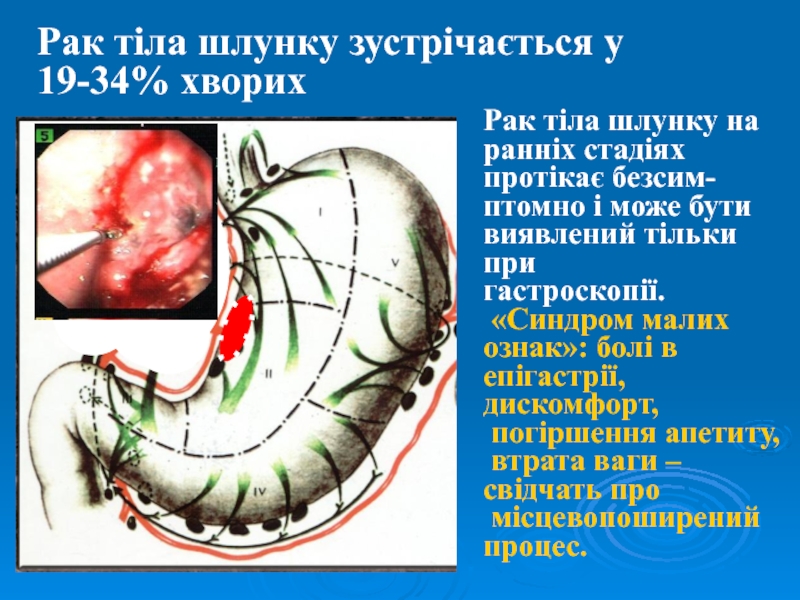
- 32. Рак тіла шлунку зустрічається у 19-34% хворихРак
- 33. Методи діагностики раку шлунку Сучасні методи діагностики
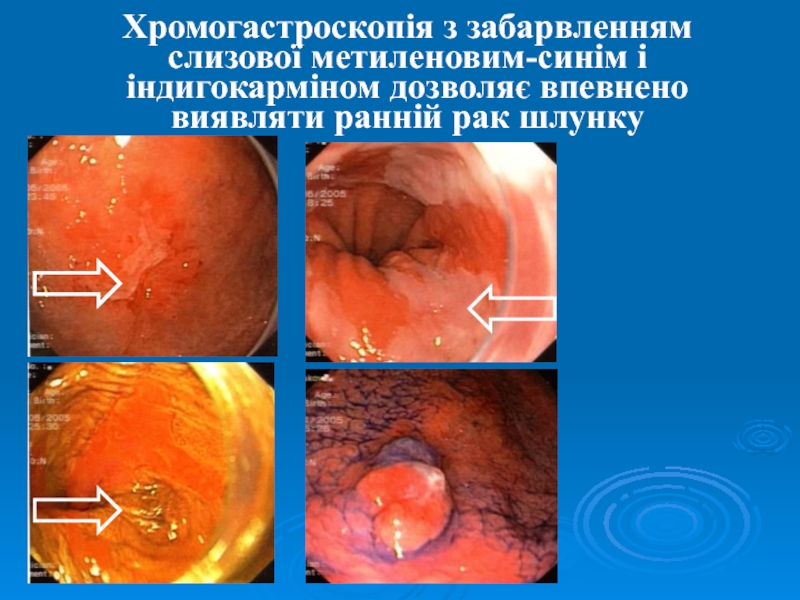
- 34. Хромогастроскопія з забарвленням слизової метиленовим-синім і індигокарміном дозволяє впевнено виявляти ранній рак шлунку
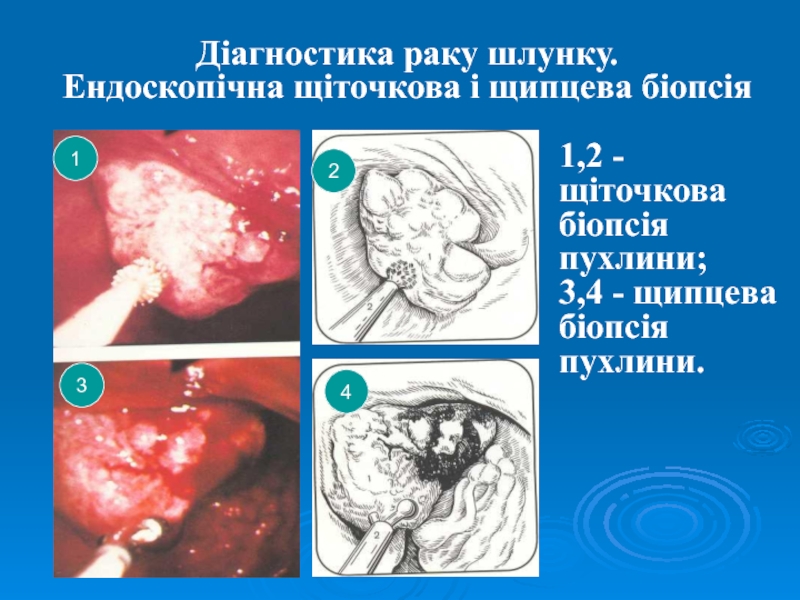
- 35. Діагностика раку шлунку. Ендоскопічна щіточкова і щипцева біопсія13421,2 - щіточковабіопсія пухлини;3,4 - щипцева біопсія пухлини.
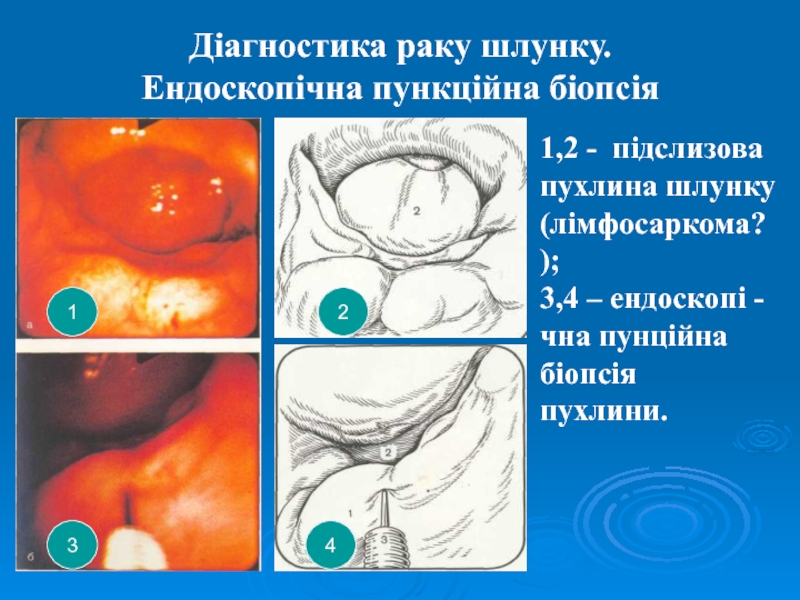
- 36. Діагностика раку шлунку. Ендоскопічна пункційна біопсія21341,2 - підслизовапухлина шлунку(лімфосаркома?);3,4 – ендоскопі -чна пунційна біопсіяпухлини.
- 37. Діагностика раку шлунку Методи ендоскопічної біопсії 13421,2
- 38. Рентгенографія в діагностиці раку шлунку.Рентгенографія з подвійним контрастуваннямТуге наповнення - нормаВнутрісті- нковий рак
- 39. Контрастна рентгенографія в діагностиці раку шлункуДефекти наповнення
- 40. Ультразвукове дослідження в діагностиці раку шлункуЕндосонографія -нормаРанній рак шлунку
- 41. Диференційна діагностикаПсевдополіпи (запальні поліпи);Гіперпластичні поліпи;Аденоматозні поліпи;Ворсинчасті поліпи;Спадкові синдроми(аденоматозний поліпоз товстої кишки, сімейний поліпоз шлунку).
- 42. Схеми стандартного лікування раку шлунку
- 43. Стандартні операції при ракові шлунка
- 44. Методи постгастректомічних реконструкцій розроблені в клініці12341
- 45. Методика формування стравохідно-тонкокишкового анастомозу по Гіляровичу
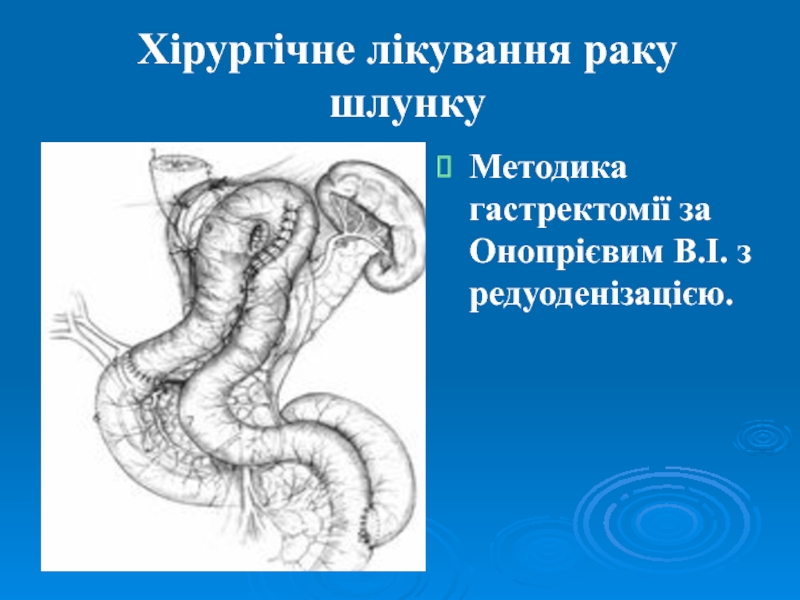
- 46. Хірургічне лікування раку шлункуМетодика гастректомії за Онопрієвим В.І. з редуоденізацією.
- 47. Методики гастростомії при стенозі проксимального відділу щлунку13421,2
- 48. Методика гастроєюностомії при стенозі вихідного відділу шлункуФормування шлунково- тонкокишкового анастомозуМіжкишковий анастомоз (за Брауном)
- 49. Методика формування антирефлюксного муфтоподібного стравохідно-тонкокишкового анастомозу13241,2 –
- 50. Методика формування антирефлюксного муфтоподібного стравоходно-тонкокишкового анастомозу5675, 6
- 51. Методика субтотальної резекції шлунку «з окутуванням культі
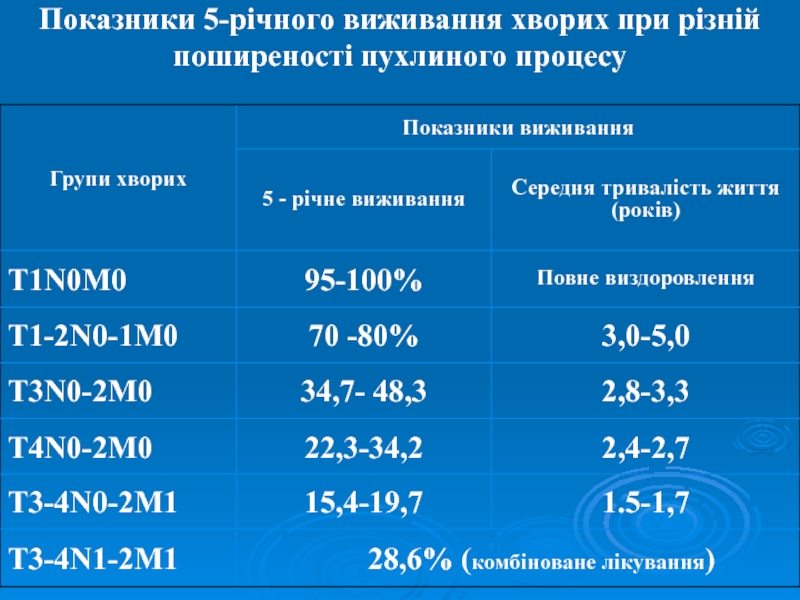
- 52. Показники 5-річного виживання хворих при різній поширеності пухлиного процесу
- 53. Профілактика і рання доклінічна діагностика раку шлункуОбов’язкова
- 54. Дякуємо за увагу!В лекції використані деякі матеріали кафедри онкології ДНМУ
- 55. Скачать презентанцию
Слайды и текст этой презентации
Слайд 2Мета лекції
Дати уявлення про поширеність, причини і загальні закономірності розвитку
раку шлунку;
Знання про патогенез розвитку основних симптомів раку шлунку в
залежності від локалізації і поширеності пухлинного процесу;Знання сучасних методів ранньої, доклінічної діагностики рака шлунку і принципів диференційної діагностики;
Уявлення про принципи сучасного хірургічного і комбінованого лікування раку шлунку, його ефективність і результати;
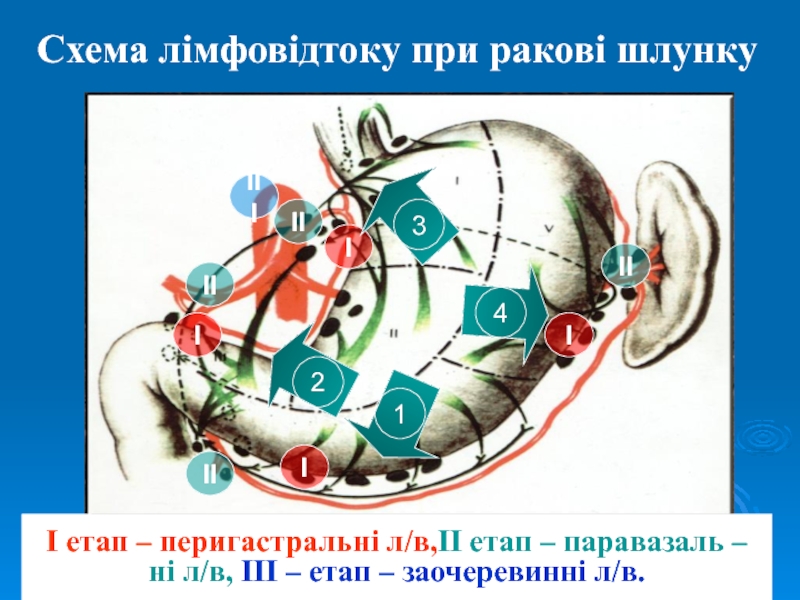
Слайд 7Схема лімфовідтоку при ракові шлунку
I
II
III
II
II
I
I
I
II
I етап – перигастральні л/в,II етап
– паравазаль –
ні л/в, III – етап – заочеревинні л/в.
1
2
3
4
Слайд 8Фактори ризику розвитку раку шлунку
Чоловіча стать, вік старше 50 років,
Група
крові II(А),
Наявність злоякісних новоутворів (особливо раку шлунку) у родичів,
Сімейні
ракові синдроми (спадковий неполіпозний рак ободової кишки - синдром Лінча, сімейний аденоматозний поліпоз),передракові захворювання і хвороби прооперованого шлунку,Паління, зловживання алкоголем, нерегулярне харчування, інфікованість Нelicobacter pylori.
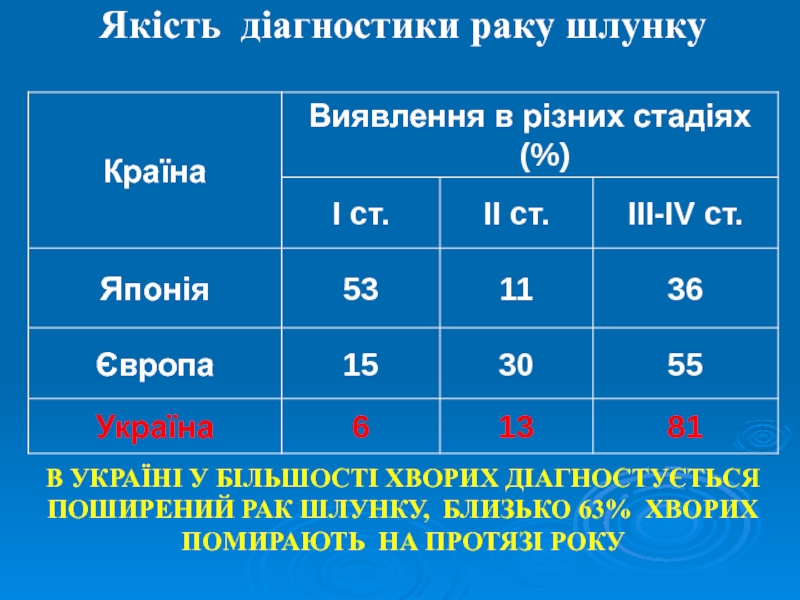
Слайд 9Якість діагностики раку шлунку
В УКРАЇНІ У БІЛЬШОСТІ ХВОРИХ ДІАГНОСТУЄТЬСЯ ПОШИРЕНИЙ
РАК ШЛУНКУ, БЛИЗЬКО 63% ХВОРИХ ПОМИРАЮТЬ НА ПРОТЯЗІ РОКУ
Слайд 10Передракові захворювання шлунку
Хронічний анацидний гастрит(13%)
Хронічна кальозна виразка шлунку(20%)
Гіпертрофічний гастрит(8-40%)
Перніціозна анемія(10-20%)
Поліпоз
шлунку(27-38%)
Оперований шлунок(20%)
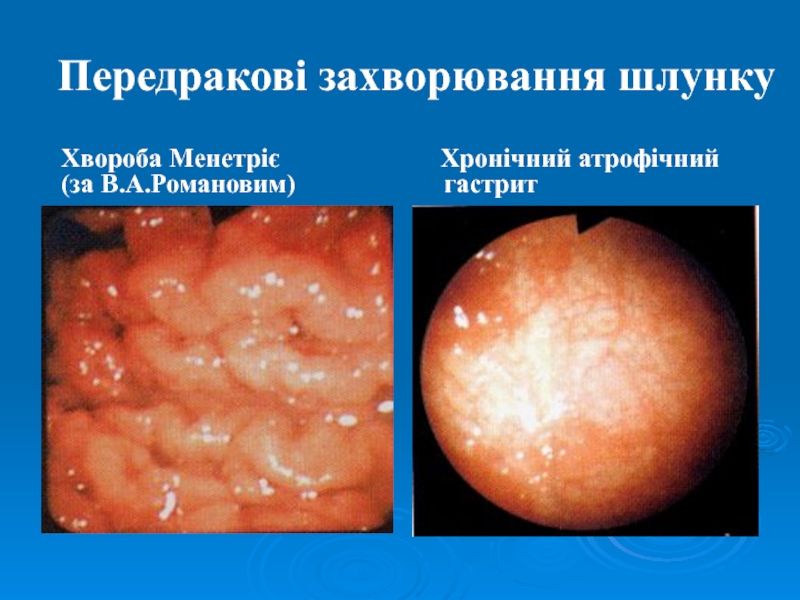
Слайд 11Передракові захворювання шлунку
Хронічний атрофічний гастрит
Хвороба Менетріє
(за В.А.Романовим)
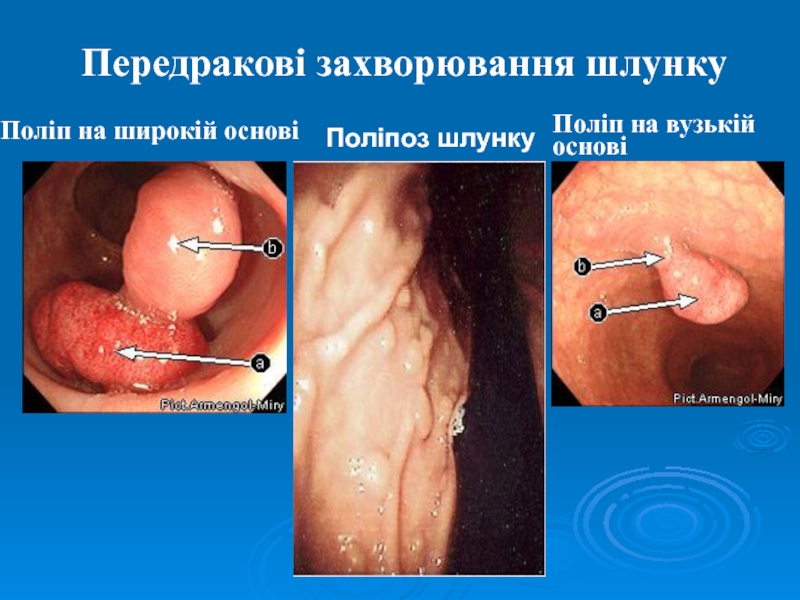
Слайд 12Передракові захворювання шлунку
Поліп на широкій основі
Поліп на вузькій
основі
Поліпоз шлунку
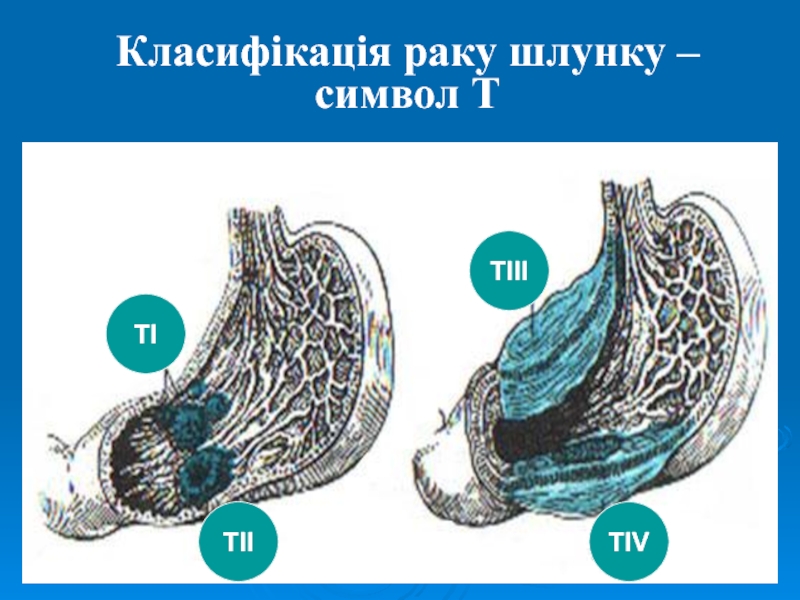
Слайд 13Класифікація раку шлунку по TNM
Т – первинна пухлина:
Тis – преінвазивна
карцинома.
Т0 – первинна пухлина не визначається.
Т1– пухлина обмежена слизовою оболонкою
щлунку або слизовим і підслизовим шаром, незалежно від величини і локалізації.Т2 – пухлина інфільтрує мязевий або субсерозний шар.
Т3 – пухлина проростає серозну оболонку без інвазії в сусідні структури.
Т4 – пухлина поширюється на сусідні антомічні структури.
Тх – недостатньо даних для оцінки первинної пухлини.
Слайд 15Класифікація раку шлунку по TNM
N – регіонарні лімфатичні вузли:
N0
– нема ознак ураження регіонарних лімфатичних вузлів.
N1 – наявність метастазів
в 1-6 регіонарних лімфовузлах; N2 – наявність метастазів в 7-15 регіонарних лімфовузлах,
N3 – наявність метастазів більше ніж в 15 регіо -
нарних лімфовузлах.
Регіонарними вважають лімфатичні вузли, розміщенні вздовж великої і малої кривизни, целіакального стовбура, лівої шлункової, загальної печінкової і селезінкової артерій.
Слайд 16Класифікація раку шлунку по TNM
М – віддаленні метастази:
Мх –
оцінити стан регіонарних лімфатичних вузлів неможливо.
М0 – нема ознак віддаленних
метастазів.М1 –є віддаленні метастази.
Гістологічна верифікація поширеності пухлинного процесу - рТNM.
Категорії рТ, рN, рM відповідають категоріям ТNM: pN0-3 – матеріал для гістологічного дослідження після регіонарної лімфаденектомії повинен включати не менше 15 лімфовузлів.
G – ступені диференціації пухлини.
G1 – висока ступінь диференціації.
G2 – середня ступінь диференціації.
G3 – низька ступінь диференціації.
G4 – недиференційований рак.
Gх – ступінь диференціації не встановлений.
Слайд 17Гістологічна класифікація раку шлунку
Класифікація ВООЗ, 1982
1. Аденокарцинома
(папілярна, тубулярна, муцинозна, персневидно-клітинний рак);
2. Залозисто-плоскоклітинний рак;
Плоскоклітинний рак;
3. Недиференційований рак;
4.
Некласифікованийрак;
5. Інші пухлини (лейоміосаркома, лімфогранульоматоз, лімфосаркома, ретикулосаркома т.д.).
Класифікація по Lauren (застосовується для аденокарциноми):
А. Кишкова форма - залозистий рак, на фоні хронічного гастриту (Нр-інфекція), більш диференційований і прогностично сприятливий.
В. Дифузна форма – високоагресивна, менш диференційована, інфільтративно ростуча пухлина, схильна до метастазування і прогностично менш сприятлива.
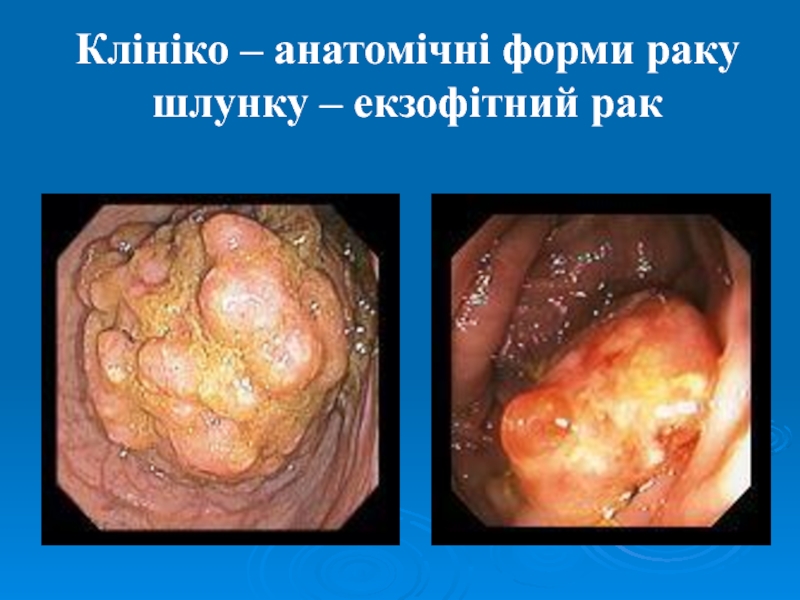
Слайд 18Клінічна класифікація:
Поверхневий;
Екзофітний (поліпоподібний, грибоподібний, виразковий);
Ендофітний – пластичний лініт.
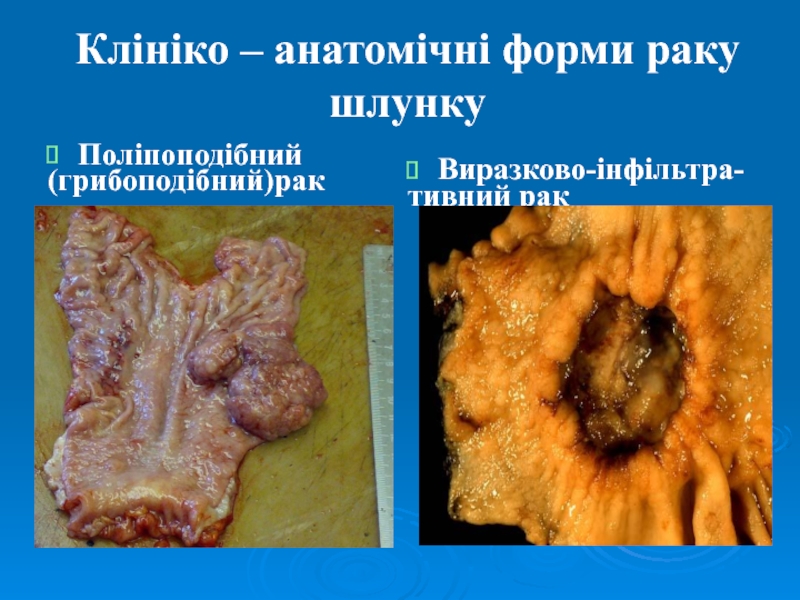
Слайд 19Клініко – анатомічні форми раку шлунку
Поліпоподібний
(грибоподібний)рак
Виразково-інфільтра-
тивний рак
Слайд 21Патоморфологічна класифікація (Борман, 1926):
1. поліповидний
Екзофітна
2. чашеподібний (блюдцеподібний)1. виразково-інфільтративний
Ендофітна
2. дифузно-інфільтративний
III. Мезофітна змішана
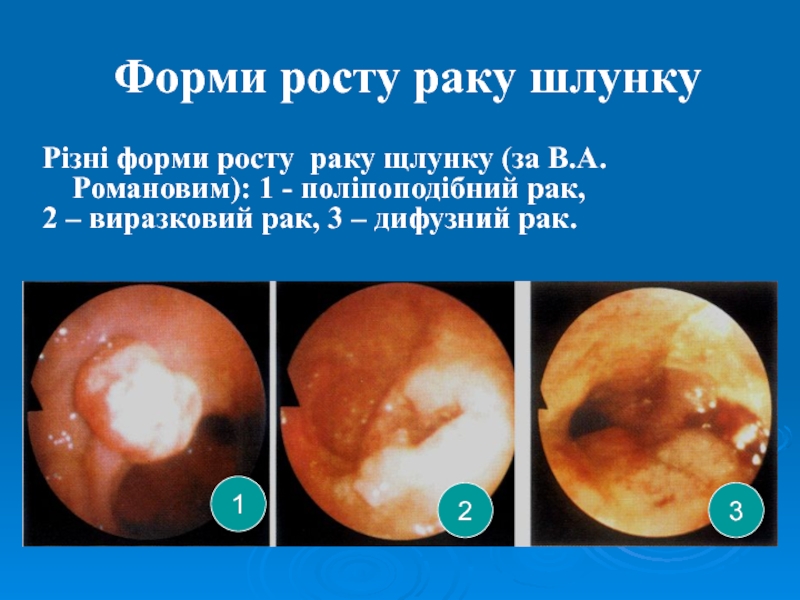
Слайд 22Форми росту раку шлунку
Різні форми росту раку щлунку (за В.А.Романовим):
1 - поліпоподібний рак,
2 – виразковий рак, 3 –
дифузний рак.1
3
2
Слайд 23Ріст, поширення, метастазування
І. Ріст пухлини – у проксимальному напрямку (по
відтоку крові та лімфи)
– у товщу та скрізь стінку
ІІ.
Поширення – на сусідні органи та анатомічні структури (пенетрація, нориці, перфорація)ІІІ. Метастазування – 1. Лімфогенно
2. Гематогенно
3. Імплантаційно
Слайд 24Метастазування
І. Лімфогенне: 1. Перигастральні л/в
2. По ходу судин зв’язкового
апарату шлунку (схема Мельникова)
3. Ретропілоричні, ворота
селезінки та печінки,брижу,великий сальник.4. Парааортальні л/в (категорія Т)
ІІ. Гематогенне: 1. У печінку – переважно (по ходу кровотоку по v.portae);
2. Значно рідше - легені, мозок, кістки.
ІІІ. Імплантаційні: 1. Карциноматоз очеревини (проявляється асцитом)
2. Шніцлера (очеревина Дугласового простору – визначається per rectum.
ІV. Специфічні МТС: Вірхова (надключичні л/в зліва); м/с Джозеф (у шкіру пупка) ; Крукенберга (яєчника, частіше двобічне)
Слайд 25Особливості симптоматики раку шлунку
На ранніх стадіях хвороба частіше протікає безсимптомно.
Специфічних
симптомів раку шлунку не існує.
Клінічні прояви РШ залежить від:
1. Стадії пухлинного процесу, поширення пухлини та МТС.2. Локалізації пухлини кардія-дисфагія;
пілороантральний відділ-стеноз воротаря;
дно, велика кривизна, передня та задня стінки шлунку – атипові раки.
3. Гістоморфологічної характеристики пухлини:
ступінь диференціювання, форма росту.
4. Появи пухлини на фоні передраку чи De novo
5. Супутні захворювання носія пухлини
Слайд 26Клінічний перебіг та діагностика раку шлунку
Т I - ранній рак
(в межах слизово-підслизового шару)– симптомів практично нема.
T II-III(інфільтрація всієї товщі
стінки шлунку) – розвиток стенозу в найбільш вузьких місцях шлунку (кардія, антральний відділ).T III-IV(поширене ураження шлунку) :
кровотеча, утворення нориць, загальні симптоми: інтоксикація, погіршення апетиту, втрата ваги.
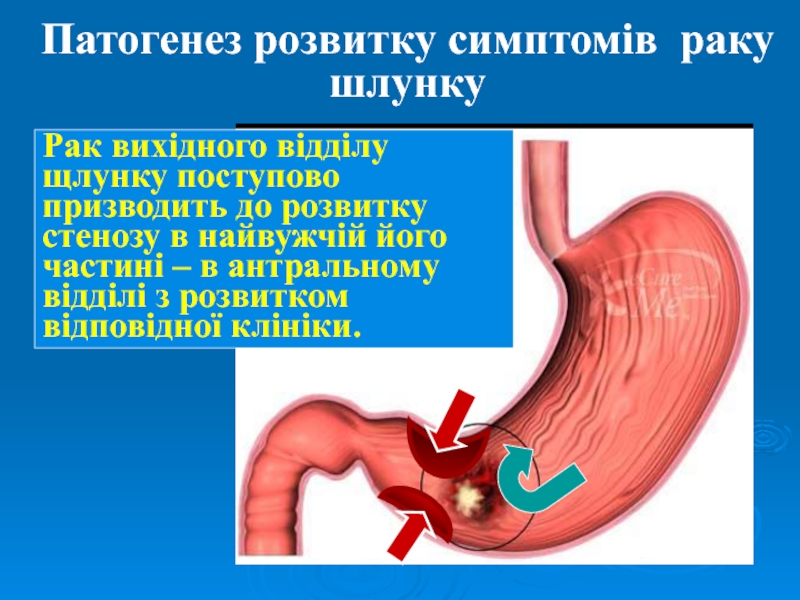
Слайд 27Патогенез розвитку симптомів раку шлунку
Рак вихідного відділу щлунку поступово призводить
до розвитку стенозу в найвужчій його частині – в антральному
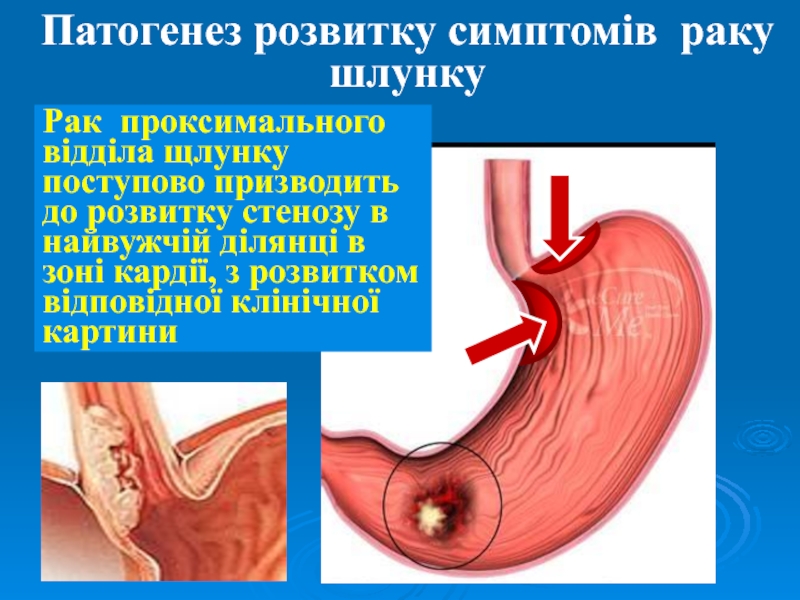
відділі з розвитком відповідної клініки.Слайд 28Патогенез розвитку симптомів раку шлунку
Рак проксимального відділа щлунку поступово призводить
до розвитку стенозу в найвужчій ділянці в зоні кардії, з
розвитком відповідної клінічної картиниСлайд 29Клініка місцевопоширеного раку шлунку залежить від локалізації і поширеності пухлини
Шлункова
кровотеча: мелена, блювота «кофейною гущею» і/або кровю, анемія;
Стеноз кардії (дисфагія);
Стеноз
вихідного відділу шлунку (важкість в епігастрії, відрижка, нудота, блювота кислим шлунковим вмістом, з’їденою напередодні їжею);Погіршення апетиту, спотворення смаку, болі і неприємні відчуття в епігастрії(синдром малих ознак – Савицкий А.В. 1947.).
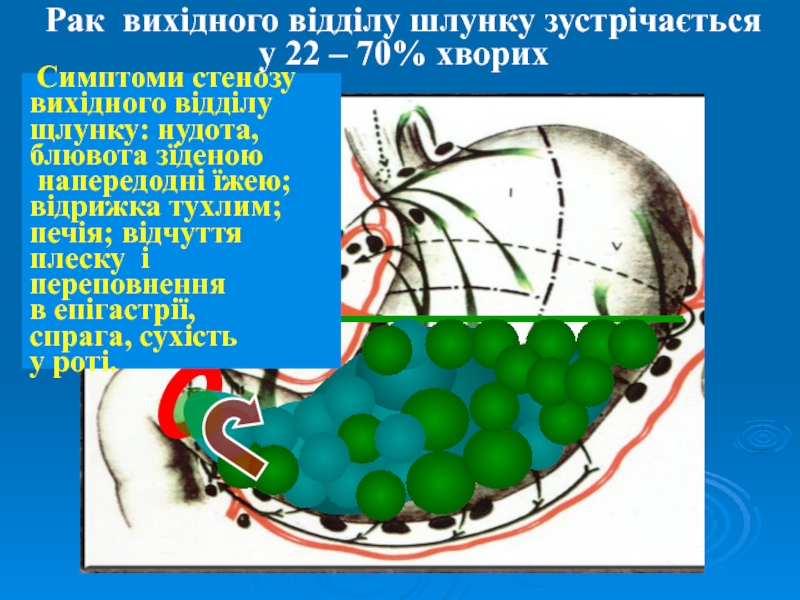
Слайд 30Рак вихідного відділу шлунку зустрічається у 22 – 70% хворих
Симптоми стенозу
вихідного відділу
щлунку: нудота,
блювота зїденою
напередодні їжею;
відрижка тухлим;
печія; відчуття
плеску
і переповнення в епігастрії,
спрага, сухість
у роті.
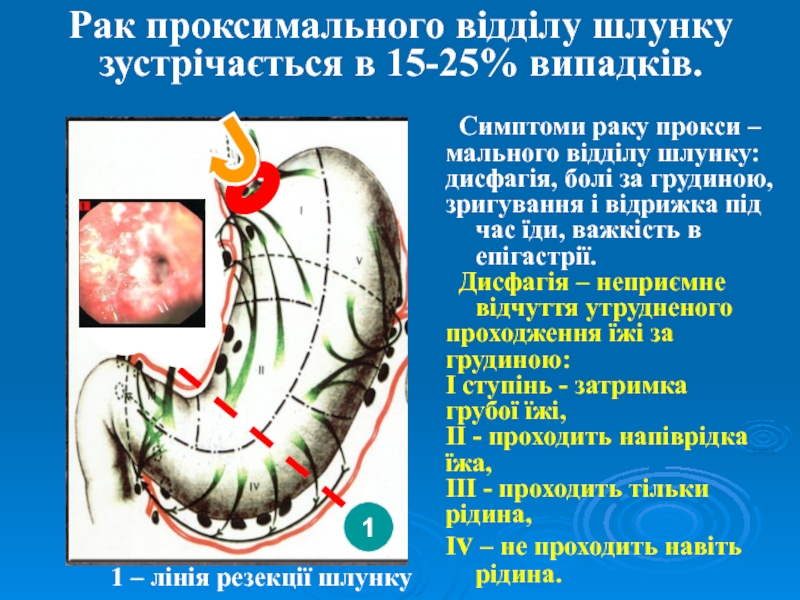
Слайд 31Рак проксимального відділу шлунку зустрічається в 15-25% випадків.
Симптоми раку
прокси –
мального відділу шлунку:
дисфагія, болі за грудиною,
зригування і
відрижка під час їди, важкість в епігастрії. Дисфагія – неприємне відчуття утрудненого
проходження їжі за
грудиною:
I cтупінь - затримка
грубої їжі,
II - проходить напіврідка
їжа,
III - проходить тільки
рідина,
Iv – не проходить навіть рідина.
1
1 – лінія резекції шлунку
Слайд 32Рак тіла шлунку зустрічається у
19-34% хворих
Рак тіла шлунку на
ранніх
стадіях
протікає безсим-
птомно і може бути
виявлений тільки при
гастроскопії.
«Синдром
малих ознак»: болі в
епігастрії, дискомфорт,
погіршення апетиту,
втрата ваги –
свідчать про
місцевопоширений
процес.
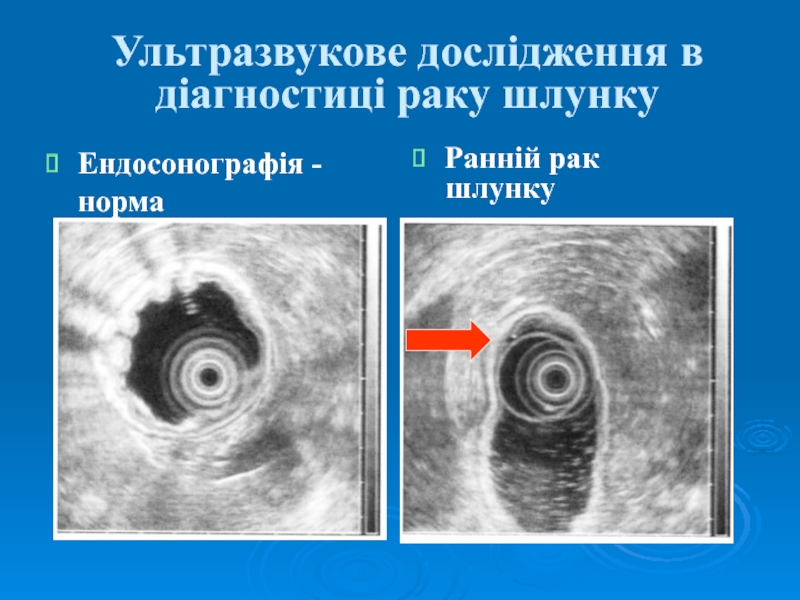
Слайд 33Методи діагностики раку шлунку
Сучасні методи діагностики раку щлунку дозволяють
діагностувати захворювання на ранніх стадіях:
- основний метод діагностики
– фіброгастроскопія з полібіопсією (біопсія в центрі і по периферії підозрілих ділянок слизової); у деяких випадках – хромогастроскопія; - контрастна рентгенографія або компютерна томографія шлунку;
- ендоультрасонографія шлунку.
- заключним методом діагностики є біопсія.
Слайд 34Хромогастроскопія з забарвленням слизової метиленовим-синім і індигокарміном дозволяє впевнено виявляти
ранній рак шлунку
Слайд 35Діагностика раку шлунку.
Ендоскопічна щіточкова і щипцева біопсія
1
3
4
2
1,2 - щіточкова
біопсія
пухлини;
3,4
- щипцева
біопсія
пухлини.
Слайд 36Діагностика раку шлунку.
Ендоскопічна пункційна біопсія
2
1
3
4
1,2 - підслизова
пухлина шлунку
(лімфосаркома?);
3,4 – ендоскопі
-
чна пунційна
біопсія
пухлини.
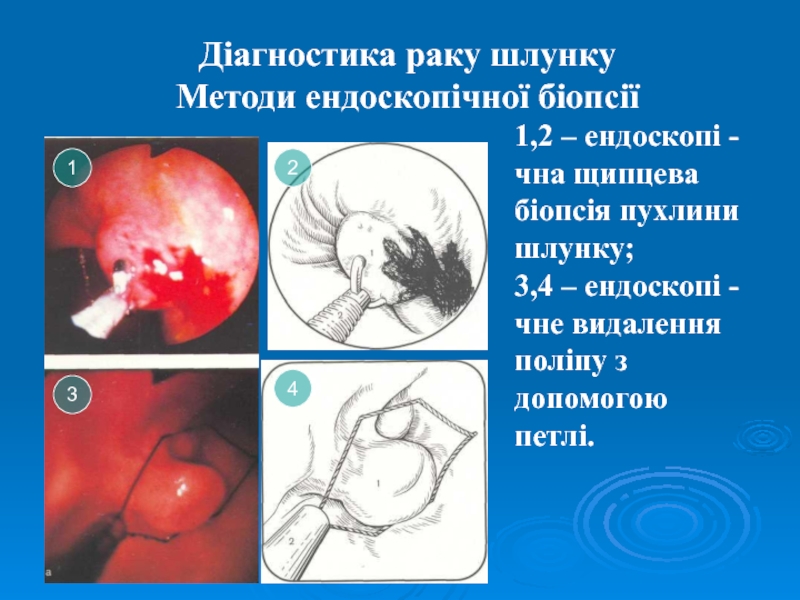
Слайд 37Діагностика раку шлунку
Методи ендоскопічної біопсії
1
3
4
2
1,2 – ендоскопі -
чна щипцева
біопсія
пухлини
шлунку;
3,4 – ендоскопі -
чне видалення
поліпу з допомогою
петлі.
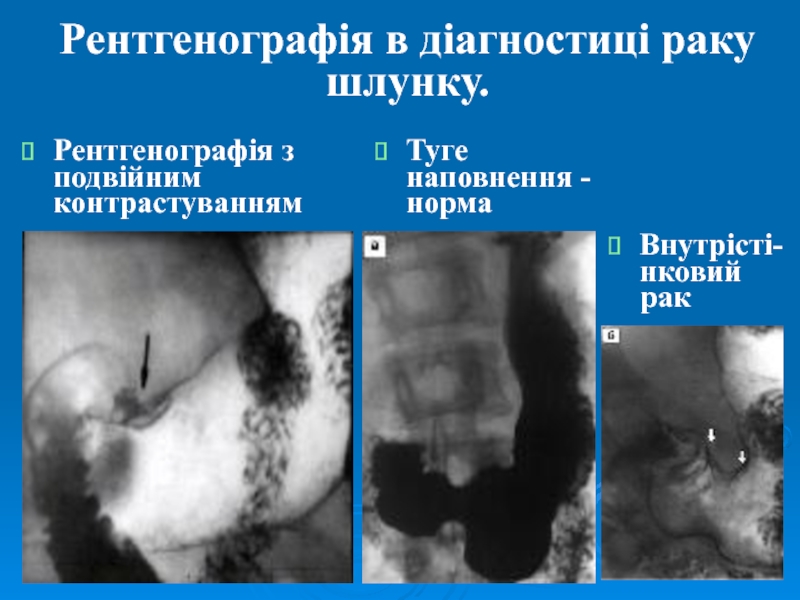
Слайд 38Рентгенографія в діагностиці раку шлунку.
Рентгенографія з подвійним контрастуванням
Туге наповнення -
норма
Внутрісті- нковий
рак
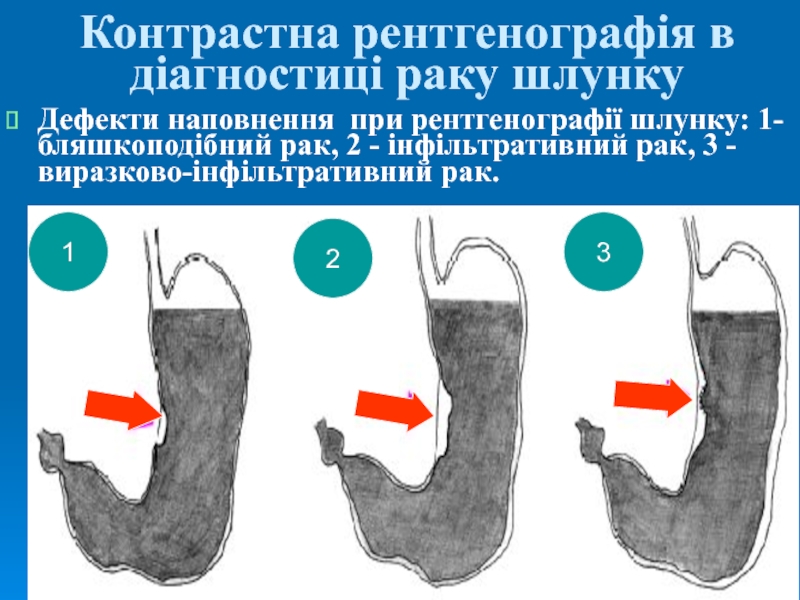
Слайд 39Контрастна рентгенографія в діагностиці раку шлунку
Дефекти наповнення при рентгенографії шлунку:
1- бляшкоподібний рак, 2 - інфільтративний рак, 3 - виразково-інфільтративний
рак.1
2
3
Слайд 41Диференційна діагностика
Псевдополіпи (запальні поліпи);
Гіперпластичні поліпи;
Аденоматозні поліпи;
Ворсинчасті поліпи;
Спадкові синдроми(аденоматозний поліпоз товстої
кишки, сімейний поліпоз шлунку).
Слайд 44
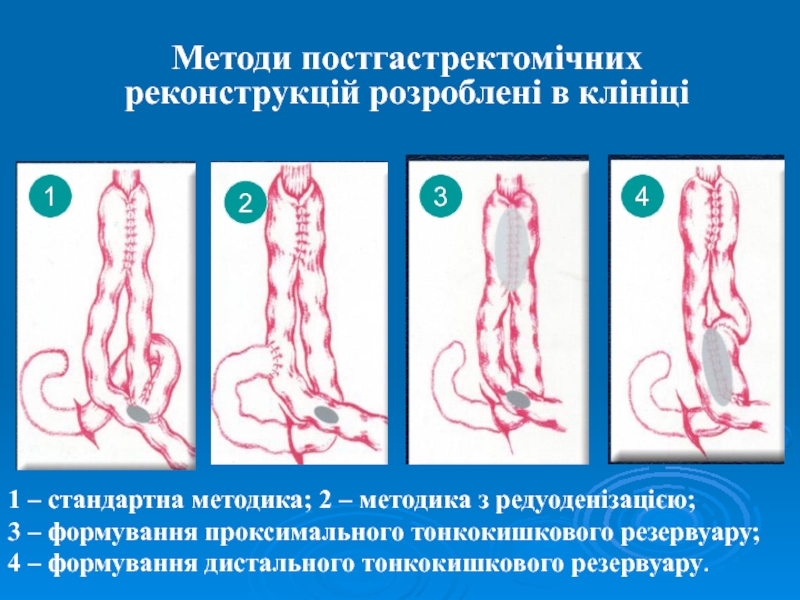
Методи постгастректомічних реконструкцій розроблені в клініці
1
2
3
4
1 – стандартна методика; 2
– методика з редуоденізацією;
3 – формування проксимального тонкокишкового резервуару;
4 –
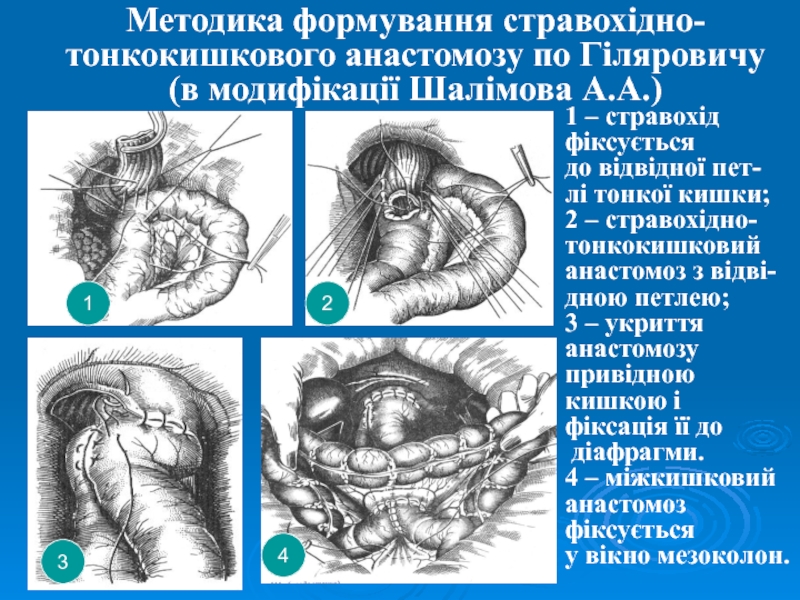
формування дистального тонкокишкового резервуару.Слайд 45Методика формування стравохідно-тонкокишкового анастомозу по Гіляровичу
(в модифікації Шалімова А.А.)
1
– стравохід
фіксується
до відвідної пет-
лі тонкої кишки;
2 – стравохідно-
тонкокишковий
анастомоз
з відві-дною петлею;
3 – укриття
анастомозу
привідною
кишкою і
фіксація її до
діафрагми.
4 – міжкишковий
анастомоз
фіксується
у вікно мезоколон.
1
2
3
4
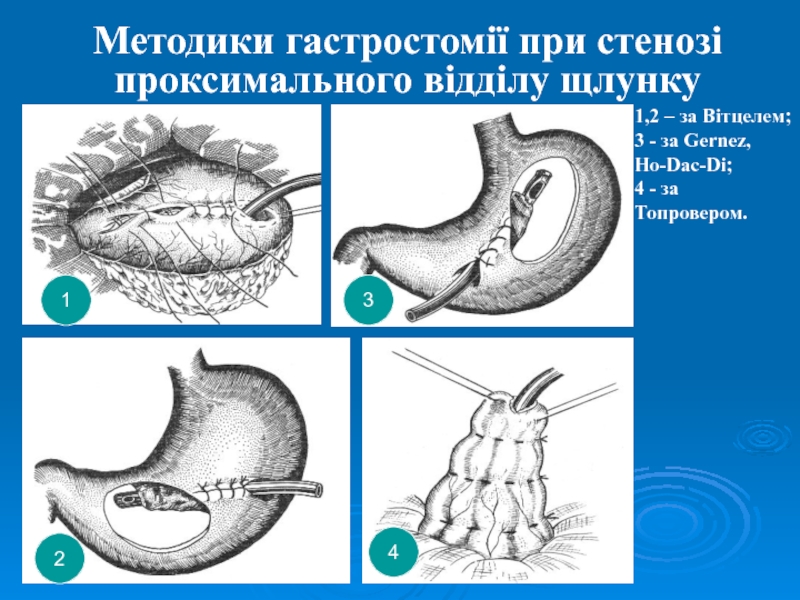
Слайд 47Методики гастростомії при стенозі проксимального відділу щлунку
1
3
4
2
1,2 – за Вітцелем;
3
- за Gernez,
Ho-Dac-Di;
4 - за Топровером.
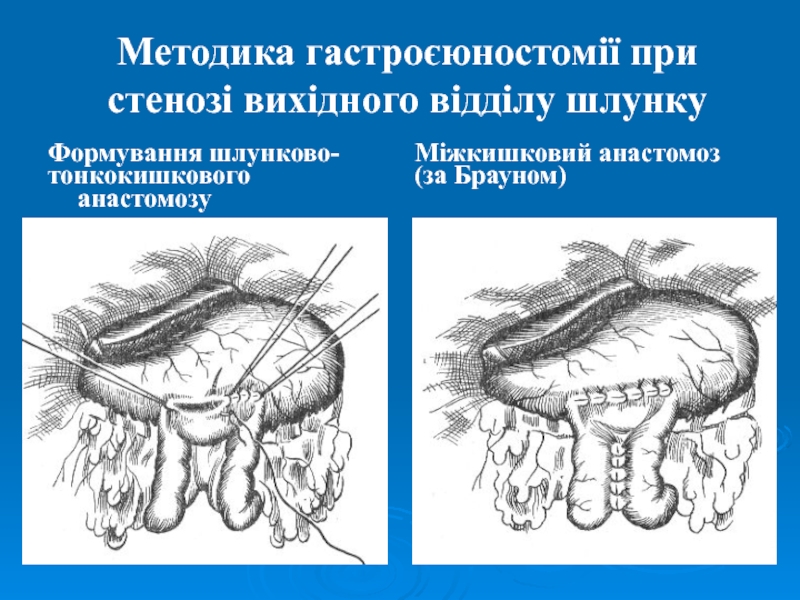
Слайд 48Методика гастроєюностомії при стенозі вихідного відділу шлунку
Формування шлунково-
тонкокишкового анастомозу
Міжкишковий
анастомоз
(за Брауном)
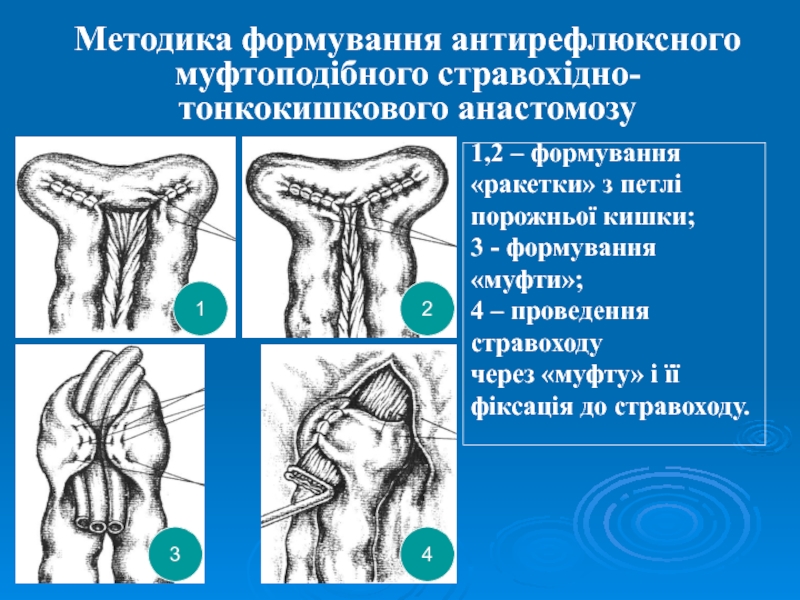
Слайд 49Методика формування антирефлюксного муфтоподібного стравохідно-тонкокишкового анастомозу
1
3
2
4
1,2 – формування
«ракетки» з
петлі
порожньої кишки;
3 - формування
«муфти»;
4 – проведення стравоходу
через
«муфту» і її фіксація до стравоходу.
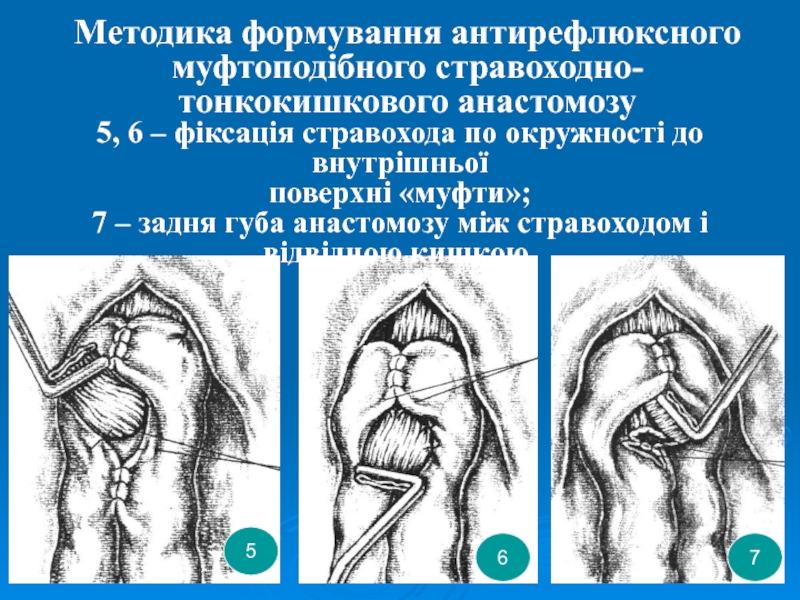
Слайд 50Методика формування антирефлюксного муфтоподібного стравоходно-тонкокишкового анастомозу
5
6
7
5, 6 – фіксація стравохода
по окружності до внутрішньої
поверхні «муфти»;
7 – задня губа анастомозу
між стравоходом і відвідною кишкою.
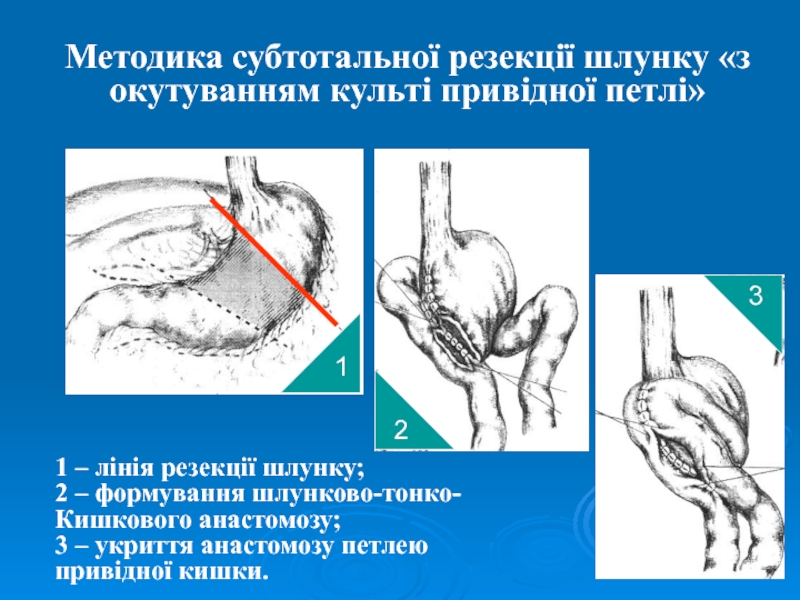
Слайд 51Методика субтотальної резекції шлунку «з окутуванням культі привідної петлі»
2
1
3
1 –
лінія резекції шлунку;
2 – формування шлунково-тонко-
Кишкового анастомозу;
3 – укриття анастомозу
петлеюпривідної кишки.
Слайд 53Профілактика і рання доклінічна діагностика раку шлунку
Обов’язкова фіброгастроскопія 1 раз
в 2 – 3 роки всім особам старше 45 років;
Фіброгастроскопія
1 – 2 раза в рік всім пацієнтам з «щлунковими скаргами» і пацієнтам з групи ризику;Обов’язкова фіброгастроскопія при появі скарг, що вказують на шлункову патологію.