Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ ДЕТЯМ БОЛЬНЫМ ЭПИДЕМИЧЕСКИМ ПАРОТИТОМ
Содержание
- 1. ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ ДЕТЯМ БОЛЬНЫМ ЭПИДЕМИЧЕСКИМ ПАРОТИТОМ
- 2. Паротит - Это острое инфекционное заболевание, характеризующееся
- 3. Эпидемиология заболеванияИсточником является больной человек, выделяющий вирус
- 4. Этиология Возбудителем является РНК-содержащий вирус, который относится
- 5. ПатогенезМестом внедрения (входными воротами) вируса эпидемического паротита
- 6. Клиническая картинаИнкубационный период от 11 до 21
- 7. Дифференцальный диагнозОсновные заболевания, от которых необходимо дифференцироватьэпидемический паротит: Инфекционный мононуклеоз Дифтерия Гемобластозы Саркоидоз Синдром Микулича Гнойный, неэпидемический паротит Синдром Шёгрена Слюннокаменная болезнь Опухоли слюнной железы
- 8. Дифференциальный диагнозВ типичных случаях распознавание эпидемического паротита
- 9. Дифференциальный диагнозБольшие трудности представляет дифференциальная диагностика осложненных
- 10. Дифференциальный диагнозСамая частая причина диагностических ошибок —
- 11. Лабараторные методы диагностики клинический анализ крови –
- 12. Инструментальные методы
- 13. ЛЕЧЕНИЕЭтиотропного лечения нет. Иммунные сыворотки и антитела
- 14. ЛЕЧЕНИЕВажной задачей лечения является предупреждение осложнений. Необходимособлюдение
- 15. ЛЕЧЕНИЕ При орхитах как можно раньше назначают
- 16. Слайд 16
- 17. ЛЕЧЕНИЕ При остром панкреатите назначают жидкую щадящую
- 18. ЛечениеСреди контактных разобщению сроком на 21 день
- 19. Скачать презентанцию
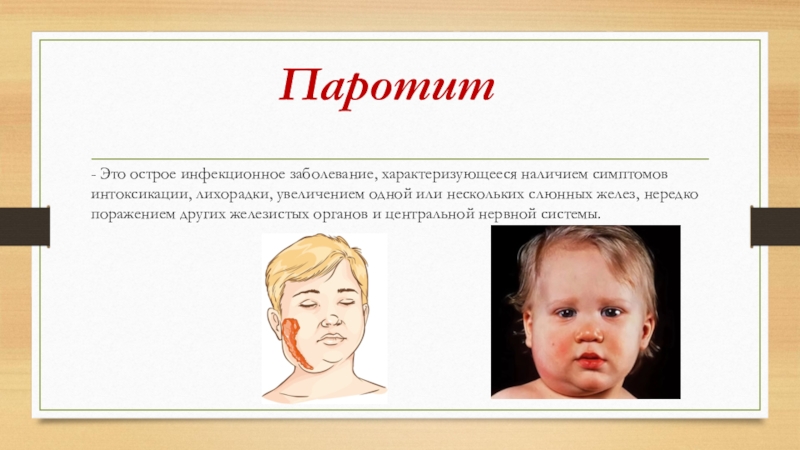
Паротит - Это острое инфекционное заболевание, характеризующееся наличием симптомов интоксикации, лихорадки, увеличением одной или нескольких слюнных желез, нередко поражением других железистых органов и центральной нервной системы.
Слайды и текст этой презентации
Слайд 2Паротит
- Это острое инфекционное заболевание, характеризующееся наличием симптомов интоксикации,
Слайд 3Эпидемиология заболевания
Источником является больной человек, выделяющий вирус во внешнюю среду
в последние 1-2 дня инкубационного периода и 9 дней от
начала болезни. Особенно заразен больной в первые 3-5 суток заболевания. Источником инфекции могут быть больные стертой и бессимптомной формой эпидемического паротита.Механизм передачи – воздушно-капельный, контактно-бытовой. Путь передачи – воздушно-капельный, контактно-бытовой (через загрязненные предметы).
Восприимчивость всеобщая, чаще болеют дети от 1 года до 15 лет.
Эпидемический паротит – типичная антропонозная инфекция, болеет только человек.
Индекс контагиозности – 70-85%. Лица мужского пола болеют в 1,5 раза чаще, чем
женского.
Заболеваемость эпидемическим паротитом в Российской Федерации составляет от 0,22 до 1.5 на 100 000 населения, отмечаются единичные эпидемические вспышки. Характерна зимне-весенняя сезонность заболевания. После перенесенного заболевания иммунитет стойкий пожизненный. Заболевание встречается преимущественно в виде спорадических случаев при условии высокого охвата вакцинопрофилактикой декретированного контингента детей. Вспышки характеризуются медленным,
постепенным распространением заболевания, волнообразностью.
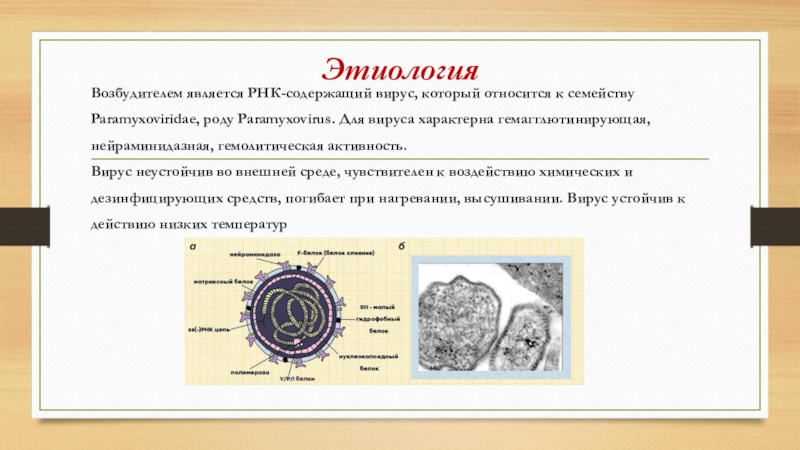
Слайд 4Этиология
Возбудителем является РНК-содержащий вирус, который относится к семейству
Paramyxoviridae, роду Paramyxovirus.
Для вируса характерна гемагглютинирующая,
нейраминидазная, гемолитическая активность.
Вирус неустойчив во внешней среде,
чувствителен к воздействию химических идезинфицирующих средств, погибает при нагревании, высушивании. Вирус устойчив к
действию низких температур
Слайд 5Патогенез
Местом внедрения (входными воротами) вируса эпидемического паротита является слизистая оболочка
верхних дыхательных путей. После первоначальной фиксации и накопления в области
входных ворот вирус проникает в кровь (первичная вирусемия) и разносится по всему организму, попадая гематогенным путем в слюнные железы и другие железистые органы, нервную систему. Излюбленная локализация вируса – слюнные железы, где происходят его накопление и репродукция. Вирусемия поддерживается повторным выбросом возбудителя из пораженных желез (вторичная вирусемия), сохраняется около 5 дней и обуславливает последовательное вовлечение в процесс многочисленных органов и систем. Длительная циркуляции возбудителя в крови способствует проникновению его через гематоэнцефалический барьер. Поражение нервной системы и других железистых органов может наступать не только после поражения слюнных желез, но и одновременно, раньше и даже без поражения их (очень редко). При эпидемическом паротите в организме вырабатываются специфические антитела (нейтрализующие, комплементсвязывающие и другие), обнаруживаемые в течение нескольких лет, и развивается аллергическая перестройка организма, сохраняющаяся очень долго (возможно, в течение всей жизни).Слайд 6Клиническая картина
Инкубационный период от 11 до 21 дней (чаще 15-19
дней). Первые 9 дней от
контакта с больным эпидемическим паротитом инфицированный
не заразен и можетнаходиться в детском коллективе. У детей продромальные явления наблюдаются редко,
появляются за 1-2 дня до развития типичной картины болезни в виде недомогания,
миалгии, головной боли, озноба, нарушения сна и аппетита. Заболевание начинается
остро с повышения температуры, появления симптомов интоксикации, болезненности в
области околоушной слюнной железы. С развитием воспалительных изменений слюнной
железы все симптомы интоксикации становятся более выраженными, отмечаются
признаки, связанные с поражением слюнных желез (сухость во рту, боли в области уха,
усиливающиеся при жевании, разговоре), которые прогрессируют в течение 3-5 дней с
последующим угасанием, на этом фоне в процесс могут вовлекаться другие железистые
органы и нервная система
Слайд 7Дифференцальный диагноз
Основные заболевания, от которых необходимо дифференцировать
эпидемический паротит:
Инфекционный мононуклеоз
Дифтерия
Гемобластозы
Саркоидоз
Синдром Микулича
Гнойный,
неэпидемический паротит
Синдром Шёгрена
Слюннокаменная болезнь
Опухоли слюнной железы
Слайд 8Дифференциальный диагноз
В типичных случаях распознавание эпидемического паротита трудности не представляет.
Поражение околоушных слюнных желез при других инфекционных заболеваниях является вторичным
и имеет характер гнойного поражения. Другие заболевания желез (болезнь Микулича, камни протоков слюнных желез, новообразования и т.д.) характеризуются отсутствием лихорадки и длительным течением. Наибольшую опасность представляют случаи, когда врач принимает за паротит токсический отек шейной клетчатки при токсической или субтоксической дифтерии зева. Однако внимательный осмотр больного, в частности фарингоскопия,позволяет без труда дифференцировать эти заболевания.
Слайд 9Дифференциальный диагноз
Большие трудности представляет дифференциальная диагностика осложненных форм эпидемического паротита,
особенно если поражение слюнных желез выражено не резко или отсутствует.
Паротитный серозный менингит следует дифференцировать от серозных менингитов другой этиологии, прежде всего от туберкулезного и энтеровирусного. Помогает в диагностике тщательное обследование слюнных желез и других железистых органов (исследование амилазы мочи), наличие контакта с больным эпидемическим паротитом, отсутствие заболевания паротитом в прошлом. Туберкулезный менингит характеризуется наличием продромальных явлений, относительно постепенным началом и прогрессирующим нарастанием неврологической симптоматики. Энтеровирусные менингиты встречаются в конце лета или начале осени, когда заболеваемость эпидемическим паротитом находится не на пике.Слайд 10Дифференциальный диагноз
Самая частая причина диагностических ошибок — шейный лимфаденит.
Для того,
чтобы не перепутать лимфоузлы и слюнные железы, нужно
помнить, что лимфоузлы
расположены ниже ушной раковины и сзади отнее, а околоушная железа спереди от ушной раковины, поэтому увеличенная
околоушная железа обычно закрывает угол нижней челюсти, чего никогда не
бывает при лимфадените.
Слайд 11Лабараторные методы диагностики
клинический анализ крови – лейкопения, лимфоцитоз, СОЭ
не изменена.
- биохимический анализ крови – повышение активности амилазы крови
и мочи.- серологический метод – выявление иммуноглобулинов класса M (IgM) к вирусу
эпидемического паротита. В реакциях РСК и РТГА исследуют парные сыворотки (первая
берется в начале заболевания, вторая – через 2-3 недели). Диагностическим считается
нарастание титра в 4 раза и более, при однократном серологическом обследовании
диагностическим считается титр 1:80 и более.
- молекулярно-биологический метод (ПЦР) – выявление РНК вируса
Слайд 13ЛЕЧЕНИЕ
Этиотропного лечения нет. Иммунные сыворотки и антитела для профилактики не
рекомендованы, для лечения — не эффективны [Б15]. Больным эпидемическим паротитом
назначаются диета № 2, постельный режим. Учитывая снижение секреции слюны слюнными железами, следует назначать кислые фруктовые соки, воду с лимонным соком или воду с добавлением соляной кислоты или ацидин-пепсина для усиления секреции. На область воспаленных слюнных желез применяется сухое тепло. При болях назначаются анальгетики. Всем больным показаны витамины, особенно аскорбиновая кислота и витамины группы В. В случаях эпидемического паротита легкой и средней степени тяжести лечение проводится амбулаторно. Показание для госпитализации — развитие тяжелой формы (с поражением ЦНС и половых органов) или невозможность изоляции пациента в домашних условиях.Слайд 14ЛЕЧЕНИЕ
Важной задачей лечения является предупреждение осложнений. Необходимо
соблюдение больным постельного режима
в течение не менее 10 дней. У мужчин,
не соблюдавших постельный
режим в течение 1-й недели, орхит развивается в3 раза чаще (примерно в 75% случаев), чем у лиц, госпитализированных в первые
3 дня болезни. Для профилактики панкреатитов, кроме того, необходимо соблюдать определенную диету: избегать переедания, уменьшить количество белого
хлеба, макарон, жиров, капусты. Диета должна быть молочно-растительной. Из
круп лучше употреблять рис, разрешается черный хлеб, картофель.
Слайд 15ЛЕЧЕНИЕ
При орхитах как можно раньше назначают преднизолон на период 5-7
дней, начиная с 40-60 мг и уменьшая дозу каждый день
на 5 мг, или другие кортикостероиды в эквивалентных дозах. При менингите применяют такой же курс лечения кортикостероидами. Предложение использовать для лечения паротитных менингитов внутримышечное введение нуклеаз не имеет научного обоснования, эффективность этого метода пока не доказана. На лечение паротитного менингита благоприятное влияние оказывает спинномозговая пункция с извлечением небольшого количества ликвора. Некоторое значение имеет умеренная дегидратационная терапия.Слайд 17ЛЕЧЕНИЕ
При остром панкреатите назначают жидкую щадящую диету,
атропин, папаверин, холод
на живот, при рвоте — аминазин, а также препараты,
ингибирующие ферменты,
в частности контрикал (трасилол), который вводят внутривенно (медленно) в растворе глюкозы, в первый день 50 000 ЕД, затем 3 дня по25000 ЕД/сут и еще 5 дней по 15000 ЕД/сут. Местно — согревающие компрессы.
Прогноз благоприятный, летальные исходы бывают очень редко (1 на 100 000 заболевших); однако следует учитывать возможность развития глухоты и атрофии
яичек с последующей азоспермией. После паротитных менингитов и менингоэнцефалитов длительное время наблюдается астенизация. Выписка больных при железистой форме проводится не ранее 9 дня от последней локализации процесса;
при вовлечении в процесс нервной системы — не ранее 21 дня.
Слайд 18Лечение
Среди контактных разобщению сроком на 21 день подлежат дети до
10 лет не болевшие паротитной инфекцией и не вакцинированные. В
случае точно известной даты контакта дети разобщаются с 11 по 21 день. За контактными лицами проводится наблюдение (термометрия, осмотр). В помещении рекомендуется влажная уборка с использованием дезинфекционных средств, проветривание, обработка лампами ультрафиолетового излучения (УФО). Специфическая профилактика: вакцинация в 12 мес., ревакцинация в 6 лет.Прогноз в большинстве случаев благоприятный.










![ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ ДЕТЯМ БОЛЬНЫМ ЭПИДЕМИЧЕСКИМ ПАРОТИТОМ ЛЕЧЕНИЕЭтиотропного лечения нет. Иммунные сыворотки и антитела для профилактики не рекомендованы, ЛЕЧЕНИЕЭтиотропного лечения нет. Иммунные сыворотки и антитела для профилактики не рекомендованы, для лечения — не эффективны [Б15].](/img/tmb/6/564574/91d18567e804d9e3e485616e604b9708-800x.jpg)
























