Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Основи променевої терапії пухлинних і непухлинних захворювань
Содержание
- 1. Основи променевої терапії пухлинних і непухлинних захворювань
- 2. Актуальність теми:Променева терапія – ефективний засіб лікування
- 3. ОСНОВНІ ПОНЯТТЯРадіочутливість - Здатність організму, його систем
- 4. ОСНОВНІ ПОНЯТТЯРадіомодіфікатори - Це сукупність засобів, що володіють радіопротекторними або радіосенсибілізуючими властивостями.РадіосенсибілізаториРадіопротектори
- 5. ОСНОВНІ ПОНЯТТЯРадіопротектори - Фармакохімічні, фізичні та біологічні
- 6. ВАЖЛИВІСТЬВ арсеналі засобів, які застосовуються для лікування
- 7. джерела випромінювання На сучасному етапі застосовуються різні
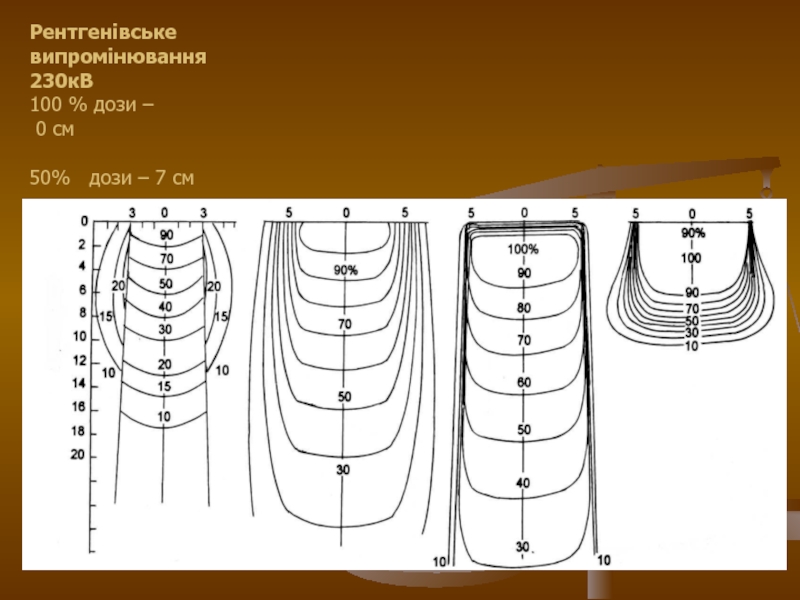
- 8. Рентгенівське випромінювання 230кВ 100 % дози –
- 9. Ізодозні криві для різних джерел випромінювання При
- 10. Ізодозні криві при гамма-випромінюванні При гамма-випромінюванні максимум
- 11. Ізодозні криві при гальмівному випромінюванні високою енергією
- 12. Розподіл поглинутої енергії по глибині від різних джерел випромінювання:
- 13. Розподіл поглинутої енергії по глибині від різних
- 14. Вибір оптимальної дози Чим гостріший процес, тим
- 15. Механізм протизапальної дії іонізуючого випромінювання Механізм протизапальної
- 16. Механізм протизапальної дії іонізуючого випромінювання1. Вже в
- 17. Механізм протизапальної дії іонізуючого випромінювання4. Підвищується фагоцитарна
- 18. Механізм протипухлинної дії іонізуючого випромінюванняДля лікування злоякісних
- 19. Механізм протипухлинної дії іонізуючого випромінюванняДля лікування пухлин,
- 20. Механізм протипухлинної дії іонізуючого випромінювання Оскільки пухлини в
- 21. Механізм протипухлинної дії іонізуючого випромінюванняПухлини з інфільтруючим
- 22. Правило Бергоньє-Трібандо Радіочутливість тканин пухлини прямо пропорційна
- 23. Механізм дії іонізуючого випромінювання на злоякісні пухлини
- 24. Під впливом опромінення в пухлинній тканині в
- 25. Радіотерапевтичний інтервал – це різниця в радіочутливості
- 26. Радіотерапевтичний інтервалДля розширення радіотерапевтичного інтервалу використовують зміни
- 27. Радіотерапевтичний інтервалДо факторів вибірково послаблюючих дію опромінення
- 28. Радіотерапевтичний інтервалЗасоби, які застосовуються з метою посилення
- 29. толерантні дози Так як опромінення здійснюється через
- 30. Радіосенсибілізатори Насичення пухлини киснем (вдихання О2
- 31. РадіопротекториШтучна гіпоксія (накладання джгутів, вдихання сумішей, збіднених киснем)Застосування фармацевтичних засобів (цистамін, цистеїн)Застосування фізичних засобів (гіпотермія)
- 32. Радіотерапевтичний інтервалРадіотерапевтичний інтервал можна розширити, змінюючи ритм
- 33. Скачать презентанцию
Актуальність теми:Променева терапія – ефективний засіб лікування злоякісних новоутворень різної локалізації, а також лікування непухлинних захворювань. Вона базується на біологічній дії іонізуючого випромінювання, яка зумовлена здатністю викликати іонізацію і збудження атомів
Слайды и текст этой презентации
Слайд 1Основи променевої терапії пухлинних і
непухлинних захворювань
Кафедра радіології та радіаційної
медицини
Слайд 2Актуальність теми:
Променева терапія – ефективний засіб лікування злоякісних новоутворень різної
локалізації, а також лікування непухлинних захворювань.
Вона базується на біологічній
дії іонізуючого випромінювання, яка зумовлена здатністю викликати іонізацію і збудження атомів та молекул середовища, і завдяки ланцюговим реакціям, реалізується у вигляді структурно-функціональних і метаболічних змін в організмі. Слайд 3ОСНОВНІ ПОНЯТТЯ
Радіочутливість - Здатність організму, його систем і органів сприймати
дію іонізуючого випромінювання.
Радіорезистентність - Стійкість організму, його систем і органів
до дії іонізуючого випромінювання.Радіотерапевтичний інтервал - Це різниця в радіочутливості між пухлиною і здоровими тканинами в межах однієї гістологічної структури.
Слайд 4ОСНОВНІ ПОНЯТТЯ
Радіомодіфікатори
- Це сукупність засобів, що володіють радіопротекторними або
радіосенсибілізуючими властивостями.
Радіосенсибілізатори
Радіопротектори
Слайд 5ОСНОВНІ ПОНЯТТЯ
Радіопротектори - Фармакохімічні, фізичні та біологічні засоби (протектори), які
знижують обмін речовин, збільшують гіпоксію, захищають кровотворення, знижуючи радіочутливість нормальних
тканин.Радіосенсибілізатори - Засоби, які застосовуються з метою посилення променевого ушкодження пухлин.
Слайд 6ВАЖЛИВІСТЬ
В арсеналі засобів, які застосовуються для лікування злоякісних новоутворень, променева
терапія посідає одне з провідних місць і часто буває єдино
можливим методом лікування.Слайд 7джерела випромінювання
На сучасному етапі застосовуються різні джерела випромінювання:
рентгенівське,
гамма,
бета,
джерела високих енергій,
які забезпечують максимальне поглинання енергії в
пухлині залежно від глибини розташування патологічного вогнища.
Застосовуючи різні джерела і методи променевої терапії ми маємо можливість опромінювати в достатній терапевтичній дозі пухлини, які розташовані на різній глибині, що демонструють ізодозні криві для різних видів зовнішнього опромінювання Слайд 9Ізодозні криві для різних джерел випромінювання
При рентгенівському випромінюванні максимум
поглинутої дози знаходиться на поверхні шкіри людини, тому вона найбільш
інтенсивно опромінюється.В глибині тканин доза безперервно і круто спадає і на глибині 10 см складає всього 20% при напрузі генерування 200 кВ.
Слайд 10Ізодозні криві при гамма-випромінюванні
При гамма-випромінюванні максимум поглинутої дози
зміщується на глибину 0,5 см від поверхні шкіри, що зменшує
ії опромінення,а на глибині 10 см залишається біля 50% поверхневої дози, що відносно вище, ніж при рентгенівському випромінювання.
Слайд 11Ізодозні криві при гальмівному випромінюванні високою енергією фотонів
Велику
перевагу перед гамма-випромінюванням має гальмівне випромінювання високою енергією фотонів 25
МеВ, при використанні якого максимум поглинутої дози знаходиться на глибині 4-6 см від поверхні шкіри.Протони з високою енергією до часу “зупинки” у тканинах рухаються практично прямолінійно. Вони мало розсіюються в тканинах, але постійно при цьому зменшують швидкість руху, лінійна втрата енергії зростає, досягаючи максимуму в кінці пробігу (пік Брега) (рис.2.).
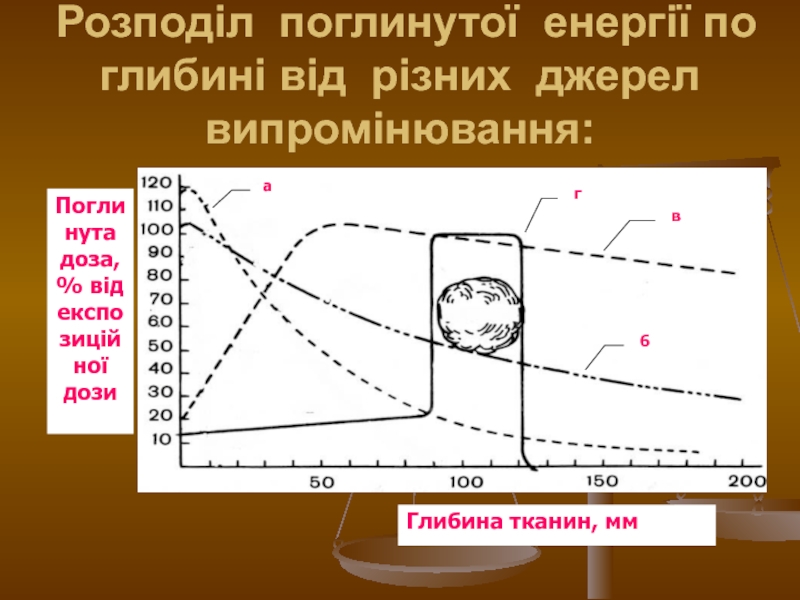
Слайд 13Розподіл поглинутої енергії по глибині від різних джерел випромінювання:
а)
рентгенівське випромінювання (напруга 200кВ, енергія фотонів 100 кеВ);
б) гамма-випромінювання 60Со (енергія фотонів 1,25 МеВ);
в) гальмівне випромінювання (енергія фотонів 25МеВ);
г) корпускулярне випромінювання (енергія протонів 160МеВ)
Слайд 14Вибір оптимальної дози
Чим гостріший процес, тим менша разова (РОД)
і сумарна (СОД) поглинуті дози опромінення.
Вибір оптимальної дози при
непухлинних захворюваннях залежить від перебігу процесу і становить:при гострих запальних процесах – РОД – 0,25 - 0,5 Гр, СОД – 1-1,5 Гр,
при хронічних запальних процесах – РОД – 1 Гр, СОД – 5-6 Гр
Слайд 15Механізм протизапальної дії іонізуючого випромінювання
Механізм протизапальної дії іонізуючого випромінювання
при непухлинних захворюваннях багатогранний.
Перш за все, іонізуюча радіація має
властивість знеболення. Внаслідок зменшення набряку покращується функція органу, підвищується кровообіг, що позитивно впливає на перебіг запалення.
Слайд 16Механізм протизапальної дії іонізуючого випромінювання
1. Вже в перші години після
опромінення з’являється реакція з боку кровоносних судин у вигляді розширення
капілярів, підвищення проникності судинної стінки, наростання ексудації, міграції в тканини елементів крові з наступним їх розпадом і утворенням біологічно активних речовин.2. Лімфоцити (фагоцити) є дуже чутливими до радіації, вони починають гинути від дози 0,1 Гр.
3. Лімфатичні капіляри розширюються, що сприяє посиленню відтоку із запального вогнища, внаслідок чого знижується внутрішньотканинний тиск і зменшується біль.
Слайд 17Механізм протизапальної дії іонізуючого випромінювання
4. Підвищується фагоцитарна активність лейкоцитів.
5.
Змінюється реакція тканинного середовища в сторону лужного, що призводить до
рівноваги іонного балансу – ацидоз змінюється алкалозом і сприяє зменшенню больового синдрому.6. Після короткочасного розширення просвіт артерій звужується, внаслідок чого зменшується гіперемія і набряк.
Слайд 18Механізм протипухлинної дії іонізуючого випромінювання
Для лікування злоякісних пухлин використовуються різні
разові і сумарні дози опромінення.
Вони залежать від радіочутливості тканини
(гістологічної структури) з якої росте пухлина, розмірів пухлини та її локалізації. Всі пухлини умовно поділяють на радіочутливі та радіорезистентні.
Слайд 19Механізм протипухлинної дії іонізуючого випромінювання
Для лікування пухлин, які походять з
епітеліальної, лімфоїдної тканин, сумарна осередкова доза (СОД) складає – 40-60
Гр;для пухлин, які походять із тканин залозистого епітелію (аденокарциноми) – СОД складає 65-80 Гр;
для сарком (пухлин із сполучної, мязевої тканини) СОД складає 80-90 Гр;
для меланобластоми СОД – 100-110 Гр.
Слайд 20Механізм протипухлинної дії іонізуючого випромінювання
Оскільки пухлини в організмі не автономні,
їх радіочутливість залежить також від :
реактивності організму,
віку хворого,
його
загального стану, попереднього лікування,
стану оточуючих пухлину тканин.
Слайд 21Механізм протипухлинної дії іонізуючого випромінювання
Пухлини з інфільтруючим ростом менш радіочутливі,
ніж екзофітні форми, оскільки вони значно порушують крово- та лімфообіг
в оточуючих тканинах.Пухлини багаті стромою більш радіорезистентні, що зумовлено їх низькою оксигенацією.
Слайд 22Правило Бергоньє-Трібандо
Радіочутливість тканин пухлини прямо пропорційна їх мітотичній активності
і зворотно пропорційна ступеню їх диференціації
Слайд 23Механізм дії іонізуючого випромінювання на злоякісні пухлини
1) при опроміненні
в пухлині спостерігаються дистрофічні зміни та пригнічення клітинного поділу (затримується
поділ клітин);2) підвищується проникність капілярів, до пухлини потрапляє значна кількість фагоцитів, які фагоцитують клітини пухлини; за фагоцитами до патологічного вогнища надходять гістіоцити, які являються попередниками сполучної тканини.
3) гістіоцити розділяють пухлину на окремі фрагменти, починає відкладатися колаген;
4) cпостерігається інкапсуляція окремих пухлинних клітин, які не загинули.
Слайд 24Під впливом опромінення в пухлинній тканині в наступній послідовності відбуваються
наступні зміни:
зменшення величини пухлини у зв’язку із загибеллю найбільш чутливих
до опромінення елементів;розвиток грануляційної тканини і інкапсуляція груп злоякісних клітин;
зниження васкуляризації пухлини;
загибель усіх пухлинних елементів і заміщення їх сполучною тканиною.
Слайд 25Радіотерапевтичний інтервал
– це різниця в радіочутливості між пухлиною і
здоровими тканинами в межах однієї гістологічної структури.
Чим ширший радіотерапевтичний
інтервал, тим легше досягти руйнування елементів пухлини при збереженні життєдіяльності оточуючих тканин, тобто виконати основне завдання променевої терапії.Слайд 26Радіотерапевтичний інтервал
Для розширення радіотерапевтичного інтервалу використовують зміни умов опромінення (варіанти
дози, зміни ритму і часу опромінення), ступеня насичення тканин киснем;
використовують також хімічні і фізичні фактори.Слайд 27Радіотерапевтичний інтервал
До факторів вибірково послаблюючих дію опромінення на нормальні тканини
відносяться радіопротектори – фармакохімічні та біологічні засоби. Фармакохімічні протектори знижують
обмін речовин, збільшують гіпоксію, захищають кровотворення. До них відносяться цистеїн, цистамін, меркамін, препарати, що містять сульфгідрильну групу.Слайд 28Радіотерапевтичний інтервал
Засоби, які застосовуються з метою посилення променевого ушкодження пухлин,
називаються радіосенсибілізаторами.
До них відносяться хімічні засоби, що посилюють первинне
радіаційне пошкодження шляхом підвищення вмісту кисню в пухлинах (гепарин), посилюють первинне ушкодження ДНК; потенціюють променевий ефект (5-фторурацил, метотрексат). Радіопротектори і радіосенсибілізатори отримали назву радіомодіфікаторів.