Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Особенности анестезии у детей
Содержание
- 1. Особенности анестезии у детей
- 2. Слайд 2
- 3. Летальность при анестезии у детейОт 0 до 0,35 на 10 000 анестезий
- 4. Факторы рискаВозраст менее 1 годаАSA 4,5Неотложная хирургияСопутствующие
- 5. Частота случаев смерти во время анестезии у
- 6. Причины остановок сердца при анестезии в педиатриилекарства
- 7. ОсобенностиРедкость сопутствующей патологииРедкость аллергииОтсутствие ХОБЛРедкость декомпенсированных состоянийМалая травматичность оперативных вмешательствВысокая потребность в жидкости
- 8. Предоперационный визит анестезиологаЗнакомство с ребенкомНалаживание контактаВыяснение у
- 9. Согласие на анестезиюДети до 14 лет недееспособны.
- 10. Предоперационный осмотр ВесМасса тела детей в возрасте
- 11. Предоперационный осмотр ВесМасса тела (свыше 12 лет)Определяется
- 12. Лабораторные показателиОАК+Тр, ОАМВремя свертывания, длит. КровотеченияГлюкозаЭлектролиты, БелокЭКГRg-графия ОГКМочевина, креатинин, АЛТ, АСТ, коагулограмма, Эхо-КГ – по показаниям
- 13. ЭКГВрожденный синдром удлиненного QT (1:5000) – удлинение
- 14. Предоперационное беспокойство Факторы рискаРебенокВозраст 1-5 летОстрое заболевание
- 15. Дыхательная системаНизкая функциональная остаточная емкостьСклонность к ателектазированиюМалый
- 16. Предоперационная оценка ДыханиеНаличие астмы, бронхиальной гиперреактивности, инфекции
- 17. Дыхательные пути
- 18. Верхние дыхательные путиОценка подвижности височнонижнечелюстного суставаСоотношение языка
- 19. Дыхательные пути Сложности
- 20. Слайд 20
- 21. Инфекция верхних дыхательных путейОперация у детей, имеющих
- 22. Бронхиальная астмаВключение в премедикацию препаратов базисной терапииУ
- 23. Сердечно-Сосудистая системаСистолический шум – около 70%Систолический шум
- 24. ССС Лево-правый шунт может менять свое направление при гипоксии, ацидозе, гипотензии, гипотермии
- 25. ВакцинацияСопровождается локальным отеком, болью, температурой, головной болью,
- 26. Классификация АSА исходного состояния больного перед операцией(American
- 27. Жидкости
- 28. Не влияет на содержимое желудкаСнижает Чувство голода
- 29. Премедикация у детейСедацияАнксиолизисАмнезияАнальгезия Уменьшение ваготонииУменьшение секреции желез ТБД и ЖКТМедикаментозная терапия (базовая+антибиотикопрофилактика)
- 30. Премедикация ПрепаратыАтропин 0,012-0,015 мг/кг в/мМидазолам 0,15-0,2 мг/кг
- 31. ПремедикацияПодросткам вечером и утром Ранитидин 1 т.Подросткам с высоким уровнем тревожности на ночь в/м диазепам 0,3-0,5мг/кг
- 32. Оценка качества премедикацииУровень седации (Ramsay, Wisconsin)ЧССРеакция на перекладывания, маску
- 33. Компоненты общей анестезии1) торможение психического восприятия (гипноз,
- 34. Фармакокинетикаснижение связывающей способности белков;увеличенный объем распределения;снижение доли жировой и мышечной массыРасчет дозы препарата!
- 35. АнестетикиИнгаляционныеНеингаляционные
- 36. Ингаляционные анестетикиЗакись азота (N2O)Галотан (фторотан)ЭнфлуранИзофлуранСевофлуранДесфлуранКсенон
- 37. Свойства ингаляционных анестетиковГалотанслабое раздражение ДПвысокая растворимостьриск гепатита
- 38. МАКМинимальная Альвеолярная КонцентрацияАнестетика при которой у 50% пациентов отсутствует двигательная реакция на разрез
- 39. Чем больше коэффициент газ/кровь, тем выше
- 40. Если анестетик не поступает из альвеол в
- 41. На скорость поступления анестетика из
- 42. Слайд 42
- 43. НИЗКОПОТОЧНАЯ (LOW FLOW) АНЕСТЕЗИЯКонтур – закрытый.Поглотитель СО2
- 44. Слайд 44
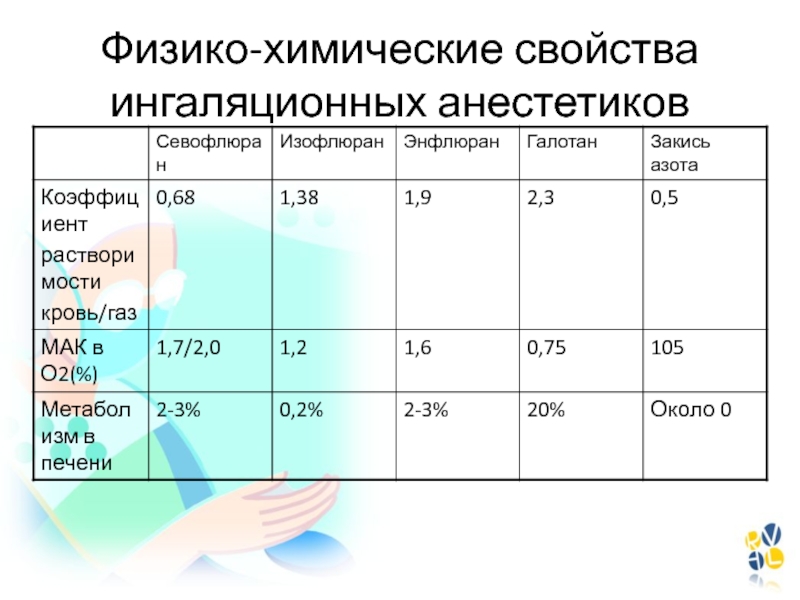
- 45. Физико-химические свойства ингаляционных анестетиков
- 46. Система кровообращения:Артериальное давлениеЧастота сердечных сокращенийСердечный выбросСистемный сосудистый тонусСосудистый тонус легких– – – – – ЗАКИСЬ АЗОТА
- 47. Система кровообращения:Артериальное давлениеЧастота сердечных сокращенийСердечный выбросСистемный сосудистый тонусСосудистый тонус легких– – – – – ГАЛОТАН
- 48. СЕВОФЛЮРАНСистема кровообращения:Артериальное давлениеЧастота сердечных сокращенийСердечный выбросСистемный сосудистый тонусСосудистый тонус легких– – – – –
- 49. ЗАКИСЬ АЗОТАСистема дыхания:Дыхательный объемЧастота дыханияРаСО2 Нейро-мышечная проводимость– – – / –
- 50. ГАЛОТАНСистема дыхания:Дыхательный объемЧастота дыханияРаСО2 Нейро-мышечная проводимость– – – –
- 51. Система дыхания:Дыхательный объемЧастота дыханияРаСО2 Нейро-мышечная проводимость– – – – СЕВОФЛЮРАН
- 52. ЗАКИСЬ АЗОТАЦНС:Мозговой кровоток - ↑Внутричерепное давление - ↑Метаболические потребности- ↑
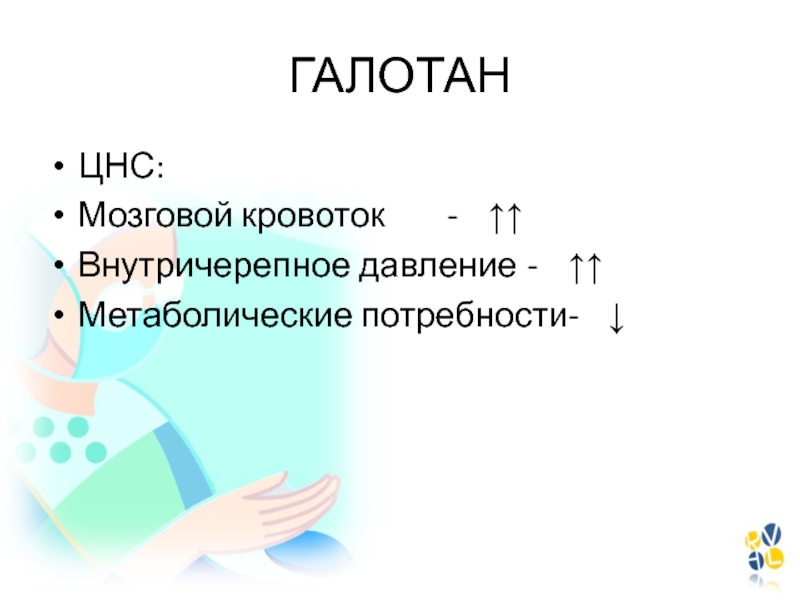
- 53. ГАЛОТАНЦНС:Мозговой кровоток - ↑↑Внутричерепное давление - ↑↑Метаболические потребности- ↓
- 54. СЕВОФЛЮРАНЦНС:Мозговой кровоток - ↑Внутричерепное давление - ↑Метаболические потребности- ↓↓
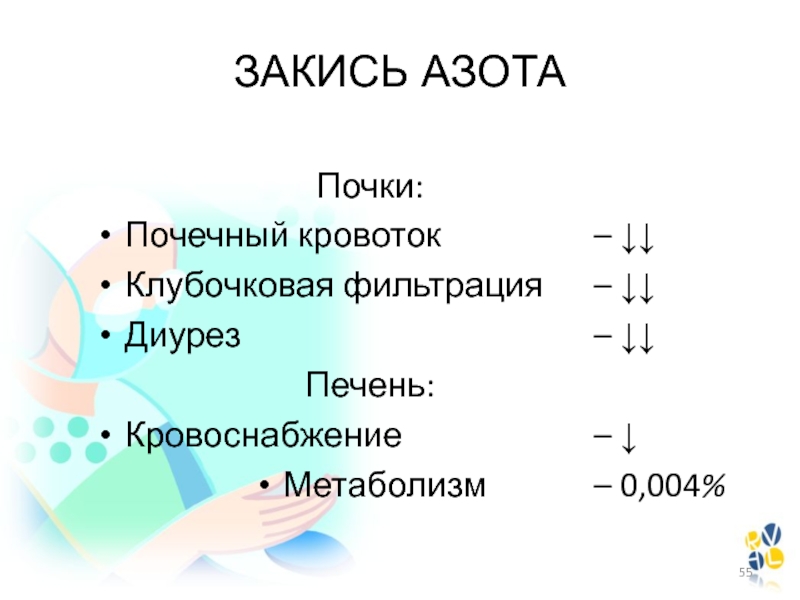
- 55. Почки:Почечный кровотокКлубочковая фильтрацияДиурезПечень:КровоснабжениеМетаболизм– – – – – 0,004%ЗАКИСЬ АЗОТА
- 56. Почки:Почечный кровотокКлубочковая фильтрацияДиурезПечень:КровоснабжениеМетаболизмГАЛОТАН– – – – – 15-20%
- 57. Почки:Почечный кровотокКлубочковая фильтрацияДиурезПечень:КровоснабжениеМетаболизмСЕВОФЛЮРАН– – – – – 2-3%
- 58. ЗАКИСЬ АЗОТАОСОБЕННОСТИ:Газообразный анестетик.Вызывает диффузионную гипоксию.Диффундирует в замкнутые
- 59. ЗАКИСЬ АЗОТАПриводит к развитию тошноты и рвоты
- 60. ЗАКИСЬ АЗОТАПРОТИВОПОКАЗАНИЯ:Необходимость в высокой FiО2 (гипоксия).БеременностьНаличие воздухосодержащих полостей.Легочная гипертензия.В12- и фолат-дефицитные состояния.Нейродистрофические процессы.
- 61. ОСОБЕННОСТИ:Самый дешевый из ингаляционных анестетиков.Дозозависимое снижение сердечного выброса.Вызывает коронародилатацию.Замедляет сино-атриальную проводимость и удлиняет QT.ГАЛОТАН
- 62. Сенсибилизирует миокард к катехоламинам.Угнетает дыхательный центр и
- 63. Лечение передозировки фторотанаПрекращение подачи фторотана100% кислородМедленное возобновление подачи фторотана по стабилизации сердечного ритма
- 64. Как избежать передозировкиКомбинация с методами регионарной анестезииКомбинация с опиоидными анальгетикамиОтказ от галотана
- 65. Нарушает нейромышечную проводимость.Провоцирует острый рабдомиолиз (1:250000). Метаболизируется
- 66. Севофлюран и злокачественная гипертермияK Kinouchi et al.
- 67. Галотановый гепатит 1 : 35000/120000. Факторы
- 68. ПРОТИВОПОКАЗАНИЯ:Галотановая анестезия менее чем за 3 мес.Повышенное ВЧД.Гиперкатехоламинемия или миокардит.Гемодинамическая нестабильность.Острый гепатит.Гипоксия (гемическая, циркуляторная).ГАЛОТАН
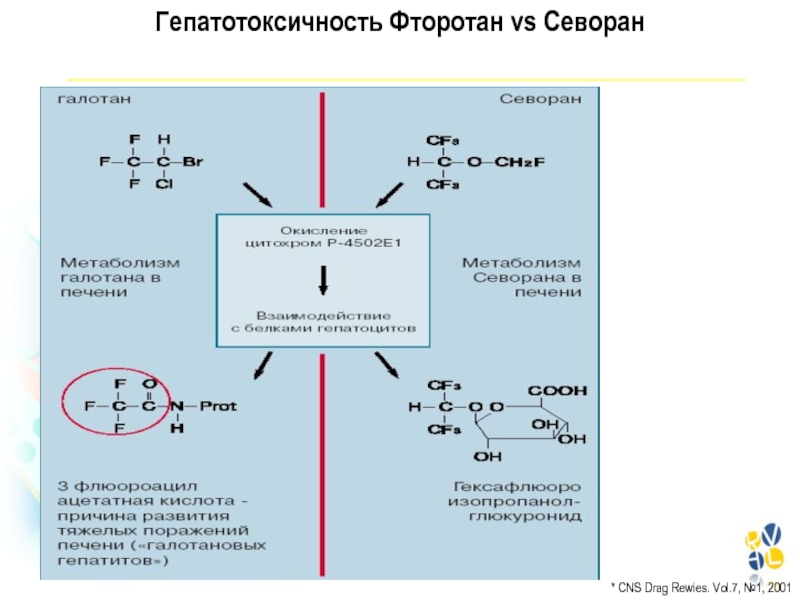
- 69. Гепатотоксичность Фторотан vs Севоран* CNS Drag Rewies. Vol.7, №1, 2001
- 70. Физико-химические свойства севофлурана Бесцветная негорючая жидкостьСтабилен при
- 71. ОСОБЕННОСТИ:Подходит для проведения индукции анестезии, в т.ч.
- 72. Не сенсибилизирует миокард к катехоламинам.Метаболизируется с образованием
- 73. В результате взаимодействия со щелочами (поглотителем СО2)
- 74. ПРОТИВОПОКАЗАНИЯ:Почечная недостаточность.Повышенное ВЧД.Гемодинамическая нестабильность.Нельзя проводить низкопоточную анестезию с газотоком свежего газа менее 2 л мин -1.СЕВОФЛЮРАН
- 75. «МАК Пробуждения»ГалотанИзофлюранСевофлюранДезфлюранКсенонЗакись азота– 0,38– 0,37– 0,67– 2,6– 31– 66
- 76. «МАК Интубации»ГалотанИзофлюранСевофлюранЗакись азота– 1,12– 1,76– 4,52– >120
- 77. Значения МАК севофлурана с учетом возрастаОт 0
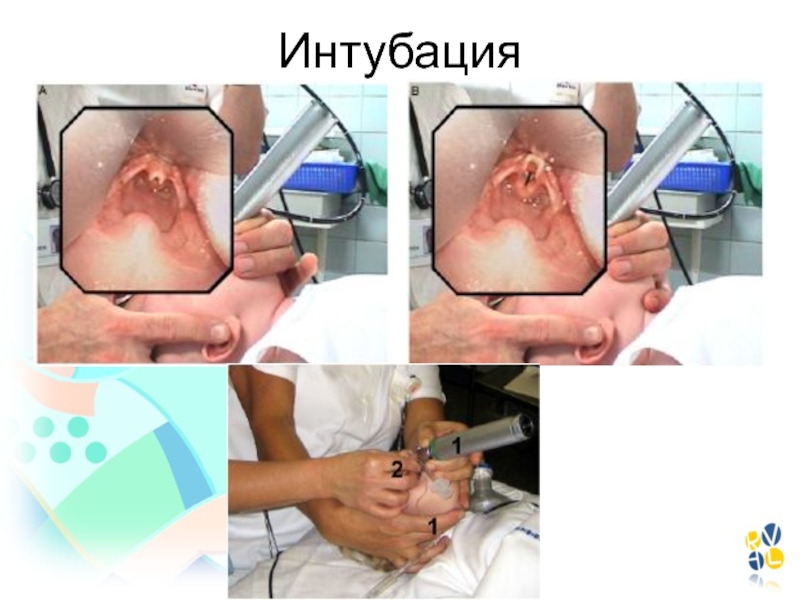
- 78. Севоран – близко к идеальному анестетикуЛегкая управляемость анестезииУниверсальность примененияСердечно-сосудистая стабильностьБлагоприятный дыхательный профильБезопасность
- 79. Севоран - легкая управляемостьСкорость индукции Севораном сопоставима
- 80. СевофлюранНе раздражает дыхательные путиБолюсная индукцияВысокая управляемостьНезначительное депрессия гемодинамикиПсихомоторное возбуждение после пробуждения
- 81. Беспокойство после севофлюранаПропофол 1 мг/кгКлофелин 1-1,5 мкг/кгКетаминФентанилАдекватная анальгезияBr J Anaesth 2010 Feb; 104 (2): 216-23
- 82. ИНДУКЦИЯ ПО ТЕХНИКЕ «оver-pressure»Как подготовить наркозно дыхательный
- 83. Комбинация севофлюранаФентанил 3 мкг/кг : Апноэ
- 84. Внутривенные анестетикиБарбитуратыБензодиазепиныКетаминПропофол
- 85. Тиопентал5-6 мг/кгУ детей до года 5-8 мг/кгНоворожденные
- 86. КетаминОбеспечивает наркотический и анальгетический компонентОбязательное сочетание с
- 87. Оксибутират натрияОбладает гипнотическим эффектом, элементами ноотропной активности,
- 88. Бензодиазепины МидазоламСнотворный, седативный, противосудорожный, релаксирующий эффект;Вызывает ретро
- 89. ПропофолКороткодействующий гипнотикИндукционная доза для детей старшего возраста
- 90. Пропофол побочные эффектыИкотаУгнетение дыханияДозозависимое снижение ОпСС, АДБрадикардия
- 91. Индукция в анестезию
- 92. Ингаляционная или внутривенная?Ингаляционная анестезияБыстрое начало (севофлуран)Анафилактоидные реакции
- 93. Педиатрические особенностиДо 70% всех видов обезболивания у
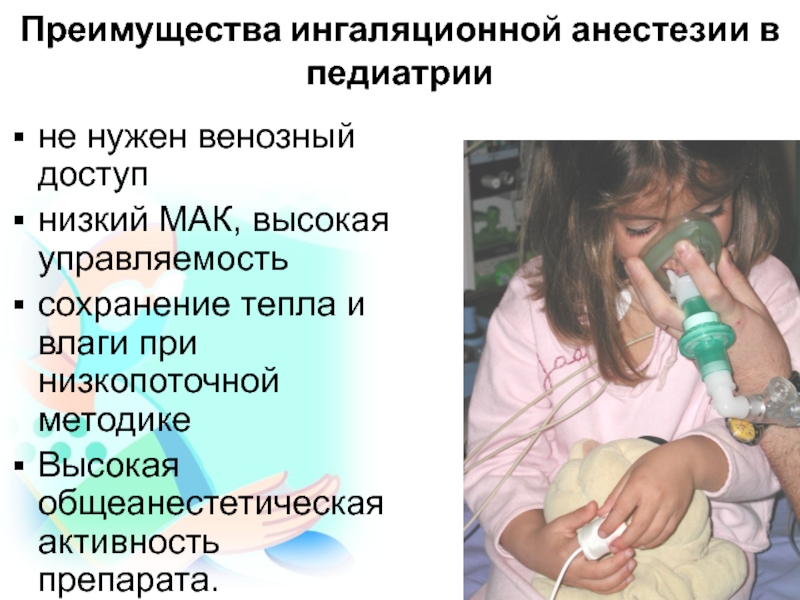
- 94. Преимущества ингаляционной анестезии в педиатриине нужен венозный
- 95. Положение головыВалик под плечи«Бублик» под голову
- 96. Индукция Ингаляционная Сидя на руках у анестезиологаСам
- 97. Индукция в анестезию92,8% родителей уверены, что их
- 98. Индукция Спокойная обстановкаДостаточный уровень седации для конкретного
- 99. Быстрая индукция
- 100. Обеспечение проходимости дыхательных путей
- 101. Орофарингеальные воздуховодыПодборПравильное положение
- 102. Лицевая маскаПравильное положение маски
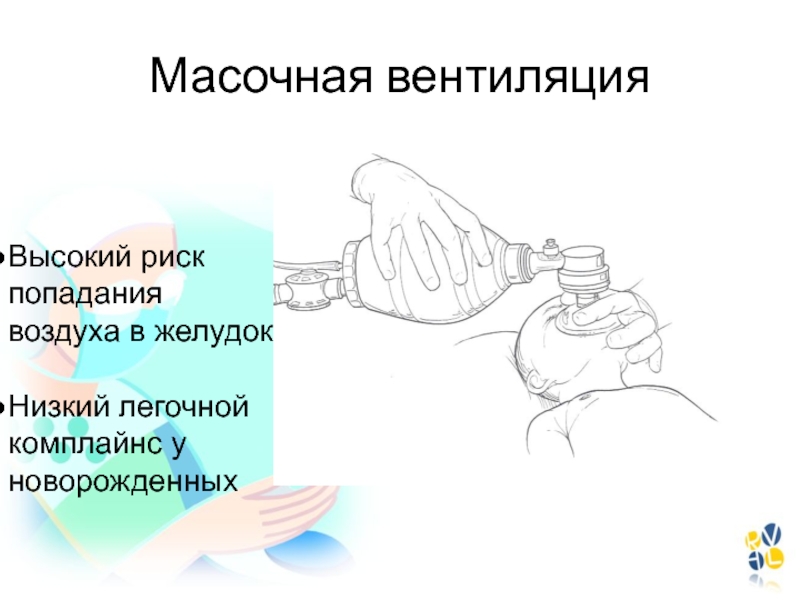
- 103. Масочная вентиляцияВысокий риск попаданиявоздуха в желудокНизкий легочной комплайнс у новорожденных
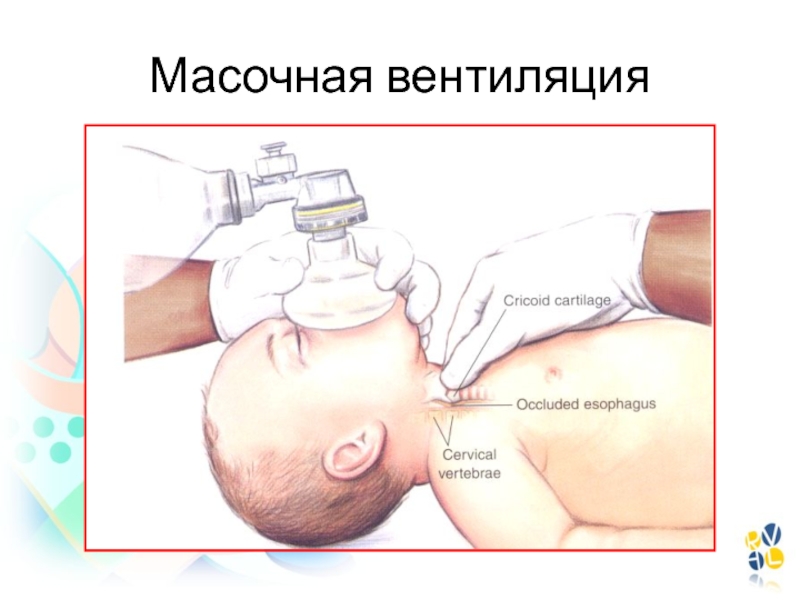
- 104. Масочная вентиляция
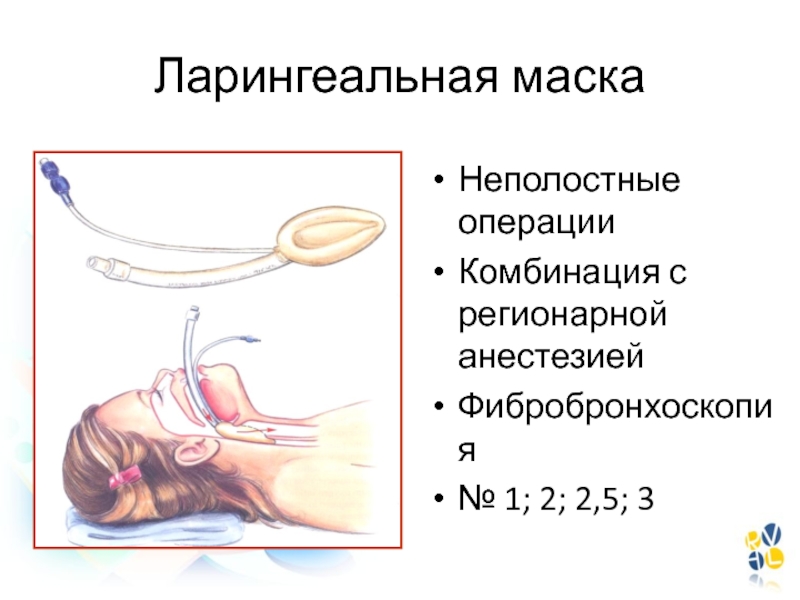
- 105. Ларингеальная маскаНеполостные операцииКомбинация с регионарной анестезиейФибробронхоскопия№ 1; 2; 2,5; 3
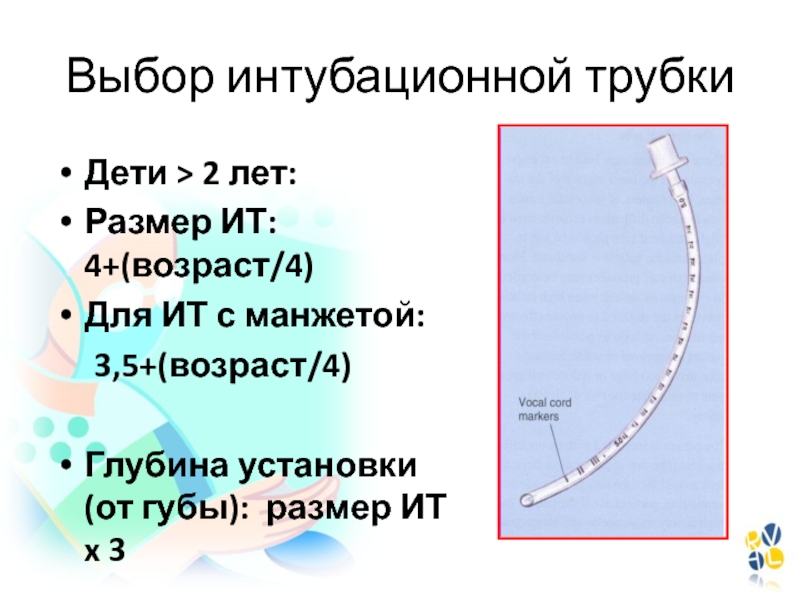
- 106. Выбор интубационной трубкиДети > 2 лет:Размер ИТ:
- 107. Слайд 107
- 108. Ориентировочный размер ИТ равен концевой фаланге мизинца
- 109. Интубационные трубкиДо 5 лет используются трубки без манжетыМалый диаметр трахеиУзкое кольцо щитовидного хряща
- 110. Интубация КлинкиПрямой клинокЛучше использовать у маленьких детей, у которых надгортанник гибкий
- 111. Изогнутый клинок лучше использовать у детей старшего возраста, у которых надгортанник жесткийИнтубация Клинки
- 112. Интубация
- 113. Сценарий «Не могу вентилировать, не могу интубировать» у детей 1-8 лет
- 114. Самораздувающиеся мешкиДети (500ml) 2.5 – 25kgНоворожденные, недоношенные (240ml) 25kg
- 115. Мышечные релаксанты
- 116. Поддержание анестезииИнгаляция севофлюрана, фторотана МАК.Пропофол до 4
- 117. Центральная анальгезия у новорожденныхИндукцияДормикум, сибазон в стандартных
- 118. Критерии готовности к экстубацииОтсутствие депрессии дыханияВосстановление защитных
- 119. Порядок выполнения экстубацииСананция ротоглотки и ТБД (не
- 120. Противопоказания к экстубации во снеТрудные дыхательные путиОперации на ВДП (лор, стоматология)Полный желудок
- 121. Осложнения экстубацииЛарингоспазмНеадекватное дыхание вследствие ранней экстубацииПостинтубационный стеноз гортани
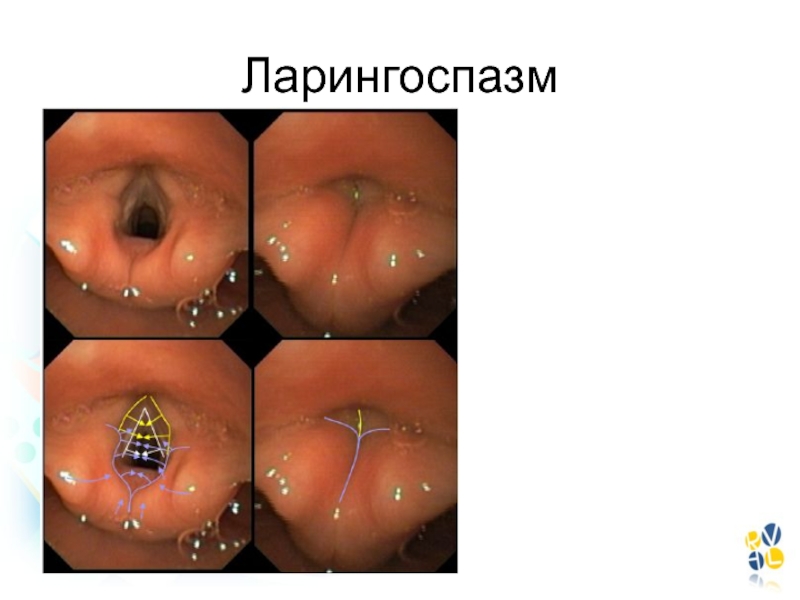
- 122. Ларингоспазм причиныНаличие в ротоглотке слизи, крови при
- 123. Ларингоспазм Факторы рискаМалый возрастВоспалительные заболевания ВДП (перенесенные
- 124. Ларингоспазм
- 125. Ларингоспазм ПомощьВентиляция тугой маской 100% кислородомВыдвижение челюсти
- 126. Постинтубационный стенозИнгаляция рацемического адреналинаИнгаляция 0,1% раствора адреналина в разведении 1/10
- 127. МониторингДыхательный (Pin; Кривая поток/объем; SpO2; exCO2Кардиомониторинг: ЧСС,
- 128. Мониторинг вызванных потенциалов головного мозга
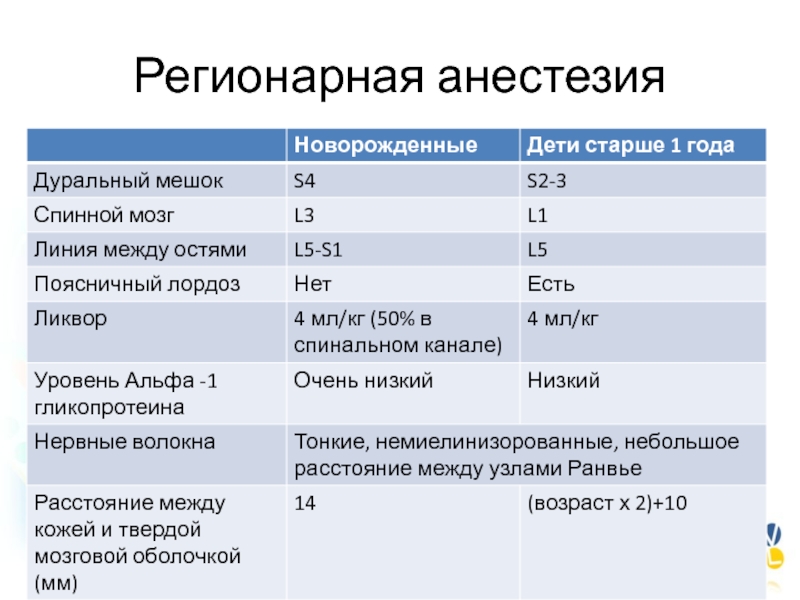
- 129. Регионарная анестезия
- 130. Регионарная анестезияБольшее разведение препарата при спинальном введенииБольший
- 131. Периферические блокиПроводниковая анестезия конечностейПараумбиликальный блок (пупочная грыжа)Илиоингуинальный
- 132. Периферические блокиУЗИ-сканерНейростимулятор
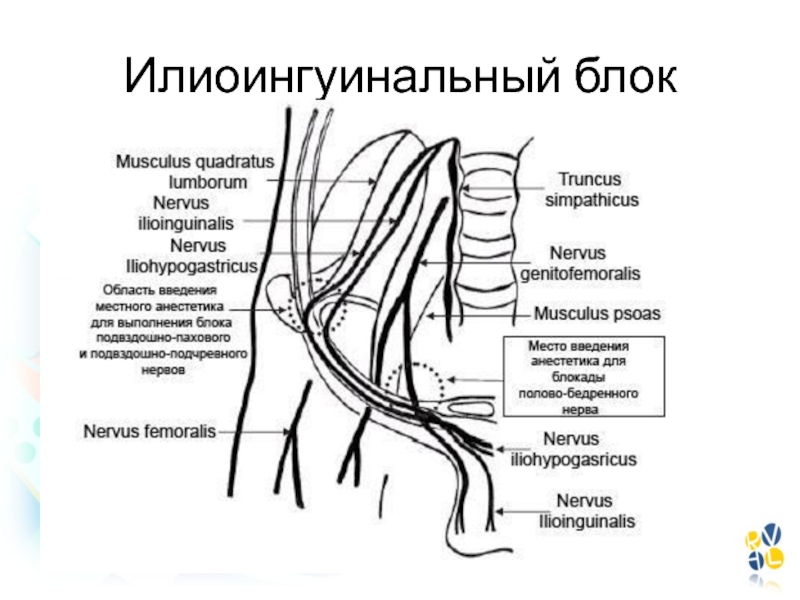
- 133. Илиоингуинальный блок
- 134. Нейроаксиальные блокадыЭпидуральная анестезияКаудальная анестезияСпинальная анестезия
- 135. Спинальная анестезияНижний этаж брюшной полости, нижние конечности;Новорожденные, недоношенные дети с компрометированными легкими;Травматология, ортопедия
- 136. Лидокаин 1% - 1-1,5 мг/кгБупивакаин 0,25% - 0,2-0,25 мг/кгРопивакаин 0,5% - 0,25-0,3 мг/кгНейротоксичность!!!Спинальная анестезия
- 137. Эпидуральная анестезияТравматичные торакальные, абдоминальные операцииОртопедо-травматологические вмешательства
- 138. Размеры эпидуральных катетеров:20G; 24GНачальная доза местного анестетикаРопивакаин
- 139. Каудальная (сакральная) анестезияКоррекция косолапостиПластика полового члена (гипоспадия)Клиторовагинопластика (адрено-генитальный синдром)Орхиопексия (крипторхизм)Промежностная аноректопластика (атрезия ануса)
- 140. Лидокаин 1% -5-7 мг/кг с адреналином 1/200000-1/400000Бупивакаин
- 141. Периоперационная жидкостная терапияЦель:Поддержание жидкостного и электролитного балансаКоррекция гиповолемииОбеспечение адекватной тканевой перфузии
- 142. Слайд 142
- 143. Периоперационная жидкостная терапия Рекомендовали 5% глюкозу/0,2% NaCl для базовой инфузионной терапииА основании количества электролитов женского молока
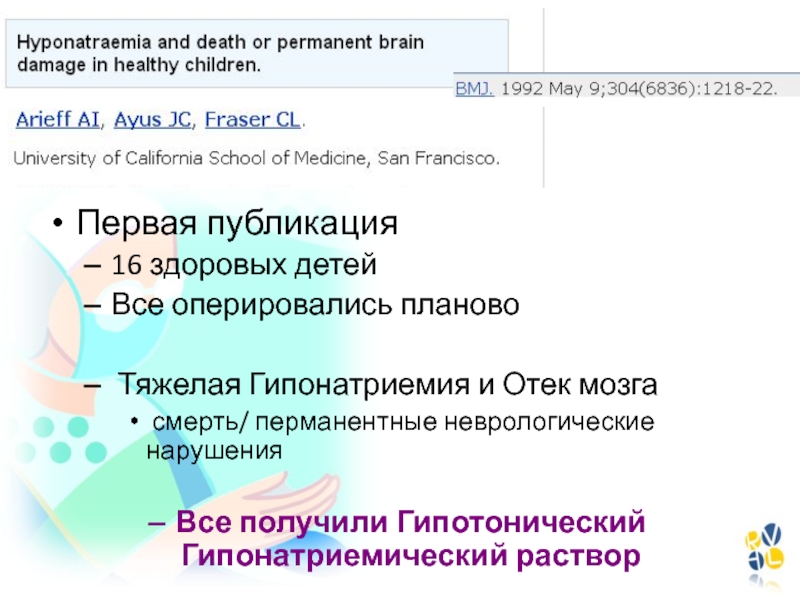
- 144. Первая публикация16 здоровых детейВсе оперировались планово Тяжелая
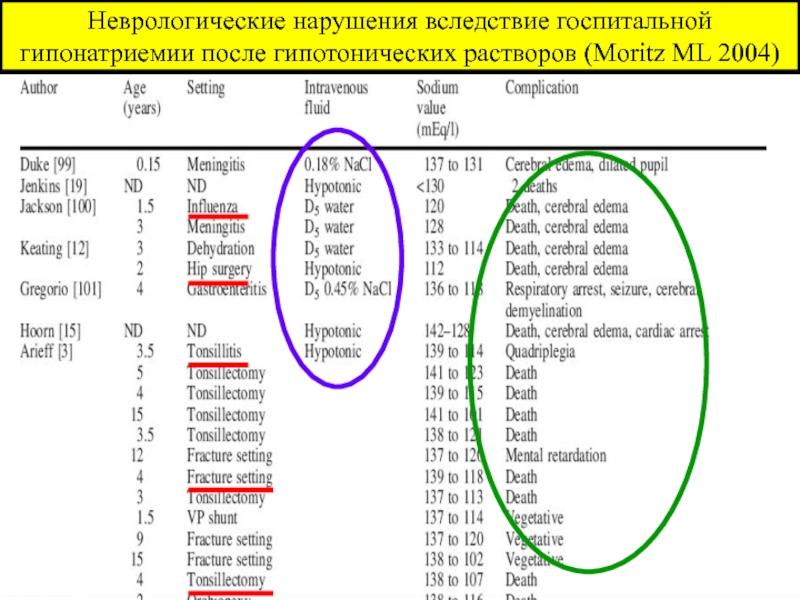
- 145. Неврологические нарушения вследствие госпитальной гипонатриемии после гипотонических растворов (Moritz ML 2004)
- 146. ... Риск развития гипонатриемии после получения гипотонических растворов в 17.2 раза большеНазначние гипотонических растворов не надежно/вредно
- 147. Национальные Рекомендации 2007(UK GOVERNMENT SAFETY AGENCY)4% раствор
- 148. Интраоперационная жидкостная терапия -
- 149. ГипогликемияСтресс-гормоны Ауторегуляция мозгового кровотока (300% ) Переход
- 150. Контрольные рандомизированные слепые исследования ЛР с
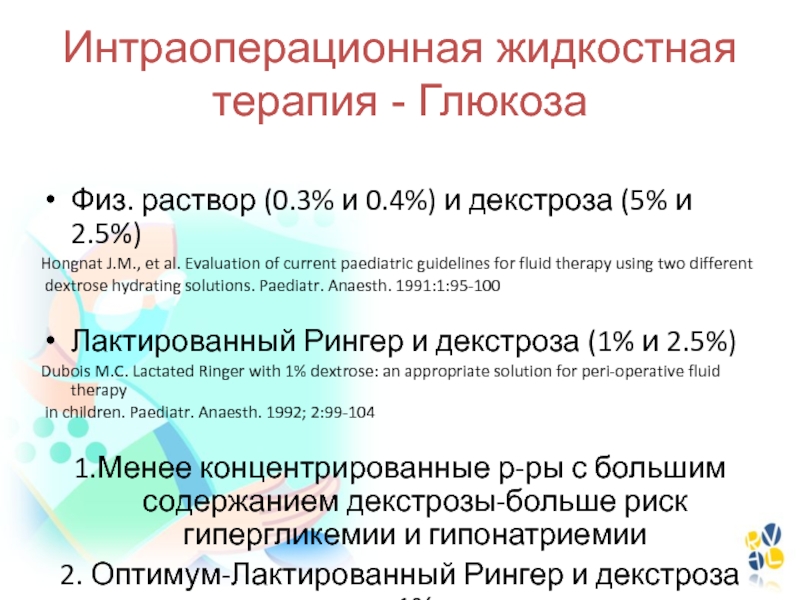
- 151. Интраоперационная жидкостная терапия - Глюкоза Физ. раствор
- 152. Рекомендции Кристаллоиды- раствор выбора D5% 0.45NaCl,
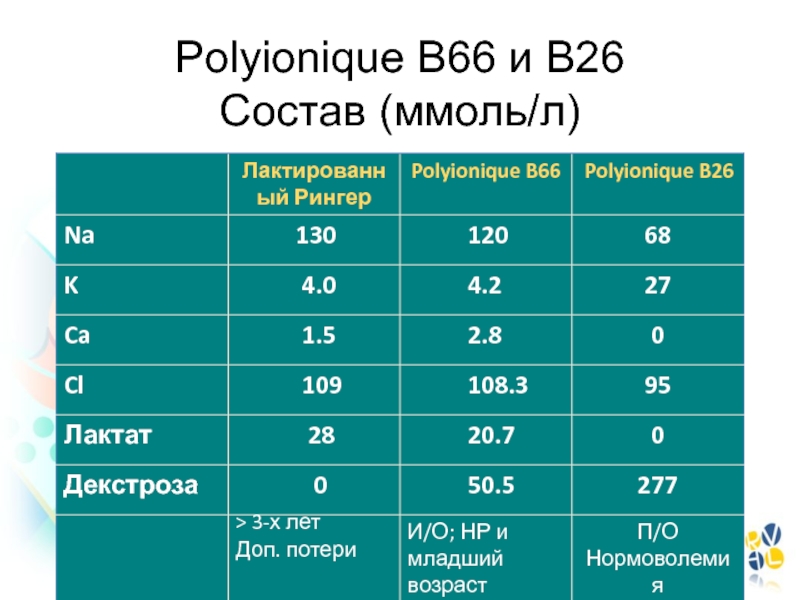
- 153. Polyionique B66 и B26 Состав (ммоль/л)
- 154. Рекомендции (Франция)Polyionique B66 - для рутинной интраоперационной
- 155. Рекомендции Кристаллоиды - раствор выбора Короткие
- 156. Количество часов голодания х часовую физ.потребность50% -
- 157. Интраоперационная жидкостная терапия -
- 158. Интраоперационная жидкостная терапия -
- 159. Рекомендции Зависимость от хирургической травмыМинимальная 3-5 мл/кг/чСредняя
- 160. КровопотеряРасчёт максимально допустимого объёма кровопотериМДОК = Вес
- 161. Инфузионная терапияПри небольших потерях изотонические кристаллоиды (Рингер,
- 162. Тактика интенсивной терапииПри кровопотере 15 – 20%
- 163. Принципы гемотрансфузионной терапии у детейОсновной документ, регламентирующий
- 164. Переливание эритроцитосодержащих компонентов. Основная цель – восстановление
- 165. Переливание эритроцитосодержащих компонентов. При наличии анемии не
- 166. Нормальные показатели HbПри рождении 140 – 240
- 167. Показания к гемотрансфузииДо 4 мес менее 120
- 168. Показания к гемотрансфузииСтарше 4 месяцев70 г/л для
- 169. Сокращение гемотрансфузийМаксимальный гемоглобинОстрая нормоволемическая гемодилюцияПредупреждение высокого венозного
- 170. Показания для переливания ПСЗ:ДВС синдром; острая массивная
- 171. Особенности переливания ПСЗ.Доза ПСЗ 10 – 15
- 172. Переливание тромбоконцентрата.Тромбоциты менее 5x109л при наличии или
- 173. Гемотрансфузионная терапия у новорожденных.В неонатальном периоде к
- 174. Показания.при рождении Ht < 40%;при наличии ДН
- 175. Правила проведения гемотрансфузий новорожденным:Все трансфузии новорожденным рассматриваются
- 176. Ребенок – не маленький взрослый!
- 177. Скачать презентанцию
Слайды и текст этой презентации
Слайд 4Факторы риска
Возраст менее 1 года
АSA 4,5
Неотложная хирургия
Сопутствующие заболевания
Лекманов А.У.
Слайд 5Частота случаев смерти во время анестезии у детей
Причины ООК Количество (%)
n=193
Сердечно-сосудистые 79 (41)
Респираторные (в т.ч. ларингоспазм) 53 (27)
Обусловленные препаратами 35 (18)
Связанные с оборудованием 9
(5) Несколько причин 3 (2)
Смешанные 2 (1)
Неизвестные 12 (6)
Bhananker SM, Ramamoorthy C, Geidushek JM et al. Anesthesia-related cardiac arrest in children: update from the Pediatric Perioperative Cardiac Arrest Registry. Anesthe Analg 2007 102: 344-350
Слайд 6Причины остановок сердца при анестезии в педиатрии
лекарства – 37% (галотан
– 46%, галотан + в/в – 20%, внутривенные введения –
18%, местные анестетики – 9%, севофлуран – 4%)сердечно-сосудистые – 32%
дыхательные – 20%
оборудование – 20%
J.Morray – Pediatrics,1999
Слайд 7Особенности
Редкость сопутствующей патологии
Редкость аллергии
Отсутствие ХОБЛ
Редкость декомпенсированных состояний
Малая травматичность оперативных вмешательств
Высокая
потребность в жидкости
Слайд 8Предоперационный визит анестезиолога
Знакомство с ребенком
Налаживание контакта
Выяснение у родителей эмоционального фона
ребенка, истории развития
Наличие сопутствующей патологии
Аллергоанамнез
Оценка дыхательных путей
Оценка возможности обеспечения венозного
доступаСлайд 9Согласие на анестезию
Дети до 14 лет недееспособны. Согласие на операцию,
анестезию дают родители.
Подробное разъяснение сути анестезии, послеоперационного обезболивания, обсуждение альтернативных
вариантовРебенок из дома ребенка – согласие главного врача
Подпись родителей и анестезиолога
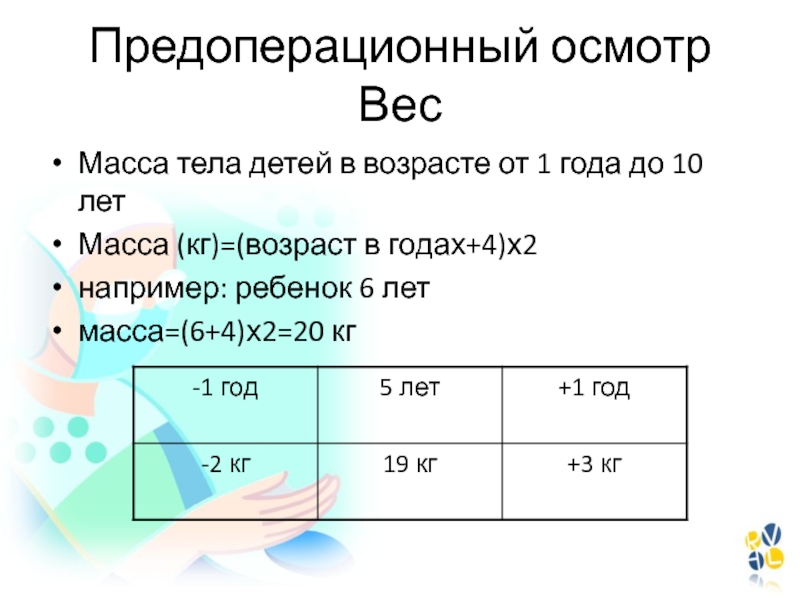
Слайд 10Предоперационный осмотр Вес
Масса тела детей в возрасте от 1 года
до 10 лет
Масса (кг)=(возраст в годах+4)х2
например: ребенок 6 лет
масса=(6+4)х2=20 кг
Слайд 11Предоперационный осмотр Вес
Масса тела (свыше 12 лет)
Определяется по формуле:
5
x n - 20 кг,
где n - возраст, лет.
Например:
13 летОриентировочная масса = 5*13-20=45 кг
Слайд 12Лабораторные показатели
ОАК+Тр, ОАМ
Время свертывания, длит. Кровотечения
Глюкоза
Электролиты, Белок
ЭКГ
Rg-графия ОГК
Мочевина, креатинин, АЛТ,
АСТ, коагулограмма, Эхо-КГ – по показаниям
Слайд 13ЭКГ
Врожденный синдром удлиненного QT (1:5000) – удлинение QT на фоне
анестезии севофлюраном, ООК
Синдром WPW – риск развития интраоперационных аритмий
Слайд 14Предоперационное беспокойство Факторы риска
Ребенок
Возраст 1-5 лет
Острое заболевание и недостаточный опыт
медицинских процедур
Стеснительные подавленные дети, малоконтактные дети,
Социально неадаптированные и дети
с ЗПМРВысоковосприимчивые дети
Родители
Высокий уровень беспокойства родителей
Разведенные родители
Родители, перенесшие несколько оперативных вмешательств
Обстановка
Сенсорная перегрузка
Громкие разговоры, конфликтные ситуации
Операционная
Слайд 15Дыхательная система
Низкая функциональная остаточная емкость
Склонность к ателектазированию
Малый резерв кислорода
Чувствительность к
гипоксемии
Трудная интубация 13%
Гипоксия, ларингоспазм до 30% от всех случаев
Bancalari E,
Clausen J (1988) Pathophysiology of changes in absolute lung volumes. Eur Resp J 12:248–258Tay CL, Tan GM, Ng SB (2001) Critical incidents in pediatric anaesthesia: an audit of 10,000 anaesthetics in Singapore. Paediatr Anaesth 11:711–718
Слайд 16Предоперационная оценка Дыхание
Наличие астмы, бронхиальной гиперреактивности, инфекции ВДП, пассивное курение
Низкий
комплайнс – экспираторное закрытие дыхательных путей
Низкие показатели ФОЕ
Высокий тонус n.vagus
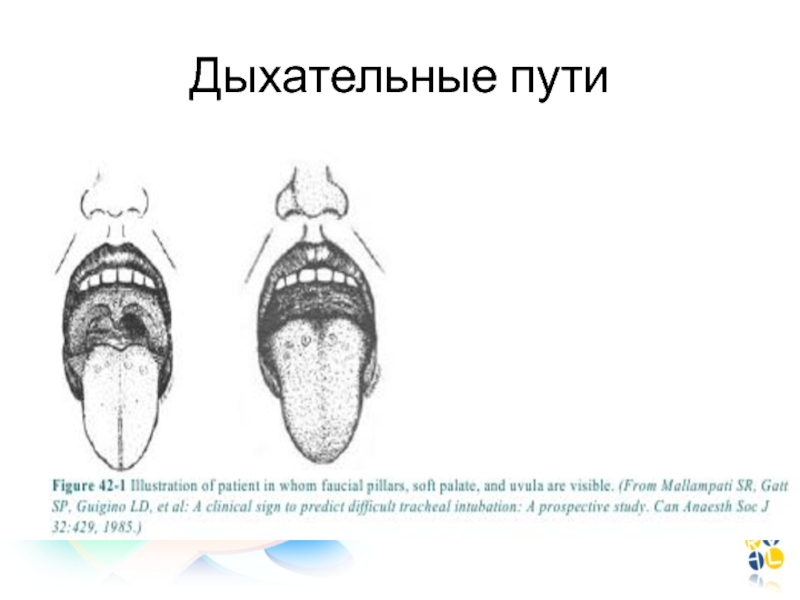
– быстрое развитие апноэ или ларингоспазма в результате раздражения дыхательных путей слизью, катетеромСлайд 18Верхние дыхательные пути
Оценка подвижности височнонижнечелюстного сустава
Соотношение языка и ротовой полости
Высокое
(готическое) небо и узкий рот – трудная интубация
Тиро-ментальное расстояние:
1,5
см – новорожденный3 см – дети
Три сложенных пальца, свободно помещенные в рот
Слайд 21Инфекция верхних дыхательных путей
Операция у детей, имеющих температуру >38оС; продуктивный
кашель; признаки легочного осложнения; заложенность носа и повышенной секреции с
ВДП должна быть отложена минимум на 4 неделиВо всех остальных случаях при отсутствие температуры решение принимается индивидуально соотнося риск анестезии и необходимость операции
После перенесенной инфекции верхних дыхательных путей операция откладывается на 4 недели
Слайд 22Бронхиальная астма
Включение в премедикацию препаратов базисной терапии
У компенсированных пациентов риск
периоперационной летальности минимален
Применение преднизолона 1 мг/кг в течение 48 часов
перед операцией уменьшает риск побочных явлений и не повышает частоту инфекционных осложнений Kabalin CS, Yarnold PR, Grammer LC (1995) Low complication rate of corticosteroid-treat
ed asthmatics undergoing surgical procedures. Arch Intern Med 155:1379–1384
Слайд 23Сердечно-Сосудистая система
Систолический шум – около 70%
Систолический шум может быть обусловлен
наличием дополнительной хорды полости сердца, анемией, функциональной узостью магистральных сосудов
и не сопровождается явлениями НКЛюбой систолический шум у ребенка до 1 года должен быть обследован (эхо-кг, кардиолог)
Слайд 24ССС
Лево-правый шунт может менять свое направление при гипоксии, ацидозе,
гипотензии, гипотермии
Слайд 25Вакцинация
Сопровождается локальным отеком, болью, температурой, головной болью, сыпью, слабостью, миалгией,
большинство из которых продолжаются от 1 дня до 3 недель
Отмена
операции на 1 месяц Слайд 26Классификация АSА исходного состояния больного перед операцией
(American Society of Anesthesiologists.
New classification or physical status. Anestesiology 1963; 24: 111.)
Слайд 27
Жидкости
2 часа.
Грудное молоко 4 часа
Формула (ис.питание) 4 часа. (<3 мес)–6 часов. (>3 мес.)
Молоко 6 часов.
Легкая еда 6 часов
Использование жевательной резинки следует отменить в течение последних 2 часов перед введением в наркоз.
Предоперационное голодание для плановых операций
Слайд 28Не влияет на содержимое желудка
Снижает
Чувство голода
Раздражительность
Риск гипогликемии
Сохраняет
гидратацию
Предоперационное голодание для плановых операций
Splinter WM, Schreiner MS (1999)
Preoperative fasting in children. Anesth Analg 90:80–89Слайд 29Премедикация у детей
Седация
Анксиолизис
Амнезия
Анальгезия
Уменьшение ваготонии
Уменьшение секреции желез ТБД и ЖКТ
Медикаментозная
терапия (базовая+антибиотикопрофилактика)
Слайд 30Премедикация Препараты
Атропин 0,012-0,015 мг/кг в/м
Мидазолам 0,15-0,2 мг/кг в/м
Диазепам 0,5 мг/кг
в/м
Парацетамол 15-20 мг/кг per rectum
Кетонал 1 мг/кг в/м, в/в
+Допустимо
Кетамин 3
мг/кгСлайд 31Премедикация
Подросткам вечером и утром Ранитидин 1 т.
Подросткам с высоким уровнем
тревожности на ночь в/м диазепам 0,3-0,5мг/кг
Слайд 32Оценка качества премедикации
Уровень седации (Ramsay, Wisconsin)
ЧСС
Реакция на перекладывания, маску
Слайд 33Компоненты общей анестезии
1) торможение психического восприятия (гипноз, глубокая седация);
2) блокаду
болевой (афферентной) импульсации (анальгезия);
3) торможение вегетативных реакций (гипорефлексия);
4)
выключение двигательной активности (миорелаксация или миоплегия).Слайд 34Фармакокинетика
снижение связывающей способности белков;
увеличенный объем распределения;
снижение доли жировой и мышечной
массы
Расчет дозы препарата!
Слайд 36Ингаляционные анестетики
Закись азота (N2O)
Галотан (фторотан)
Энфлуран
Изофлуран
Севофлуран
Десфлуран
Ксенон
Слайд 37Свойства ингаляционных анестетиков
Галотан
слабое раздражение ДП
высокая растворимость
риск гепатита (редко у детей)
сердечные
аритмии
восстановление 10-20'
Энфлуран
раздражение ДП
высокая · растворимость
восстановление 10-20'
Изофлуран
раздражение ДП
высокая растворимость
восстановление 10-20'
N2O
низкая
растворимостьслабый анестетик
быстрое восстановление
тошнота и рвота
опасность гипоксии
Десфлуран
раздражение ДП
высокая потенция
низкая растворимость
индукция за 3 минуты
быстрое восстановление
Севофлуран
высокая потенция
низкая растворимость
нет раздражения ДП
быстрая индукция (1,5 ')
Заболотский Д.В.
Слайд 38МАК
Минимальная Альвеолярная Концентрация
Анестетика при которой у 50% пациентов отсутствует двигательная
реакция на разрез
Слайд 39 Чем больше коэффициент газ/кровь, тем выше растворимость анестетика, тем
больше он поглощается кровью. Вследствие высокой растворимости анестетика альвеолярное парциальное
давление растет медленно и индукция занимает много времени.Что влияет на скорость индукции
Слайд 40Если анестетик не поступает из альвеол в кровь, то его
альвеолярная концентрация Fa станет равна концентрации во вдыхаемой смеси Fi
Т.к.
анестетик всегда поглощается кровью,то Fa < Fi Чем больше анестетик поглощается кровью, тем медленнее Fa и ниже Fa/Fi – тем медленнее индукция
Что влияет на скорость индукции
Слайд 41 На скорость поступления анестетика из альвеол в кровь
влияет так же альвеолярный кровоток, который равен сердечному выбросу.
Севоран минимально воздействует на сердечный выброс, что выгодно отличает его от галотана Что влияет на скорость индукции
Слайд 43НИЗКОПОТОЧНАЯ (LOW FLOW) АНЕСТЕЗИЯ
Контур – закрытый.
Поглотитель СО2 (адсорбер)
Компенсация поглощаемого О2.
Газоанализ
– обязательный компонент мониторинга
Нельзя использовать севофлюран при потоке менее 2
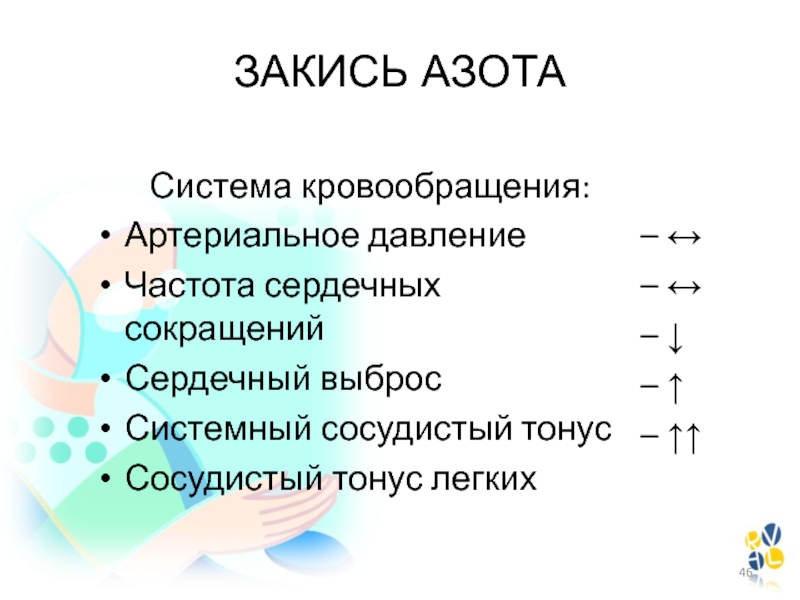
л мин-1.Слайд 46Система кровообращения:
Артериальное давление
Частота сердечных сокращений
Сердечный выброс
Системный сосудистый тонус
Сосудистый тонус легких
–
–
–
–
–
ЗАКИСЬ АЗОТА
Слайд 47Система кровообращения:
Артериальное давление
Частота сердечных сокращений
Сердечный выброс
Системный сосудистый тонус
Сосудистый тонус легких
–
–
–
–
–
ГАЛОТАН
Слайд 48СЕВОФЛЮРАН
Система кровообращения:
Артериальное давление
Частота сердечных сокращений
Сердечный выброс
Системный сосудистый тонус
Сосудистый тонус легких
–
–
–
–
–
Слайд 49ЗАКИСЬ АЗОТА
Система дыхания:
Дыхательный объем
Частота дыхания
РаСО2
Нейро-мышечная проводимость
–
–
– /
–
Слайд 50ГАЛОТАН
Система дыхания:
Дыхательный объем
Частота дыхания
РаСО2
Нейро-мышечная проводимость
–
–
–
–
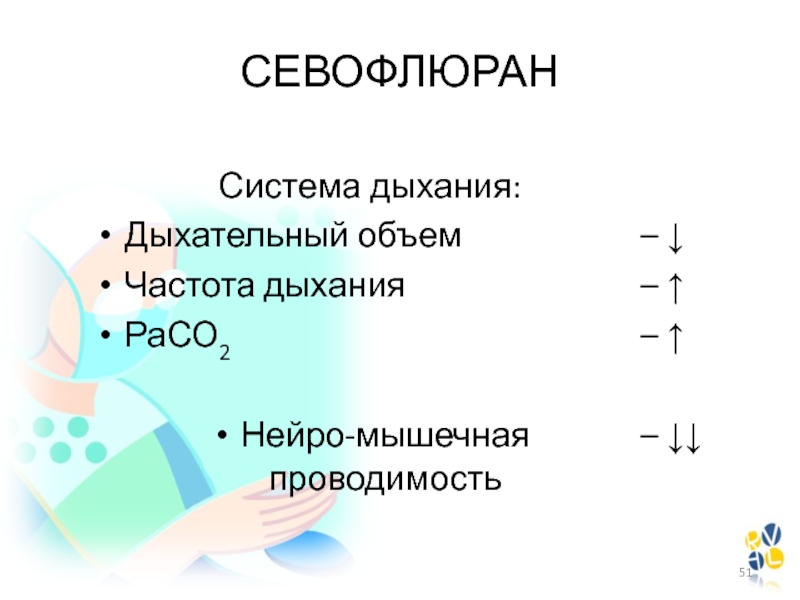
Слайд 51Система дыхания:
Дыхательный объем
Частота дыхания
РаСО2
Нейро-мышечная проводимость
–
–
–
–
СЕВОФЛЮРАН
Слайд 52ЗАКИСЬ АЗОТА
ЦНС:
Мозговой кровоток - ↑
Внутричерепное давление - ↑
Метаболические потребности- ↑
Слайд 54СЕВОФЛЮРАН
ЦНС:
Мозговой кровоток - ↑
Внутричерепное давление - ↑
Метаболические потребности- ↓↓
Слайд 55Почки:
Почечный кровоток
Клубочковая фильтрация
Диурез
Печень:
Кровоснабжение
Метаболизм
–
–
–
–
– 0,004%
ЗАКИСЬ АЗОТА
Слайд 56Почки:
Почечный кровоток
Клубочковая фильтрация
Диурез
Печень:
Кровоснабжение
Метаболизм
ГАЛОТАН
–
–
–
–
– 15-20%
Слайд 57Почки:
Почечный кровоток
Клубочковая фильтрация
Диурез
Печень:
Кровоснабжение
Метаболизм
СЕВОФЛЮРАН
–
–
–
–
– 2-3%
Слайд 58ЗАКИСЬ АЗОТА
ОСОБЕННОСТИ:
Газообразный анестетик.
Вызывает диффузионную гипоксию.
Диффундирует в замкнутые полости. Стимулирует симпатический
отдел НС и вызывает гиперкатехоламинемию.
Ингибирует гипоксический драйв.
Обладает выраженным анальгетическим эффектом.
Слайд 59ЗАКИСЬ АЗОТА
Приводит к развитию тошноты и рвоты послеоперационном периоде.
Ингибирует В12-зависимые
ферменты (метионинсинтетазу, тимидилатсинтетазу), вызывает гипергомоцистеинемию.
Ослабляет иммунологическую резистентность.
Слайд 60ЗАКИСЬ АЗОТА
ПРОТИВОПОКАЗАНИЯ:
Необходимость в высокой FiО2 (гипоксия).
Беременность
Наличие воздухосодержащих полостей.
Легочная гипертензия.
В12- и
фолат-дефицитные состояния.
Нейродистрофические процессы.
Слайд 61ОСОБЕННОСТИ:
Самый дешевый из ингаляционных анестетиков.
Дозозависимое снижение сердечного выброса.
Вызывает коронародилатацию.
Замедляет сино-атриальную
проводимость и удлиняет QT.
ГАЛОТАН
Слайд 62Сенсибилизирует миокард к катехоламинам.
Угнетает дыхательный центр и гипоксический драйв (уже
при 0,1 МАК).
Вызывает бронходилатацию, не блокируемую бета-адренолитиками.
Угнетает рефлексы с дыхательных
путей, мукоцилиарный клиренс и повышает риск возникновения ателектазов.ГАЛОТАН
Слайд 63Лечение передозировки фторотана
Прекращение подачи фторотана
100% кислород
Медленное возобновление подачи фторотана по
стабилизации сердечного ритма
Слайд 64Как избежать передозировки
Комбинация с методами регионарной анестезии
Комбинация с опиоидными анальгетиками
Отказ
от галотана
Слайд 65Нарушает нейромышечную проводимость.
Провоцирует острый рабдомиолиз (1:250000). Метаболизируется с образованием трихлоруксусной
кислоты, бромида, фторида, некоторых гепатотоксичных веществ (в результате восстановительного метаболизма
при гипоксии).ГАЛОТАН
Слайд 66Севофлюран и злокачественная гипертермия
K Kinouchi et al. Two pediatric cases
of malignant hyperthermia caused by sevoflurane. Masui. 2001 Nov ;50
(11):1232-5Yoon Sook Lee et al. A case of malignant hyperthermia during anesthesia induction with sevoflurane. A case report. Korean J Anesthesiol. 2010 Dec ;59 Suppl :S6-8
Слайд 67Галотановый гепатит 1 : 35000/120000. Факторы риска: повторные анестезии
галотаном, ожирение у женщин среднего возраста, галотановая токсичность в анамнезе,
прием индукторов микросомальных ферментов (этанола, фенобарбитала). Метаболиты могут модифицировать микросомальные белки с приобретением ими свойств гаптена и развитием аутоиммунной реакции.ГАЛОТАН
Слайд 68ПРОТИВОПОКАЗАНИЯ:
Галотановая анестезия менее чем за 3 мес.
Повышенное ВЧД.
Гиперкатехоламинемия
или миокардит.
Гемодинамическая нестабильность.
Острый гепатит.
Гипоксия (гемическая, циркуляторная).
ГАЛОТАН
Слайд 70Физико-химические свойства севофлурана
Бесцветная негорючая жидкость
Стабилен при комнатной температуре и
при естественном освещении без добавок стабилизаторов
По запаху похож на
эфир,не раздражает слизистые дыхательных путейМенее растворим в крови и жирах в сравнении с другими галоген-содержащими анестетиками
Слайд 71ОСОБЕННОСТИ:
Подходит для проведения индукции анестезии, в т.ч. у взрослых.
Незначительно снижает
сердечный выброс, ОПСС и АД.
Вызывает депрессию дыхания и снимает явления
бронхоспазма.Вызывает миорелаксацию, достаточную у детей для интубации трахеи.
СЕВОФЛЮРАН
Слайд 72Не сенсибилизирует миокард к катехоламинам.
Метаболизируется с образованием фторида, что может
привести к нарушению концентрационной способности почек.
Провоцирует острый рабдомиолиз. До
настоящего времени описаны 3 случая ЗГ у детей.СЕВОФЛЮРАН
Слайд 73В результате взаимодействия со щелочами (поглотителем СО2) образуется нефротоксичное соединение
А. Факторы, способствующие образованию последнего: (1) повышенная температура, (2) низкое
содержание водяных паров, (3) большая длительность экспозиции, (4) высокая концентрация севофлюрана.СЕВОФЛЮРАН
Слайд 74ПРОТИВОПОКАЗАНИЯ:
Почечная недостаточность.
Повышенное ВЧД.
Гемодинамическая нестабильность.
Нельзя проводить низкопоточную анестезию с газотоком свежего
газа менее 2 л мин -1.
СЕВОФЛЮРАН
Слайд 75«МАК Пробуждения»
Галотан
Изофлюран
Севофлюран
Дезфлюран
Ксенон
Закись азота
– 0,38
– 0,37
– 0,67
– 2,6
– 31
– 66
Слайд 77Значения МАК севофлурана с учетом возраста
От 0 до 1 месяца
(доношенные новорожденные) – 3,3%
От 1 до 6 месяцев – 3%
От
6 месяцев до 3 лет – 2,8%От 3 до 12 лет – 2,5%
BIS 50 при МАК 2,83% у детей 1-8 лет vs 0,97 у взрослых (Paediatric anesthesia 2011. Nov;21(11)
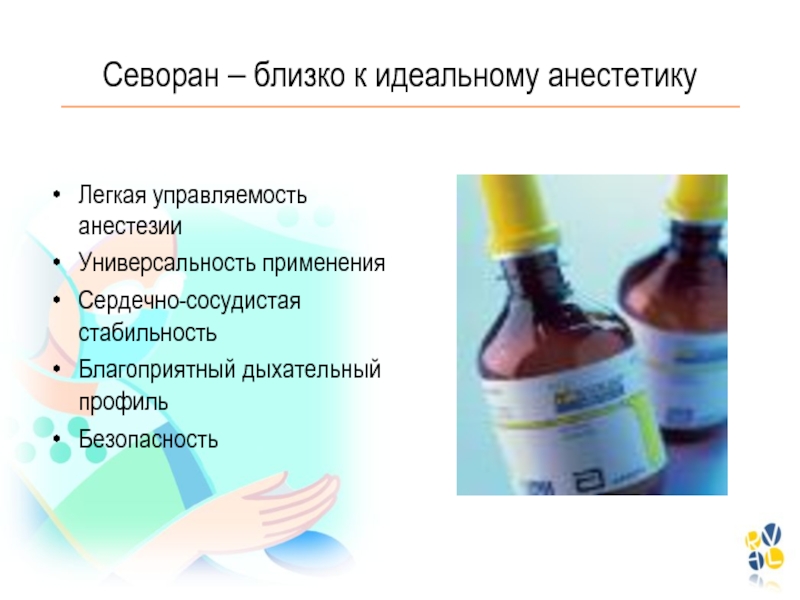
Слайд 78Севоран – близко к идеальному анестетику
Легкая управляемость анестезии
Универсальность применения
Сердечно-сосудистая стабильность
Благоприятный
дыхательный профиль
Безопасность
Слайд 79Севоран - легкая управляемость
Скорость индукции Севораном сопоставима с действием внутривенных
анестетиков.
При этом: спонтанное дыхание сохраняется
в
4 раза чаще, чем при индукции пропофоломЦыпин Л.Е., «Анестезия севофлураном у детей». Москва, 2006;
Thwaites A, Edmends S, Smith I. «Inhalation induction with sevoflurane: a doubleblind comparison with propofol».Br J Anaesth 1997; 78: 356– 61;
Инструкция по применению Севорана
Слайд 80Севофлюран
Не раздражает дыхательные пути
Болюсная индукция
Высокая управляемость
Незначительное депрессия гемодинамики
Психомоторное возбуждение после
пробуждения
Слайд 81Беспокойство после севофлюрана
Пропофол 1 мг/кг
Клофелин 1-1,5 мкг/кг
Кетамин
Фентанил
Адекватная анальгезия
Br J Anaesth
2010 Feb; 104 (2): 216-23
Слайд 82ИНДУКЦИЯ ПО ТЕХНИКЕ
«оver-pressure»
Как подготовить наркозно дыхательный аппарат?
Заполнить контур анестетиком
высокий поток
8 -10 л/минO2
показатель испарителя: 8 %
период: мин. 40-45
секопустошить мешок 2 и более раз
● Нарушение: неправильное заполнение
● Результат: затянувшаяся индукция
Слайд 83Комбинация севофлюрана
Фентанил 3 мкг/кг :
Апноэ – интубация –
отсутствие возбуждения
Бензодиазепины (премедикация) :
Возможно сокращение времени индукции анестезии в 2
разаЗакись азота :
60% N2O (0,5 MAК ) позволяет снизить на 0,5 MAК концентрацию севофлурана. Не рекомендуется на этапе индукции, особенно при прогнозируемой трудной интубации трахеи.
Слайд 85Тиопентал
5-6 мг/кг
У детей до года 5-8 мг/кг
Новорожденные 3-4 мг/кг
Поддерживающая доза
3-5 мг/кг/час
Метаболизируется в 2 раза быстрее чем у взрослых
Апноэ, икота,
гемодинамическая нестабильность у компрометированного пациентаБронхиальная астма
Слайд 86Кетамин
Обеспечивает наркотический и анальгетический компонент
Обязательное сочетание с бензодиазепинами
Доза для в/в
индукции 2 мг/кг
Поддержание 0,5-3 мг/кг/час
Бронходилатирующий эффект
У 30% детей развивается
ПОТРСлайд 87Оксибутират натрия
Обладает гипнотическим эффектом, элементами ноотропной активности, повышает устойчивость к
гипоксии
Кардиодепрессивное действие практически отсутствует
Метаболизируется до СО2
Индукционная доза 100-150 мг/кг
Продолжительность действия
до 2 часовСлайд 88Бензодиазепины Мидазолам
Снотворный, седативный, противосудорожный, релаксирующий эффект;
Вызывает ретро и антероградную амнезию
Возможен
прием через рот, ректально, интраназально, в/м, в/в
В/В 0,15-0,2 мг/кг
Поддержание 0,1-0,3
мг/кг/часСлайд 89Пропофол
Короткодействующий гипнотик
Индукционная доза для детей старшего возраста 2-2,5 мг/кг
Для детей
младшего возраста до 4-5 мг/кг
Поддержание 5-6-10 мг/кг/час
У детей 1-3 лет
клиренс выше чем у взрослых на 20-55% - высокий печеночный кровотокОбъем распределения больше на 30-80%
Слайд 92Ингаляционная или внутривенная?
Ингаляционная анестезия
Быстрое начало (севофлуран)
Анафилактоидные реакции редки
Нет боли при
венепункции
(если не нужна в\в линия)
Управляемость. Прогнозируемая
фармакокинетика и управляемая фармакодинамикаНет аккумуляции
Все средства в одном
Лучше дыхание в послеоперационном периоде
Внутривенная
Нет раздражения ДП
Нет загрязнения операционной
Нет злокачественной гипертермии
Предсказуемая фармакокинетика и фармакодинамика
Нет гепатитов
Сердечные аритмии редки
Специфичность действия
Меньше кардиодепрессии, чем у ингаляционных (опиоиды)
Меньше риск гипоксии
(в сравнении с N20)
Меньше дрожь и п\о боль
Простое оборудование
J.C. Reader, 1996
Слайд 93Педиатрические особенности
До 70% всех видов обезболивания у детей составляет ингаляционная
анестезия.
Индукция в анестезию у детей должна быть безболезненной, быстрой, комфортной.
Обеспечение
периферического венозного доступа у маленьких детей иногда представляет значительные технические трудности.Во время индукции (до венепункции) очень важно избегать возбуждения, кашля, угнетения дыхания, ларингоспазма.
Индукционный агент не должен оказывать выраженного влияния на центральную гемодинамику и перфузию головного мозга, что особенно важно в условиях предоперационной гиповолемии.
Заболотский Д.В.
Слайд 94Преимущества ингаляционной анестезии в педиатрии
не нужен венозный доступ
низкий МАК, высокая
управляемость
сохранение тепла и влаги при низкопоточной методике
Высокая общеанестетическая активность препарата.
Слайд 96Индукция Ингаляционная
Сидя на руках у анестезиолога
Сам держит маску (как
летчик)
Начало с кислорода
Затем Закись азота 3/1
Фторотан 4-5 вдохов 1 оборот
Севоран
– глубокое дыхание после предварительного заполнения контураСлайд 97Индукция в анестезию
92,8% родителей уверены, что их присутствие во время
индукции помогает детям
Ryder IG, Spargo PM (1991) Parents in the
anaesthetic room. A questionnaire survey of parents’ reactions. Anaesthesia 46:977–979Слайд 98Индукция
Спокойная обстановка
Достаточный уровень седации для конкретного больного
Любимая игрушка, общение
с ребенком.
В случае адекватности родителе, возможно их присутствие во время
индукцииСлайд 103Масочная вентиляция
Высокий риск попадания
воздуха в желудок
Низкий легочной комплайнс у новорожденных
Слайд 105Ларингеальная маска
Неполостные операции
Комбинация с регионарной анестезией
Фибробронхоскопия
№ 1; 2; 2,5; 3
Слайд 106Выбор интубационной трубки
Дети > 2 лет:
Размер ИТ: 4+(возраст/4)
Для ИТ с
манжетой:
3,5+(возраст/4)
Глубина установки (от губы): размер ИТ x 3
Слайд 108Ориентировочный размер ИТ равен концевой фаланге мизинца ребенка???
van den Berg
AA, Mphanza T. Choice of tracheal tube size for children:
finger size or age-related formula? Anaesthesia. 1997;52:701–703King BR et al. Endotracheal tube selection in children: a comparison of four methods. Annals Emerg Med. 1993;22:530–534.
Слайд 109Интубационные трубки
До 5 лет используются трубки без манжеты
Малый диаметр трахеи
Узкое
кольцо щитовидного хряща
Слайд 110Интубация Клинки
Прямой клинок
Лучше использовать у маленьких детей, у которых надгортанник
гибкий
Слайд 111Изогнутый клинок лучше использовать у детей старшего возраста, у которых
надгортанник жесткий
Интубация Клинки
Слайд 116Поддержание анестезии
Ингаляция севофлюрана, фторотана МАК.
Пропофол до 4 мг/кг/час
Тиопентал 3-5-6 мг/кг/час
Дормикум
0,1-0,3 мг/кг/час
Кетамин 1-2 мг/кг/час
Фентанил 5-15 мкг/кг/час
Центральная анальгезия фентанил
Слайд 117Центральная анальгезия у новорожденных
Индукция
Дормикум, сибазон в стандартных дозах
Фентанил до 15-20
мкг/кг (фракционно)
Поддержание
Сибазон до 0,1-0,15 мг/кг/час
Фентанил 15 мкг/кг/час
Слайд 118Критерии готовности к экстубации
Отсутствие депрессии дыхания
Восстановление защитных рефлексов с гортани
и глотки (ВДП)
Спонтанный ДО 6-8 мл/кг
Фракция кислорода 40%
Нормотермия (более 360С)
Стабильная
гемодинамика, отсутствие значительной кровопотериОтсутствие крови в дыхательных путях
На фоне остаточного действия анестетиков
Слайд 119Порядок выполнения экстубации
Сананция ротоглотки и ТБД (не использовать толстые катетеры
– риск гипоксии и ателектазирования)
Маневр рекрутмент после санации
После экстубации –
ингаляция кислородаСлайд 120Противопоказания к экстубации во сне
Трудные дыхательные пути
Операции на ВДП (лор,
стоматология)
Полный желудок
Слайд 121Осложнения экстубации
Ларингоспазм
Неадекватное дыхание вследствие ранней экстубации
Постинтубационный стеноз гортани
Слайд 122Ларингоспазм причины
Наличие в ротоглотке слизи, крови при индукции или пробуждении
Интенсивная
болевая стимуляция при поверхностной анестезии
Высокий риск повреждения дыхательных путей при
интубацииСлайд 123Ларингоспазм Факторы риска
Малый возраст
Воспалительные заболевания ВДП (перенесенные или имеющиеся в
настоящий момент)
Операции на ВДП
Курение дома
Анестезиолог с малым опытом работы с
детьмиИнтубация без релаксантов
Бронхиальная астма
Тиопентал>Севофлюран>Пропофол для индукции
ЭТА>ЛМ>Лицевая маска
Слайд 125Ларингоспазм Помощь
Вентиляция тугой маской 100% кислородом
Выдвижение челюсти вперед (О2+анестетик)
В/в пропофол
0,5-1-2 мг/кг
В/в Сукцинилхолин 0,1-0,25-0,3мг/кг
В/м Сукцинилхолин 4-5 мг/кг (грудная
или дельтовидная мышца + массаж)Пропофол 0,5 мг/кг за 60 сек до экстубации
Атропин
Слайд 126Постинтубационный стеноз
Ингаляция рацемического адреналина
Ингаляция 0,1% раствора адреналина в разведении 1/10
Слайд 127Мониторинг
Дыхательный (Pin; Кривая поток/объем; SpO2; exCO2
Кардиомониторинг: ЧСС, ЭКГ, нАД, диурез
Температурный
мониторинг
Мониторинг глубины анестезии (BIS, ЭЭГ, CSI, Narcotrend)
Мониторинг нейромышечной проводимости
Слайд 130Регионарная анестезия
Большее разведение препарата при спинальном введении
Больший объем и меньшая
концентрация местного анестетика требуется для создания адекватного блока
Быстрая адсорбция анестетика
из эпидурального пространства (жир, вены)Отсутствие гемодинамического ответа (стабильное АД и СВ) на симпатический блок у детей до 7 лет (исключая высокий эпидуральный блок) – низкий симпатический тонус
Слайд 131Периферические блоки
Проводниковая анестезия конечностей
Параумбиликальный блок (пупочная грыжа)
Илиоингуинальный блок (паховая грыжа,
водянка оболочек яичка)
Пенильный блок (фимоз, гипоспадия)
ТАР блок
Лидокаин 5 мг/кг
Ропивакаин 2,5
мг/кг (c 1 года)Бупивакаин 2 мг/кг (с 12 лет)
Слайд 135Спинальная анестезия
Нижний этаж брюшной полости, нижние конечности;
Новорожденные, недоношенные дети с
компрометированными легкими;
Травматология, ортопедия
Слайд 136Лидокаин 1% - 1-1,5 мг/кг
Бупивакаин 0,25% - 0,2-0,25 мг/кг
Ропивакаин 0,5%
- 0,25-0,3 мг/кг
Нейротоксичность!!!
Спинальная анестезия
Слайд 137Эпидуральная анестезия
Травматичные торакальные, абдоминальные операции
Ортопедо-травматологические вмешательства
Слайд 138Размеры эпидуральных катетеров:
20G; 24G
Начальная доза местного анестетика
Ропивакаин 0,5% 2 мг/кг
Бупивакаин
0,25% 1,5-2 мг/кг
Лидокаин 1% до 5 мг/кг
Эпидуральная анестезия
Слайд 139Каудальная (сакральная) анестезия
Коррекция косолапости
Пластика полового члена (гипоспадия)
Клиторовагинопластика (адрено-генитальный синдром)
Орхиопексия (крипторхизм)
Промежностная
аноректопластика (атрезия ануса)
Слайд 140Лидокаин 1% -5-7 мг/кг с адреналином 1/200000-1/400000
Бупивакаин 0,25% 2 мг/кг
Ропивакаин
0,5% 2-2,5 мг/кг
Длительность блока до 5-6 часов
Каудальная (сакральная) анестезия
Слайд 141Периоперационная жидкостная терапия
Цель:
Поддержание жидкостного и электролитного баланса
Коррекция гиповолемии
Обеспечение адекватной тканевой
перфузии
Слайд 143Периоперационная жидкостная терапия
Рекомендовали 5% глюкозу/0,2% NaCl для базовой инфузионной
терапии
А основании количества электролитов женского молока
Слайд 144Первая публикация
16 здоровых детей
Все оперировались планово
Тяжелая Гипонатриемия и Отек
мозга
смерть/ перманентные неврологические нарушения
Все получили Гипотонический Гипонатриемический раствор
Слайд 145Неврологические нарушения вследствие госпитальной гипонатриемии после гипотонических растворов (Moritz ML
2004)
Слайд 146...
Риск развития гипонатриемии после получения гипотонических растворов в
17.2 раза больше
Назначние гипотонических растворов не надежно/вредно
Слайд 147Национальные Рекомендации 2007
(UK GOVERNMENT SAFETY AGENCY)
4% раствор глюкозы и 0,18%
раствор натрия хлорида не должен использоваться в рутинной практике
Интра- и
послеоперационно использовать только изотонические растворыПериоперационная жидкостная терапия
Слайд 148 Интраоперационная жидкостная терапия - Тоничность
ЭЦЖ
Na & Cl Бикарбонат, Ca, K
Лактированный
РингерФиз. Раствор (Normal saline)
Na (154)
Большие количества - гиперхлоремический метаболический ацидоз - без осложнений (взрослые)
Слайд 149Гипогликемия
Стресс-гормоны
Ауторегуляция мозгового кровотока (300% )
Переход на цикл Кребса
с нарушением гомеостаза
Гипергликемия
Ауторегуляция мозгового кровотока
Смертность (3-6 )
Осмотический диурез
Интраоперационная жидкостная терапия
- глюкозаСлайд 150Контрольные рандомизированные слепые исследования
ЛР с 0.9% или 1% декстрозы
Без
гипогликемии 1 час после операции
Уровень глюкозы в конце операции повышался
(стресс)Норма в группе без декстрозы
Слайд 151Интраоперационная жидкостная терапия - Глюкоза
Физ. раствор (0.3% и 0.4%) и
декстроза (5% и 2.5%)
Hongnat J.M., et al. Evaluation of current
paediatric guidelines for fluid therapy using two differentdextrose hydrating solutions. Paediatr. Anaesth. 1991:1:95-100
Лактированный Рингер и декстроза (1% и 2.5%)
Dubois M.C. Lactated Ringer with 1% dextrose: an appropriate solution for peri-operative fluid therapy
in children. Paediatr. Anaesth. 1992; 2:99-104
1.Менее концентрированные р-ры с большим содержанием декстрозы-больше риск гипергликемии и гипонатриемии
2. Оптимум-Лактированный Рингер и декстроза 1%
Слайд 152Рекомендции
Кристаллоиды- раствор выбора
D5% 0.45NaCl, D5% 33NaCL…. не должны
использоваться рутинно у здоровых детей
ЛР - при низком риске гипогликемии
ЛР
1% - раствор по гипо/гипергликемииСлайд 154Рекомендции (Франция)
Polyionique B66 - для рутинной интраоперационной жидкостной терапии у
детей
Снижает риск тяжелой гипонатриемии
% глюкозы - компромиссное решение для
предотвращения гипо/гипергликемии Слайд 155Рекомендции
Кристаллоиды - раствор выбора
Короткие операции( миринготомия,…)
Нет необходимости
Операции 1-2
ч.
5-10 мл/кг + кровопотеря
Длинные комплексные операции
Правило 4-2-1
10-20 мл/кг ЛР/физ.раствор
+ кровопотеряСлайд 156
Количество часов голодания х часовую физ.потребность
50% - 1-й час
25%
- 2-й час
25% - 3-й час
Furman E., Anesthesiology 1975;42: 187-193
Периоперационная
жидкостная терапияСлайд 157 Интраоперационная жидкостная терапия - Объем
Рекомендации в соответствие
с возрастом и тяжестью травмы
1-й час
25 мл/кг ≤3г., 15
мл/кг ≥4г.Дальнейшее время
(Физ.потребность 4мл/кг/час+травма)
Легкая - 6 мл/кг/ч
Средней тяжести - 8 мл/кг/ч
Тяжелая -10 мл/кг/ч
Berry F.,ed. Anesthetic Management of Difficult and Routine Pediatric Patients., pp.107-135. (1986).,
+ кровопотеря
Слайд 158 Интраоперационная жидкостная терапия - Тоничность
ВКЖ
ЭКЖ
плод
НР
4-6
мес
1мл/кг/ч-малые операции
15-20 мл/кг/ч-абдоминальные
>50мл/кг/ч - НЭК у недоношенных
Изотоничный перенос жидкости
из ЭЦЖ в нефункциональное 3-е пространствоСлайд 159Рекомендции Зависимость от хирургической травмы
Минимальная 3-5 мл/кг/ч
Средняя
5-10 мл/кг/ч
Большая 8-20
мл/кг/чСлайд 160Кровопотеря
Расчёт максимально допустимого объёма кровопотери
МДОК = Вес (кг) x ОЦК
(мл/кг) x (Ht исх – 25)
Ht средHt исх – исходный гематокрит;
Ht сред – среднее от Ht исх и 25%.
Объём циркулирующей крови:
Недоношенный новорожденный 90 – 100 мл/кг;
Доношенный новорожденный 80 – 90 мл/кг;
Дети < 1 года 75 – 80 мл/кг;
Старше 1 года 70 – 75 мл/кг.
Слайд 161Инфузионная терапия
При небольших потерях изотонические кристаллоиды (Рингер, 0,9% NaCl, стерофундин)
При
больших потерях в третье пространство, дефиците ОЦК в состав ИТ
включаются плазмозаменители (ГЭК, гелофузин) 10 -20 мл/кг.При кровопотере > 20%, (у новорожденных > 10%) ОЦК проводится гемотрансфузия.
При кровопотере > 30% ОЦК в состав включается СЗП
Слайд 162Тактика интенсивной терапии
При кровопотере 15 – 20% ОЦК применяются только
солевые растворы;
Кровопотеря более 20 – 25% ОЦК сопровождается СЛН и
симптомами гиповолемического шока и возмещается солевыми растворами, плазмозаменителями (гелофузин, ГЭК), эритромассой; При кровопотере более 30 – 40% ОЦК в программу ИТ включается СЗП 10 – 15 мл/кг.
Данные рекомендации являются ориентировочными. В конкретной клинической ситуации необходимо ориентироваться на АД, ЦВД, показатели эритроцитов Hb, Ht, коагулограмму.
Слайд 163Принципы гемотрансфузионной терапии у детей
Основной документ, регламентирующий применение компонентов крови
у детей - приказ №363;
Основные принципы проведения гемотрансфузий принципиально не
отличается от таковых у взрослых пациентов, кроме периода новорожденности;Слайд 164Переливание эритроцитосодержащих компонентов.
Основная цель – восстановление кислородотранспортной функции крови в
результате снижения количества эритроцитов.
Показания.
Острые анемии вследствие развившегося кровотечения при травмах,
хирургических операциях, заболеваниях желудочно-кишечного тракта. Гемотрансфузия показана при острой кровопотере > 20% ОЦК.Алиментарные анемии, протекающие в тяжелой форме и связанные с дефицитом железа, витамина В12, фолиевой кислоты;
Анемии, при депрессиях кроветворения (гемобластозы, апластический синдром, острые и хронические лейкозы, почечная недостаточность и т.д.), приводящие к гипоксемии.
Анемии при гемоглобинопатии (талассемия, серповидно-клеточная анемия).
Гемолитические анемии (аутоимунные, ГУС)
Слайд 165Переливание эритроцитосодержащих компонентов.
При наличии анемии не связанной с о. кровопотерей
решение вопроса основывается на следующих факторах:
Наличие признаков гипоксемии (одышка, тахикардия)
и тканевой гипоксии (↑ лактата, метаболический ацидоз);Наличие у ребёнка сердечно-лёгочной патологии;
Не эффективность методов консервативной терапии.
Показания, при наличии тканевой гипоксии
Hb < 70 г/л;
Ht < 25%.
Слайд 166Нормальные показатели Hb
При рождении 140 – 240 г/л
3 месяца 80-140
г/л
6 мес-6 лет 100-140 г/л
7-12 лет 110-160 г/л
Взрослые 115-180 г/л
Anaesth
Intensive Care Med. 2012;13:20-27Слайд 167Показания к гемотрансфузии
До 4 мес
менее 120 г/л для рожденных
недоношенными или доношенными с анемией;
110 г/л для детей с
хронической кислородной зависимостью; 120-140 г/л при тяжелой патологии легких;
70 г/л при поздней анемии у стабильных детей;
120 г/л при острой кровопотере более 10% ОЦК.
Anaesth Intensive Care Med. 2012;13:20-27
Слайд 168Показания к гемотрансфузии
Старше 4 месяцев
70 г/л для стабильных детей;
70-80 г/л
для критически больных детей;
80 г/л при периоперационном кровотечении;
90 г/л
при синих пороках сердца; Талассемия (при недостаточной активности костного мозга) 90 г/л.
Гемолитическая анемия 70-90 г/л или более 90 г/л при перенесенном кризе.
При оперативных вмешательствах 90-110 г/л.
Количество патологического Hb не более 30% и менее 20% при торакальной нейрохирургии
Anaesth Intensive Care Med. 2012;13:20-27
Слайд 169Сокращение гемотрансфузий
Максимальный гемоглобин
Острая нормоволемическая гемодилюция
Предупреждение высокого венозного давления
Использование жгутов, где
возможно
Хирургическая техника (диатермия, клеи)
Гиперволемическая гемодилюция
Транексамовая кислота
Использование Cellsavers
Anaesth Intensive Care Med.
2012;13:20-27Слайд 170Показания для переливания ПСЗ:
ДВС синдром;
острая массивная кровопотеря более 30%
объема циркулирующей крови с развитием геморрагического шока;
болезни печени,
сопровождающиеся снижением продукции плазменных факторов свёртывания, если есть кровотечение, либо перед оперативным вмешательством;ожоговая болезнь, сопровождающаяся плазмапотерей и ДВС синдромом;
обменный плазмаферез.
Коагулограмма:
- при снижении фибриногена до 0,8 г/л;
- при снижении ПТИ менее 60%;
- при удлинении ТВ или АЧТВ более чем в 1,8 раза от контроля.
Слайд 171Особенности переливания ПСЗ.
Доза ПСЗ 10 – 15 мл/кг;
При ДВС с
геморрагическим синдромом 20 мл/кг;
Про заболеваниях печени со снижением уровня факторов
свертывания и кровоточивостью 15 мл/кг, с последующим повторным переливанием ч/з 4 – 8 часов 5 – 10 мл/кг;Приготовление ПСЗ в размораживателе Т 37оС
После размораживания д.б. использована в течении часа.
Слайд 172Переливание тромбоконцентрата.
Тромбоциты менее 5x109л при наличии или отсутствии кровотечений и
кровоточивости;
Тромбоциты менее 20x109л при наличии у больного септического состояния, ДВС;
Тромбоциты
менее 50x109л при выраженном геморрагическом синдроме, необходимости выполнения хирургических вмешательств или других инвазивных диагностических процедур.Тромбоциты менее 10x109л у больных острым лейкозом на фоне химиотерапии.
Профилактическое переливание тромбоконцентрата с глубокой тромбоцитопенией (20-30x109/л) амегакариоцитарной природы без признаков спонтанной кровоточивости показано при наличии сепсиса на фоне агранулоцитоза и ДВС.
Слайд 173Гемотрансфузионная терапия
у новорожденных.
В неонатальном периоде к анемии предрасполагают:
1. Анатомо-физиологические особенности:
Смена синтеза Нb с фетального на взрослый;
Короткий цикл жизни
эритроцита (12 – 70 дн.);Низкий уровень эритропоэтина;
Эритроциты обладают сниженной фильтруемостью (повышенное разрушение).
2. Недоношенность (более низкие показатели красной крови и более тяжёлое развитие анемии);
3. Ятрогенная анемия вследствие многократного взятия крови для исследований.
Слайд 174Показания.
при рождении Ht < 40%;
при наличии ДН (РДСН) или синего
порока сердца с Ht < 40% в первые 7 дней
жизни;при отсутствии лёгочно-сердечной патологии с Ht < 30% в первые 7 дней жизни и Ht < 25% в последующем;
при проведении небольших плановых операций у стабильных новорожденных уровень Ht должен быть не менее 25%;
при проведении оперативного лечения у детей с тяжёлой сердечно-лёгочной патологией уровень Ht должен быть выше 40%;
при кровопотере > 10% ОЦК (↓ УО без ↑ ЧСС);
при наличии клинических выраженных признаков тяжёлой анемии – гипоксемии (тахикардия > 180 и/или тахипноэ > 80) и более высоких показателях Ht.
Слайд 175Правила проведения гемотрансфузий новорожденным:
Все трансфузии новорожденным рассматриваются как массивные.
Переливаются
только фильтрованные или отмытые эритроциты по индивидуальному подбору.
Скорость переливания эритроцитарной
массы составляет 2-5 мл/кг массы тела в час под обязательным контролем показателей гемодинамики и дыхания.При быстрых трансфузиях (0,5 мл/кг массы тела в мин.) необходимо предварительно согреть эритромассу.
АВО тестирование проводится только с эритроцитами реципиента, используя анти-А и анти-В реагенты, поскольку природные антитела в раннем возрасте обычно не выявляются.
При ГБН, вызванной анти-D антителами, переливают только резус - отрицательную кровь.
Если же патогенные антитела не являются анти-D антителами, новорожденному можно переливать резус - положительную кровь.