Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ПРОФЕССОР В.К Есипов
Содержание
- 1. ПРОФЕССОР В.К Есипов
- 2. Опухоль – это патологическое разрастание тканей,
- 3. НАУКА ОБ ОПУХОЛЯХ – ОНКОЛОГИЯ
- 4. ОСНОВНОЕ ЗНАЧЕНИЕ – ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ
- 5. По причинам смертности опухоли в разных странах
- 6. Слайд 6
- 7. Слайд 7
- 8. КРАТКАЯ ИСТОРИЯ ОНКОЛОГИИ
- 9. Гиппократа считают автором понятия «рак» и «саркома».
- 10. XVIII – начало XIX М.М.РУДНЕВ
- 11. М.А.НОВИНСКИЙ Создал первые экспериментальные модели злокачественного роста, широко используемые в настоящее время.
- 12. В.К.РЕНТГЕН С открытием в 1895г. X-лучей в онкологии наступила новая эра.
- 13. Н.Н.ПЕТРОВ 1910г – первая книга по онкологии
- 14. П.А.ГЕРЦЕН Руководство с 1922г. Институтом для лечения
- 15. СОВЕТСКОЕ ВРЕМЯ САВИЦКИЙ А.И.
- 16. Биологические свойства злокачественных опухолей.
- 17. Автономность – неподчинение тем регулирующим
- 18. Анаплазия – утрата опухолевыми клетками
- 19. Атипизм – значительная вариабельность размеров и
- 20. Инфильтративный или инвазивный рост –
- 21. Метастазирование – основной способ распространения раковых клеток путём отделения от основного очага.
- 22. Пути метастазированияСуществуют три основные пути метастазирования:
- 23. 3)Контактный путь распространения опухоли -чаще
- 24. Раздражающая теория Вирхова – возникновение опухолей
- 25. Эмбриональная теория Конгейма – развитие опухолей
- 26. Вирусогенетическая теория Зильбера – внедрение различных
- 27. Генетическая теория – передача по наследству
- 28. Полиэтиологическая теория – сочетанное воздействие различных факторов приводит к образованию опухоли.
- 29. Классификация опухолей. Доброкачественные опухоли 1. Медленный рост
- 30. Слайд 30
- 31. Слайд 31
- 32. Слайд 32
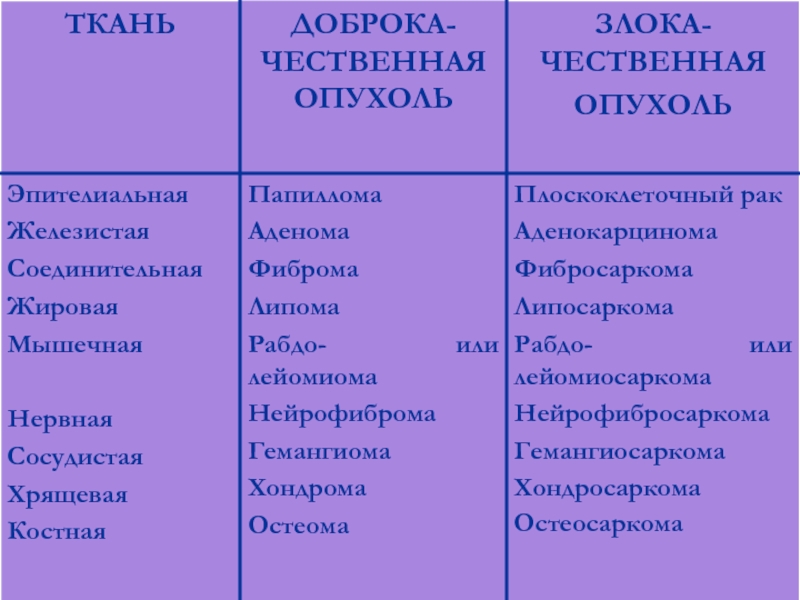
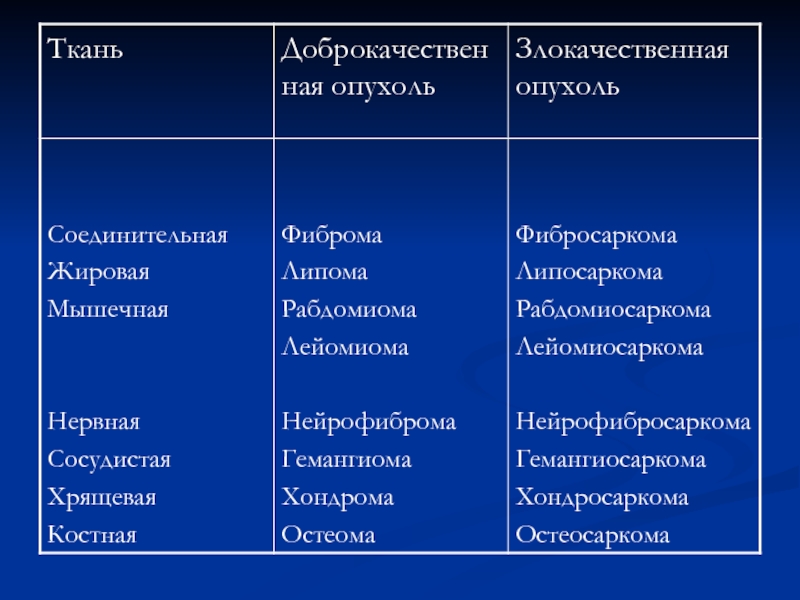
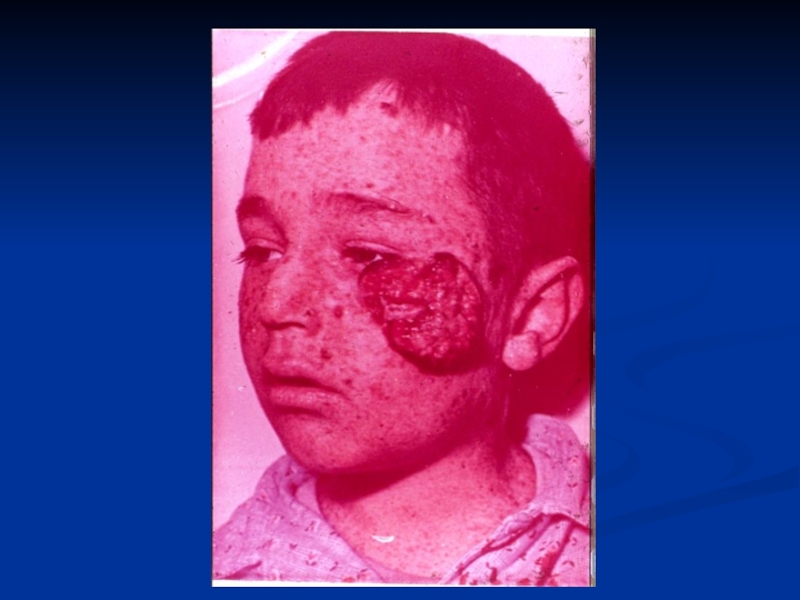
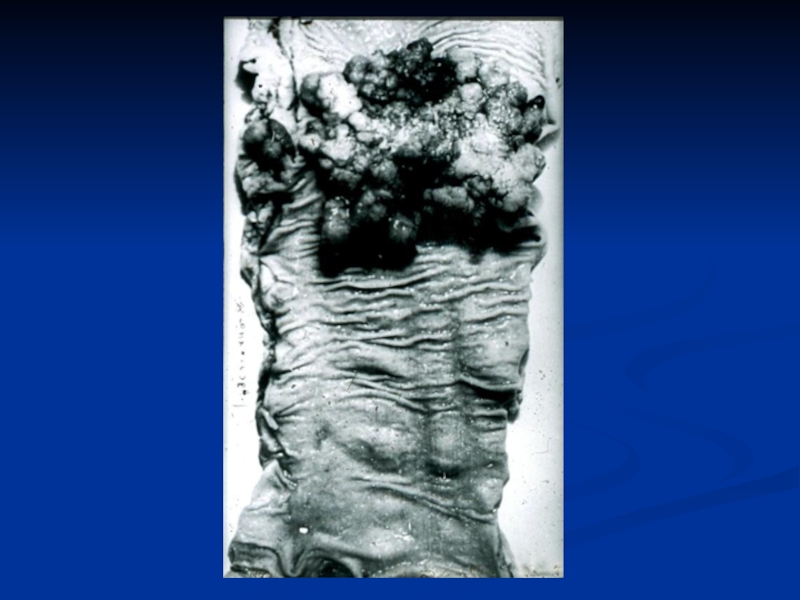
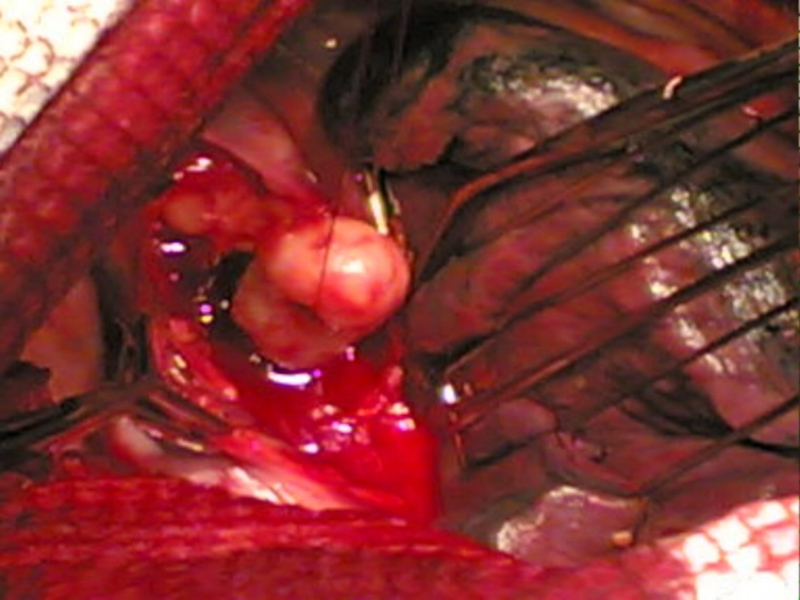
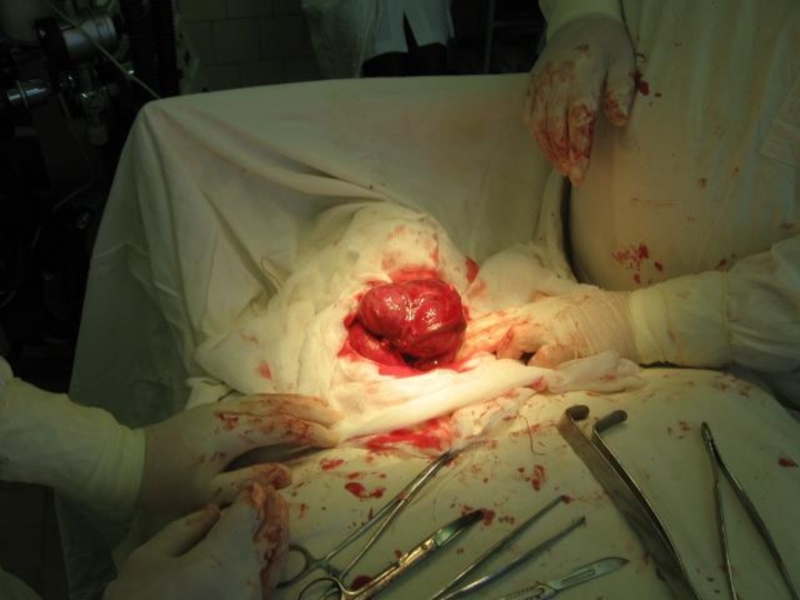
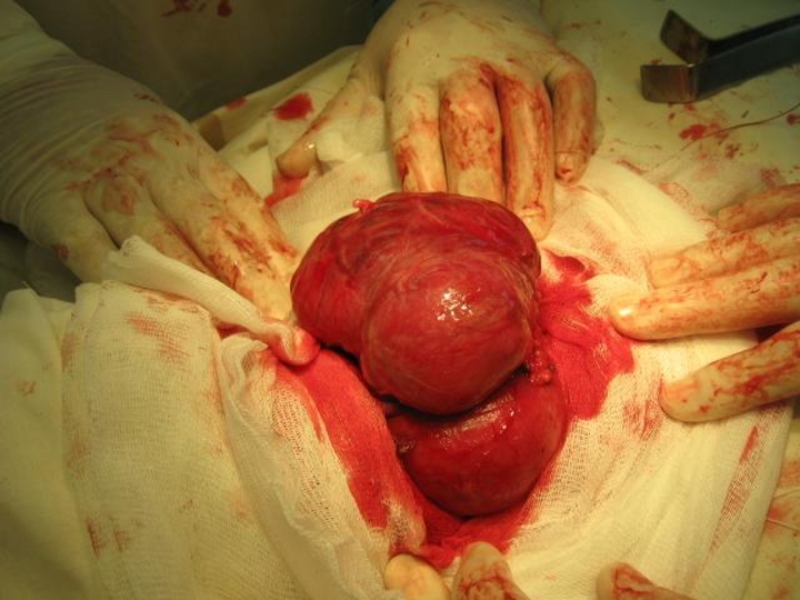
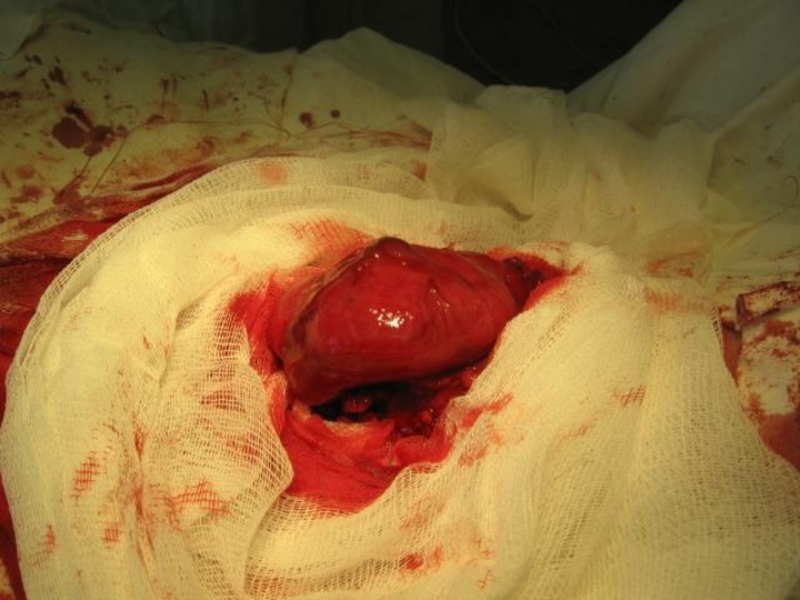
- 33. Злокачественная опухоль из эпителия – рак; из соединительной ткани – саркома.
- 34. Слайд 34
- 35. Слайд 35
- 36. Слайд 36
- 37. «МАЛЫЕ ПРИЗНАКИ» ПО САВИЦКОМУ Ничем не
- 38. СИНДРОМЫ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙСиндром плюс-ткань – наличие
- 39. СИНДРОМЫ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙСиндром плюс-ткань – наличие
- 40. БОЛЬ – ПОЗДНИЙ ПРИЗНАК ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
- 41. Слайд 41
- 42. Местные признаки злокачественной опухоли1. Повышенная плотность
- 43. Алгоритм обследования больных с подозрением на
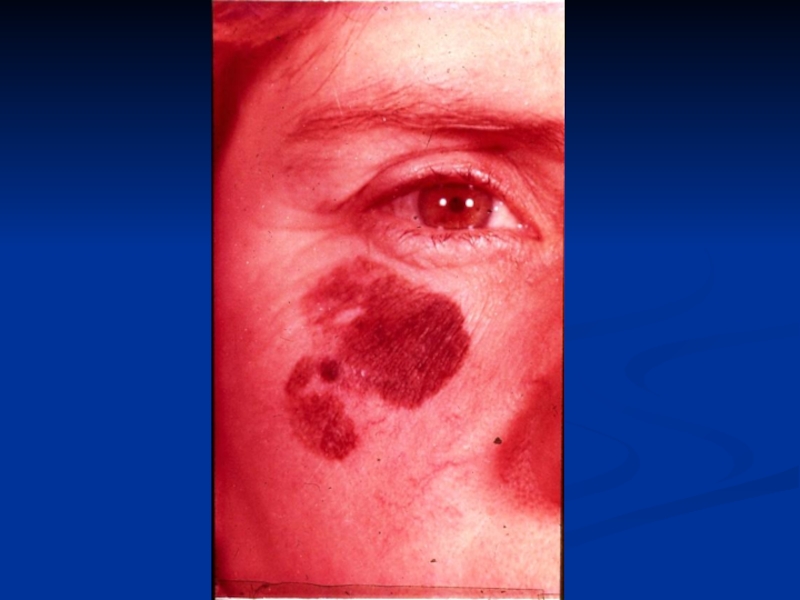
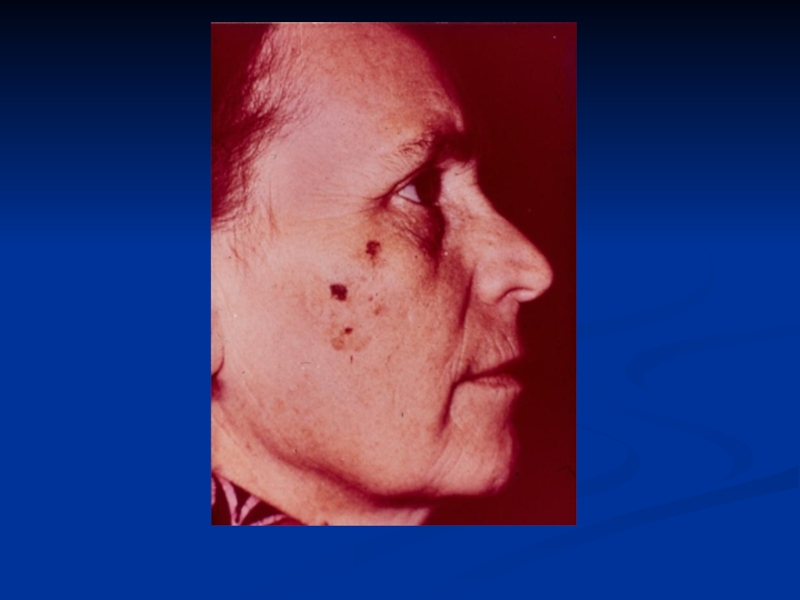
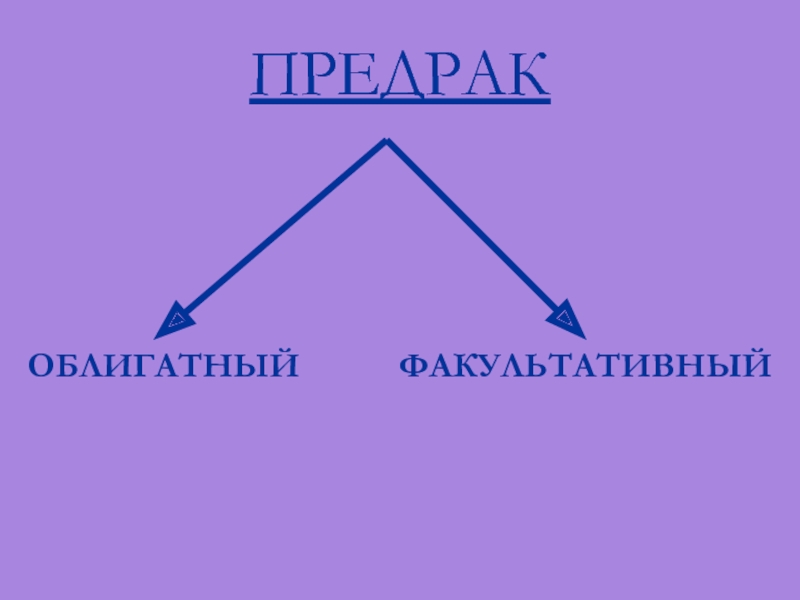
- 44. Предрак – состояние тканей организма, наиболее благоприятное для развития злокачественной опухоли.
- 45. ПРЕДРАК ОБЛИГАТНЫЙ ФАКУЛЬТАТИВНЫЙ
- 46. ОБЛИГАТНЫЙ ПРЕДРАК Обязательно рано или поздно перейдёт
- 47. Слайд 47
- 48. ФАКУЛЬТАТИВНЫЙ ПРЕДРАК Хронические заболевания (гастрит, колит, язвы,
- 49. ОСЛОЖНЕНИЯ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ 1. Распад
- 50. Диагностика злокачественных опухолей.
- 51. ЛАБОРАТОРНАЯ ДИАГНОСТИКА Общий анализ крови: 1) анемия,
- 52. РЕНТГЕНОВСКОЕ ОБСЛЕДОВАНИЕ Флюорография. Рентгеноскопия. Рентгенография. Контрастная рентгенография. Рентгенотомография. Компьютерная томография. Магнитнорезонансная томография.
- 53. УЗИ ЭНДОСКОПИИ: 1) ФИБРОБРОНХОСКОПИЯ
- 54. Слайд 54
- 55. Слайд 55
- 56. Слайд 56
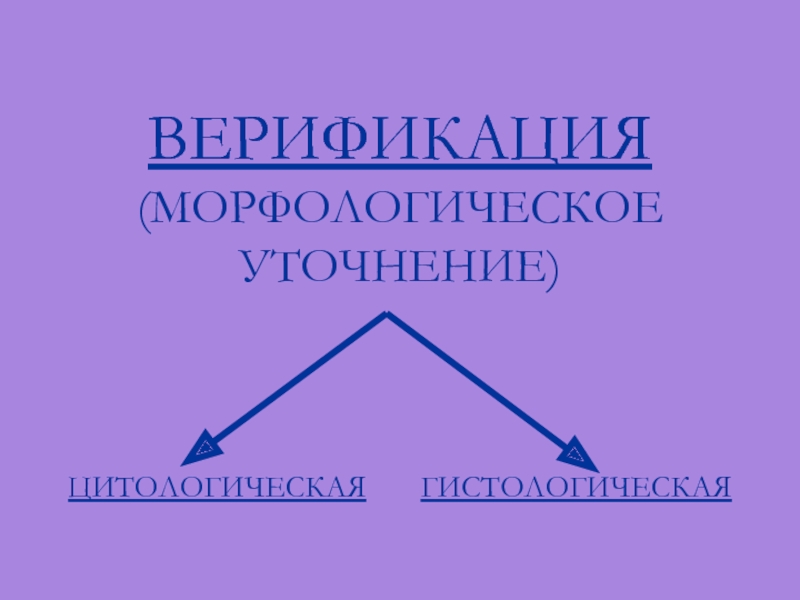
- 57. ВЕРИФИКАЦИЯ (МОРФОЛОГИЧЕСКОЕ УТОЧНЕНИЕ) ЦИТОЛОГИЧЕСКАЯ ГИСТОЛОГИЧЕСКАЯ
- 58. ЦИТОЛОГИЯ Исследование мокроты. Смывы из бронхов, взятые
- 59. Слайд 59
- 60. ПАТОГИСТОЛОГИЯ Ступенчатая эндоскопическая биопсия, выполненная
- 61. Слайд 61
- 62. ЭТАПЫ ОНКОЛОГИЧЕСКОЙ ДИАГНОСТИКИ Диагностика и точная
- 63. СТАДИИ ЗЛОКАЧЕСТВЕННОЙ ОПУХОЛИI стадия – небольших
- 64. Слайд 64
- 65. МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ TNMGP T – tumor –
- 66. Слайд 66
- 67. Слайд 67
- 68. Слайд 68
- 69. Слайд 69
- 70. Слайд 70
- 71. Слайд 71
- 72. Слайд 72
- 73. Слайд 73
- 74. Слайд 74
- 75. Слайд 75
- 76. Слайд 76
- 77. Слайд 77
- 78. Слайд 78
- 79. Слайд 79
- 80. Слайд 80
- 81. Слайд 81
- 82. Скачать презентанцию
Слайды и текст этой презентации
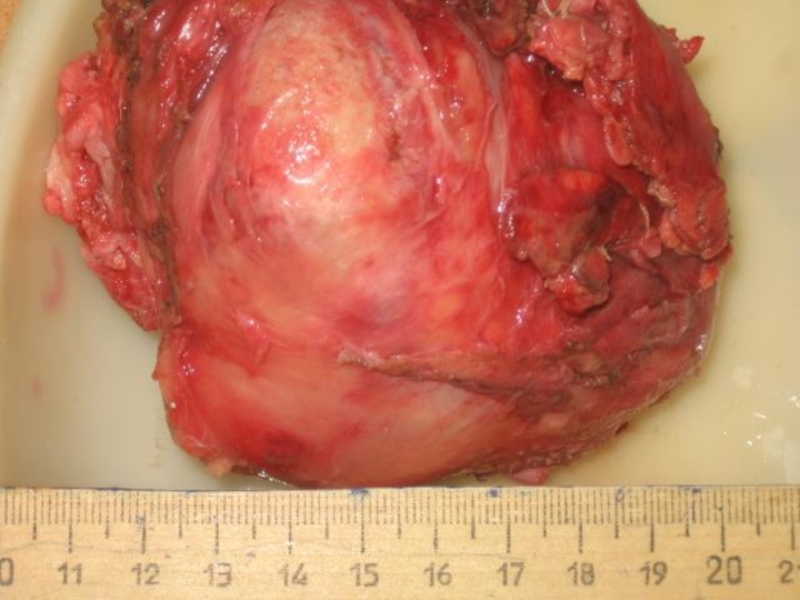
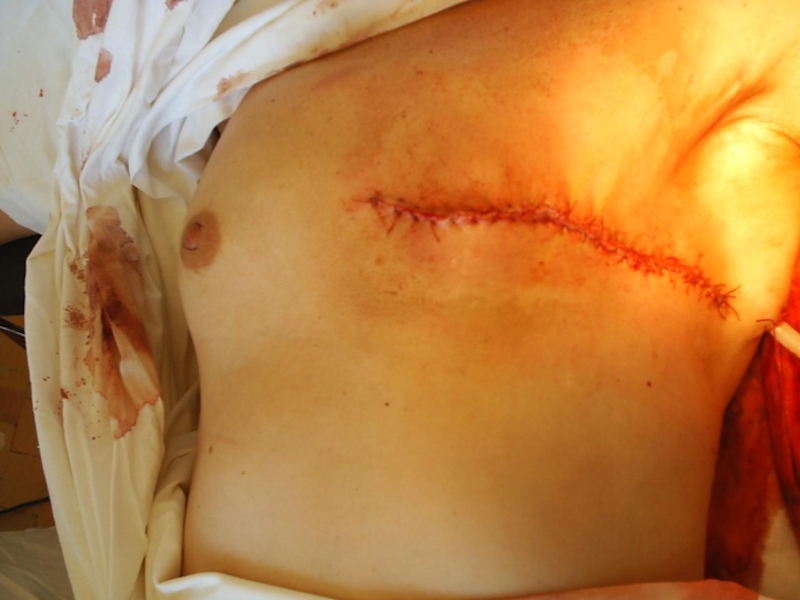
Слайд 2 Опухоль – это патологическое разрастание тканей, самопроизвольно возникающее в различных
органах и системах и характеризующееся полиморфизмом строения.
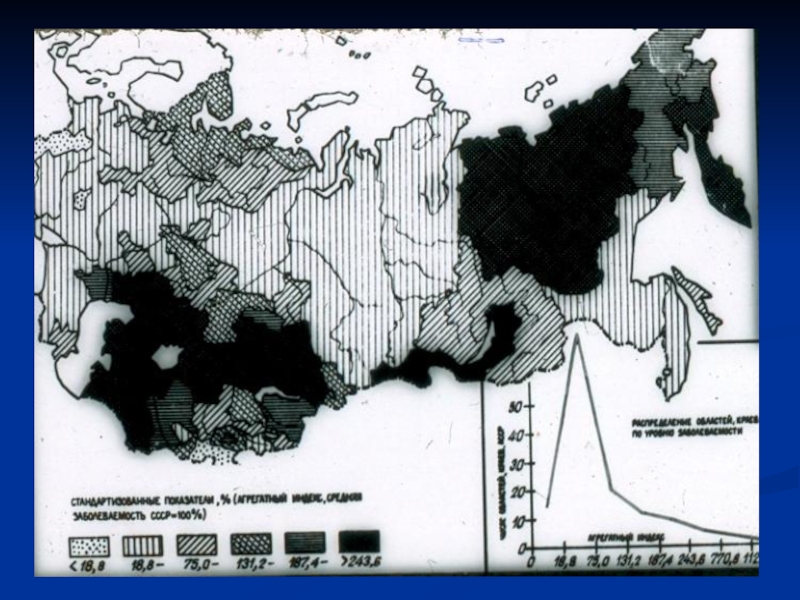
Слайд 5По причинам смертности опухоли в разных странах делят с травмами
второе-третье места после сердечно-сосудистой патологии.
1 – кожа, 2 –
лёгкое, 3- желудок и молочная железа, 4 – толстая кишка У мужчин чаще всего злокачественные опухоли возникают в лёгком, желудке, коже,
толстой кишке.
У женщин – в молочной железе, коже, толстой кишке, матке.
Слайд 9Гиппократа считают автором понятия «рак» и «саркома».
Авиценна писал, что
вырезать опухоли нужно, отступя от их краёв, и дно раны
после этого прижигать раскалённым железом.Слайд 10XVIII – начало XIX
М.М.РУДНЕВ
основоположник школы онкологов-экспериментаторов
Выдвинул концепцию
малигнизации тканей, отметил роль наследственности в онкологических заболеваниях, ярко описал
признаки злокачественных заболеваний – анаплазию и инфильтрирующий рост.Слайд 11М.А.НОВИНСКИЙ
Создал первые экспериментальные модели злокачественного роста, широко используемые в
настоящее время.
Слайд 13Н.Н.ПЕТРОВ
1910г – первая книга по онкологии –
«ОБЩЕЕ УЧЕНИЕ
ОБ ОПУХОЛЯХ»
1926г. – ОРГАНИЗАЦИЯ В
ЛЕНИНГРАДЕ
ОНКОЛОГИЧЕСКОГО
ИНСТИТУТА
Слайд 14П.А.ГЕРЦЕН
Руководство с 1922г. Институтом для лечения страдающих опухолями (ныне
– НИИ им. Герцена).
Один из основоположников современной Российской школы
онкологов. Слайд 17Автономность – неподчинение тем регулирующим воздействиям, которые ограничивают или прекращают
размножение нормальных клеток.
Слайд 18 Анаплазия – утрата опухолевыми клетками характерной для дифференцированных нормальных клеток
способности образовывать специфические тканевые структуры и вырабатывать специфические вещества.
Слайд 19Атипизм – значительная вариабельность размеров и формы клеток, по сравнению
с нормальными, размеров и числа отдельных клеточных органоидов, содержания ДНК
в клетках, формы и числа хромосом.Слайд 20Инфильтративный или инвазивный рост – способность опухолевых клеток врастать в
окружающие ткани и разрушать их.
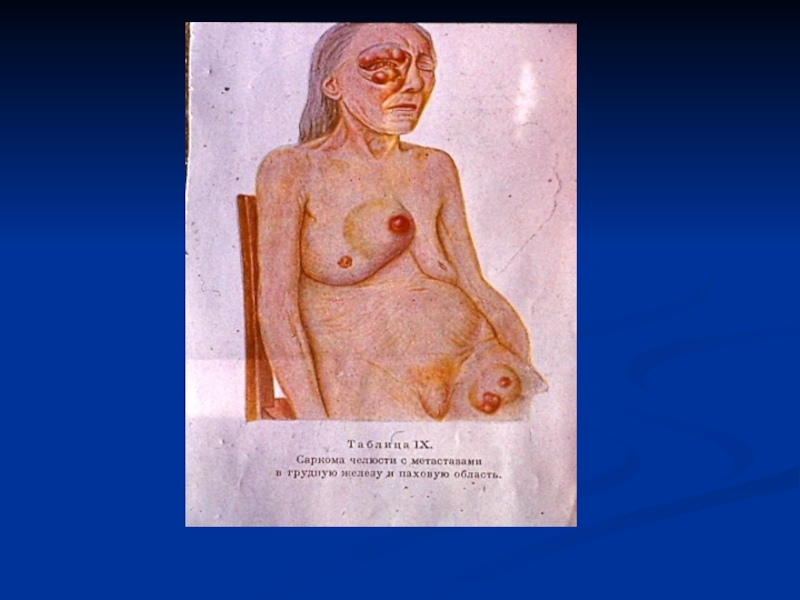
Слайд 21Метастазирование – основной способ распространения раковых клеток путём отделения от
основного очага.
Слайд 22Пути метастазирования
Существуют три основные пути метастазирования:
1) Лимфогенный, когда опухолевые клетки распространяются по лимфатическим сосудам в
лимфатические узлы, наиболее близко расположенные, а затем - в более дальние (в т. н. коллекторы метастазирования),2) Гематогенный путь распространения опухоли - занос клеток с током крови в органы, чаще всего - в лёгкие и печень, так как в печени фильтруется кровь из всех непарных органов брюшной полости, а в лёгких замыкается малый круг кровообращения,
Слайд 23 3)Контактный путь распространения опухоли -чаще по серозной оболочке,
например, опухоль желудка может иметь метастаз Шницлера; при удалении плеврального
дренажа может появиться метастаз в области дренажного канала,4)Рецидивирование - под рецидивом понимают повторное развитие опухоли после хирургического удаления или лучевой или химиотерапии.
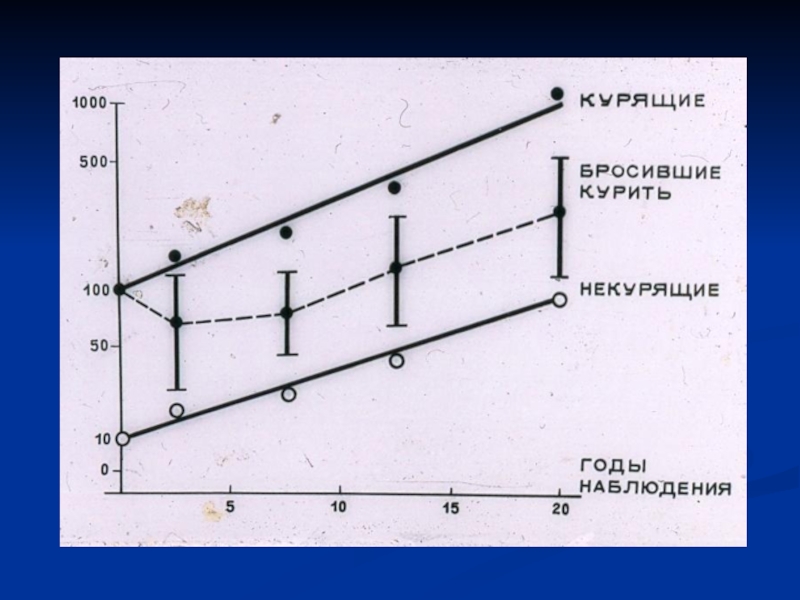
Слайд 24Раздражающая теория Вирхова – возникновение опухолей вследствие длительного раздражающего воздействия
различных факторов на ткани. Например, возникновение рака лёгкого и рака
желудка у курильщиков.Слайд 25Эмбриональная теория Конгейма – развитие опухолей из эмбриональных клеток, отшнурованных
в процессе эмбрионального развития, под воздействием каких- либо раздражителей.
Слайд 26Вирусогенетическая теория Зильбера – внедрение различных вирусов в клетку приводит
к образованию онкогена, который нарушает ноормальное клеточное развитие.
Слайд 27Генетическая теория – передача по наследству склонности к определённому заболеванию,
которое начинает развиваться при создании неблагоприятных внешних условий.
Слайд 28Полиэтиологическая теория – сочетанное воздействие различных факторов приводит к образованию
опухоли.
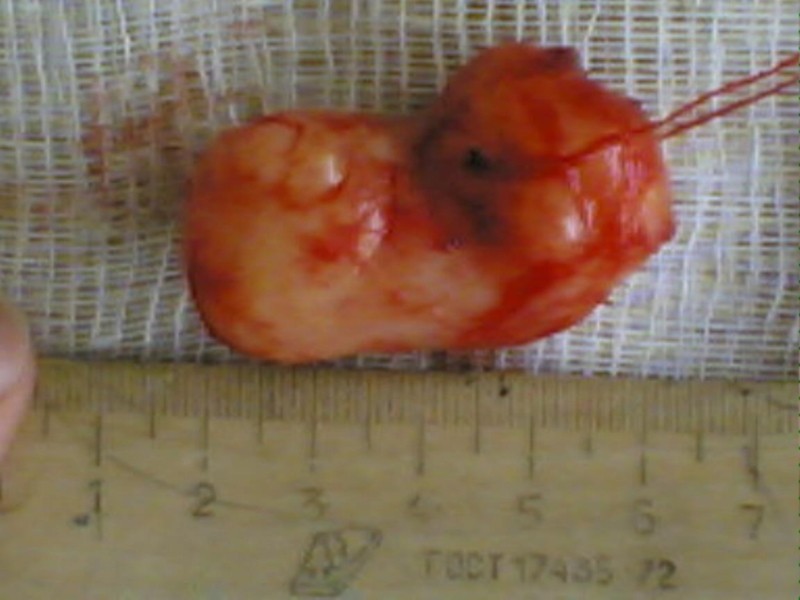
Слайд 29Классификация опухолей.
Доброкачественные опухоли
1. Медленный рост
2. Максимальное морфологическое
сходство с тканями, из которых они произошли
3. Чёткое отграничение
от окружающих тканей капсулой 4. Не имеют тенденцию к безграничной прогрессии
5. Не имеют инфильтрирующего роста
6. Не метастазируют
7. Не угрожают жизни больного
8. Не рецидивируют после радикальной операции
9. Не влияют на общее состояние организма
Злокачественные опухоли
1. Быстрый рост
2. Выраженные анаплазия и атипизм
3. Отсутствие чёткого отграничения от окружающих тканей
4. Склонность к безграничной прогрессии
5. Инфильтрирующе-деструктивный рост
6. Метастазируют
7. Непосредственно угрожают жизни больного
8. Нередко рецидивируют после радикальной операции
9. Влияние на общее состояние организма
Слайд 37«МАЛЫЕ ПРИЗНАКИ»
ПО САВИЦКОМУ
Ничем не обоснованная слабость.
Утомляемость.
Вялость.
Отсутствие
аппетита.
Отвращение к мясу.
Раннее насыщение.
Умеренное похудание.
Слайд 38СИНДРОМЫ
ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
Синдром плюс-ткань – наличие дополнительных разрастаний на коже
или слизистой оболочке, например, рак кожи, рак толстой кишки.
Синдром
патологических выделений – примесь кровянистых выделений, например в мокроте, в кале, из молочной железы. Синдром нарушения функции – например, обтурация опухолью антрального отдела желудка, вызывающая его стеноз.
Слайд 39СИНДРОМЫ
ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
Синдром плюс-ткань – наличие дополнительных разрастаний на коже
или слизистой оболочке, например, рак кожи, рак толстой кишки.
Синдром
патологических выделений – примесь кровянистых выделений, например в мокроте, в кале, из молочной железы. Синдром нарушения функции – например, обтурация опухолью антрального отдела желудка, вызывающая его стеноз.
Слайд 42Местные признаки
злокачественной опухоли
1. Повышенная плотность образования, по сравнению с
доброкачественной опухолью.
2. Изменение формы, например, лимфатического узла из бобовидной в
округлую или переход гладкого образования в бугристое.3. Малая подвижность из-за вовлечения в процесс окружающих тканей – чем менее подвижна опухоль, тем меньше вероятность её удаления.
Слайд 43Алгоритм обследования больных
с подозрением на опухоль
Сбор анамнеза, с
акцентом на наследственность и наличие хронических заболеваний.
Оценка общих и местных
клинических проявлений.Лабораторно-инструментальное обследование.
Слайд 44Предрак – состояние тканей организма, наиболее благоприятное для развития злокачественной
опухоли.
Слайд 46ОБЛИГАТНЫЙ ПРЕДРАК
Обязательно рано или поздно перейдёт в рак. К
облигатному относят семейный (наследственный) полипоз толстой кишки, папилломатоз мочевого пузыря
и др.Слайд 48ФАКУЛЬТАТИВНЫЙ ПРЕДРАК
Хронические заболевания (гастрит, колит, язвы, свищи и т.д.).
Дисгормональные процессы (мастопатия, зоб).
Доброкачественные опухоли.
Длительная травматизация тканей (одеждой, вредными факторами
– никотином). Слайд 49ОСЛОЖНЕНИЯ
ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
1. Распад и изъязвление опухоли с
присоединением инфекции.
2. Аррозия кровеносных
сосудов и возникновение кровотечения. 3. Обтурация полых органов.
4. Прободение полых органов.
Слайд 51ЛАБОРАТОРНАЯ ДИАГНОСТИКА
Общий анализ крови: 1) анемия, 2) повышенная СОЭ
и 3) увеличенное число тромбоцитов.
Биохимический анализ крови: повышены 1)
фибриноген, 2) С-реактивный белок. Исследование онкомаркёров: 1) специфические: тиреоглобулин, ПСА;
2) неспецифические: раковый эмбриональный антиген, микросомальный антиген, альфафетопротеин.
Слайд 52РЕНТГЕНОВСКОЕ ОБСЛЕДОВАНИЕ
Флюорография.
Рентгеноскопия.
Рентгенография.
Контрастная рентгенография.
Рентгенотомография.
Компьютерная томография.
Магнитнорезонансная томография.
Слайд 53 УЗИ ЭНДОСКОПИИ: 1) ФИБРОБРОНХОСКОПИЯ 2) ФИБРОЭЗОФАГОГАСТРОДУОДЕНО- СКОПИЯ 3) ФИБРОКОЛОНОСКОПИЯ
4) РЕКТОРОМАНОСКОПИЯ
5) ЦИСТОСКОПИЯ
6) ГИСТЕРОСКОПИЯ
ВИДЕОЛАПАРОСКОПИЯ
ВИДЕОТОРАКОСКОПИЯ
МЕДИАСТИНОСКОПИЯ
РЕТРОПЕРИТОНЕОСКОПИЯ
Слайд 58ЦИТОЛОГИЯ
Исследование мокроты.
Смывы из бронхов, взятые во время выполнения
ФБС.
Мазки-отпечатки на предметные стёкла с различных образований, при патологических
выделениях, в частности, из молочной железы. Пункционная биопсия, в том числе,
под контролем УЗИ.
5. Браш-биопсия.
Слайд 60ПАТОГИСТОЛОГИЯ
Ступенчатая эндоскопическая биопсия, выполненная из разных частей
опухоли.
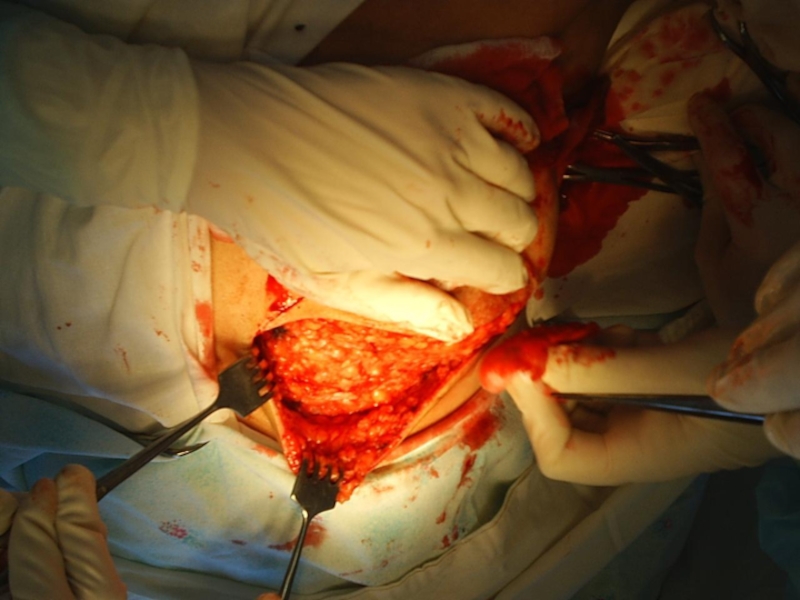
2. Эксцизионная биопсия поверхностных опухолей.
3. Плановая
операционная биопсия. 4. Сito-гистологическое исследование, которое выполняется во время операции, при отсутствии дооперационной верификации диагноза или для исключения или подтверждения наличия метастазов. В течение 20-30 минут мы получаем гистологический результат, от которого зависит объём операции.
Слайд 62ЭТАПЫ
ОНКОЛОГИЧЕСКОЙ ДИАГНОСТИКИ
Диагностика и точная локализация опухоли.
Морфологическая верификация
диагноза.
Определение стадии заболевания и операбильности.
Выявление сопутствующих заболеваний и оценка
функционального состояния жизненно важных органов. Определение вида лечения.
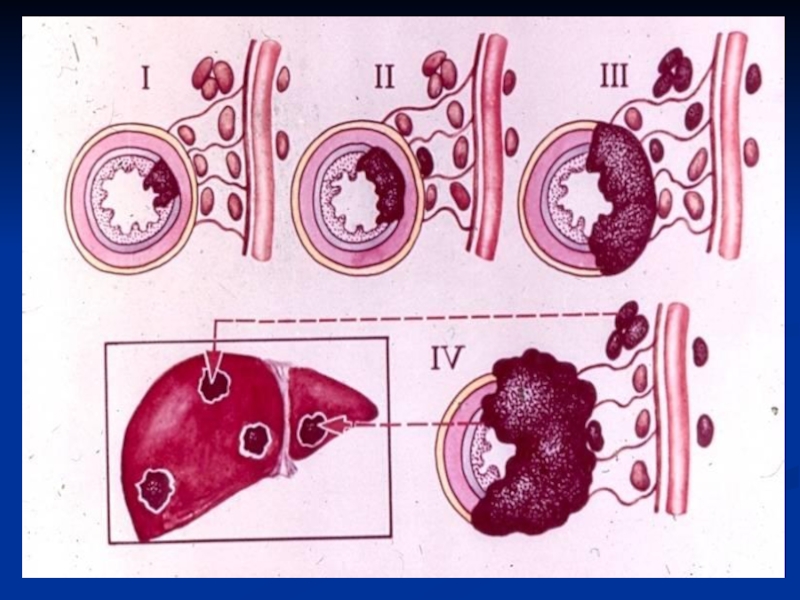
Слайд 63СТАДИИ
ЗЛОКАЧЕСТВЕННОЙ ОПУХОЛИ
I стадия – небольших размеров опухоль, не прорастает
всю стенку органа, нет метастазов;
II стадия – больших размеров
опухоль, прорастает стенку органа, не выходя за его пределы, даёт одиночные регионарные метастазы; III стадия – больших размеров опухоль, прорастает стенку органа, множественные регионарные метастазы;
IV стадия – выход опухоли за пределы органа, врастание в соседние органы, отдалённые метастазы.
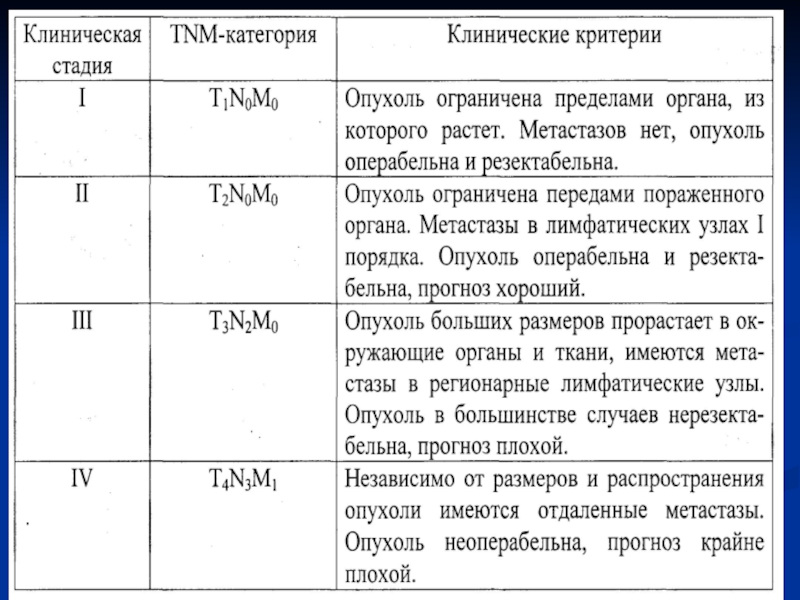
Слайд 65МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ TNMGP
T – tumor – классифицируется по размерам,
от Т1 до Т4.
N – nodula – классифицируется по отсутствию
(N0) или наличию метастазов в регионарные лимфоузлы первого порядка (N1), второго порядка (N2), третьего порядка (N3). M – metastasis классифицируется по отсутствию (М0) или наличию (М1) отдалённых метастазов в органы и не регионарные лимфоузлы.
G – gradus – характеризует степень дифференцировки клеток: G1 – высокодифференцированные опухоли, G2 – низкодифференцированные опухоли, G3 – недифференцированные опухоли. Чем ниже степень дифференцировки опухоли, тем она злокачественней.
Р – penetration – характеризует степень прорастания (инвазии) опухоли: Р1 – инфильтрация опухолью слизистой оболочки; Р2 – инфильтрация опухолью слизистой и подслизистой оболочек; Р3 – инфильтрация опухолью слизистой, подслизистой и мышечной оболочек; Р4 – инфильтрация опухолью всех слоёв стенки органа или выход за его пределы.