Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Тульский государственный университет Медицинский институт Лечебный факультет
Содержание
- 1. Тульский государственный университет Медицинский институт Лечебный факультет
- 2. Семейство Rickettsiaceae объединяет группу грамотрицательных бактерий, облигатных внутриклеточных паразитов, поражающих человека, теплокровных животных, птиц и членистоногих.
- 3. Экология и эпидемиология заболеваний человека и животных
- 4. Основоположниками учения о риккетсиях и риккетсиозах являются
- 5. Слайд 5
- 6. Таксономия риккетсий. Основывается на сравнении фенотипических, в
- 7. По современной классификации (Е. П. Лукин, А.
- 8. Слайд 8
- 9. К настоящему времени известно 10 патогенных для
- 10. Сохранилось клинико-эпидемиологическое деление риккетсий по связи с
- 11. Слайд 11
- 12. Слайд 12
- 13. Слайд 13
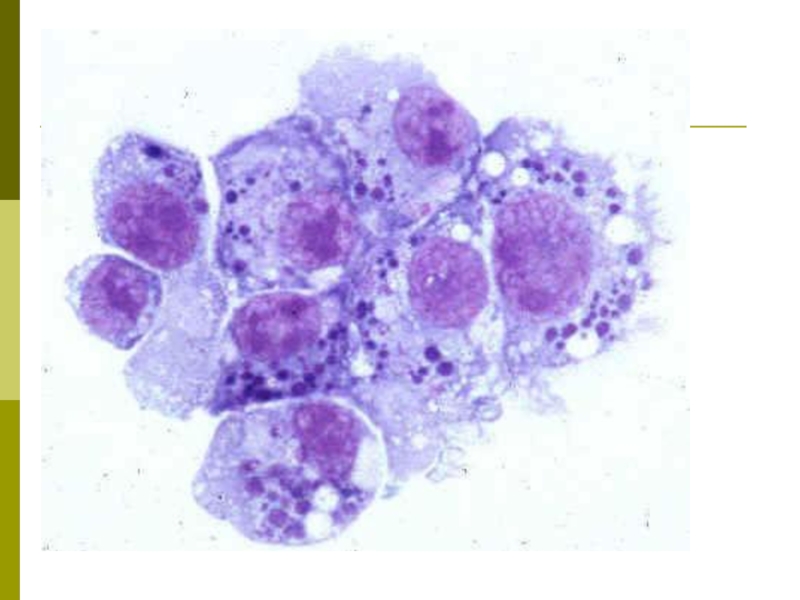
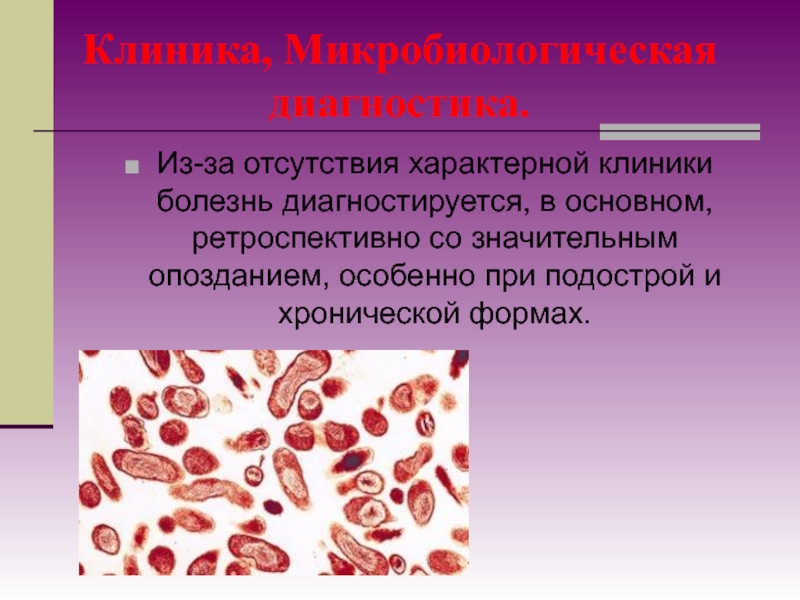
- 14. Морфологические и тинкториальные свойстваРиккетсии представляют собой мелкие
- 15. У ориенций цуцугамуши отсутствуют некоторые составные компоненты
- 16. При окраске по Здродовскому ярко-красные корпускулы расположены
- 17. Слайд 17
- 18. Слайд 18
- 19. Слайд 19
- 20. Культуральные и биохимические свойстваРиккетсий не растут на
- 21. В процессе культивирования риккетсий свои энергетические потребности
- 22. Риккетсии Провачека и Риккетса обладают собственной фосфолипазой
- 23. а высвободившиеся микробы поражают здоровые клетки.Риккетсии после
- 24. фимбрии и пили, ЛПС клеточной стенки, некоторые поверхностные белки, фосфолипаза А2; экзотоксин риккетсии не образуют!
- 25. С помощью пилей или крупных протеинов внешней
- 26. Освобождающаяся при этом арахидоновая кислота конвертирует в
- 27. В результате нескольких циклов деления (один цикл—
- 28. Процесс поражения клеток риккетсиями и степень генерализации
- 29. Коксиеллы 1-й фазы, вследствие наличия у них
- 30. Липополисахаридная капсула
- 31. Поскольку при риккетсиозах поражаются высокоспециализированные клетки (эритроциты,
- 32. Морфологически это выражается в образовании периваскулитов, кровоизлияний,
- 33. Эпидемиология. Резервуаром и переносчиком риккетсиозов являются клещи,
- 34. Заражение человека, а также теплокровных прокормителей клещей
- 35. Слайд 35
- 36. Заражение человека риккетсиозами возможно также путем вдыхания аэрозолей, содержащих возбудителей (например, высохшие фекалии клещей, вшей).
- 37. Заболеваемость риккетсиозами, как правило, привязана к природным
- 38. Среди населения России встречаются: клещевой тиф Азии, марсельская (астраханская) лихорадка, болезнь Брилля—Цинссера.
- 39. Несмотря на относительно невысокую заболеваемость риккетсиозами, органы
- 40. Клиника риккетсиозов. Клинические проявления инфекционно-токсического синдрома у
- 41. Субъективно болезнь сопровождается развитием лихорадки с появлением
- 42. Слайд 42
- 43. При тяжелых формах риккетсиозов развиваются осложнения с
- 44. При клещевых риккетсиозах на участках кожи, соответствующих
- 45. Микробиологическая диагностика.Обнаружение возбудителя микробиологическими методами проводится до
- 46. Возможно также иммуногистологическое исследование биоптатов. Разработана также
- 47. Лабораторное подтверждение риккетсиозов возможно лишь на второй
- 48. Лечение. При всех риккетсиозах эффективны антибиотики тетрациклинового
- 49. Слайд 49
- 50. Слайд 50
- 51. Профилактика Неспецифические меры профилактики риккетсиозов сводятся к
- 52. Специфические меры профилактики возможны путем проведения вакцинаций.
- 53. Слайд 53
- 54. Эпидемический сыпной тиф (син. Вшивый,, тюремный, военный
- 55. Возбудитель — R. prowazekii, открытый С. Провачеком
- 56. Эпидемиология. Заражение реализуется либо втиранием фекалий инфицированных
- 57. КлиникаИнкубационный период варьирует, составляя в среднем 10-14
- 58. Лечение.Быстрое и эффективное этиотропное лечение осуществляется однократным
- 59. Профилактика. Осуществляется комплексом мер, включающих изоляцию завшивленных больных, их госпитализацию, дезинсекцию и дезинфекцию в очаге.
- 60. Для специфической профилактики разработана живая вакцина из
- 61. Представляет собой не что иное, как рецидив
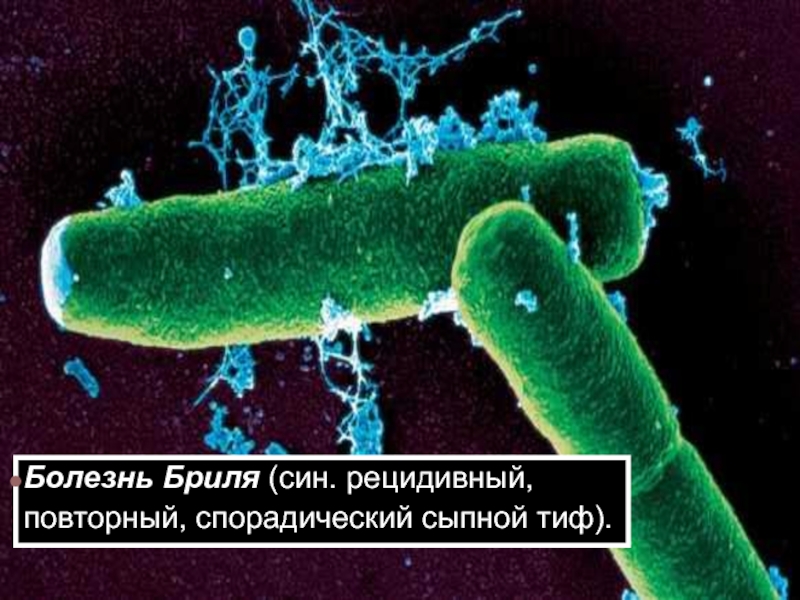
- 62. Болезнь Бриля (син. рецидивный, повторный, спорадический сыпной тиф).
- 63. Клинически протекает как эпидемический тиф легкой и
- 64. Слайд 64
- 65. Североазиатский клещевой риккетсиоз (син, клешевой сыпной тиф
- 66. R. sibirica (лат. sibezica) — типичный представитель
- 67. R. sibirica
- 68. Эпидемиология. Поддержание и распространение возбудителя в природных
- 69. Клиника, диагностика. Механизм заражения, патогенез и клиническая
- 70. Первичную основу процесса составляют патофизиологические и морфологические
- 71. Для клинической картины характерна триада признаков: первичный
- 72. Лечение и профилактикаЛечение эффективно тетрациклинами. Вакцинопрофилактика не
- 73. Возбудитель марсельской лихорадки (R. conori)Марсельсная лихорадка (син.
- 74. ЭпидемиологияПриродные очаги инфекции приурочены к ареалам обитания
- 75. Четко выражена сезонность заболевания (апрель-октябрь) с пиком
- 76. Клиника и патогенез. Патогенез инфекции, клиническое течение
- 77. Микробиологическая диагностика. Диагноз устанавливается по клинико-эпидемиологическим данным,
- 78. Лечение, профилактика.Высокоэффективна однодневная терапия доксициклином (две оральные
- 79. Возбудитель пятнистой лихорадки Скалистых гор (R.
- 80. Эпидемиология Заражение реализуется через укус (присасывание) лесных клещей .Возможно внутрилабораторное заражение инфицированным риккетсиями аэрозолем.
- 81. Заболевание вне территории Америки не встречается.В природе
- 82. Клиника, диагноз, лечение. Инкубационный период составляет в
- 83. Для диагностики типичного заболевания характерна триада признаков:
- 84. Этиотропное лечение осуществляется антибиотиками широкого спектра действия (тетрациклины, доксициклин).
- 85. Ориенции (возбудители лихорадки цуцугамуши)Лихорадка цуцугамуши (син.
- 86. Возбудитель — R. tsutsugamushi (с 1997 г.
- 87. ЭпидемиологияЦуцугамуши — типичный природно-очаговый зооантропоноз клещевой группы,
- 88. Выражена сезонность заболеваемости с двумя подъемами —
- 89. КлиникаИнкубационный период—в пределах 5—21 дня, в среднем
- 90. Микробиологическая диагностика Основана на клинико-эпидемиологических данных и
- 91. Лечение Антибиотиками тетрациклинового ряда эффективно купирует инкубационный
- 92. Слайд 92
- 93. Слайд 93
- 94. Эрлихии представлены группой облигатных внутриклеточных грамотрицательных бактерий,
- 95. Выделены в род Ehrlichiae семейства Rickemiaceae подгруппы
- 96. Морфология, культивирование, идентификация эрлихийВсе эрлихии, патогенные для
- 97. Морфологически все виды эрлихий представляют небольшие плеоморфные
- 98. Слайд 98
- 99. При электронно-микроскопическом исследовании установлена сходная с риккетсиями ультраструктура эрлихий и идентичность способа размножения (простым бинарным делением).
- 100. Эрлихии не имеют общих специфических антигенов с
- 101. Эпидемиология. Заболевание у людей имеет сезонный характер,
- 102. Клиника, диагностика и лечение. Симптомы эрлихиозов не
- 103. Общим в характеристике трех эрлихиозов является то,
- 104. Первичный аффект отсутствует для всех форм эрлихиозов,
- 105. КлиникаИнкубационный период составляет в среднем 8—14 дней,
- 106. Окончательный диагноз ставится на основании исследований сывороток крови больных и реконвалесцентов в РИФ со специфическим антигеном
- 107. Клинический исход эрлихиозов зависит от сроков назначения
- 108. При лихорадке сеннетсу в качестве доброкачественно заканчивающихся
- 109. Профилактика. Вакцинопрофилактика эрлихиозов в отношении человека не
- 110. Слайд 110
- 111. Лихорадка Ку (син. коксиеллез, устаревшее — пневмориккетсиоз
- 112. Имеет более мелкие, чем риккетсии, размеры —
- 113. Эпидемиология. Источником возбудителя является крупный и мелкий
- 114. Заражение— аэрогенное — в результате вдыхания аэрозолей,
- 115. Клиника, Микробиологическая диагностика. Из-за отсутствия характерной клиники
- 116. Инкубационный период при острой форме варьирует в
- 117. Особенности коксиелл, связанные с их фазовым состоянием,
- 118. Лечение. Препаратам и тетрациклинового (тетрациклин, доксициклин, моноциклин)
- 119. Профилактика. Существует живая вакцина на основе штамма
- 120. Скачать презентанцию
Семейство Rickettsiaceae объединяет группу грамотрицательных бактерий, облигатных внутриклеточных паразитов, поражающих человека, теплокровных животных, птиц и членистоногих.
Слайды и текст этой презентации
Слайд 2Семейство Rickettsiaceae объединяет группу грамотрицательных бактерий, облигатных внутриклеточных паразитов, поражающих
человека, теплокровных животных, птиц и членистоногих.
Слайд 3Экология и эпидемиология заболеваний человека и животных обусловлены широким кругом
переносчиков (клещи, вши человека и белок, блохи крыс и кошек
и др.).Болезни, вызываемые риккетсиями, называют риккетсиозами.
Слайд 4Основоположниками учения о риккетсиях и риккетсиозах являются американский врач Г.
Т. Риккетс, чешский врач-микробиолог С. Провачек и бразильский исследователь Роха
Лима.С. Провачек погиб от сыпного тифа, а Г.Т. Риккетс — от пятнистой лихорадки скалистых гор при изучении возбудителей этих болезней. В честь этих ученых Роха Лима предложил назвать возбудителей всего семейства риккетсиями, возбудителя пятнистой лихорадки Скалистых гор — Rickettsia rickettsia, а возбудителя сыпного тифа — Rickettsia prowazekii.
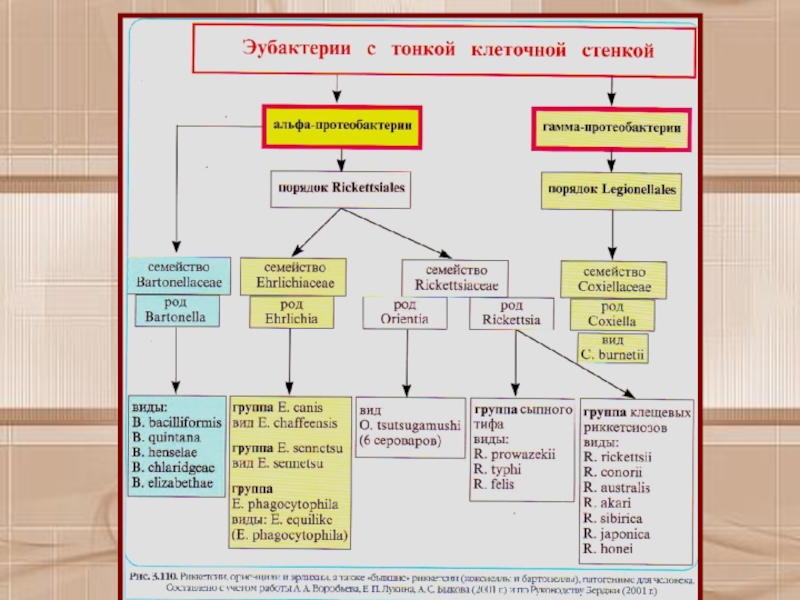
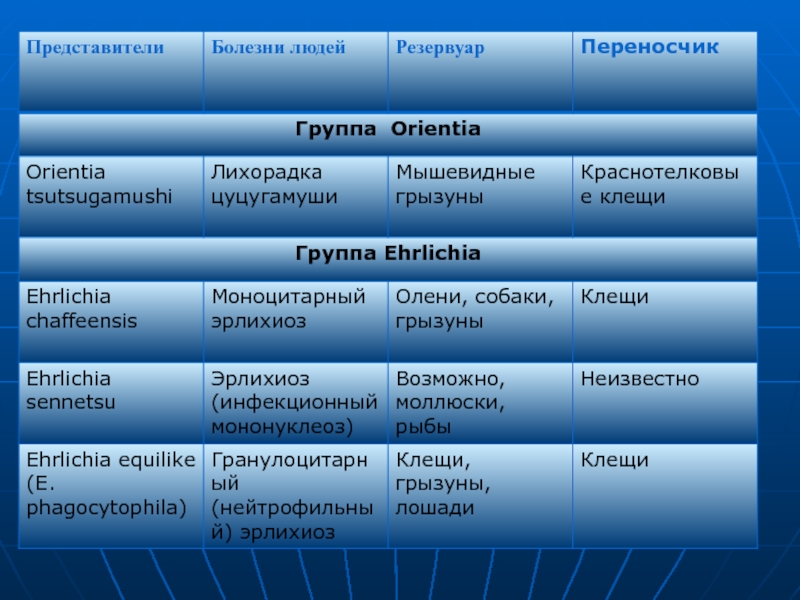
Слайд 6Таксономия риккетсий.
Основывается на сравнении фенотипических, в том числе антигенных
характеристик, клинико-эпидемиологических особенностях болезней, а также молекулярно-генетических данных, присущих отдельным
представителям риккетсий. До недавнего времени семейство риккетсий включало роды Rickettsia, Orientia, Ehrlichia и Coxiella.Слайд 7По современной классификации (Е. П. Лукин, А. А, Воробьев, А.
С. Быков, 2001), семейство Rickettsiaceae относится к классу Alphaproteobacteria (альфа-1
протеобактерии) и включает три рода: Rickettsia, Orientia, и Ehrlichia.Род Coxiella исключен из семейства Rickettsiaceae и отнесен к гамма-протеобактериям (близкое родство к легионеллам).
К альфа-2 протеобактериям отнесено семейство Bartoneilaceae — возбудители бартонеллеза, являющиеся также внутриклеточными паразитами. Ниже приведена классификация семейства риккетсий, патогенных для человека
Слайд 9К настоящему времени известно 10 патогенных для человека риккетсий, 3
вида эрлихий, 5 видов бартонелл и 1 вид коксиелл (всего
19 видов). Заболевания, вызываемые группой родственных бактерий, соответственно называют «риккетсиозами», «эрлихиозами», «бартонеллезами», «коксиеллезами».Слайд 10Сохранилось клинико-эпидемиологическое деление риккетсий по связи с переносчиком. Выделена группа
болезней, передающихся вшами и блохами (сыпной и крысиный тиф), клещами
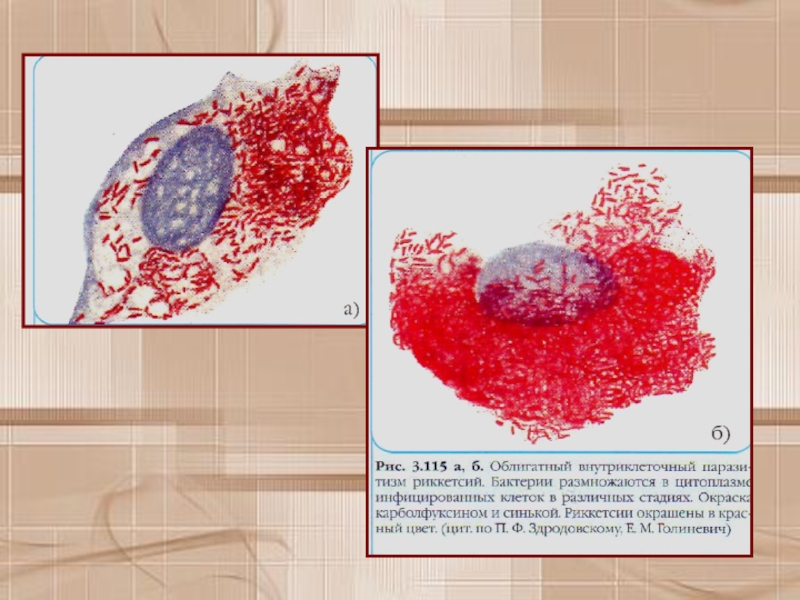
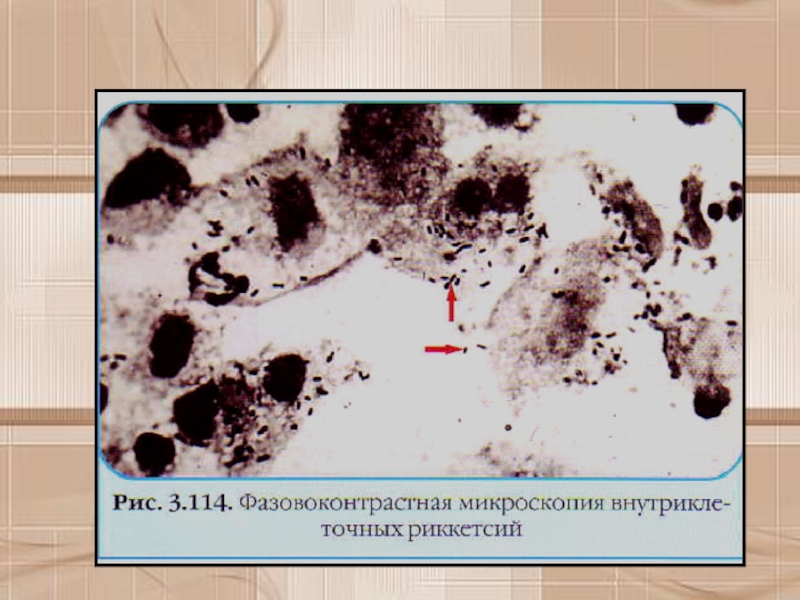
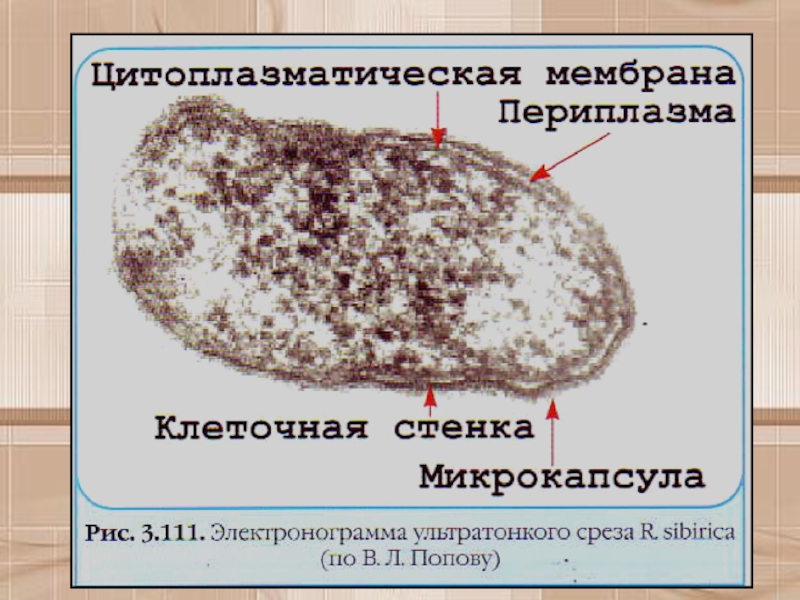
(группа клещевых лихорадок, эрлихиозы, ориенции).Слайд 14Морфологические и тинкториальные свойства
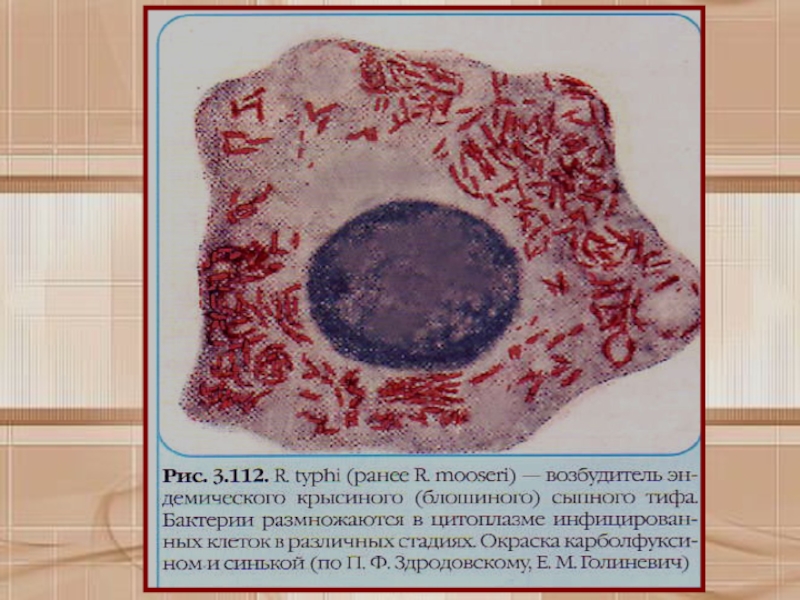
Риккетсии представляют собой мелкие короткие палочки размером
0,2+0,5x0,8+2 мкм. могут иметь кокковидную или нитевидную (до 40 мкм)
форму. Размножаются бинарным делением. Грамотрицательные. Для риккетсий характерны мощный слизистый и микрокапсулярный слой.Слайд 15У ориенций цуцугамуши отсутствуют некоторые составные компоненты пептидогликана и ЛПС
(мурамовая кислота, глюкозамин и окисленные жирные кислоты).
Риккетсии неподвижны, имеют фимбрии
и пили. Последним приписывают функции конъюгационного канала, участвующего в передаче генетической информации.Слайд 16При окраске по Здродовскому ярко-красные корпускулы расположены на голубом фоне,
а при окраске по Гименесу — на зеленом фоне. Все
риккетсий могут быть выявлены методом серебрения.Слайд 20Культуральные и биохимические свойства
Риккетсий не растут на искусственных бактериальных средах.
Для их культивирования используют развивающиеся куриные эмбрионы, культуры клеток, членистоногих
переносчиков или чувствительных животных.Слайд 21В процессе культивирования риккетсий свои энергетические потребности удовлетворяют в основном
за счет глютамата, что обеспечивает синтез АТФ, играющего ключевую роль
в цикле Кребса. Дополнительно в энергетическом балансе используются глютамин, смесь альфа-кетоглютаровой и аспарагиновой и других органических кислот.Слайд 22Риккетсии Провачека и Риккетса обладают собственной фосфолипазой А2, играющей ключевую
роль в процессе инфицирования клеток. Предполагается, что риккетсии получают из
инфицированной клетки достаточный баланс метаболических посредников и определенное количество энергии.Слайд 23
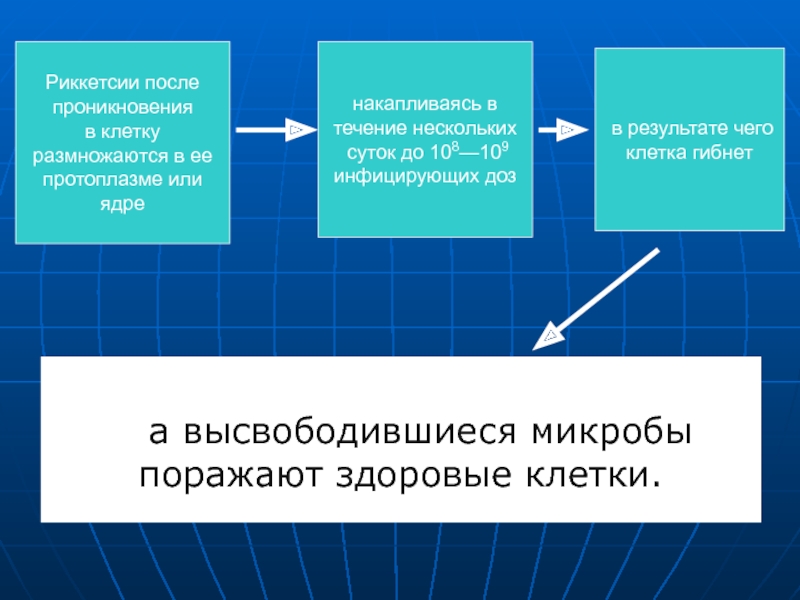
а высвободившиеся микробы поражают здоровые клетки.
Риккетсии после
проникновения
в клетку
размножаются
в ее
протоплазме или ядре
накапливаясь в
течение нескольких
суток до
108—109 инфицирующих доз
в результате чего
клетка гибнет
Слайд 24
фимбрии и пили,
ЛПС клеточной стенки,
некоторые поверхностные белки,
фосфолипаза А2;
экзотоксин риккетсии не образуют!
Слайд 25С помощью пилей или крупных протеинов внешней оболочки риккетсии прикрепляются
к клетке-мишени (эндотелию, эритроциту, макрофагу и др.), затем с помощью
собственной фосфолипазы действуют на липиды внешней мембраны клетки и разрыхляют ее.Слайд 26Освобождающаяся при этом арахидоновая кислота конвертирует в физиологически активные соединения
(простагландины и лейкотриены), которые изменяют проницаемость и тонус сосудов. Риккетсии
же через дефекты в клеточной стенке уже через несколько минут проникают внутрь клетки, где формируется пузырек-фагосома, с находящимися в нем риккетсиями.Слайд 27В результате нескольких циклов деления (один цикл— 8—14ч) в течение
72—96 ч, после заражения возникает популяция возбудителя численностью до 1000
бактерий в одной пораженной клетке. Переполненная риккетсиями вакуоль «лопается» подобно грибу-дождевику, риккетсии выходят за пределы клетки, попадают в лимфу, кровь и распространяются по всему организму, поражая новые клетки-мишени.Слайд 28Процесс поражения клеток риккетсиями и степень генерализации процесса определяются видовой
принадлежностью риккетсии и рядом других условий, в том числе величиной
инфицирующей дозы. Так, установлено, что инфицирование наиболее вероятно, если на одну клетку-мишень приходится не менее 10 риккетсиозных клеток.Слайд 29Коксиеллы 1-й фазы, вследствие наличия у них липополисахаридной капсулы, устойчивы
к действию ферментов в фаголизосомах клетки-мишени и могут годами персистировать
в организме больных Ку-лихорадкой.Для риккетсии, так же как и для коксиелл, характерна персистенция, т. е. длительное переживание в организме, не вызывая патологического процесса, что обусловлено переходом бактерий в L-форму, или антигенной мимикрией, или же экранизацией, вследствие покрытия поверхности риккетсии иммуноглобулином. Все это может приводить к рецидивам болезни, например рецидиву сыпного тифа (болезни Брилля—Цинссера).
Слайд 31Поскольку при риккетсиозах поражаются высокоспециализированные клетки (эритроциты, макрофаги, эндотелий), выполняющие
физиологические, биохимические, опорные функции, происходит дезорганизации и нарушение морфологической целостности
выполняемых ими функций, особенно в системе свертывания крови.Слайд 32Морфологически это выражается в образовании
периваскулитов,
кровоизлияний,
тромбоза капилляров,
Одновременно
нарастает количество физиологически активных веществ (эйкозаноидов) типа простагландинов, лейкотриена и
др., что ведет к нарушению регуляции системы коагуляции —-антикоагулянии крови,
-изменению проницаемости и тонуса сосудов,
- появлению застойных явлений
-нарушению кровообращения в различных органах.
Слайд 33Эпидемиология.
Резервуаром и переносчиком риккетсиозов являются клещи, вши и блохи.
Многие виды риккетсий постоянно обитают в клещах различных видов, сохраняя
их многие годы путем трансовариальной передачи из поколения в поколение. В значительных количествах риккетсии выделяются с фекалиями переносчиков в окружающую среду. Таким образом, формируются очаги риккетсий и риккетсиозов.Слайд 34Заражение человека, а также теплокровных прокормителей клещей происходит при присасывании
инфицированных клещей, в результате чего происходит «впрыскивание» возбудителя в кровь
и лимфу вместе со слюной или содержимым коксальных желез, препятствующим свертыванию крови.Заражение риккетсиями сыпного тифа при укусе инфицированной платяной вошью происходит исключительно путем втирания фекалий вшей, содержащих огромное количество возбудителя, через расчесы на коже.
Слайд 36Заражение человека риккетсиозами возможно также путем вдыхания аэрозолей, содержащих возбудителей
(например, высохшие фекалии клещей, вшей).
Слайд 37Заболеваемость риккетсиозами, как правило, привязана к природным очагам и носит
разрозненный спорадический характер. Доля риккетсиозов в общей инфекционной патологии в
различных странах, в том числе и России, не превышает нескольких десятых процента от общего числа регистрируемых инфекционных заболеваний.Заболеваемость наиболее значимыми риккетсиозами находится на уровне 1000-2000 человек в год.
Слайд 38Среди населения России встречаются:
клещевой тиф Азии,
марсельская (астраханская) лихорадка,
болезнь Брилля—Цинссера.
Слайд 39Несмотря на относительно невысокую заболеваемость риккетсиозами, органы здравоохранения осуществляют постоянный
эпидемиологический надзор за этой группой болезней, совершенствуют их диагностику, профилактику
и лечение. К этому побуждают также высокая летальность при риккетсиозах, особенно при запоздалом диагнозе и лечении, а также наличии атипичных «хронических» форм при некоторых риккетсиозах.Слайд 40Клиника риккетсиозов.
Клинические проявления инфекционно-токсического синдрома у больных риккетсиозами не
отражают видовой принадлежности риккетсий, т.е. не имеют патогномоничных симптомов и
признаков.Слайд 41Субъективно болезнь сопровождается развитием лихорадки с появлением озноба, недомогания, болей
в мышцах и суставах.
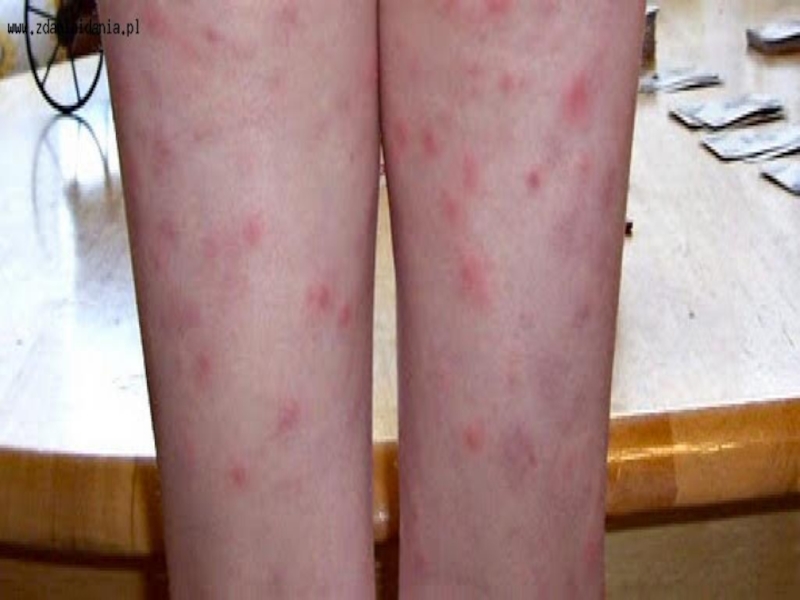
Объективно развивается гипертермия, гипотония, сыпь (как
следствие нарушения проницаемости стенок кровеносных сосудов и нарушения гомеостаза); развиваются десквамативно-пролиферативные воспалительные процессы, геморрагические проявления не только в коже, но и во внутренних органах, прежде всего головном мозге, сердце, почках, печени, легких, что ведет к недостаточному кровоснабжению и нарушению функции этих органов.Слайд 43При тяжелых формах риккетсиозов развиваются осложнения с явлениями диссеминированного внутрисосудистого
свертывания (сыпной тиф, марсельская лихорадка и др.). Вследствие нарастающей функциональной
недостаточности жизненно важных органов (сердце, почки, головной мозг) и активации микрофлоры наступает гибель больных.При хронических формах коксиеллеза патология усугубляется образованием иммунных комплексов, вызывая аллергические процессы и усугубляя воспалительные процессы.
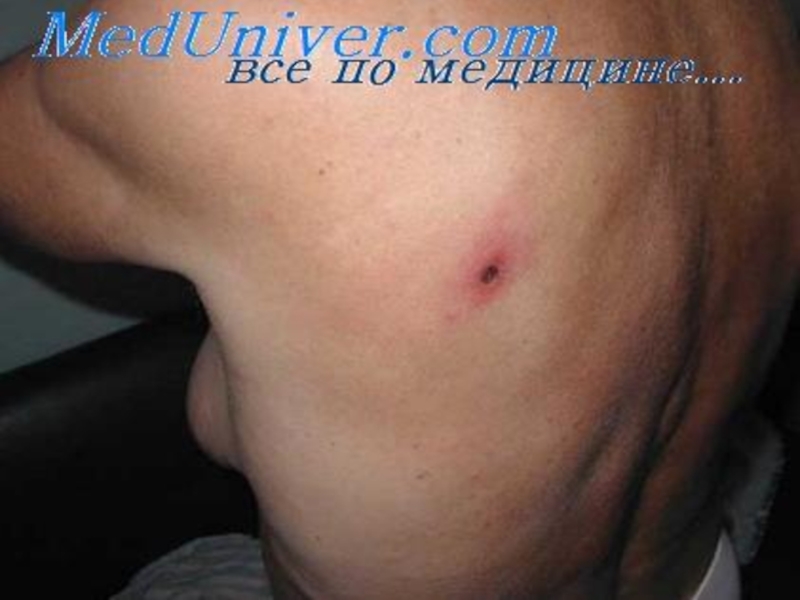
Слайд 44При клещевых риккетсиозах на участках кожи, соответствующих месту присасывания инфицированного
клеща, в первые 3—5 дней формируется «первичный аффект» в виде
папулы с последующим некрозом в центре, фокусный васкулит и инфильтративно-воспалительная реакция с клеточной инфильтрацией.Слайд 45Микробиологическая диагностика.
Обнаружение возбудителя микробиологическими методами проводится до лечения антибиотиками путем
введения исследуемого материала (кровь, биопсии из высыпаний на коже и
др.) чувствительным к риккетсиям лабораторным животным (белые мыши, крысы, морские свинки, хомяки) или куриным эмбрионам и культурам клеток.Слайд 46Возможно также иммуногистологическое исследование биоптатов. Разработана также ПЦР.
Однако основным
методом специфической диагностики риккетсиозов является серологический: определение специфических антител в
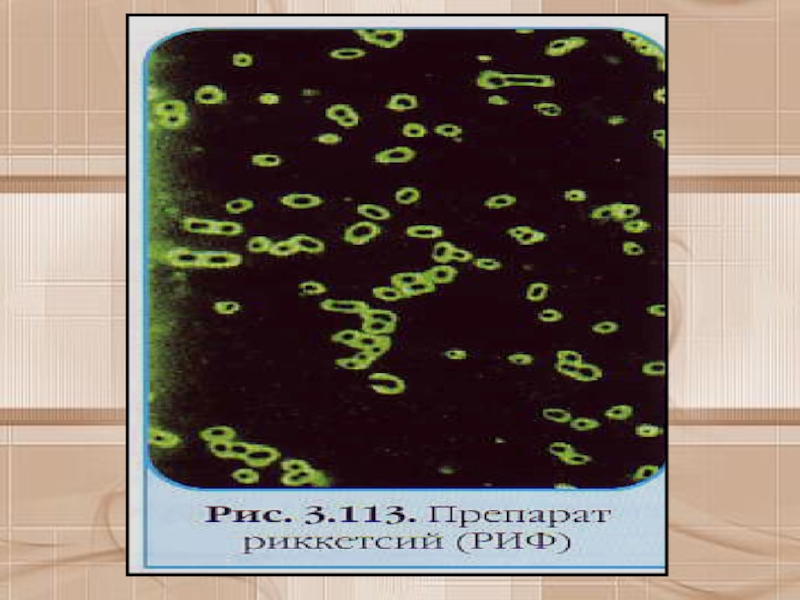
крови. С этой целью применяют РСК, РА, РИГА, РИФ, ИФА.Слайд 47Лабораторное подтверждение риккетсиозов возможно лишь на второй неделе болезни. К
этому времени у 20-40 % больных выявляются специфические антитела в
низких титрах.При этом обязательно должны исследоваться «парные» сыворотки, взятые в начале болезни и через 7-14 дней и позже от начата болезни.
Слайд 48Лечение.
При всех риккетсиозах эффективны антибиотики тетрациклинового ряда. Препараты пролонгированного
действия (доксициклин, миноциклин) оказывают терапевтический эффект уже после однократного или
двукратного введения. При отсутствии тетрациклинов возможно применение хлорамфеникола.Профилактическое назначение антибиотиков при риккетсиозах весьма эффективно.
Слайд 51Профилактика
Неспецифические меры профилактики риккетсиозов сводятся к уничтожению переносчиков (вшей,
блох, клешей) наиболее эффективным способом (дезинсекция) или к устранению условий
для контакта с ними (периодические осмотры на педикулез, на носительство клещей, ношение клещезащитной одежды и др.).Слайд 52Специфические меры профилактики возможны путем проведения вакцинаций. Разработаны
живые и
инактивированные вакцины против сыпного тифа,
инактивированная вакцина против пятнистой лихорадки
Скалистых гор. Однако вакцинопрофилактика не является основным способом профилактики риккетсиозов, так как заболеваемость ими в отсутствии переносчика обычно не носит массового характера
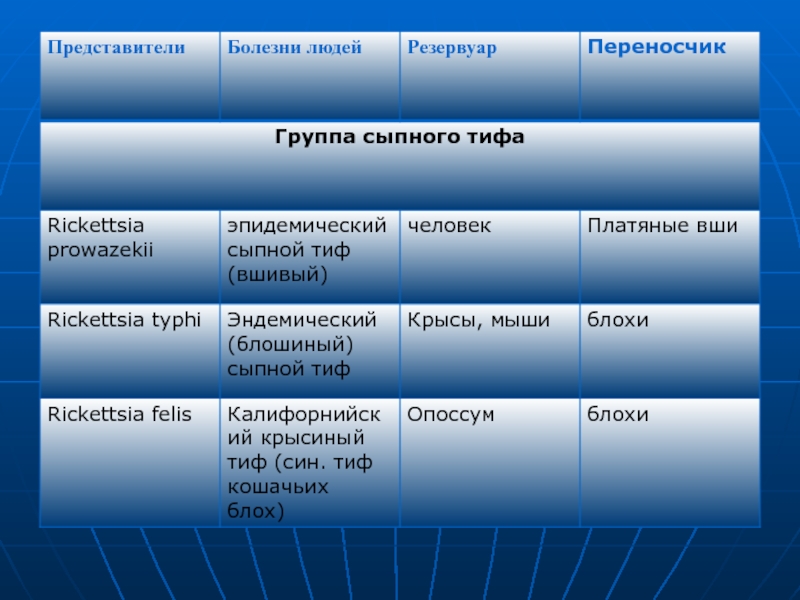
Слайд 54Эпидемический сыпной тиф (син. Вшивый,, тюремный, военный и т.д.) —
острый антропоноз с трансмиссивным механизмом распространения платяными вшами, при отсутствие
переносчика не контагиозен.Слайд 55Возбудитель — R. prowazekii, открытый С. Провачеком в 1915 г.,
является типичным представителем возбудителей группы сыпного тифа, относится к роду
Rickettsia семейства Rickettsiaceae подгруппы альфа-1 протеобактерий; паразитирует только в цитоплазме чувствительных клеток.Слайд 56Эпидемиология.
Заражение реализуется либо втиранием фекалий инфицированных вшей через расчесы
кожи, либо путем вдыхания пылевидного аэрозоля из высохших инфицированных риккетсиями
фекалий. Заражающая человека доза очень мала и составляет 1/50—1/100 ID50.Слайд 57Клиника
Инкубационный период варьирует, составляя в среднем 10-14 дней. Начало заболевания
острое, клинические проявления обусловлены генерализованным поражением системы эндотелиальных клеток кровеносных
сосудов в микроциркуляторной их части.Морфологическую основу болезни составляет генерализованный десквамативно-пролиферативный панваскулит с формированием розеолезной и петехиальной сыпи на кожных покровах. Болезнь протекает тяжело, с высокой температурой, симптомами поражения сердечно-сосудистой и нервной систем (падение артериального давления, бред, психоз и т.д.).
Слайд 58Лечение.
Быстрое и эффективное этиотропное лечение осуществляется однократным (200 мг) или
двукратным (100 мг в 2 приема с интервалом в 12
ч) приемом доксициклина, при его отсутствии — препаратами тетрациклинового ряда.Слайд 59Профилактика.
Осуществляется комплексом мер, включающих изоляцию завшивленных больных, их госпитализацию,
дезинсекцию и дезинфекцию в очаге.
Слайд 60Для специфической профилактики разработана живая вакцина из штамма Е, которая
применяется в комбинации с растворимым антигеном риккетсий, а также инактивированная
вакцина из растворимого антигена.Прививки осуществляются подкожно одно- и дву-трех-кратно.
Иммунитет — непродолжительный, клеточно-гуморальный.
Слайд 61
Представляет собой не что иное, как рецидив (спустя 3 года
— 60 лет) после ранее перенесенного эпидемического сыпного тифа.
Возбудитель
тот же — R. prowazekii. Больные данной формой неоднократно служили источником внутрисемейных и нозокомиальных вспышек эпидемической формы сыпного тифа.Слайд 63
Клинически протекает как эпидемический тиф легкой и средней тяжести.
Патоморфология и
патофизиология инфекционного процесса те же, что и при эпидемической форме.
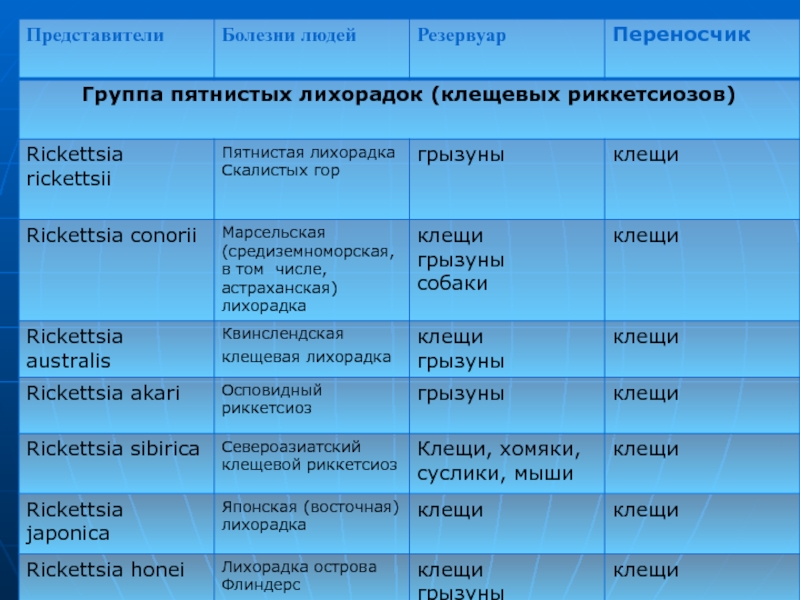
Различие заключается в эпидемиологии (нет переносчика, отсутствует сезонность проявления, источник и реализация способа заражения) и патогенезе начальной стадии болезни. Она возникает вследствие активации латентно «дремлющих» риккетсий.Слайд 65Североазиатский клещевой риккетсиоз (син, клешевой сыпной тиф Азии, клещевой риккетсиоз
Сибири и др.) — природно-очаговый, облигатно трансмиссивный, наиболее распространенный в
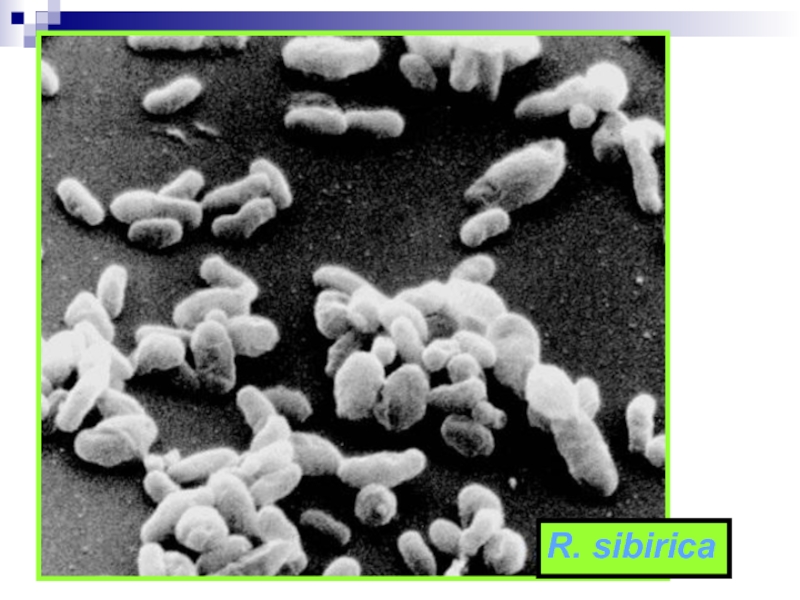
России риккетсиоз группы клещевых пятнистых лихорадок.Слайд 66R. sibirica (лат. sibezica) — типичный представитель риккетсий группы клещевых
пятнистых лихорадок, серологически имеет общие антигены с другими риккетсиями данной
группы, отнесен к роду Rickettsia семейства Rickettsiaceae; паразитирует в цитоплазме и ядре чувствительных клеток.Слайд 68Эпидемиология.
Поддержание и распространение возбудителя в природных очагах связаны со
многими видами иксодовых клещей родов Dermacentor и Haemophysails. В отсутствие
переносчика болезнь не контагиозна.Заражение человека происходит в результате нападения и присасывания клеща на всех стадиях его развития.
Заболеванию подвержены люди всех возрастов независимо от пола и профессии.
Четко выражена сезонность (март- сентябрь) болезни с пиком в апреле-мае.
Слайд 69Клиника, диагностика.
Механизм заражения, патогенез и клиническая картина болезни идентичны
таковым при других клещевых риккетсиозах, отличаясь меньшей выраженностью последней.
Слайд 70Первичную основу процесса составляют патофизиологические и морфологические нарушения в микроциркуляторном
русле сосудистой системы.
Инкубационный период — 3-7, редко 10-14 дней.
Заболевание протекает как острая лихорадка с недомоганием, ознобом, головной болью, развитием генерализованной сыпи; продолжается 7—12 дней.
Летальность в отсутствие лечения антибиотиками — не выше 1,0%; осложнения редки, рецидивы болезни не описаны.
Слайд 71Для клинической картины характерна триада признаков:
первичный аффект на месте
укуса клеща,
сыпь,
лихорадка.
Диагноз устанавливается либо по триаде признаков,
либо по клинико-эпидемиологическим данным в случае отсутствия одного из ее компонентов Слайд 72Лечение и профилактика
Лечение эффективно тетрациклинами.
Вакцинопрофилактика не разработана.
Экстренная профилактика
может осуществляться но факту укуса клеща одно-двукратным приемом доксициклина или
других эффективных антибиотиков.Слайд 73Возбудитель марсельской лихорадки (R. conori)
Марсельсная лихорадка (син. прыщевидная лихорадка, болезнь
Карпуччи—Олмера, средиземноморская лихорадка, астраханская лихорадка и др.) — острая инфекционная
болезнь, вызываемая R. conori, поддерживаемой и распространяемой в природе иксодовыми клещамиВ отсутствие переносчика заболевание не контагиозно.
Слайд 74Эпидемиология
Природные очаги инфекции приурочены к ареалам обитания клещей в бассейне
Средиземного моря, на западе, центре и юге Африки и прибрежных
районов Индии.В России активно действующий очаг находится в дельте Волги в пределах Астраханской области
Слайд 75Четко выражена сезонность заболевания (апрель-октябрь) с пиком заболеваний в июле-августе.
Механизм
заражения аналогичен таковому при других клещевых риккетсиозах — через укус
клеща.Слайд 76Клиника и патогенез.
Патогенез инфекции, клиническое течение и патоморфология типичны
для других клешевых риккетсиозов, в частности клещевого риккетсиоза Азии.
Слайд 77Микробиологическая диагностика.
Диагноз устанавливается по клинико-эпидемиологическим данным, важнейшими из которых
является триада признаков (первичный аффект, лихорадка, сыпь), подкрепляется серологическим исследованием
крови больных (РНГА, РНИФ).Слайд 78Лечение, профилактика.
Высокоэффективна однодневная терапия доксициклином (две оральные дозы по 200
мг с интервалом в 12 ч).
Специфические меры профилактики не применяются.
Слайд 79Возбудитель пятнистой лихорадки Скалистых гор
(R. ricketsii)
Пятнистая лихорадка Скалистых гор
—зооантропоноз риккетсиозной этиологии с трансмиссивным механизмом распространения с участием иксодовых
клещей.В отсутствие переносчика не контагиозна.
Возбудитель относится к роду Rickettsia семейства Rickettsiaceae;
паразитирует в цитоплазме и ядрах чувствительных клеток.
Слайд 80Эпидемиология
Заражение реализуется через укус (присасывание) лесных клещей .
Возможно внутрилабораторное заражение
инфицированным риккетсиями аэрозолем.
Слайд 81Заболевание вне территории Америки не встречается.
В природе возбудитель поддерживается за
счет циркуляции в цепи диких животных, грызунов и клещей, в
окружении человека — за счет собак и клещей.Слайд 82Клиника, диагноз, лечение.
Инкубационный период составляет в среднем 6—8 дней.
Начало заболевания острое, клинические проявления обусловлены генерализованным панваскулитом с первичным
нарушением функций эндотелиальных клеток кровеносной системы и последующим развитием патологических явлений за счет дисбаланса эйкозаноидов, каскада коагуляции—антикоагуляции крови и нарушениями в системе комплемента.Слайд 83Для диагностики типичного заболевания характерна триада признаков: указание на укус
или контакт с клещами, сыпь, захватывающая ладони и подошвы, лихорадочное
состояние с высокой температурой.Окончательный диагноз подкрепляется серологическим обнаружением специфических антител в РСК, РНИФ и др.
Слайд 84Этиотропное лечение осуществляется антибиотиками широкого спектра действия (тетрациклины, доксициклин).
Слайд 85Ориенции
(возбудители лихорадки цуцугамуши)
Лихорадка цуцугамуши (син. краснотелковый риккетсиоз, кустарниковый тиф,
речная лихорадка, тропический клещевой сыпной тиф) — острая инфекционная болезнь,
вызываемая Orientia tsutsugamushi. Возникает у человека вследствие присасывания личинок краснотелковых клещей.Слайд 86Возбудитель — R. tsutsugamushi (с 1997 г. — О. tsutsugamushi),
относится к роду Orientia семейства Rickettsiaceae подгруппы альфа-1 протеобактерий. Имеет
шесть серологических групп.Слайд 87Эпидемиология
Цуцугамуши — типичный природно-очаговый зооантропоноз клещевой группы, связанный с обитанием
краснотелковых клещей в прибрежных районах стран западной части Тихого океана.
Возбудитель
поддерживается преимущественно в циклах циркуляции между мелкими грызунами и членистоногими, а также в результате трансовариальной и трансстадийной передачи у последних. Инфицирующая доза исключительно мала (единицы клеток).
Слайд 88Выражена сезонность заболеваемости с двумя подъемами — весенне-летним (апрель-июнь) и
осенним (сентябрь-ноябрь), — связанная с нападением личинок клещей различных видов.
Слайд 89Клиника
Инкубационный период—в пределах 5—21 дня, в среднем 7—10 дней.
Вследствие
вариабельности вирулентности природных популяций возбудителя, до 2/3 инфицированных переносят инаппарантную
инфекцию.Для клиники характерны общие симптомы клещевых риккетсиозов, т. е. острое начало с появлением озноба, лихорадки, головной боли, миалгии, гипотонии, регионального лимфаденита, а затем и генерализованной лимфаденопатии. У большинства больных рано, с 4—7-го дня болезни, развивается макуло-папулезная, реже геморрагическая сыпь на коже туловища, реже — на ладонях и стопах.
Слайд 90Микробиологическая диагностика
Основана на клинико-эпидемиологических данных и подкрепляется серологическими исследованиями
на антитела либо к протею ОХ19, к специфическим антигенам клещевой
группы в РСК, РНИФ, ИФАСлайд 91Лечение
Антибиотиками тетрациклинового ряда эффективно купирует инкубационный процесс и приводит
к быстрому (4-5 дней) излечению больных.
В отсутствие лечения антибиотиками широкого
спектра действия прогноз затруднителен. Летальность в прошлом достигала 40 %.Слайд 94Эрлихии представлены группой облигатных внутриклеточных грамотрицательных бактерий, паразитирующих в эндотелиальных
клетках и циркулирующих клетках крови, преимущественно лейкоцитах (паразиты лейкоцитов —
возбудители «лейкоцитарных риккетсиозов»).Слайд 95Выделены в род Ehrlichiae семейства Rickemiaceae подгруппы альфа-1 протеобактерий.
По
нуклеотидному сиквенсу гена, кодирующего 16S-рибосомальную РНК, разделены на 4 геногруппы,
включающие все известные к настоящему времени эрлихии. Патогенные для человека эрлихии входят в три геногруппы.Слайд 96Морфология, культивирование, идентификация эрлихий
Все эрлихии, патогенные для человека, размножаются в
моноцитах, макрофагах. Их жизненный цикл осуществляется внутри цитоплазматических вакуолей, так
называемых «морул», т. е. в фагосомах (эндосомах), клетки, содержащих скопление эрлихиозных частиц.Слайд 97Морфологически все виды эрлихий представляют небольшие плеоморфные кокковидные или овоидные
микроорганизмы, приобретающие темно-голубой или пурпурный оттенок при окраске по Романовскому.
Обычно их обнаруживают в вакуолях — фагосомах цитоплазмы инфицированных эукариотических клеток, в виде компактных скоплений отдельных частиц паразита, внешне имеющих конфигурацию ягоды тутового дереваСлайд 99При электронно-микроскопическом исследовании установлена сходная с риккетсиями ультраструктура эрлихий и
идентичность способа размножения (простым бинарным делением).
Слайд 100Эрлихии не имеют общих специфических антигенов с риккетсиями сыпнотифозной и
клещевой группы, а также C. burnetii и боррелиями —возбудителями болезни
Лайма. Внутри же группы имеют антигенные перекресты с эрлихиями, патогенными для животных.Слайд 101Эпидемиология.
Заболевание у людей имеет сезонный характер, связанный с активностью
переносчиков клещей.
Эрлихиозами болеют люди любого возраста — от младенцев
до лиц преклонного возраста.Механизм заражения эрлихиями, связанный с клещами, по-видимому, реализуется через слюну переносчиков. Время, необходимое для переноса инфекции животным, составляет примерно 6 ч.
Слайд 102Клиника, диагностика и лечение.
Симптомы эрлихиозов не имеют манифестно выраженных
диагностических особенностей. Поэтому диагностика заболевания обязательно должна подкрепляться результатами лабораторных
исследований, из которых наиболее значимыми являются серологические данные, а также данные гемограммы и функционального состояния печени.Слайд 103Общим в характеристике трех эрлихиозов является то, что клинически выраженные
формы возникают внезапно, сопровождаются развитием лихорадочной реакции, появлением озноба, усталости,
головной боли, анорексии, миалгии, тошноты, рвоты и признаков, обычных при других риккетсиозных заболеваниях и некоторых инфекциях вирусной природы.Слайд 104Первичный аффект отсутствует для всех форм эрлихиозов, тогда как высыпания
на коже эритематозного или петехиального характера редки при лихорадке сеннетсу
и встречаются в 10—30 % случаев при гранулоцитарном и моноцитарном эрлихиозе соответственно.Слайд 105Клиника
Инкубационный период составляет в среднем 8—14 дней,
Продолжительность лихорадочного периода
не превышает 2 недель для лихорадки сеннетсу,
3 недель —
для моноцитарного эрлихиоза (включая и тех, кто получил специфическое лечение) и 3—11 недель— для заболевания гранулоцитарным эрлихиозом.
Для эрлихиоза сеннетсу фатальные исходы не известны, но при моноцитарном и гранулоцитарном эрлихиозах летальность достигает 2—3 и 5 % соответственно.
Слайд 106Окончательный диагноз ставится на основании исследований сывороток крови больных и
реконвалесцентов в РИФ со специфическим антигеном
Слайд 107Клинический исход эрлихиозов зависит от сроков назначения антибиотиков. Специфическое лечение
(преимущественно тетрациклином, реже — хлорамфениколом), назначенное на 2-9-й дни болезни
во всех случаях, обеспечило выздоровление, тогда как назначение препарата в более поздние сроки приводило к фатальному исходу.Слайд 108При лихорадке сеннетсу в качестве доброкачественно заканчивающихся осложнений упоминается асептический
менингит, ригидность затылочных мышц и тяжелая головная боль.
Для моноцитарного и
гранулоцитарного эрлихиозов при отсутствии лечения тетрациклином или доксициклином или при запоздалом их применении (позже 10-го дня болезни) наиболее частыми были развитие дисфункции почек или почечной недостаточности, диссеминированной внутрисосудистой коагуляции с последующим внутри-легочным, желудочно-кишечным или множественным, через видимые слизистые, кровотечением.Слайд 109Профилактика.
Вакцинопрофилактика эрлихиозов в отношении человека не разработана, поскольку в
ней нет необходимости. Экстренная специфическая профилактика может осуществляться по факту
обнаружения укуса клеща однократным приемом доксициклина.Слайд 111Лихорадка Ку (син. коксиеллез, устаревшее — пневмориккетсиоз и др.) —
зооантропоноз с преимущественно аэрогенным механизмом заражения, характеризующийся лихорадкой, поражением дыхательной
системы (пневмонии) и гепаторенальным синдромом.Возбудитель — Coxiella burnetii
Слайд 112Имеет более мелкие, чем риккетсии, размеры — порядка 0,25—1 мкм,
полиморфен; чаще встречается в форме коккобацилл.
Окрашивается в красный цвет
при окраске по Здродовскому, в пурпурно-красный — по Романовскому. Внутриклеточный паразит. Слайд 113Эпидемиология.
Источником возбудителя является крупный и мелкий рогатый скот, лошади,
верблюды.
Инфекция не контагиозна, поддерживается в природе, благодаря циркуляции возбудителя
между многочисленными видами диких мелких млекопитающих, в основном, грызунов, а также птиц, с участием более 70 видов клещей. Длительное (до 2 лет) сохранение жизнеспособности коксиелл в высохших фекалиях клещей обеспечивает дополнительный источник инфицирования теплокровных
Слайд 114Заражение— аэрогенное — в результате вдыхания аэрозолей, содержащих возбудителя, или
пероральное — при употреблении в пищу мясных и молочных продуктов
больных животных.Инфицирующая доза при аэрозольном заражении 1—10 коксиелл.
Источником семейных вспышек могут быть рожающие кошки.
Слайд 115Клиника, Микробиологическая диагностика.
Из-за отсутствия характерной клиники болезнь диагностируется, в
основном, ретроспективно со значительным опозданием, особенно при подострой и хронической
формах.Слайд 116Инкубационный период при острой форме варьирует в пределах 3—39 (чаше
12-19) дней. Заболевание носит характер лихорадки с поражением дыхательной системы
(пневмонии) и гепаторенальным синдромом.Сыпь не характерна, в виде розеопапул у 5-25% больных.
Длительность болезни при наиболее частом гриппоподобном течении — до 10-20 суток.
Летальность невысока, не более 1 %. Постинфекционная астения у части больных сохраняется до 6 месяцев.
Эндокардиты коксиеллезной этиологии развиваются спустя 3—20 лет после острой стадии болезни.