Слайд 2Актуальность
Расстройства гемостаза занимают в патологии человека важное место вследствие
того, что являются одним из самых частых патологических состояний, встречающихся
в практической медицине, и характеризуются чрезвычайно высокой потенциальной опасностью.
Нарушения гемостаза отличаются значительным разнообразием. Они могут проявляться как самостоятельные синдромы,и также как вторичные геморрагические и тромботические осложнения большого числа других заболеваний: инфекционно-септических, сердечно-сосудистых,иммунных,акушерской патологии,болезней крови,печени,почек и т.д.
Нарушения гемостаза являются важнейшим патогенетическим звеном при различных видах шока, терминальных состояниях,могут развиваться при массивных хирургических вмешательствах, обширных травмах, могут осложнять лекарственную и трансфузионную терапию.
Слайд 3Вопросы занятия
Гемостаз. Понятие о первичной и вторичной реакции гемостаза. Механизмы
антитромбогенных свойств эндотелия.
Методы оценки системы гемостаза.
Гиперкоагуляционно-тромботические состояния. Тромбоз.
Гипокоагуляционно-геморрагические состояния.
Тромбоцитопении, виды,этиология,патогенез,лабораторная
диагностика.
Тромбоцитопатии,виды,этиология,патогенез,лабораторная диагностика.
Наследственные коагулопатии, виды, этиология, патогенез, лабораторная диагностика.
Приобретенные коагулопатии, виды, этиология, патогенез, лабораторная диагностика.
Тромбо-геморрагический синдром, этиология, патогенез, лабораторная диагностика, принципы лечения.
Слайд 4Тесты исходного уровня знаний
1 вариант
Агрегации тромбоцитов не способствует:
а) коллаген
б) простациклин
в) тромбоксан
г) адреналин
д) АДФ
2 вариант
1.
На развитие геморрагического синдрома не влияет:
а) ? проницаемости сосудистой стенки
б) дефицит прокоагулянтов
в) ? активности системы плазминогена
г) ? количества тромбоцитов
д) ? концентрации ингибиторов фибринолиза
Слайд 51 вариант
2. Сосудисто-тромбоцитарный гемостаз может быть нарушен вследствие:
а) ?
количества тромбоцитов
б) нарушения функции тромбоцитов
в) наследственной ангиопатии
г)
дефицита фактора Виллебранда
д) всех указанных изменений
2 вариант
2. Какой из перечисленных факторов не участвует в патогенезе тромбообразования:
а) локальный ангиоспазм
б) ? активности системы плазминогена
в) активация коагуляционного гемостаза
г) ? вязкости крови
д) активация агрегации тромбоцитов
Слайд 62 вардиант
3. Что не вхоит в патогенетическую терапию тромбозов:
а) нормализация гемодинамики
б) назначение антиагрегантов
в) ? активности системы
плазминогена
г) назначение антикоагулянтов
д) нормализация реологических свойств крови
1 вариант
3. Укажите факторы, действие которых не вызывает развитие тромбоцитопений:
а) угнетение пролиферации мегакариобластов
б) вытеснение мегакариоцитарного ростка костного мозга
в) усиление пролиферации мегакариобластов
г) ? «потребление» тромбоцитов в процессе тромбообразования
д) иммунные повреждения тромбоцитов
Слайд 71 вариант
4. К эффектам тромбоксана относят:
а) расширение сосудов
б)
спазм сосудов
в) лизис тромбоцитарного тромба
г) угнетение агрегации тромбоцитов
д) активация фибринолиза
2 вариант
4. Первая стадия коагуляционного гемостаза заканчивается образованием:
а) протромбина
б) протромбиназы
в) тромбина
г) фибрина
д) плазмина
Слайд 81 вариант
5. Вторая стадия коагуляционного гемостаза заканчивается образованием:
а) протромбина
б) протромбиназы
в) тромбина
г) фибрина
д) плазмина
2 вариант
5. Третья
стадия коагуляционного гемостаза заканчивается образованием:
а) протромбина
б) протромбиназы
в) тромбина
г) фибрина
д) плазмина
Слайд 91 вариант
6. Внутренний путь коагуляционного гемостаза начинается с:
а) активации протромбина;
б)
выделения тромбопластина;
в) активации контактного фактора;
г) активации протромбиназы;
д) активации тромбоцитов
2 вариант
6.
Внешний путь коагуляционного гемостаза начинается с:
а) активации протромбина;
б) выделения тромбопластина;
в) активации контактного фактора;
г) активации протромбиназы;
д) активации тромбоцитов
Слайд 101 вариант
7. Причиной ДВС-синдрома является:
а) шок;
б) лейкопения;
в) эритремия;
г) лейкоцитоз;
д)гипервитаминоз К
2
вариант
7. Стадия гиперкоагуляции ДВС-синдрома в основном связана с :
а) активацией
фибринолиза;
б) активацией гемостаза;
в) потреблением факторов свертывание крови;
г) угнетением фибринолиза;
д) активацией первичных антикоагулянтов
Слайд 111 вариант
8. Стадия гиперкоагуляции ДВС-синдрома в основном связана с :
а)
активацией фибринолиза;
б) активацией гемостаза;
в) потреблением факторов свертывание крови;
г) угнетением фибринолиза;
д)
активацией первичных антикоагулянтов
2 вариант
8. Адгезии тромбоцитов к эндотелию способствует:
а) тромбоксан;
б) протромбин;
в) фактор XII;
г) простациклин;
д) фибриноген
Слайд 121 вариант
9. Нерастворимый фибрин-полимер образуется под действием:
а) протромбиназы;
б) фактора XII;
в)
фибриногена;
г) фактора XIII;
д) плазмина
2 вариант
9. Гемофилия А связана с:
а) мутацией
в половой У-хромосоме;
б) дефицитом фактора VIII;
в) дефицитом фактора IX;
г) дефицитом фактора XI;
д) мутацией в аутосоме
Слайд 131 вариант
10. Для диагностики патологии тромбоцитарно-сосудистого гемостаза применяют исследование:
а) времени
свертывания крови;
б) протромбиновый тест;
в) гемолизат-агрегационный тест;
г) концентрацию фибриногена;
д) активность протромбиназы
2 вариант
10. Нарушение функции тромбоцитов может наблюдаться при:
а) гемофилии С;
б) гемофилии А;
в) гемофилии В;
г) тромбастении Гланцмана;
д) гипервитаминозе К
Слайд 141 вариант
1. Б
2. Д
3. В
4. Б
5. В
6. В
7. А
8. Б
9.
Г
10. В
2 вариант
1. Д
2. Б
3. В
4. Б
5. Г
6. Б
7. Б
8.
А
9. Б
10. Г
Слайд 15Система гемостаза – биологическая система, обеспечивающая сохранение жидкого состояния крови,
поддержание целости стенок кровеносных сосудов, предупреждение и остановку кровотечений из
последних путем их тромбирования.
Гемостаз реализуется:
Стенками кровеносных сосудов
Клетками крови
плазменными ферментными системами (свертывающей, фибринолитической, калликреин-кининовой и др.)
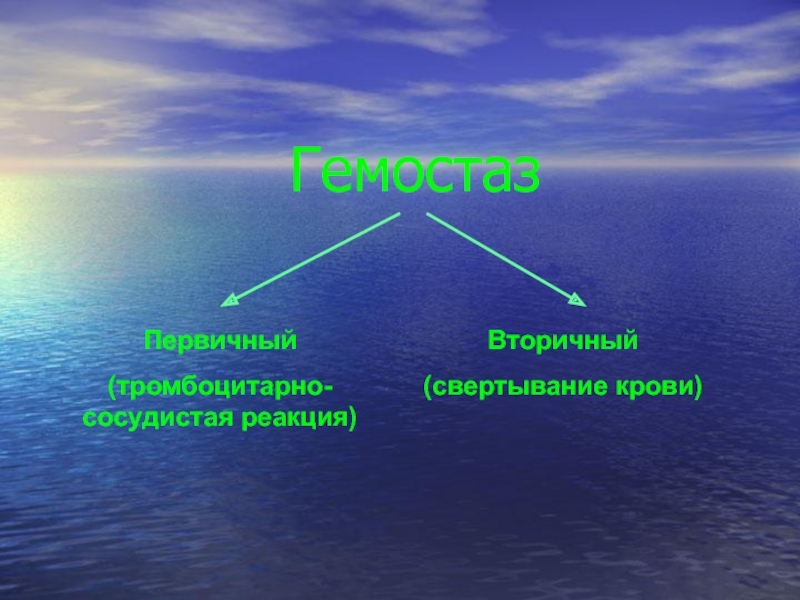
Слайд 16 Гемостаз
Первичный
(тромбоцитарно-сосудистая реакция)
Вторичный
(свертывание крови)
Слайд 17Тромбоцитарно-сосудистый гемостаз
Тромборезистентность эндотелия сосудов:
1. отрицательным зарядом, синтезом и секрецией
простациклина
2. тромбомодулином – связывающий и инактивирующий тромбин
3.
активацией ангикоагулянтов
4. активацией фибринолитической системы(синтез тканевого активатора плазминогена)
5. продукцией эндотелийрасслабляющего фактора (оксида азота)
Слайд 18 Роль тромбоцитов в гемостазе
Ангиотрофическая функция
Спазм поврежденных сосудов путем
секреции адреналина и серотонина
Участие в активации вторичного гемостаза
Образование первичного тромбоцитарного
сгустка
Репаративная функция(выделение факторов роста)
Ретракция кровяного сгустка
Слайд 19Свойства поврежденного эндотелия:
Продукция простациклина понижена; адреналина, АДФ, фактора Виллебранда, тромбоксана
А2, ФАТ увеличена.
Активность тромбомодулина, синтез протеина S, активация антитромбина III
– снижаются.
Возрастает прокоагулянтный потенциал.
Синтез тканевого активатора плазминогена понижается, обножаются субэндотелий и базальная мембрана.
Адреналин и эндотелин –1 повышаются - спазм сосудов
Слайд 20Этапы процесса гемостаза.
Локальная вазоконстрикция (нейрогуморальная, метаболическая, аксон-рефлекс).
Адгезия, агрегация тромбоцитов с
образованием первичного тромбоцитарного тромба.
Активация коагуляционного гемостаза
Реканализация сосудов вследствие активации
фибринолитической системы.
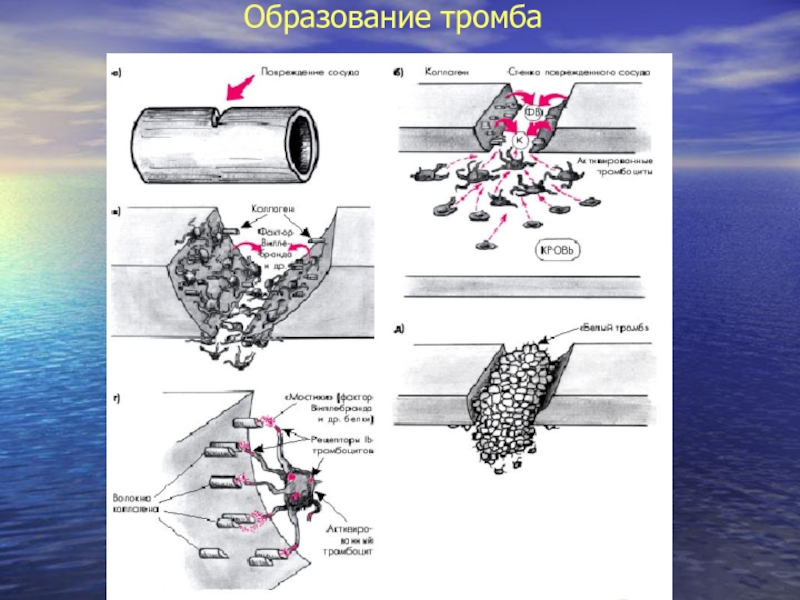
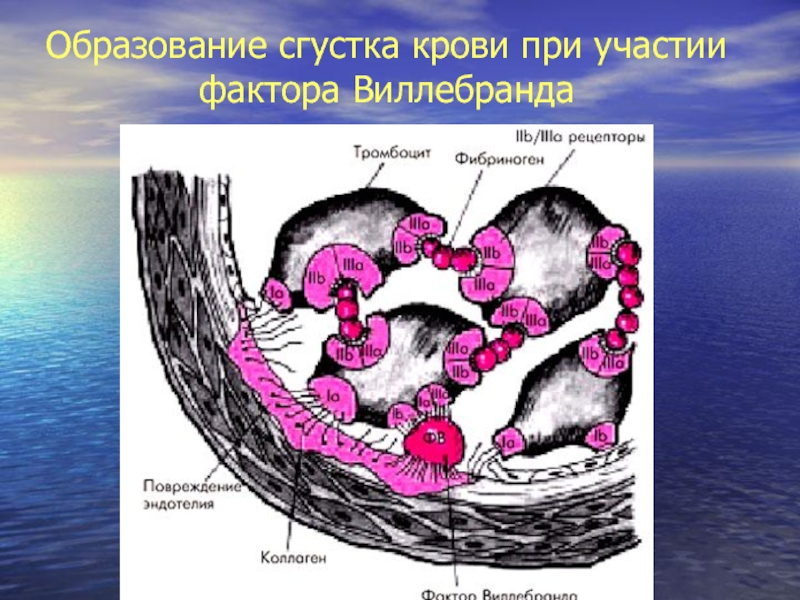
Слайд 21Адгезивно - агрегационная функция тромбоцитов.
Контакт с главным стимулятором адгезии коллагеном
субэндотелия.
Изменение форм тромбоцитов из дисковидной в шарообразную с псевдоподиями .
Синтез
адгезивных белков эндотелиальными клетками (фактора Виллебранда и др.)
Экспрессия на мембране тромбоцитов рецепторов фактора Виллебранда – гликопротеинов Ib (ГП Ib).
Агрегация тромбоцитов (посредством экспрессии на мембране тромбоцитов гликопротеидов IIб/IIIа – рецепторов фибриногена)
Слайд 23Состав гранул тромбоцитов.
1 тип: плотные (адреналин, серотонин,гистомин, АДФ,АТФ)
2 тип: α
– гранулы (тромбоглобулин, тромбоцитарный фактор 4, фактор Виллебранда, ТФР)
3 –й
и 4 –й типы: пероксисомы и лизосомы (ф. кислые гидролазы, протеазы).
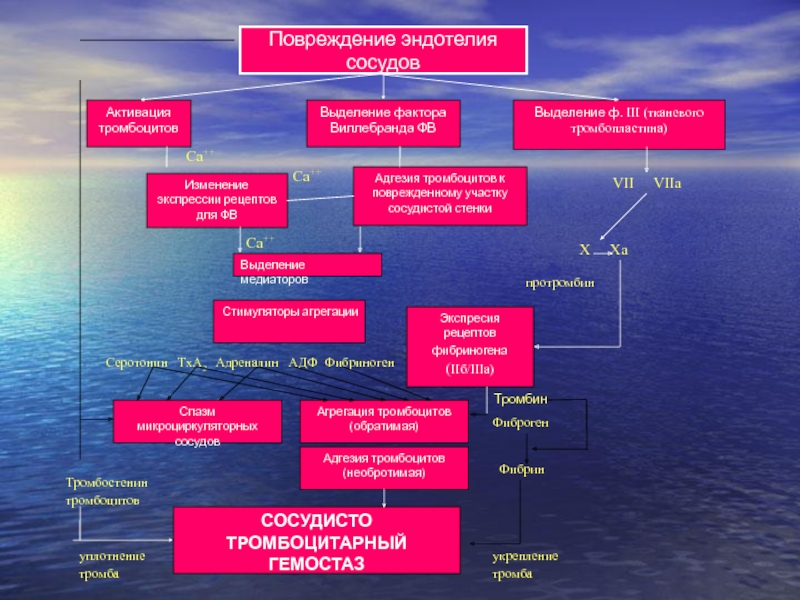
Слайд 24Повреждение эндотелия сосудов
Активация тромбоцитов
Выделение фактора Виллебранда ФВ
Изменение экспрессии рецептов для
ФВ
Адгезия тромбоцитов к поврежденному участку сосудистой стенки
Выделение медиаторов
Экспресия рецептов фибриногена
(IIб/IIIа)
Стимуляторы агрегации
Адгезия тромбоцитов (необротимая)
СОСУДИСТО ТРОМБОЦИТАРНЫЙ ГЕМОСТАЗ
Спазм микроциркуляторных сосудов
Агрегация тромбоцитов (обратимая)
Выделение ф. III (тканевого тромбопластина)
Ca++
Ca++
Ca++
VII VIIa
X Xa
протромбин
Серотонин ТxА2 Адреналин АДФ Фибриноген
Тромбин
Фиброген
Фибрин
укрепление тромба
Тромбостенин тромбоцитов
уплотнение тромба
Слайд 25Повышение концентрации Ca++ в клетке
Активация фосфолипазы А2
Релаксация тромбоцитов, восстановление дисковидной
формы
Высвобождение арахидоновой кислоты
Синтез цАМФ
Простациклин ПГI2 (эндотелиоцитыя)
Активация аденилатциклазы
агрегация
Образование эндопероксинов
Тромбоксан А2 (тромбоциты)
Связывание
Ca++
Подавление агрегации тромбоцитов
Подавление высвобождения медиаторов
Влияние производных арахидоновой кислоты на агрегацию тромбоцитов
Слайд 26Методы оценки сосудистого тромбоцитарного гемостаза.
Время капиллярного кровотечения (проба Дьюка) –
2-4 минут.
Количество тромбоцитов (195 – 405х109/л.)
Гемолизат -агрегационный тест (11-17 с)
– отражает способность тромбоцитов к агрегации
Слайд 27
Коагуляционный гемостаз представляет собой серию последовательных реакций, идущих при участии
двенадцати белков, ионов кальция и фосфолипидов.
Результатом его активации является образование
фибрина.
Коагуляционный гемостаз.
Слайд 28Задача .На приём к врачу-стоматологу пришёл больной, страдающий наследственной формой
коагулопатии, проявляющейся дефектом фактора Хагемана. В результате обследования выявилась необходимость
экстрактации зуба.
Вопросы:
1. Каково основное условие приведения любых хирургических вмешательств у больных с наследственными коагулопатиями?
2. Указать, в какой фазе свёртывания крови возникают первичные нарушения гемостаза в данном случае.
3. Изменится ли у больного интенсивность процессов фибринолиза?
4. Назовите главный фермент фибринолиза.
5. Что является главным активатором плазминогена?
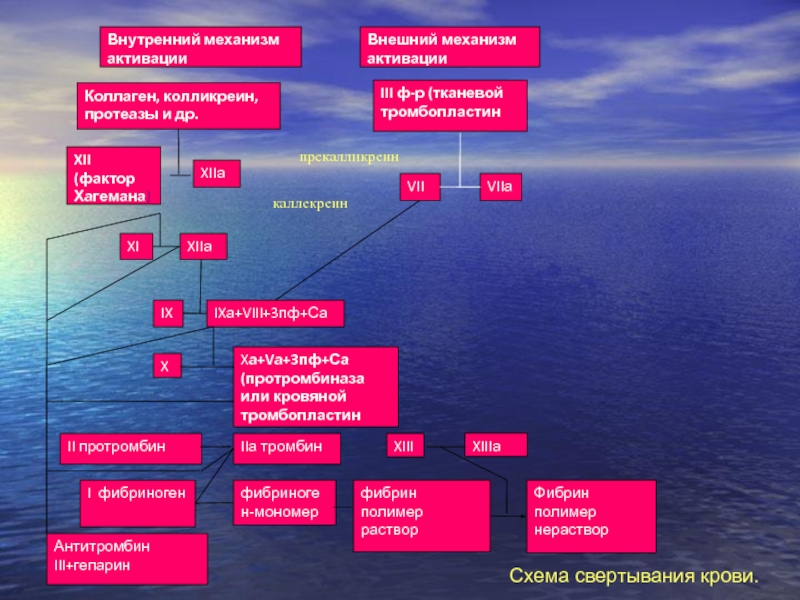
Слайд 29Внутренний механизм активации
Внешний механизм активации
Коллаген, колликреин, протеазы и др.
III ф-р
(тканевой тромбопластин
XII (фактор Хагемана)
XIIа
VII
VIIа
XI
XIIа
IX
IXа+VIII+3пф+Са
Xа+Vа+3пф+Са (протромбиназа или кровяной тромбопластин
X
II протромбин
IIа тромбин
XIII
XIIIа
I
фибриноген
фибриноген-мономер
фибрин полимер раствор
Фибрин полимер нераствор
Антитромбин III+гепарин
прекалликреин
каллекреин
Схема свертывания крови.
Слайд 30Антикоагулянтная система.
Скорость образования тромба,его размеры зависят от активности факторов свертывания,естественных
антикоагулянтов в крови и активности фибринолитической системы.Первичные антикоагулянты постоянно образуются
и поступают в кровь,где ингибируют прокоагулянты.Антитромбин-111- глобулин,образуется в печени и эндотелиальных клетках.Гепарин в тучных клетках и базофилах крови.Антитромбин 111 является универсальным ингибитором всех ферментных факторов свертывания.При снижении аТ 111 возникает тромбофилического состояния,характеризующееся тромбозами магистральных вен конечностей и внутренних органов,инфакторами органов.На долю аТ111 и гепарина приходится 80% антикоагулянтной системы крови.Приобретенная недостаточность аТ111 развивается у больных с печеночной недостаточностью,при нефротическом синдроме,ДВС-синдроме.Содержание гепарина в крови уменьшается при атеросклерозе.сахарном диабете,гипертонической болезни
Слайд 31Антикоагулянтная система
Первичные антикоагулянты – антитромбин III,гепарин, протеин С, протеин S
,тромбомодулин и др.
Вторичные антикоагулянты – антитромбин I (фибрин), продукты деградации
фибрина.
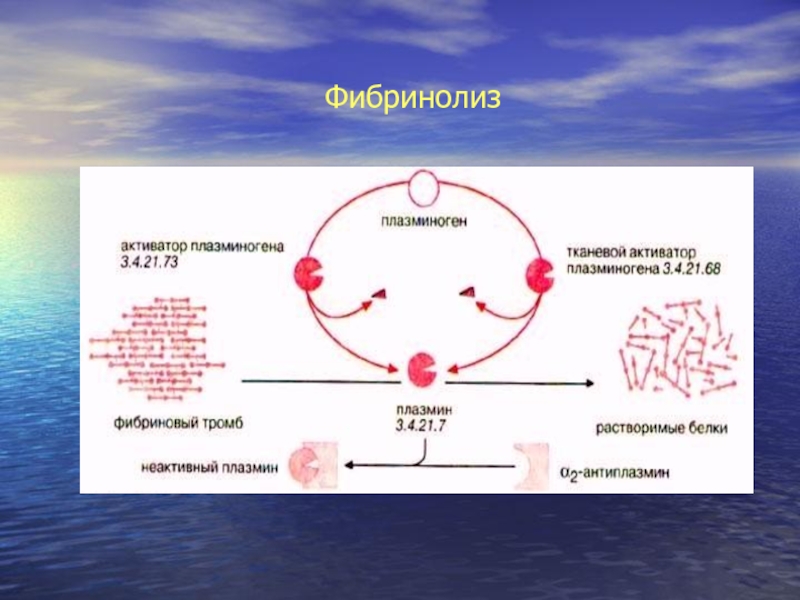
Слайд 32Фибринолиз.
Ферментная система расщепляет фибрин на мелкие фрагменты.Активный плазмин быстро блокируется
антиплазминами и элиминируется из кровотока.Активация фибринолиза;внутренняя-х11 фактором с калликреином.Внешняя белковыми
активатороми эндотелия сосудов(тканевой активатор плазминогена)Его выброс происходит при всех закупорках сосудов.Мощные активаторы плазминогена содержатся в эритроцитах ,тромбоцитах,лейкоцитах и в различных тканях.
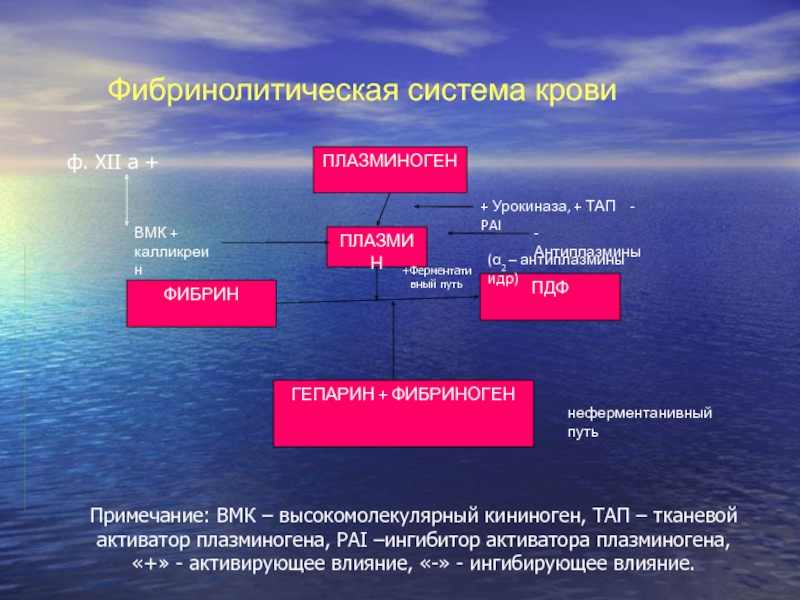
Слайд 33ПЛАЗМИНОГЕН
ПЛАЗМИН
ФИБРИН
ПДФ
ГЕПАРИН + ФИБРИНОГЕН
ВМК +
калликреин
+ Урокиназа, + ТАП - PAI
-
Антиплазмины
(α2 – антиплазмины идр)
неферментанивный путь
Фибринолитическая система крови
Примечание: ВМК –
высокомолекулярный кининоген, ТАП – тканевой активатор плазминогена, РАI –ингибитор активатора плазминогена, «+» - активирующее влияние, «-» - ингибирующее влияние.
+Ферментативный путь
ф. XII a +
Слайд 35Показатели нарушения I фазы свёртывания крови
Определяется пробами, регистрирующими время образования
и активность протромбиназы:
1. Определение потребления протромбина. Норма 75-100%. ? потребления
протромбина – нарушение в системе контактной активации прокоагулянтов первой фазы, во внешней и внутренней системах коагуляции.
2. Частичное (стандартное) тромбопластиновое время (ЧТВ, кефалиновое время). Норма 60-100 с. ? ЧТВ – недостаточная функция XII, XI, IX и VIII плазменных факторов.
3. Активированное частичное тромбопластиновое время (АЧТВ, каолиновое время). Норма – 30-50 с. АЧТВ отражает дефекты VIII и IX факторов плазмы.
Слайд 36Показатели нарушения II фазы свёртывания крови
Определяется пробами, регистрирующими время образования
и активность тромбина:
1. Определение протромбинового времени Квика (время тканевого тромбопластина).
Норма 11-14 с. Определяет активность II, V, VIII и X факторов.
2. Определение протромбинового индекса (в %). Норма 90-100%. Свидетельствует о степени ? протромбинового времени больного по сравнению с протромбиновым временем крови здорового человека.
Определяется пробами, регистрирующими время образования и активность тромбина:
1. Определение протромбинового времени Квика (время тканевого тромбопластина). Норма 11-14 с. Определяет активность II, V, VIII и X факторов.
2. Определение протромбинового индекса (в %). Норма 90-100%. Свидетельствует о степени ? протромбинового времени больного по сравнению с протромбиновым временем крови здорового человека.
Слайд 37Показатели нарушения III фазы свёртывания крови
Страдает при ? в крови
фибриногена или изменении его качества.
1. Количество фибриногена в крови определяется
весовым методом по Рутберг. Норма – 2-4 г/л.
2. Тромбиновое время (ТВ). Норма – 12-20 с. ? ТВ – гипофибриногенемии или дисфибриногенемии (фибринопатии).
Слайд 38Типы кровоточивости при геморрагических диатезах
1. Петехиально-пятнистый (микроциркуляторный) тип – кровоточивость
в виде мелких точек, петехий, экхимозов в коже и слизистых
оболочках. При тромбоцитопениях, ? уровня фибриногена в крови.
2. Гематомный (макроциркуляторный) тип – кровоизлияния в мягкие ткани, суставы; длительные кровотечения из крупных сосудов. При нарушениях коагуляционного гемостаза – гемофилии (А, В, С), парагемофилии, гипофибриногенемии.
Слайд 393. Смешанный (петехиально-гематомный) тип – кровоизлияния в забрюшинное пространство, кишечник,
мочевыводящие пути, суставы. При болезни Виллебранда, ДВС-синдроме.
4. Васкулитно-пурпурный тип –
кровоточивость в виде сыпи или эритемы при воспалительных процессах. При васкулитах, болезни Шенлейн-Геноха.
5. Ангиоматозный тип – кровоточивость строго локализована, связана с нарушением сосудистой стенки. При ангиомах, телеангиоэктазиях.
Слайд 40Патофизиология системы гемостаза.
Тромботические состояния .
Геморрагические синдромы.
Тромбогеморрагический синдром.
Слайд 41Тромбоз-это прижизненный процесс образования в просвете кровеносных сосудов плотных масс,
состоящих из форменных элементов крови и фибрина, фиксированных к эндотелию
и, в той или иной мере, препятствующих движению крови по сосудам.
Слайд 43Факторы риска тромбообразования
Хронические стрессы
Ожирение
Гиподинамика
Курение
Инфекции
Неконтролируемый прием лекарств
Слайд 44Тромботическая болезнь
Тромбофилия – это патологическое состояние организма , которое характеризуется
повышенной склонностью к тромбообразованию, обусловленному нарушением регуляции системы гемостаза или
изменением функционирования и свойств отдельных ее звеньев.
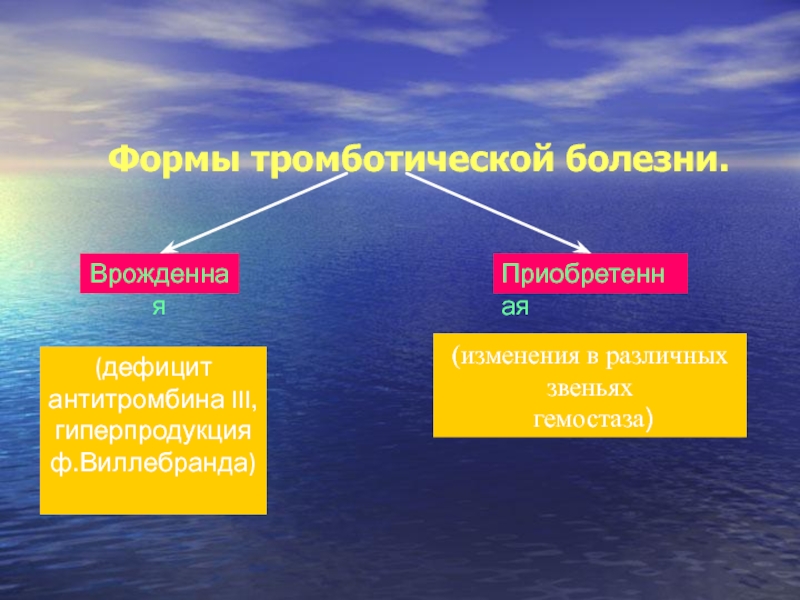
Слайд 46Формы тромботической болезни.
Врожденная
(дефицит антитромбина III,гиперпродукция ф.Виллебранда)
Приобретенная
(изменения в различных звеньях
гемостаза)
Слайд 47Послеоперационный венозный тромбоз
нефротический синдром
Сердечно-сосудистые заболевания
При злокачественных заболеваниях
Заболеваниях крови
Антифосфолипидном синдроме
Причины тромбофилий
Слайд 48Патогенетические факторы тромбообразования
Повреждение сосудистой стенки
Нарушение гемодинамики
Активация адгезивно-агрегационной функции тромбоцитов
Активация коагуляционного
гемостаза
Ослабление противосвертывающей системы крови
Нарушение реологических свойств крови
Слайд 49Принципы патогенетической терапии тромбозов.
1.тромболизис.
2.антикоагулянты.
3.антиагреганты.
4.повышение тромборезистентности сосудистой стенки.
5.нормализация реологических свойств крови.
Слайд 50 Задача Больная Н., 40 л. кровоточивость микроциркуляторного (петехиального,
синячкового) типа, меноррагии, частые носовые кровотечения. Из анамнеза: несколько лет
назад перенесла операцию по поводу протезирования митрального клапана в связи с ревматическим поражением. Анализ крови: эритроциты – 2,5х1012/л; тромбоциты – 45х109/л; лейкоциты – 6х109/л. Общее время свёртывания крови – 10 мин (норма 5-11 мин).
Вопросы:
1. К Какому виду коагулопатий относится данная патология?
2. Укажите причину повышенной кровоточивости.
3. Перечислите причины тромбоцитопений.
4. Проявления тромбоцитопений.
5. Терапия тромбоцитопений.
Слайд 51Геморрагические синдромы.
1.Нарушение механизмов первичного гемостаза.
1.1.Изменение количества тромбоцитов (тромбоцитопении,тромбоцитопатии.)
1.2.Нарушение адгезии тромбоцитов
б.Виллебранда,Бернара-Сулье)
1.3.Нарушение агрегации (тромбастения Гланцмана)
1.4.Аномалия сосудистой стенки:врожденные (телеангиэктазии) и приобретенные (б.Шенлейна-Геноха)
Слайд 522.Нарушение механизмов вторичного (коагуляционного) гемостаза.
2.1.Дефицит прокоагулянтов врожденный.(нарушение синтеза антигемофильных глобулинов).
2.2.Дефицит
прокоагулянтов приобретенный (при патологии печени)
Слайд 53Тромбоцитопении.
1.Тромбоцитопения распределения (секвестрация тромбоцитов в увеличенной селезенке возрастает до 90%,вместо
30% в норме).
2.Тромбоцитопения потребления (ДВС-синдром).
3.Продуктивная тромбоцитопения (при апластической анемии,остром лейкозе,дефиците
В12.
4.Тромбоцитопения разведения.
Слайд 54Ситуационная задача
Больная З., 13 лет, поступила в отделение гематологии с
жалобами на носовое кровотечение, продолжающееся в течение 2 часов. Из
анамнеза известно, что с 2-летнего возраста редка, не чаще 2-3 раз в год, отмечаются интенсивные носовые кровотечения. После начала менструаций, в возрасте 12,5 л., стали отмечаться меноррагии. Девочка родилась от первой, нормально протекавшей беременности. Родители считают себя здоровыми, однако при подробном расспросе удалось выяснить, что отец в детстве страдал носовыми кровотечениями. При поступлении состояние ребенка средней тяжести. В обоих носовых ходах пропитанные кровью тампоны. Кожные покровы бледные, многочисленные экстравазаты различной давности на нижних и верхних конечностях, туловище, встречаются петехии. Периферические лимфатические узлы мелкие, подвижные. Слизистые полости рта чистые, по задней стенке глотки стекает кровь. Печень, селезенка не пальпируются. Общий анализ крови: Hb – 100 г/л, Эр –3,1х1012/л, Тромб –450х109/л, Лейк –4,5х109/л, п/я – 3%, с – 69%, э – 2%, л – 13%, м – 13%, СОЭ – 12 мм/час. Время кровотечения по Дьюку – 6 минут 30 секунд. Время свёртывания по Бюркеру – начало 2 мин, конец 3 мин.Время кровотечения по Ли-Уайту – 9 мин. Реакция кровяного сгустка: после 24 часов резко ослаблена, индекс ретракции 0,2. Агрегация тромбоцитов: под влиянием АДФ, адреналина, коллагена – ослаблена.
Вопросы:
1. О каком патологическом процессе вы подумали?
2. Причина данного синдрома?
3. Виды тромбоцитопатий.
4. Какие аномалии в тромбоцитах у данной больной?
5. Перечислите функции тромбоцитов и их участие в гомеостазе.

Слайд 55Тромбоцитопатии
первичные (болезнь Виллебранда, тромбастения Гланцмана,болезнь Бернара-Сулье)
вторичные (приём лекарств: нестероидных противовоспалительных
препаратов, антибиотиков, антигистаминных препаратов)
Слайд 56Тромбоцитопатии.
Дизагрегационные,(обусловленные отсутствием или блокадой мембранных рецепторов тромбоцитов);
Болезни отсутствия плотных и
альфа-гранул;
Нарушения высвобождения гранул;
Нарушения образования циклических простагландинов и тромбоксанов А2;
Дефицит,аномалии и
нарушения мультимерности фактора Виллебранда;
Нарушения обмена нуклеотидов и транспорта кальция.
Слайд 57Патогенез тромбоцитопатий.
1. Нарушение синтеза и накопление в гранулах тромбоцитов БАВ;
2.
Расстройства процессов дегрануляции и высвобождение тромбоцитарных факторов в кровь;
3. Нарушение
структуры и свойств мембран тромбоцитов.
Слайд 58Тромбастения Гланцмана
рецессивно-аутосомный тип наследования
отсутствие в оболочках тромбоцитов
комплекса гликопротеидов IIв/IIIа – рецепторов фибриногена
агрегация тромбоцитов ⭣,адгезия в норме
кровоточивость микроциркуляторного типа.
Слайд 60Болезнь фон Виллебранда
Частота распространения от 1:800 до 1: 50.
Ген фактора
фон Виллебранда (vFW) расположен в хромосоме 12, экспрессируется в эндотелиоцитах
и мегакариоцитах.
Наследуется аутосомно-доминантно (при типах I, IIА, IIВ), изредка – аутосомно-рецессивно (типы IIC и III), с варьирующей пенетрантностью.
В гене vFW возможны делеции, точковые мутации, вставки, нонсенс-мутации, альтернативные экзон-интронные сочетания.
Синтез и выброс vFW индуцируется вазопрессином, эстрогенами, стрессом.
Слайд 61Болезнь фон Виллебранда
Патогенез связан с нарушением главных функций vWF:
участия в
адгезии тромбоцитов путём связывания гликопротеинов Ib, IIb/IIIa;
участия в стабилизации и
транспорте молекулы VIII фактора свёртывания крови, без чего антигемофильный глобулин становится короткоживущим.
Проявления:
спонтанные кровотечения из слизистых, меноррагии, гематурия, послеродовые кровотечения;
увеличение длительности кровотечения по Дьюку, Айви; удлинение АЧТВ, по данным агрегометрии – снижение агрегации тромбоцитов на ристомицин.
Слайд 62Болезнь фон Виллебранда
Методы коррекции:
долгоживущий аналог вазопрессина десмопрессин – способствует освобождению
vWF эндотелием (не эффективен при III, опасен при II типе
болезни);
эстрогены при I типе у женщин;
заместительная терапия рекомбинантным и криопреципитатным донорским vWF.
Слайд 63Образование сгустка крови при участии фактора Виллебранда
Слайд 64
Задача Больной П., 10 лет, поступил в отделение
с носовым кровотечением. Из анамнеза известно, что за последние 2
недели до настоящего заболевания перенес ОРВИ, после чего на различных участках тела, без определенной локализации появились экхимозы различной величины и мелкоточечная геморрагическая сыпь. Участковым врачом поставлен диагноз: геморрагический васкулит.
При поступлении состояние ребенка тяжелое. При осмотре обращает на себя внимание обильный геморрагический синдром в виде экхимозов различной величины и давности, на лице, шее и руках петехиальные элементы. В носовых ходах тампоны, пропитанные кровью. Периферические лимфатические узлы мелкие, подвижные. Сердечно-легочная деятельность удовлетворительная. Живот мягкий, безболезненный. Печень, селезенка не пальпируются.
Общий анализ крови: Hb – 101 г/л, Эр – 3,2×1012 /л, Тромб – 12×10 9/л, Лейк. – 6,4×109/л, п/я – 2%, с – 59%, э – 3%, л – 27%, м – 8%, СОЭ – 5 мм/час.
Вопросы:
1. Укажите основную причину геморрагического васкулита у ребенка.
2. Каков патогенез данного заболевания?
3. Какие ещё причины могут привести к геморрагическому васкулиту?
4. Какие показатели отражают нарушение сосудисто-тромбоцитарного гемостаза?
5. Что такое тромботический синдром?

Слайд 65Геморрагический васкулит
(болезнь Шенлейна-Геноха) – инфекционно-аллергическое заболевание с преимущественным поражением
микроциркуляторного русла кожи, суставов, ЖКТ и почек.
Патогенез
Микробный фактор ⭢ сенсибилизация
организма ⭢ аллергическая реакция III типа ⭢ образование иммунных комплексов васкулит ⭢ микроциркуляторные нарушения с образованием геморрагий.
Слайд 67Типичные клинические проявления
кожный
геморрагический (тип кровоточивости – васкулитно-пурпурный)
суставной
абдоминальный
почечный
Слайд 68
Задача. Больной С., 32 г. Умеренная спонтанная кровоточивость
(частые носовые кровотечения, лёгкое появление синяков). Анализ крови: эритроциты –
3х1012/л; тромбоциты – 250х109/л; лейкоциты – 6х109/л. Общее время свёртывания крови – 12 мин (норма 5-11 мин). Протромбиновое время – 65 с (норма 11-14 с). С помощью корригирующих проб выявлено отсутствие IX фактора свёртывания крови.
Вопросы:
1. О нарушениях какой фазы свёртывания крови свидетельствуют приведённые лабораторные показатели?
2. Вид коагулопатий.
3. Доминирующий тип кровоточивости при данной патологии.
4. Какие ещё типы кровоточивости встречаются?
5. Какие показатели отображают нарушения первой фазы свёртывания крови?
Слайд 69 Задача.
Больной О., 5 лет, обратился в приемное
отделение в связи с травмой коленного сустава. Жалобы на боли
и ограничение движений в правом коленном суставе, которые появились через 2 часа после падения с велосипеда.
Из анамнеза известно, что с возраста 1 года у мальчика после ушибов появляются обширные подкожные гематомы, несколько раз в год отмечаются кровотечения из носа. В возрасте 3 и 4 лет после ушибов возникала опухоль вокруг голеностопного и локтевого суставов, болезненность, ограничение движения в них. Все вышеперечисленные травмы требовали госпитализации и проведения специфической терапии.
При поступлении состояние ребенка тяжелое. Жалуется на боль в коленном суставе, на ногу наступить не может. Кожные покровы бледные, на нижних конечностях, на лбу крупные экстравазаты. Правый коленной сустав увеличен в объеме, горячий на ощупь, болезненный, движения в нем ограничены. В области левого локтевого сустава имеется ограничение подвижности, небольшое увеличение его объема как следствие травмы, перенесенной в 4–летнем возрасте. Общий анализ крови: Hb – 100 г/л, Эр – 3,0×1012/л, Ретик – 3%, Тромб – 300×109/л, Лейк – 8,3×109/л, п/я – 3%, с – 63%, э – 3%,л – 22%, м – 9%, СОЭ – 12 мм/час.
Длительность кровотечения по Дьюку – 2 мин 30 сек.
Время свертывания крови по Ли-Уайту более 15 мин.
Вопросы:
1.О каком заболевании у данного больного можно думать?
2.Какая фаза коагуляционного гемостаза страдает при данной патологии?
3.На что следует обратить внимание при сборе анамнеза жизни у родителей ребенка?
4.Объясните патогенез клинических проявлений заболевания.
5.Какой из видов терапии можно считать патогенетическим?

Слайд 70Гемофилия – наследственное заболевание, характеризующееся периодически повторяющимися, трудно останавливаемыми кровотечениями,
обусловленными недостатком факторов свёртывания крови.
Гемофилия А – фактора VIII
Гемофилия
В – фактора IX
Гемофилия С – фактора XI
Слайд 71Гемофилия А
Дефицит фактора VIII
Нарушение образования кровяного тромбопластина
Образование тромбина снижено
Геморрагический синдром
Слайд 72Многочисленные гематомы у больного гемофилией
Слайд 73Задача
Больная Н., 15 лет, была доставлена в БСМП бригадой скорой
помощи с профузным маточным кровотечением после криминального аборта. Сознание спутано,
АД резко снижено, пульс частый, нитевидный. Анализ крови: эритроциты - 1,5x1012/л; тромбоциты - 60x109/л; лейкоциты - 8x109/л. Общее время свёртывания крови -25 минут (норма 5-11 минут). Протромбиновое время - 30 секунд (норма 11-14 секунд). Тромбиновое время - 28 секунд (норма 12-20 секунд). Фибриноген - 1,5 г/л (норма 2-3,5 г/л). Ретракция кровяного сгустка резко снижена, продукты деградации фибрина увеличены.
Вопросы:
Какой патологический процесс в данном случае?
Этиология ДВС - синдрома?
Патогенез ДВС - синдрома?
Проявления I и II стадии ДВС - синдрома?
Какая фаза свёртывания крови нарушена у больного, и какие показатели свидетельствуют о её нарушении?
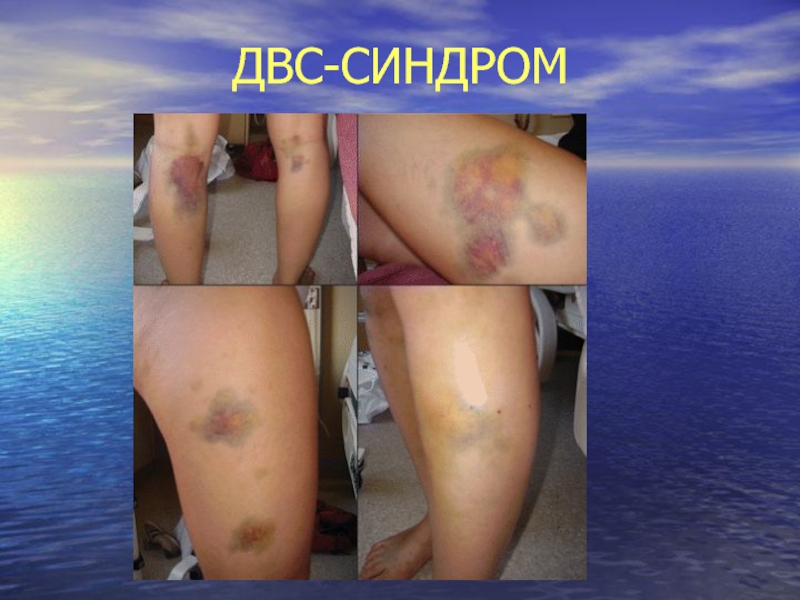
Слайд 74ДВС-синдром (тромбогеморрагический синдром) – патологический процесс, связанный с поступлением в
кровь активаторов её свёртывания и агрегации тромбоцитов, образованием тромбина, активацией
и последующим истощением плазменных ферментных систем (свёртывающей, калликреин-кининовой, фибринолитической и др.), образованием в крови множественных микросгустков и агрегатов клеток, блокирующих микроциркуляцию в органах.
Слайд 75 Этиология ДВС-синдрома
1. Ответ острой фазы при тяжёлых септических состояниях,
массивном цитолизе, тяжёлых аллергических реакциях (в первую очередь III типа).
2.
Все виды шока.
3. Травматичные хирургические вмешательства.
4. Все терминальные состояния (ДВС в 100% случаев).
5. Акушерская патология (эмболия околоплодными водами).
6. Тромботическая тромбоцитопеническая пурпура.
7. Приём препаратов, вызывающих агрегацию тромбоцитов, повышающих свёртываемость крови и снижающие её противосвёртывающий и фибринолитический потенциал.
Слайд 76Патогенез ДВС-синдрома.
Обязательный компонент патогенеза ДВС-синдрома – агрегация тромбоцитов и вовлечение
их в процесс тромбообразования.
Активация свёртывающей системы крови и тромбоцитарного гемостаза
эндогенными факторами (тканевым тромбопластином, продуктами распада тканей и клеток крови, лейкоцитарными протеазами, повреждённым эндотелием);
Активирующее воздействие на те же звенья экзогенных факторов (бактерий, вирусов, околоплодных вод, змеиного яда и т. д.);
Неполноценность или системное повреждение сосудистого эндотелия, снижение его антитромботического потенциала;
Рассеянное внутрисосудистое свёртывание крови, агрегация тромбоцитов и эритроцитов с образованием множества микросгустков и блокадой ими кровообращения в органах;
Слайд 77Глубокие дистрофические и деструктивные нарушения в органах-мишенях;
Глубокие циркуляторные нарушения: гипоксия
тканей, ацидоз, нарушения микроциркуляции;
Коагулопатия потребления (вплоть до полной несвёртываемости крови)
с истощением противосвёртывающих механизмов, компонентов фибринолитической и калликреин-кининовой системы, повышением антиплазминовой активности;
Вторичная тяжёлая эндогенная интоксикация продуктами протеолиза и деструкции тканей.
Слайд 78ДВС-синдром
тромборрагии
гипоксия
дистрофия и дисфункция органов
ацидоз
интоксикация метаболитами
вторичные диффузные кровотечения
Слайд 79Стадии ДВС-синдрома
1 стадия: гиперкоагуляция
активация свертывания крови
внутрисосудистая агрегация клеток
активация плазменных элементов
крови
блокада микроциркуляции в органах
Слайд 802 стадия: коагулопатия потребления
количество тромбоцитов снижено
блокада оставшихся тромбоцитов продуктами деградации
фибрина
Расход других факторов регуляции агрегантного состояния крови
гипокоагуляция
снижение содержания фибриногена
Слайд 813 стадия: гипокоагуляция, активация фибринолиза
лизис микротромбов
генерализация фибринолиза
дефибринация
геморрагический синдром
Слайд 824 стадия: восстановление (остаточные проявления)
дистрофические и некротические изменения в тканях
развитие
органной недостаточности
Слайд 83Принципы патогенетической терапии ДВС-синдрома.
Комплексное воздействие на разные звенья
патогенеза: гемокоагуляционные, гемодинамические, метаболические и органные проявления процесса.
Этиотропное лечение
Поддержание необходимого объёма и состава крови.
Коррекция нарушений гемостаза.
Восстановление антипротеазной активности плазмы
Использование по показаниям плазмацитафереза
Назначение антиагрегантов
Возмещение кровопотери.
Восстановление кислотно-основного и электролитного баланса.
Лечение органной патологии
Слайд 85ТЕСТЫ ИТОГОВОГО УРОВНЯ ЗНАНИЙ
1 вариант
Укажите тип кровотечения при гемофилии А:
а)
гематомный;
б) петехиально-пятнистый;
в) васкулитно-пурпурный;
г) ангиоматозный;
д) смешанный
2 вариант
Укажите тип кровотечения при
тромбоцитопениях и тромбоцитопатиях:
а) гематомный;
б) петехиально-пятнистый;
в) васкулитно-пурпурный;
г) ангиоматозный;
д) смешанный
Слайд 861 вариант
2. Выберите наиболее характерный признак гемофилии А:
а) удлинение времени
кровотечения;
б) удлинение времени свертывания крови;
в) положительная проба жгута, щипка
г) снижение
протромбинового времени
д) положительный этаноловый тест
2 вариант
2. Выберите характерный признак тромбоцитопении:
а) удлинение времени кровотечения;
б) удлинение времени свертывания крови;
в) отрицательная проба жгута, щипка
г) снижение протромбинового времени
д) положительный этаноловый тест
Слайд 871 вариант
3. Кровоточивость при гемофилии А обусловлена:
а) нарушением сосудисто-тромбоцитарного гемостаза;
б)
нарушением тромбоцитарного гемостаза;
в) нарушением коагуляционного гемостаза;
г) истощением факторов свертывания крови;
д)
избытком факторов свертывания крови
2 вариант
3. О состоянии сосудисто-тромбоцитарного гемостаза свидетельствует:
а) активированное парциальное (частичное) тромбопластиновое время;
б) время кровотечения по методу Дьюка;
в) протромбиновое время;
г) протромбиновый индекс;
д) тромбиновое время
Слайд 881 вариант
4. О состоянии внешнего механизма коагуляционного гемостаза свидетельствует:
а) активированное
парциальное (частичное) тромбопластиновое время;
б) время кровотечения по методу Дьюка;
в) протромбиновое
время;
г) гемолизат-агрегационный тест;
д) тромбиновое время
2 вариант
4. О состоянии внутреннего механизма коагуляционного гемостаза свидетельствует:
а) активированное парциальное (частичное) тромбопластиновое время;
б) время кровотечения по методу Дьюка;
в) протромбиновое время;
г) гемолизат-агрегационный тест;
д) тромбиновое время
Слайд 891 вариант
5. О состоянии конечного этапа коагуляционного гемостаза свидетельствует:
а) активированное
парциальное (частичное) тромбопластиновое время;
б) время кровотечения по методу Дьюка;
в) протромбиновое
время;
г) гемолизат-агрегационный тест;
д) тромбиновое время
2 вариант
5. Приобретенные геморрагические коагулопатии возникают вследствие:
а) дефицита фактора Хагемана;
б) наследственного дефицита фактора VIII;
в) дефицита плазменных компонентов калекреин-кининовой системы;
г) дефицита витамина К в организме;
д) дефицита ферментов протромбинового комплекса
Слайд 901 вариант
6. Коагулопатия потребления это:
а) двухфазное нарушение свертываемости крови, при
котором фаза гиперкоагуляции переходит в фазу гипокоагуляции;
б) чрезмерное повышение свертываемости
крови, что выражается усилением процесса тромбообразования;
в) значительное повышение свертываемости крови, что выражается ослаблением процесса коагуляции ее белков и формирования тромба;
г) увеличение количества тромбоцитов;
д) снижение количества тромбоцитов
2 вариант
6. Укажите наиболее вероятный механизм гиперкоагуляции при гемоконцентрации:
а) повышение уровня прокоагулянтов крови;
б) чрезмерная активация прокоагулянтов;
в) снижение концентрации или угнетение активности антикоагулянтов;
г) снижение концентрации или угнетение активности фибринолитических факторов;
д) другой механизм
Слайд 911 вариант
7. Укажите наиболее вероятный механизм гиперкоагуляции при сепсисе:
а) повышение
уровня прокоагулянтов крови;
б) чрезмерная активация прокоагулянтов;
в) снижение концентрации или угнетение
активности антикоагулянтов;
г) снижение концентрации или угнетение фибринолитических факторов;
д) другой механизм
2 вариант
7. Укажите наиболее вероятный механизм гипокоагуляции при тромбоцитопении:
а) снижение уровня прокоагулянтов крови;
б) недостаточная активация прокоагулянтов;
в) повышение концентрации или усиление активности антикоагулянтов;
г) повышение концентрации или усиление активности фибринолитических факторов;
д) другой механизм
Слайд 921 вариант
8. Ведущую роль в патогенезе тромбастении Гланцмана играет:
а) нарушение
физико-химических свойств и структуры мембран тромбоцитов;
б) нарушение синтеза и накопление
в тромбоцитах и их гранулах биологически активных веществ;
в) нарушение реакции «дегрануляции» и «освобождение» тромбоцитарных факторов в плазму крови;
г) увеличение количества тромбоцитов;
д) уменьшение количества тромбоцитов.
2 вариант
8. У ребенка 6 месяцев легкое появление кровоподтеков, кровоточивость десен. У брата матери – нарушение свертываемости крови. Частичное тромбопластиновое время увеличено (30-40с.), протромбиновое время – в норме (12-15с.). Дефицит какого фактора вероятнее всего будет обнаружен у ребенка:
а) III;
б) VII;
в) VIII;
г) Х;
д) ХIII
Слайд 931 вариант
9. Коагулопатия потребления это:
а) двухфазное нарушение свёртываемости крови, при
котором фаза гиперкоагуляции переходит в фазу гипокоагуляции;
б) чрезмерное ? свёртываемости
крови, что выражается усилением процесса тромбообразования;
в) значительное ? свёртываемости крови, что выражается ослаблением процесса коагуляции её белков и формирования тромба;
г) ? количества тромбоцитов;
д) ? количества тромбоцитов.
2 вариант
9. Основополагающую роль в происхождении тромбастении Гланцмана играет отсутствие:
а) комплекса гликопротеинов IIв и IIIа в оболочках кровяных пластинок;
б) фактора IV;
в) фактора IX;
г) фактора X;
д) фактора XI.
Слайд 941 вариант
10. Ведущую роль в патогенезе синдрома Вискотта-Олдрича играет:
а)
нарушение синтеза и накопление в тромбоцитах и их гранулах БАВ,
нарушение реакции «дегрануляции» и «освобождение» тромбоцитарных факторов в плазму крови;
б) нарушение физико-химических свойств и структуры мембран тромбоцитов;
в) ? количества тромбоцитов;
г) ? количества тромбоцитов;
д) другие причины.
2 вариант
10. Протамина сульфат является антагонистом антикоагуляционного действия гепарина. Какой механизм в этом задействован?
а) ускорение перехода фибриногена в фибрин;
б) блокировка метаболической деградации тромбина;
в) соединение с гепарином и формирование стабильного комплекса;
г) содействие метаболизму гепарина;
д) содействие синтезу витамина К.
Слайд 951 вариант
1. а
2. б
3. в
4. в
5. д
6. а
7. б
8. а
9.
а
10. а
2 вариант
1. б
2. а
3. б
4. а
5. г
6. а
7.
а
8. в
9. а
10. в