Слайд 1ЛС ГОРМОНОВ
ГИПОФИЗА, ЩИТОВИДНОЙ И ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗ
Слайд 2Гормоны
Гормоны – биологически активные вещества, регулирующие процессы обмена веществ в
организме, функциональное состояние органов и систем.
Гормоны выделяются непосредственно в
кровь эндокринными железами или железами внутренней секреции, это:
гипофиз,
щитовидная и паращитовидная железы,
надпочечники,
поджелудочная железа,
половые железы. Временной эндокринной железой является плацента.
Лекарственные препараты, содержащие гормоны или их синтетические заменители, называют гормональные препараты.
Слайд 3Гормоны
Нарушение функции эндокринной железы ведёт к увеличению или уменьшению продукции
гормонов и влечёт за собой развитие определённых заболеваний.
Например: снижение
выработки инсулина поджелудочной железой вызывает развитие синдрома «сахарный диабет», гиперфункция щитовидной железы приводит к «базедовой болезни» и т. д.
При недостатке гормонов проводят заместительную терапию, назначая гормональные препараты,
при гиперфункции желёз назначают антигормональные средства.
В некоторых случаях назначают гормоны, рассчитывая на их особые уникальные свойства, как например, глюкокортикоиды при воспалительных и аллергических заболеваниях.
Слайд 4ПРЕПАРАТЫ ГОРМОНОВ ГИПОФИЗА
Гипофиз – эндокринная железа размером с горошину, расположенная
в углублении турецкого седла. Имеет три доли.
Слайд 5
Гормоны
передней доли
1) Адренокортикотропный АКТГ– регулирует работу коры надпочечников.
Медицинский препарат называется Тетракозактид (=Синактен-депо), р-р д/ин
Применение и
побочные явления как у кортикостероидов (лекция «Гормоны коры надпочечников»), см. далее.
2) Соматотропный гормон – отвечает за рост.
Соматотропин (= Сайзен, Динотропин, Растан) – рекомбинантный препарат, идентичный гормону роста, назначается п/к или в/м при карликовости, дефиците массы тела, остеопорозе; эффект наступает через 6-9 мес, курс лечения от 3 мес до 2 лет.
Побочные эффекты: аллергия (отёк, зуд и боль в месте введения), гипергликемия, внутричерепная гипертензия с приступами головной боли и рвоты, нарушение функции щитовидной железы.
3) Гонадотропин хорионический (=Прегнил) – применяется при пониженной функции половых желёз у мужчин и женщин, например, при половом инфантилизме, нарушении менструального цикла, бесплодии.
Р-р для в/м.
Побочные явления: аллергия, отёки, головная боль, гипертрофия яичников и яичек.
Слайд 6Гормоны
средней и задней доли
Б. Препараты гормонов средней доли.
Интермедин – получают из гипофиза убойного скота и применяют при
заболеваниях сетчатки в виде глазных капель.
В. Препараты гормонов задней доли гипофиза.
Окситоцин – синтетический аналог естественного окситоцина, стимулятора родов.
Применяется при слабой родовой деятельности, маточных кровотечениях (лекция «Маточные средства»).
Медицинский препарат с высоким содержанием вазопрессина (регулятор реабсорбции воды в почечных канальцах) и минимальным окситоцина – Адиурекрин в виде порошка для интраназального применения издавна использовался при несахарном мочеизнурении, ночном недержании мочи.
Новый препарат десмопрессин (=Адиуретин СД) выпускается в виде назальных капель, показания к применению те же, он же – таблетки (=Минирин, Ноурем),
Слайд 7ПРЕПАРАТЫ ГОРМОНОВ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
Слайд 8
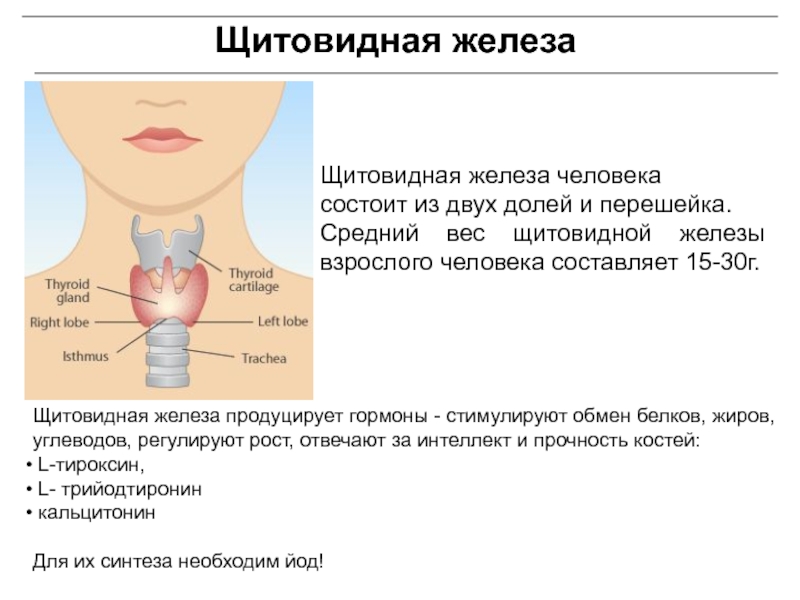
Щитовидная железа
Щитовидная железа человека
состоит из двух долей и перешейка.
Средний вес щитовидной железы взрослого человека составляет 15-30г.
Щитовидная железа продуцирует
гормоны - стимулируют обмен белков, жиров, углеводов, регулируют рост, отвечают за интеллект и прочность костей:
L-тироксин,
L- трийодтиронин
кальцитонин
Для их синтеза необходим йод!
Слайд 9 Гипофункция щитовидной железы
1) врождённая недостаточность щитовидной железы называется
кретинизм - проявляется как идиотия.
2) приобретённая недостаточность – гипотериоз,
проявляется снижением обменных процессов, апатией, снижением умственной и физической работоспособности, отёками и ожирением.
Впервые гипотиреоз как заболевание был описан в 1873г, а термин «микседема» (слизистый отёк кожи) - тяжёлая форма гипотиреоза стал употребляться с 1878 г.
Препараты:
Левотироксин натрий (= L-тироксин, Эутирокс), табл
Диотиронин (= Трийодтиронин ), табл.
Комбинированные препараты:
=Тиреокомб (гормоны левотироксин +лиотиронин + К йодид)
= Тиреотом (левотироксин натрия + лиотиронин),
= Йодтирокс (L-тироксин+K иодид).
Препараты синтетические, выпускаются в таблетках.
Слайд 10
Йоддефицитные состояния
При эндемическом* зобе (связан с недостатком йода в
воде и почве) достаточно использовать иодированную соль.
*свойственный определенной географической
местности.
Дефицит йода является широко распространенным природным феноменом, который наиболее характерен для высокогорья и равнинных территорий, удаленных от морей и океанов. На таких территориях отмечается пониженное содержание йода во всех объектах биосферы, что, как правило, приводит к массовым нарушениям метаболизма у человека и животных. Большинство жителей России, проживающие в 30 регионах, страдают дефицитом йода, к их числу относятся и самые крупные города России – Москва и Санкт- Петербург.
Увеличением массы ткани щитовидная железа пытается увеличить синтез гормонов в условиях недостаточного поступления йода в организм
Препараты:
Калия йодид (= Йодид, Йодомарин), табл
Слайд 11
Гиперфункция щитовидной железы
Избыточная продукция гормонов щитовидной железы приводит к заболеванию
тиреотоксикоз (= диффузный токсический зоб = Базедова болезнь), симптомами которой
являются: повышенная нервная возбудимость, преобладает распад белка над его синтезом (дефицит белка), уменьшается мышечная масса, постоянный субфебрилитет и пучеглазие (= экзофтальм), слабость.
Для лечения назначают антитериоидные препараты:
угнетающие продукцию тиреотропного гормона гипофиза
– Дийодтирозин
2) препараты, угнетающие синтез гормонов в щитовидной железе
– Тиамазол (= Мерказолил), табл
(Н.К. Крупская – жена В.И. Ленина)
Слайд 12ПРЕПАРАТЫ ГОРМОНОВ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
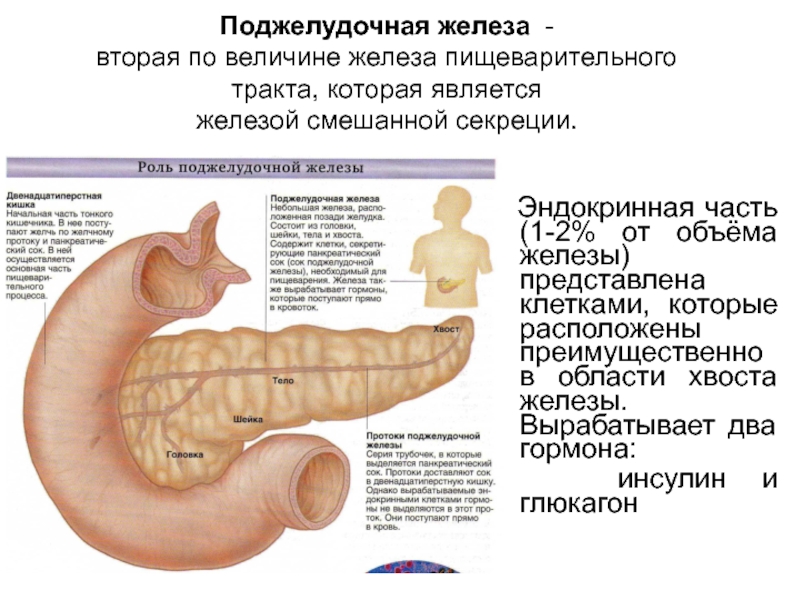
Слайд 13Поджелудочная железа -
вторая по величине железа пищеварительного тракта, которая
является
железой смешанной секреции.
Эндокринная часть (1-2% от объёма
железы) представлена клетками, которые расположены преимущественно в области хвоста железы. Вырабатывает два гормона:
инсулин и глюкагон
Слайд 14Гормоны поджелудочной железы
Глюкагон
способствует расщеплению гликогена и повышает уровень сахара
в крови, стимулирует распад жира в жировой ткани ( =
липолиз)
Инсулин
влияет на углеводный обмен – участвует в синтезе белков и жиров, способствует усвоению сахара (глюкозы) клетками тканей организма, облегчая транспорт глюкозы через клеточные мембраны, стимулирует образование гликогена и отложение его в печени и других органах. В связи с этим инсулин снижает уровень сахара в крови, это сахаропонижающий гормон.
При недостаточной продукции инсулина
уровень сахара в крови повышается (гипергликемия)
↓
появляется сахар в моче (глюкозурия)
↓
количество мочи увеличивается (полиурия)
↓
появляется жажда (полидипсия)
Этот синдром называется «сахарный диабет».
Кроме углеводного, нарушается жировой и белковый обмен. При отсутствии лечения в крови, помимо сахара, накапливаются недоокисленные продукты жирового и белкового обмена (ацетон и кетоновые тела – ацетоуксусная и оксимасляная кислоты), нарастает ацидоз и наступает т.н. диабетическая или гипергликемическая кома, которая заканчивается летально.
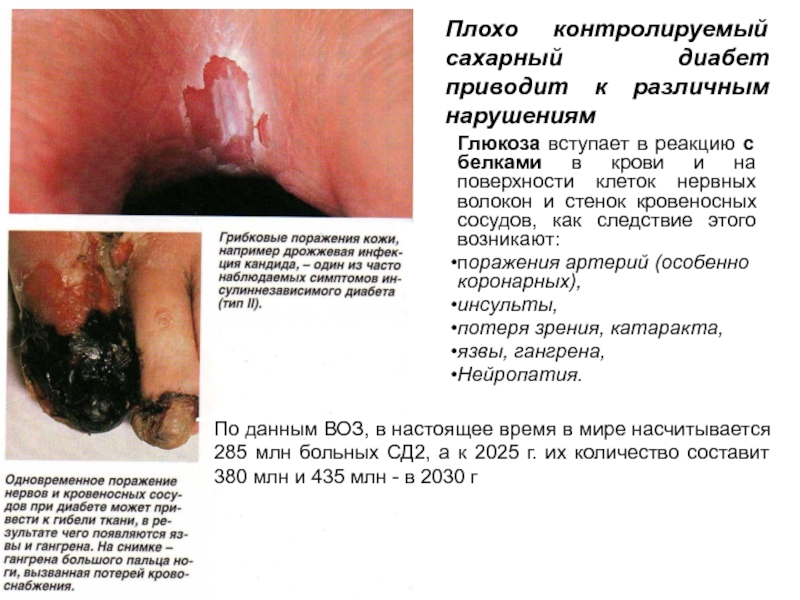
Слайд 15Плохо контролируемый сахарный диабет приводит к различным нарушениям
Глюкоза вступает в
реакцию с белками в крови и на поверхности клеток нервных
волокон и стенок кровеносных сосудов, как следствие этого возникают:
поражения артерий (особенно коронарных),
инсульты,
потеря зрения, катаракта,
язвы, гангрена,
Нейропатия.
По данным ВОЗ, в настоящее время в мире насчитывается 285 млн больных СД2, а к 2025 г. их количество составит 380 млн и 435 млн - в 2030 г
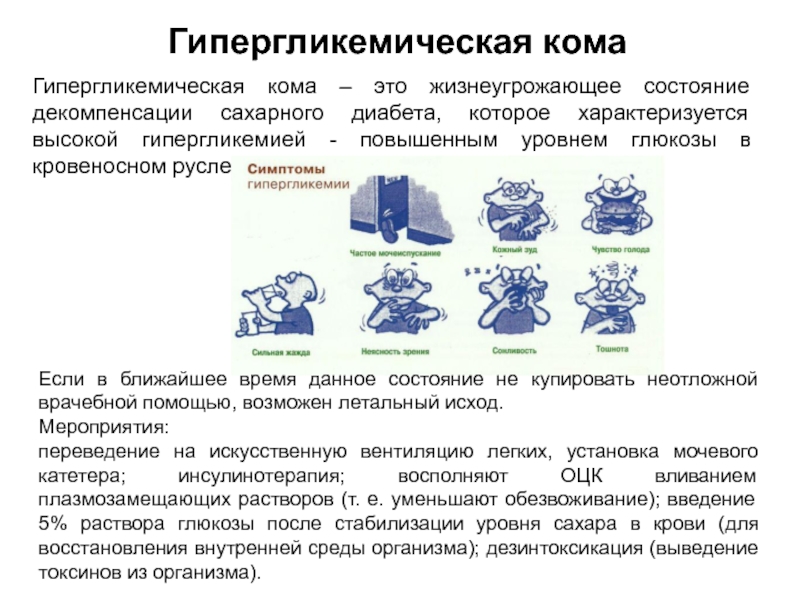
Слайд 16Гипергликемическая кома
Гипергликемическая кома – это жизнеугрожающее состояние декомпенсации сахарного диабета,
которое характеризуется высокой гипергликемией - повышенным уровнем глюкозы в кровеносном
русле).
Если в ближайшее время данное состояние не купировать неотложной врачебной помощью, возможен летальный исход.
Мероприятия:
переведение на искусственную вентиляцию легких, установка мочевого катетера; инсулинотерапия; восполняют ОЦК вливанием плазмозамещающих растворов (т. е. уменьшают обезвоживание); введение 5% раствора глюкозы после стабилизации уровня сахара в крови (для восстановления внутренней среды организма); дезинтоксикация (выведение токсинов из организма).
Слайд 17Инсулин - история
Наиболее эффективное противодиабетическое средство – ИНСУЛИН.
Впервые идея
получения от животных и использования инсулина для лечения диабета была
предложена русским учёным Н.В.Соболевым в 1901 г, но в чистом виде инсулин удалось получить лишь в 1921 г канадским учёным Бантингу и Бесту (Нобелевская премия).
Уже в 1922 г инсулин был применён на практике у 14-летней канадской девочки.
Долгие годы для медицинских целей использовался инсулин, полученный из поджелудочных желёз свиней и коров, его маркировали буквами С и Г (говяжий).
Свиной инсулин отличается от человеческого всего на 1 аминокислоту и поэтому реже даёт побочные эффекты, чем говяжий (разница в 3-х аминокислотах).
Человеческий инсулин или рекомбинантный (получен методом генной инженерии) применяется с 1980 года и на сегодняшний день – это лучшее, что могут предложить медики больным сахарным диабетом. Он маркируется буквами Ч (отеч) и НМ (имп).
Но даже и к человеческому инсулину могут вырабатываться антитела.
Слайд 18Инсулин
Инсулин взаимодействует с рецепторами на оболочке клетки и делает оболочку
проницаемой для сахара, но кроме инсулина и в самой клетке
есть факторы регулирующие усвоение сахара.
Применение инсулина при сахарном диабете приводит к снижению уровня сахара в крови и накоплению гликогена в тканях. Уменьшение количества глюкозы в крови устраняет глюкозурию, а значит и полиурию и полидипсию. Нормализуются жировой и белковый обмен. Инсулин эффективен при сахарном диабете любой тяжести.
При приёме внутрь инсулин разрушается, поэтому вводится парентерально – п/к, реже в/в или в/м. В/в введение показано при прекоматозном состоянии и коме.
Инсулин лучше всего всасывается в области передней стенки живота, хуже с передней поверхности бедра, в области плеча и совсем плохо в области ягодиц и подлопаточной области.
Препарат перед введением согревают до комнатной температуры, холодный инсулин плохо всасывается.
Слайд 19Инсулин
Дозируется инсулин в ЕД действия (= биологическая стандартизация), выпускается во
флаконах по 5 или 10 мл с активностью в 1
мл 40 или 100 ЕД.
Для инъекций инсулина используются специальные инсулиновые шприцы.
Современные устройства введения:
– шприц-ручки с картриджем и указателем дозы
- инсулиновые помпы
Инсулиновая помпа – это компактное электронное устройство в герметичном корпусе, защищающем его от пыли и влаги. Лекарство поступает под кожу через катетер согласно запрограммированному чипу в нужной дозе и в нужное время, используются препараты короткого и ультракороткого действия.
Слайд 20
Классификация
По происхождению:
Свиной. Добывают из поджелудочной железы этих животных, очень схож
с человеческим.
Из крупного рогатого скота. На этот инсулин часто
бывают аллергические реакции, так как он имеет значительные отличия от человеческого гормона.
Человеческий. Синтезируют с помощью бактерий.
Генноинженерный. Благодаря новым технологиям, инсулин становится идентичным человеческому.
Слайд 21
Классификация
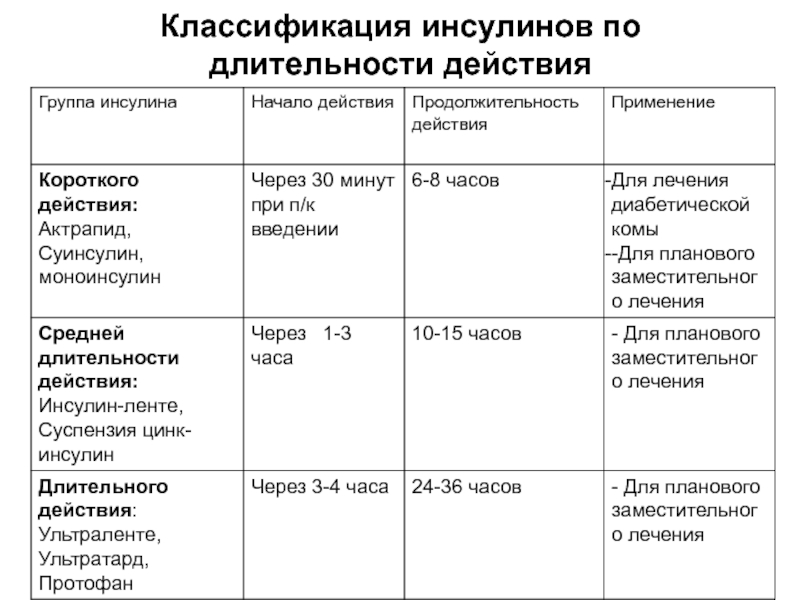
2) По длительности действия:
ультракороткого действия (=Хумалог, Новорапид и т. д.);
короткого
действия (=Актрапид, Хумулин Регуляр, Инсуман Рапид, Инсулин Изофан и другие);
средней
продолжительности действия (=Протафан, Инсуман Базал и т. д.);
длительного действия (=Лантус, Левемир, Тресиба и другие).
Инсулины короткого и ультракороткого действия применяются перед каждым приемом пищи, чтобы избежать скачка глюкозы и нормализовать ее уровень.
Инсулин среднего и длительного действия используют в качестве базисной терапии, они назначаются 1–2 раза в сутки и поддерживают сахар в нормальных границах на протяжении длительного времени.
Достоинством этих препаратов является то, что они не имеют выраженного пика активности, а создают равномерную постоянную концентрацию в крови.
Препараты инсулина пролонгированного действия - при развитии гипогликемии под влиянием этих препаратов вывести из неё пациента труднее, чем при гипогликемии, вызванной препаратами короткого действия.
Они непригодны и для выведения пациента из гипергликемической комы, так как действие развивается медленно.
Слайд 22Классификация инсулинов по длительности действия
Слайд 23Гипоглекимия
При передозировке инсулина содержание глюкозы в крови падает ниже допустимого
уровня, развивается гипогликемия.
Появляется сильное чувство голода, раздражительность, агрессивность (иногда
неадекватная эйфория и дурашливость), потливость, при отсутствии помощи - потеря сознания, судороги, нарушение сердечной деятельности и смерть.
При первых признаках гипогликемии больному следует съесть кусочек белого хлеба, печенье, сахар, выпить сладкий чай. В случае гипогликемического шока в/в вводят 40% раствор глюкозы.
Слайд 24
Пероральные
гипогликемические средства - 1
Это средства, полученные синтетическим путём, используются при
сахарном диабете II типа, диабете, связанном с резистентностью клеток к
инсулину.
1. Средства, стимулирующие высвобождение эндогенного инсулина и повышающие чувствительность клеточных рецепторов к инсулину
производные сульфонилмочевины:
Глибенкламид (=Манинил) в таблетках, понижает уровень сахара в крови и уровень холестерина, назначают за 15 мин до еды 1-2 раза в сутки, действует 18-20 часов.
2. Средства, способствующие поступлению глюкозы в ткани и повышающие гликолиз (распад сахара)
бигуаниды:
Метформин (= Глюкофаж) в таблетках, приём 1-2 раза в сутки после еды, если 1 раз, то вечером.
Комбинированный препарат Глибомет (глибенкламид+метформин)
Побочные эффекты: аллергия, лейко- и тромбоцитопения, нарушение работы печени, гипогликемия, прибавка массы тела.
3. Инсулиновые «сенситайзеры» - повышающие чувствительность тканей к инсулину,
Розиглитазон или росиглитазон (=Авандия) – 4-8 мг в сутки за 1-2 приёма независимо от еды.
Пиоглитазон (=Актос) – 15-45 мг в один приём.
Побочные эффекты: анемия, отёки, увеличение массы тела, нарушение работы печени.

Слайд 25
Пероральные
гипогликемические средства - 2
4. Средства, угнетающие всасывание глюкозы в
тонком кишечнике:
Акарбоза (= Глюкобай) – ингибирует α-глюкозидазу, фермент, расщепляющий
глюкозу, и таким образом нарушает всасывание глюкозы в кишечнике. Назначается по 0,1 с первыми глотками пищи. Побочные явления: метеоризм и диарея (бродит невсосавшаяся глюкоза).
5. Группа «Глиниды»
Стимулятор β-клеток островков Лангерганса поджелудочной железы – Репаглинид (= Новонорм, Рацедиа). Прием за 10-30 минут только до еды ( если пациент пропускает прием пищи, принимать лекарство не надо)
Побочное действие: тошнота, рвота, понос
6. Группа: ингибиторы дипептидилпептидазы-4
Препарат Вилдаглиптин (= Галвус) повышает чувствительность β-клеток островков Лангерганса поджелудочной железы к глюкозе и повышает глюкозозависимую секрецию инсулина. Прием – 1 раз в сутки, с утра
Побочное действие: головная боль, запор, периферические отеки
7. Группа: агонисты глюкагоноподобного пептида-1 (ГПП-1)
Повышают чувствительность β-клеток островков Лангерганса поджелудочной железы к глюкозе и повышают глюкозозависимую секрецию инсулина
Эксенатид (= Баета)
Лираглутид (= Виктоза)
Прием – 2 раза в сутки п/к за 60 мин до завтрака и ужина.
Побочное действие: тошнота, нарушение вкуса, метеоризм, запор, головная боль, аллергия

Слайд 26Пероральные
гипогликемические средства - 3
8. НОВИНКА! Препараты, нарушающие реабсорбцию глюкозы
в почечных канальцах и «выгоняющие» ее на улицу
Эмпаглифлозин (=
Джардинс)
Дапаглифлозин (= Форсига) прием 1 раз в сутки независимо от приема пищи
Канаглифлозин (= Инвокана) Прием: 1 раз в день, желательно до завтрака
Побочное действие: полиурия, обезвоживание, инфекция мочевых путей
9. Фитотерапия
Лекарственный сбор «Арфазетин» - в состав которых входят створки стручков молодой фасоли, побеги черники, зверобой, подорожник, лавр, ромашка, календула и др.