Слайд 1Анестезиологическое пособие у новорожденных детей
Стрижак М.И.
Слайд 2Особенности дыхательной системы
Новорожденные дышат носом, вследствие относительной слабости ротоглоточных
мышц
склонность к обструкции верхних дыхательных путей во время седации или
анестезии
Относительная узость носовых ходов, высокая (resistance) сопротивляемость дыхательных путей
значительная часть работы дыхания уходит на преодоление сопротивления дыхательных путей
Высокий уровень потребления кислорода (6-9 л/мин), низкая ФОЕ (20мл/кг)
быстрая десатурация во время апноэ (при интубации)
Слайд 3Особенности дыхательной системы
Короткая и узкая трахея (4 см в длину
и 6 мм в диаметре у доношенного новорожденного)
даже незначительный отек
слизистой вызывает значительное ухудшение проходимости дыхательных путей
Высокий объем закрытия альвеол, приближающийся к нижней границе дыхательного объема (7 мл/кг)
склонность к развитию ателектазов и внутрилёгочного шунтирования
Высокое соотношение минутной вентиляции к ФОЕ
Быстрая индукция при использовании ингаляционных анестетиков
Слайд 4Особенности дыхательной системы
Ребра расположены горизонтально, межреберные мышцы развиты плохо, вентиляция
зависит больше от диафрагмального компонента дыхания. Высокая податливость грудной клетки
(легко втягивается при форсированном дыхании) нарушает эффективность движения диафрагмы,
Нарушение функции диафрагмы (вздутый живот), ведет к быстрому развитию дыхательной недостаточности
Низкая растяжимость (compliance) легких из-за маленького размера альвеол, высокая податливость грудной клетки, поэтому новорожденный не может значительно увеличить минутную вентиляцию за счет дыхательного объема и вынужден это делать за счет увеличения частоты дыхания
Быстрое истощение при выраженной работе дыхания
Контроль дыхания у новорожденных недоразвит и ответ на гипоксию непредсказуем
Частые эпизоды апноэ в послеоперационном периоде, требуют тщательного послеоперационного мониторинга
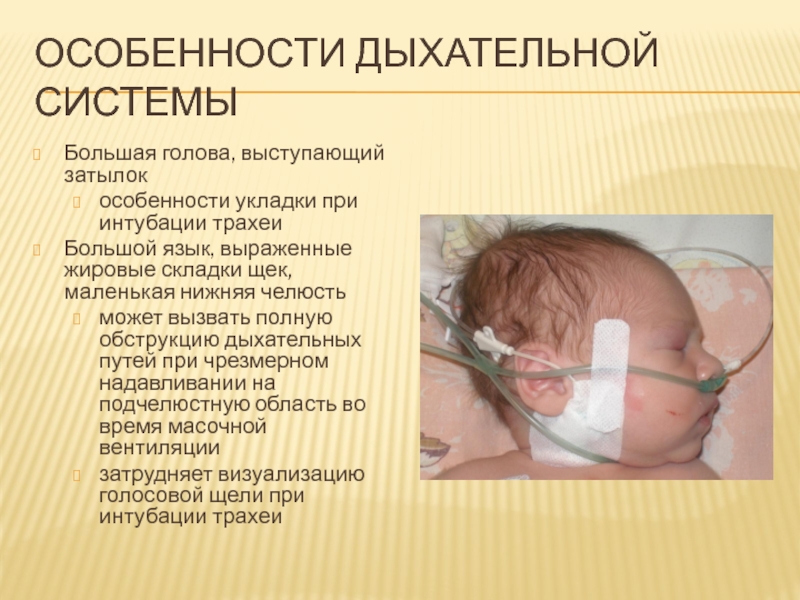
Слайд 5Особенности дыхательной системы
Большая голова, выступающий затылок
особенности укладки при интубации трахеи
Большой
язык, выраженные жировые складки щек, маленькая нижняя челюсть
может вызвать полную
обструкцию дыхательных путей при чрезмерном надавливании на подчелюстную область во время масочной вентиляции
затрудняет визуализацию голосовой щели при интубации трахеи
Слайд 6Особенности дыхательной системы
Более краниальное расположение гортани (С3-С4), большой надгортанник (длинный
и узкий, в виде буквы «U»)
затрудняет визуализацию голосовой щели при
интубации трахеи
интубация трахеи может быть облегчена при использовании прямого клинка
Самое узкое место дыхательных путей располагается позади голосовых складок, на уровне перстневидного хряща
ЭТТ, которая проходит через голосовую щель, может оказаться слишком большой
Короткая шея, расстояние от голосовых складок до бифуркации трахеи у новорожденного составляет всего 4 см, правый и левый бронхи отходят от трахеи под почти одинаковым углом
увеличивает риск ошибочной интубации правого или левого бронха
Слайд 7Особенности интубации трахеи
Благодаря выступающему затылку новорожденный уже находится в
«принюхивающемся положении»
Гортань расположена на 1-2 позвонка выше чем у взрослого,
чрезмерное разгибание шеи может ухудшить визуализацию голосовой щели
Аккуратное надавливание мизинцем на перстневидный хрящ может облегчить визуализацию голосовой щели
Слайд 8Особенности интубации трахеи
Клинком выбора является прямой клинок Миллера размером 0
для недоношенного новорожденного с низкой массой тела и размером 1
для доношенного ребенка
Рекомендуется использовать эндотрахеальные трубки без манжеты диаметром 3,0-3,5 мм (2,5 мм для ребенка с массой тела меньше 1200 г).
Глубина стояния ЭТТ 9 см у угла рта у доношенного новорожденного 8 см у недоношенного или на 0,5-1 см дальше голосовых складок
После интубации трахеи обязателен рентген-контроль уровня стояния ЭТТ (2-ой грудной позвонок)
Утечка вокруг ЭТТ должна наблюдаться при Pinsp 20-25 mbar, слишком большой размер ЭТТ может привести к развитию постэкстубационного отека гортани, развитию стеноза гортани
Оротрахеальная/назотрахеальная интубация?
Слайд 9Особенности интубации трахеи
Протокол RSI (rapid sequence induction)
Подготовка (ларингоскоп, трубки,
стилет, мешок AMBU c маской, аспиратор с катетером, медикаменты)
Преоксигенация (100%
кислород через плотно прилегающую маску 2-3 мин)
Премедикация (атропин 10 мкг/кг в/в)
Гипнотики (диазепам 0,3 мг/кг, мидазолам 0,1-0,2 мг/кг, кетамин 0,5-2 мг/кг)
Опиоиды (фентанил 1-2 мкг/кг)
Прием Селлика
Миорелаксанты (дитилин 2 мг/кг или рокуроний 0,9 мг/кг), начало действия через 30-40 сек
Интубация трахеи, подтверждение правильности положения ЭТТ, начало ИВЛ, закрепление ЭТТ
Интубация в сознании (awake intubation)
Фентанил 0,1-0,2 мкг/кг перед интубацией для обезболивания и легкой седации
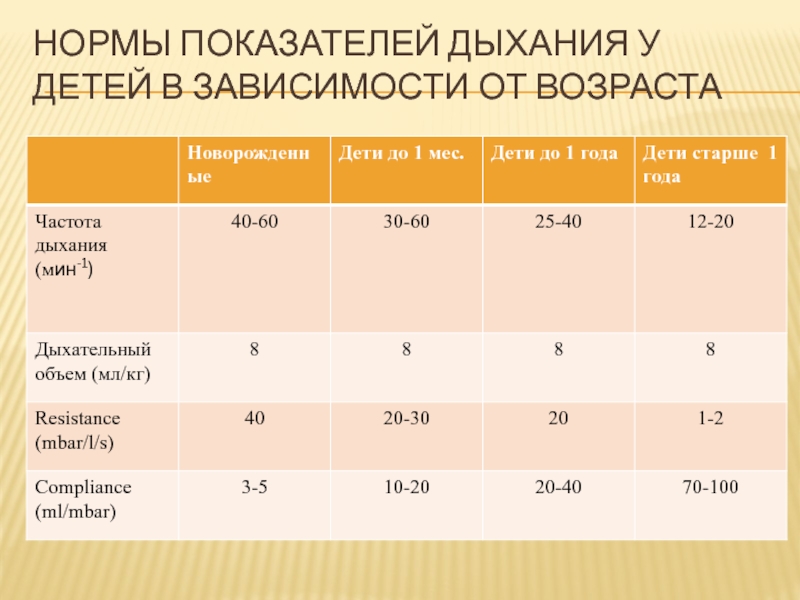
Слайд 10Нормы показателей дыхания у детей в зависимости от возраста
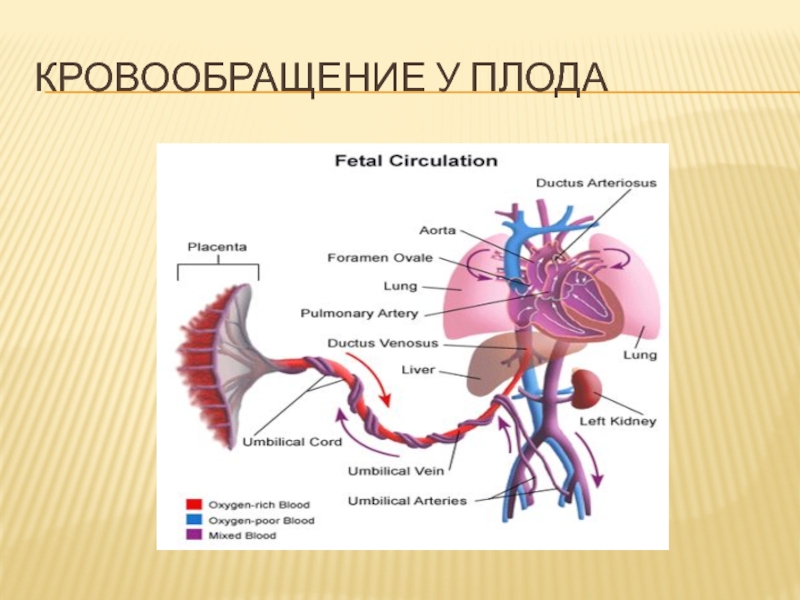
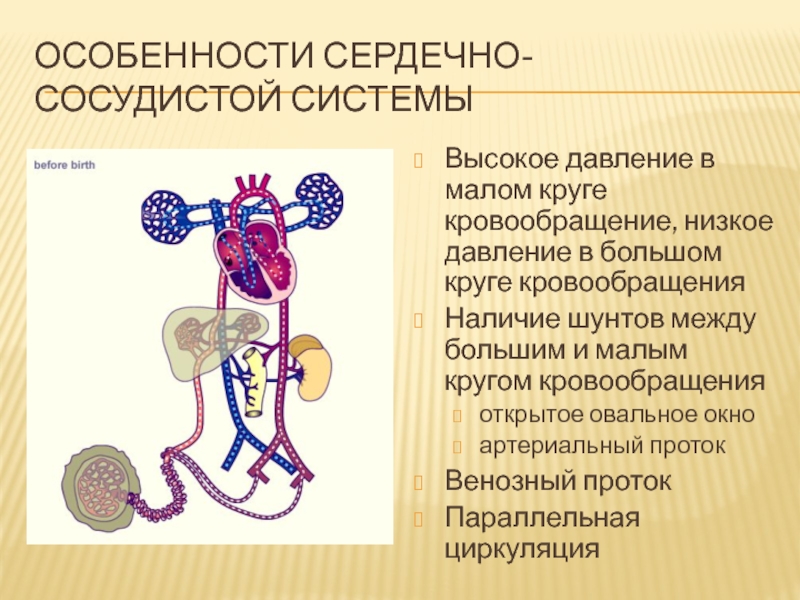
Слайд 12Особенности сердечно-сосудистой системы
Высокое давление в малом круге кровообращение, низкое давление
в большом круге кровообращения
Наличие шунтов между большим и малым кругом
кровообращения
открытое овальное окно
артериальный проток
Венозный проток
Параллельная циркуляция
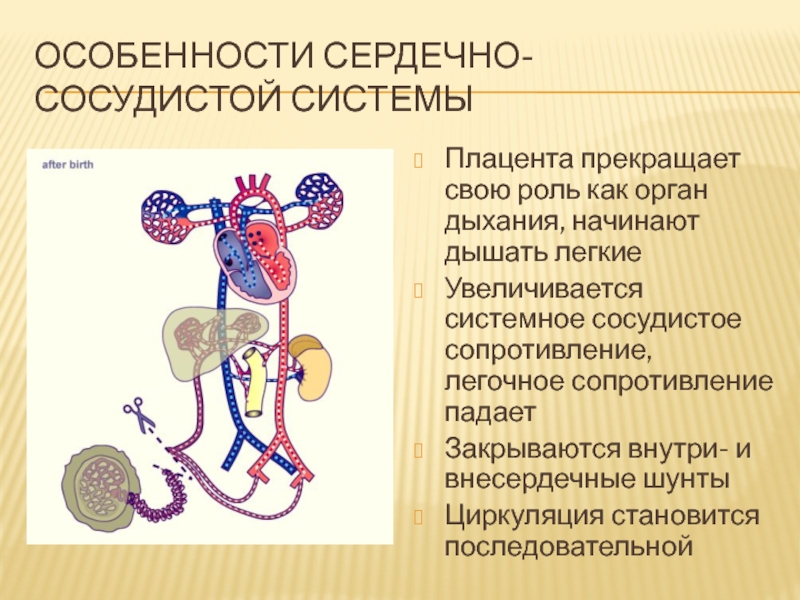
Слайд 13Особенности сердечно-сосудистой системы
Плацента прекращает свою роль как орган дыхания, начинают
дышать легкие
Увеличивается системное сосудистое сопротивление, легочное сопротивление падает
Закрываются внутри- и
внесердечные шунты
Циркуляция становится последовательной
Слайд 14Особенности сердечно-сосудистой системы
Наличие элементов фетального кровотока (ООО, ОАП)
При неблагоприятных условиях
(гипоксия, ацидоз) возможно развитие право-левого внутрисердечного шунтирования с развитием десатурации
Сердечный
выброс составляет 180-240 мл/кг в мин, что втрое больше чем у взрослого. Желудочки менее растяжимы и имеют меньшую сократительную мышечную массу по сравнению со взрослыми
Фиксирован ударный объем, увеличение сердечного выброса осуществляется за счет ЧСС
Симпатическая система незрелая, тонус парасимпатической нервной системы преобладает над симпатической, что предрасполагает к брадикардии
Брадикардия является наиболее опасной аритмией у новорожденного, чаще всего провоцируется гипоксией
Слайд 15Особенности сердечно-сосудистой системы
Объем циркулирующей крови у новорожденных выше, чем у
взрослых (80-85 мл/кг).
У доношенных новорожденных концентрация гемоглобина 180-200 г/л
Большая
часть кислородной емкости крови у новорожденных представлена фетальным гемоглобином. Этот тип гемоглобина способен соединяться с кислородом при его низком парциальном напряжении, которое характерно для плаценты, однако медленнее отдает кислород тканям.
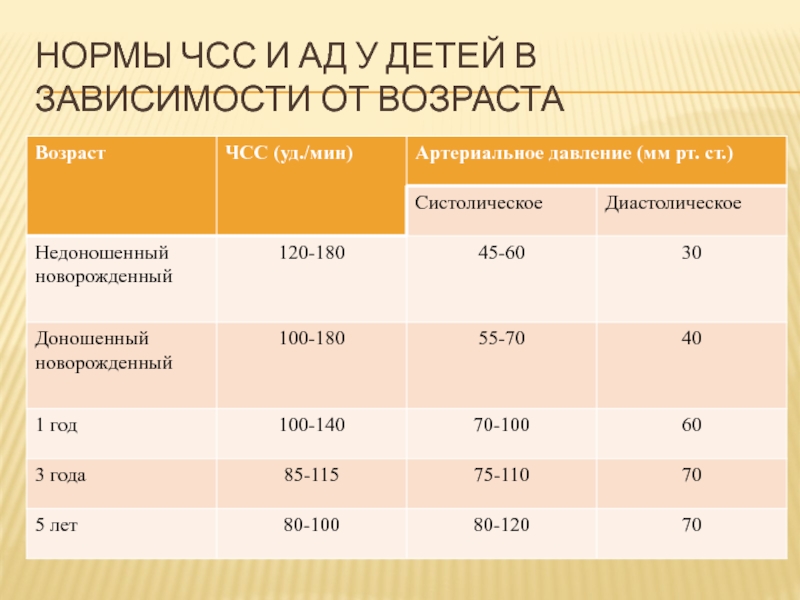
Слайд 16Нормы ЧСС и АД у детей в зависимости от возраста
Слайд 17Физиологические особенности
Общее содержание воды в организме у новорожденного составляет 70-75%
(55% у взрослого)
Соотношение внутриклеточной и внеклеточной жидкости у новорожденного примерно
равны (2:1 у взрослого)
Относительно небольшой внутриклеточный сектор обладает меньшими возможностями мобилизации жидкости во внеклеточное пространство, поэтому дети переносят дегидратацию гораздо тяжелее, чем взрослые.
Жировая ткань у новорожденного составляет 11% от массы тела, скелетная мускулатура 25% от массы тела
Концентрация общего белка, альбумина ниже у новорожденных и достигает уровня взрослых примерно к 1 году жизни
Слайд 18Физиологические особенности
Согласно последним исследованиям ответ на болевую стимуляцию у
новорожденных приближен к таковому у взрослых
Ответ симпатической нервной системы на
болевую стимуляцию включает тахикардию и гипертензию, которые у новорожденного с низкой массой тела могут вести к внутрижелудочковому кровоизлиянию и развитию криза легочной гипертензии
Целью анестезии у новорожденных является нейтрализация боли и ее сердечно-сосудистых и неврологических последствий
Слайд 19Особенности терморегуляции
У новорожденных детей выше соотношение площади поверхности тела
к массе тела и повышенная теплопроводимость, что является предпосылкой к
повышенной теплоотдаче и быстрому развитию гипотермии
У новорожденных основным способом теплопродукции является недрожательный термогенез
Риск гипотермии выше у недоношенных новорожденных и детей с низкой массой тела
Терморегуляция у новорожденных возможна в узких пределах изменения температуры внешней среды
Во время общей анестезии снижается порог терморегуляции для гипотермии, что провоцирует охлаждение ребенка
Низкая температура воздуха в операционной, отсутствие подогрева и увлажнения дыхательной смеси, холодные инфузионные растворы быстро приводят к развитию тяжелой гипотермии
Слайд 20Недоношенные новорожденные
Степень незрелости легких зависит, главным образом, от гестационного возраста,
до 24 недель плод нежизнеспособен
Сурфактант продуцируетя в пневмоцитах 2-го типа
в достаточном количестве только к 32-34 неделе гестации. Недостаточность сурфактанта проявляется нестабильностью альвеолярной стенки и коллапсу альвеол в конце выдоха
У недоношенных увеличена работа дыхания, им нужно прикладывать больше усилий для того, чтобы расправить альвеолы на вдохе и предотвратить их коллапс на выдохе.
Грудная клетка эластична, что препятствует ее фиксации во время вдоха, так как отрицательное внутригрудное давление направлено в обратную сторону и уменьшает расправление легких
Недоношенные дети не могут поддерживать адекватный ритм дыхание, у них часты эпизоды апноэ
Слайд 21Недоношенные новрожденнные
Специфические проблемы недоношенных
Ретинопатия недоношенных
Респираторный дистресс-синдром вследствие дефицита сурфактанта (болезнь
гиалиновых мембран), бронхолегочная дисплазия
Высокий риск развития внутрижелудочковых кровоизлияний
Высокий риск развития
НЭК (80% у недоношенных новорожденных)
Слайд 22Недоношенные новрожденные
Недоношенные новорожденные очень чувствительны к опиоидам, внутривенным и ингаляционным
анестетикам, для них не существует рекомендуемых доз анестезиологических препаратов, так
как ответ на их введение очень вариабелен
Целью анестезиолога является поддержание тонкого баланса между адекватной анестезией и анальгезией и кардиореспираторной депрессией
Альтернативой или дополнением общей анестезии является регионарная анестезия (каудальный блок, эпидуральная, спинальная анестезия)
Слайд 23Особенности метаболизма
Главным органом, где происходит биотрансформация лекарственных средств является печень.
Почки, кишечник, легкие и кожа играют меньшую роль
Скорость клубочковой фильтрации,
почечный кровоток у новорожденного достигают уровня взрослого к 6-12 мес жизни
Склонность к гипогликемии у маловесных, недоношенных, получающих парентеральное питание, детей от матерей с сахарным диабетом
Метаболизм и выведение лекарственных средств могут снижаться при нарушении функции сердечно-сосудистой системы
Слайд 24Ингаляционные анестетики
Концентрация ингаляционных анестетиков в головном мозге и миокарде выше
чем у взрослых при одинаковом количестве анестетика во вдыхаемой смеси
Соотношение
альвеолярной вентиляции к ФОЕ у новорожденных выше чем у взрослых (5:1 и 1,5:1 соответственно), поэтому рост альвеолярной концентрации ингаляционных анестетиков происходит быстрее
Сердечный выброс у новорожденного втрое выше чем у взрослого, что обусловливает более быструю доставку анестетика к хорошо васкуляризованным органам и тканям
Индукция и выход из анестезии происходят более быстро
У новорожденных во время индукции анестезии осложнения со стороны сердечно-сосудистой системы (брадикардия, гипотензия, остановка сердца) встречаются чаще чем у детей старшего возраста и взрослых
Слайд 25Закись азота (NO2)
Используется как газ-носитель для более мощных анестетиков, позволяет
поддерживать более низкие концентрации других ингаляционных анестетиков при одинаковом уровне
анестезии
Не имеет запаха, что позволяет облегчить восприятие других ингаляционных анестетиков
Имеет низкий коэффициент растворимости, что обеспечивает быструю индукцию и быстрый выход из анестезии
Вызывает усиление кардиодепрессивного действия галотана, изофлюрана
Обладает высокой диффузионной способностью, увеличивает объем полостей, заполненных газом, поэтому не используется при кишечной непроходимости, пневмотораксе, операциях с искусственным кровообращением
В период выхода из анестезии снижает альвеолярную концентрацию кислорода, поэтому в течение 5-10 минут после отключения анестетика необходимо использовать высокие концентрации кислорода
Слайд 26Галотан
Не обладает раздражающими свойствами и обеспечивает плавную ингаляционную индукцию
Дозозависимым образом
снижает сердечный выброс, артериальное давление и частоту сердечных сокращений
Увеличивает частоту
дыхания и снижает дыхательный объем, что вызывает увеличение pCO2
Увеличивает чувствительность миокарда к аритмогенным свойствам адреналина
Примерно 20% галотана подвергается окислению в печени, после анестезии галотаном может диагностироваться дисфункция печени («галотановый гепатит»)
Слайд 27Изофлюран
Имеет неприятный запах
Обладает раздражающим действием на верхние дыхательные пути
При индукции
часто развивается задержка дыхания, кашель, ларингоспазм
Вызывает депрессию дыхания и кровообращения,
сходную с галотаном, увеличивает ЧСС
Чаще используется для поддержания анестезии
Слайд 28Севофлюран
Имеет приятный запах, не раздражает верхние дыхательные пути
Вызывает депрессию кровообращения
и дыхания в значительно меньшей степени чем галотан или изофлюран
Низкий
коэффициент растворимости кровь/газ
быстрая гладкая индукция
быстрое пробуждение после анестезии
Идеальный препарат для ингаляционной анестезии
Слайд 29Внутривенные анестетики
Кетамин
Вызывает диссоциативную анестезию, при которой могут быть открытые
глаза, нистагм
Мышечный тонус сохранен
АД не снижается из-за симпатической стимуляции (препарат
выбора для индукции при гиповолемии, нестабильной гемодинамике)
У новорожденных может вызвать гиповентиляцию и апноэ (не вызывает депрессии дыхания у детей старшего возраста)
Стимулирует саливацию
Вызывает расширение бронхов
Повышает внутриглазное, внутричерепное давление
Доза для в/в введения – 0,5-2 мг/кг. Максимальный эффект развивается в течение 40-60 сек, продолжительность действия 5-15 мин. Поддержание анестезии осуществляется фракционными введениями в дозах, составляющих ½ или ¼ от первоначальной
Доза для в/м введения – 5-10 мг/кг. Максимальный эффект развивается через 5-10 мин. Продолжительность анальгетического действия составляет 20-25 мин.
Слайд 30Бензодиазепины
Механизм действия заключается во взаимодействии с бензодиазепиновыми рецепторами в лимбической
системе, ретикулярной формации, вестибулярном аппарате и спинном мозге
Основные свойства:
Оказывают гипнотический
и противосудорожный эффект
Вызывают артериальную гипотензию, дилатацию коронарных сосудов, снижение системного сосудистого сопротивления и венозного возврата, что компенсируется увеличением ЧСС
В терапевтических дозах вызывают снижение дыхательного объема, что компенсируется увеличением частоты дыхания, при использовании в больших дозах вызывают депрессию дыхания и апноэ
При длительном применении возможно развитие устойчивости, вызывают привыкание и развитие синдрома отмены
Вызывают антероградную амнезию
Слайд 31Бензодиазепины
Диазепам
Бензодиазепин с длительной элиминацией
В больших дозах угнетает дыхание
В терапевтических дозах
не оказывает существенного влияния на сердечно-сосудистую систему, однако на фоне
гиповолемии, сердечной недостаточности может вызывать гипотензию и брадикардию
Обладает хорошо выраженным противосудорожным эффектом
Для индукции в наркоз в/в 0,3-0,5 мг/кг. Максимальный эффект развивается через 2-3 мин. Время действия 15-30 мин. Для поддержания анестезии используется в виде постоянной инфузии со скоростью 0,15-0,5 мг/кг/час
Слайд 32Бензодиазепины
Мидазолам
Бензодиазепин короткого действия
Вызывает антероградную амнезию
Уменьшает сосудистое сопротивление, снижает сократимость миокарда,
что сопровождается снижением сердечного выброса и АД
В высоких дозах угнетает
дыхание, угнетает реакцию дыхательной системы на гипоксию
Угнетает метаболизм кислорода в головном мозге, снижает церебральный кровоток
Для индукции в наркоз применяется в дозе 0,15-0,2 мг/кг в/в. Максимальный эффект развивается через 30-60 сек. Для поддержания анестезии - 0.05-0,3 мг/кг/час в/в титрованием
Слайд 33Опиоиды
Морфин
Эталонный препарат данной группы, наиболее часто используемый анальгетик для анестезии
Кроме
анальгетического эффекта оказывает седативный эффект, угнетает дыхание, кашлевой и рвотный
рефлекс
Угнетает дыхательный центр, снижает его чувствительность к CO2, уменьшает частоту дыхания и дыхательный объем
Гемодинамические эффекты минимальные при использовании в терапевтических дозах. Может вызывать угнетение ЧСС и снижение АД вследствие увеличения активности блуждающего нерва. Снижает венозный возврат
Биотрансформация происходив в основном в печени и почках. Факторы, изменяющие функцию печени и печеночный кровоток, изменяют скорость метаболизма морфина
У новорожденных, особенно у недоношенных чувствительность к морфину выше, чем у детей старшего возраста и взрослых
Доза индукции в наркоз 1мг/кг в/в, доза поддержания 100-150 мкг/кг/час. Начало действия менее чем через 1 мин, время действия 2-7 часов
Слайд 34Опиоиды
Фентанил
Наиболее часто используемый опиоид в педиатрической практике
Обеспечивает быстрый сильный
кратковременный анальгетический эффект
По анальгетической активности в 100-130 раз превосходит
морфин.
Метаболизируется в печени и почках
Болюсные введения способны резко повышать ригидность грудной клетки, вызывать вагусные реакции с брадикардией
У новорожденных, особенно у недоношенных, отмечается удлиненный период полураспада и более продолжительная депрессия дыхания, чем у детей старшего возраста
Доза для индукции составляет 1-5 мкг/кг. Доза поддержания 2-10 мкг/кг/час. Можно вводить в виде постоянной инфузии 5 мкг/кг/час. Начало действия 30 сек, максимальный анальгетический эффект развивается через 5 мин. Выраженная анальгезия сохраняется 20-30 мин
Слайд 35Опиоиды
Альфентанил
В 4 раза слабее фентанила, продолжительность действия в 3
раза короче
В эквивалентных дозах вызывает меньшую депрессию дыхания чем фентанил
Быстрее
фентанила элиминируется из организма. Элиминация препарата ухудшается при неадекватной функции печени или сниженном печеночном кровотоке
Продолжительность действия 10-15 мин
Доза для инукции 20-150 мкг/кг. Начало действия через 1-2 мин. Для поддержания анестезии используется титрование 10-180 мкг/кг/час
Слайд 36Опиоиды
Суфентанил
действует в 5-10 раз сильнее по сравнению с фентанилом
и имеет более широкий терапевтический интервал
При болюсном введении возможно развитие
брадикардии
Снижает МАК ингаляционных анестетиков в большей степени чем фентанил
Клиренс зависит от метаболизирующей активности печени
В послеоперационнном периоде реже вызывает депрессию дыхания по сравнению с фентанилом
Продолжительность анальгетического эффекта до 45 мин
Доза для индукции составляет 0,5-2 мкг/кг. Доза поддержания 0,1-3 мкг/кг каждые 30-60 мин, можно использовать в виде постоянной инфузии 0,5-3 мкг/кг/час
Слайд 37Опиодиды
Ремифентанил
Уникальный внепеченочный метаболизм обеспечивает очень высокий клиренс препарата
В сочетании
с ингаляционными анестетиками приводит к их снижению минимальной альвеолярной концентрации
Вызывает
умеренное снижение АД, урежение ЧСС и уменьшение сердечного выброса
Не оказывает влияние на внутричерепное и внутриглазное давление
Продолжительность дейтсвия 2-5 минут
Доза для индукции 0,5-1 мкг/кг. Пик действия развивается через 1-3 мин. Для поддержания анестезии используют титрование 0,05-2 мкг/кг/мин
Слайд 38Побочные эффекты опиоидных анальгетиков
Со стороны ЦНС – тошнота и рвота
Дыхательная
система – угнетение кашлевого рефлекса, снижение дыхательного объема и частоты
дыхания, угнетение ответа дыхательного центра на гиперкарбию и гипоксию
Сердечно-сосудистая система – минимальный эффект на сердечный выброс в терапевтических дозах, брадикардия (морфин)
Желудочно-кишечный тракт – угнетение моторики и перистальтики, увеличение тонуса сфинктра Одди
Мочеполовая система – увеличение тонуса мочевого пузыря и m. detrusor
Слайд 39Миорелаксанты
Новорожденные более чувствительны к недеполяризующим миорелаксантам чем взрослые, что в
комбинации со сниженной клубочковой фильтрацией и клиренсом в печени ведет
к продленному действию релаксантов у новорожденных
Однако, из-за увеличения объёма внеклеточной жидкости и объёма распределения у детей, изначальные дозы препарата могут быть схожими у новорожденных и детей старшего возраста
Доза сукцинилхолина у новорожденных выше чем у детей старшего возраста, что связано с эффектом разведения препарата во внеклеточной жидкости (большим объемом распределения)
Слайд 40Миорелаксанты
Суксаметоний
Деполяризующий миорелаксант короткого действия
Время начала действия 30-60 сек, продолжительность действия
до 10 мин
Доза у новорожденного выше (2 мг/кг), что связано
с большим объемом распределения
Побочными эффектами являются развитие гиперкалиемии, брадикардии, повышение внутричерепного давления, провоцирует развитие злокачественной гипертензии
Слайд 41Миорелаксанты
Атракурий
Недеполяризующий миорелаксант средней продолжительности действия
В неизмененном виде с мочой и
желчью выделяется менее 10% препарата, поэтому его фармакокинетика не зависит
от функции печени и почек
К побочным эффектам относится артериальная гипотония, тахикардия, бронхоспазм
Доза для интубации составляем 0,5 мг/кг. Начало действия 2-3 мин. Нагрузочная доза для интраоперационной миорелаксации 0,25 мг/кг, поддерживающая 0,1 мг/кг каждые 20 мин.
Слайд 42Миорелаксанты
Рокуроний
Единственный недеполяризующий миорелаксант, который начинает действовать также быстро как сукцинилхолин
(в дозе 0,9-1,2 мг/кг используется для RSI)
Средняя продолжительность действия
аналогична таковой у атракурия
Не подвергается метаболизму и выводится из организма в основном с желчью и в меньшей степени с мочой, увеличивается длительность действия у больных с печеночной недостаточностью
Доза для интубации 0,6 мг/кг. Для поддержания интраоперационной миорелаксации вводят 0,15 мг/кг каждые 20 мин
Слайд 43Миорелаксанты
Панкуроний
Экскреция препарата происходит через почки, в меньшей степени с желчью,
при наличии почечной недостаточности нервно-мышечный блок удлиняется
Побочные эффекты включают повышение
АД и тахикардию (обусловлено блокадой блуждающего нерва и высвобождением катехоламинов из окончаний адренергических нервов)
Провоцирует развитие желудочковых аритмий
Доза для интубации 0,08-0,12 мг/кг. Начало действия через 2-3 мин. Нагрузочная доза для интраоперационной миорелаксации 0,04 мг/кг, поддерживающая доза 0,01 мг/кг каждые 40 мин
Слайд 44Миореалаксанты
Пипекуроний
По структуре сходен с панкуронием
Метаболизм препарата играет незначительную роль в
элиминации, которая происходит в основном через почки, длительность действия увеличивается
у больных с почечной недостаточностью
Не вызывает выброса гистамина, не имеет побочных эффектов панкурония
Доза для интубации составляет 0,06-0,1 мг/кг. Начало действия через 2-3 мин. Длительность действия 40-60 мин.
Слайд 45Рекомендации по приему пищи перед операцией
Риск дегидратации у новорожденных детей
выше, чем у взрослых, поэтому режим ограничения жидкости должен быть
менее жестким
Молоко и молочные смеси за 4 часа до начала анестезии (приравниваются к твердой пище)
Прозрачные жидкости за 2 часа до начала анестезии
Поддерживающая инфузия в объеме ЖП при отмене энтерального кормления
Слайд 46Премедикация
Назначается индивидуально
Целью является успокоить ребенка, обеспечить адекватный контроль проходимости дыхательных
путей на этапе индукции, поддержание гемодинамической стабильности
Седации не требуется
Атропин
в дозе 10 мкг/кг в/м за 30 мин. до индукции, либо в дозе 5-10 мкг/кг в/в на этапе индукции в анестезию
Слайд 47Индукция, поддержание анестезии
Техника индукции варьирует в зависимости от массы тела
ребенка, его гестационного возраста, состояния пациента, вида планируемой анестезии, опыта
и навыков анестезиолога
У новорожденных с полным желудком, а также при ряде врожденных пороков развития (врожденная диафрагмальная грыжа, атрезия пищевода с трахеопищеводным свищом и др.) интубация в сознании или быстрая последовательная индукция являются методами выбора
Интубация в сознании связана со значительным количеством осложнений (увеличение внутриглазного давления, брадикардия, апноэ, десатурация). Перед процедурой рекомендуется в/в введения фентанила 0,1-02 мкг/кг или морфина 0,02-0,03 мг/кг для обезболивания и легкой седации
Слайд 48Интраоперационный мониторинг
ЧСС, ритм сердца
АД (инвазивное АД)
Сатурация (предуктальная, постдуктальная)
Капнография
ЦВД
Температура (температурный градиент)
Диурез
Газовый
состав вдыхаемой смеси
Параметры ИВЛ
КОС, газы крови, электролиты, глюкоза, Hb, Ht
Слайд 49Наиболее частые ситуации требующие хирургического вмешательства
Дефекты передней брюшной стенки (омфалоцеле,
гастрошизис, экстрофия мочевого пузыря)
Врожденная диафрагмальная грыжа
Атрезия пищевода и трахеопищеводный свищ
НЭК
Сакрококцигеальная
тератома
Атрезия ануса
Кишечная непроходимость
Врожденные пороки сердца
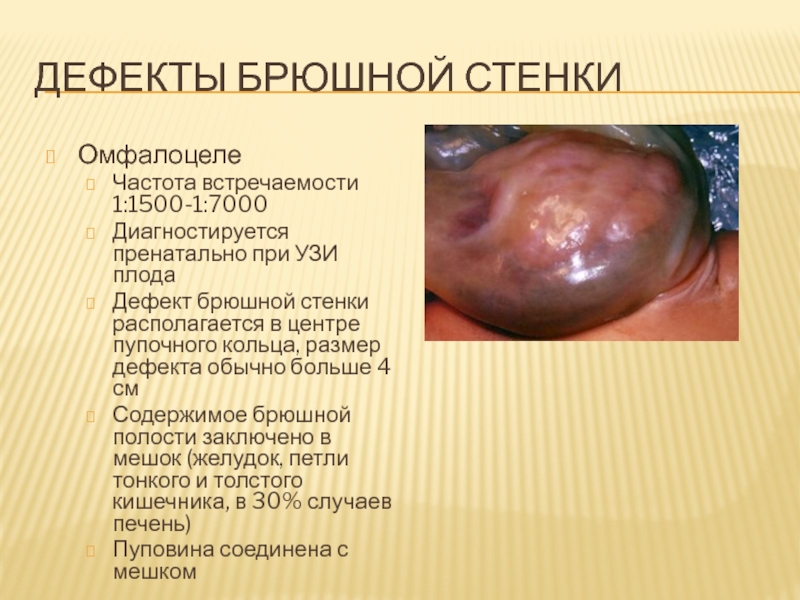
Слайд 50Дефекты брюшной стенки
Омфалоцеле
Частота встречаемости 1:1500-1:7000
Диагностируется пренатально при УЗИ плода
Дефект брюшной
стенки располагается в центре пупочного кольца, размер дефекта обычно больше
4 см
Содержимое брюшной полости заключено в мешок (желудок, петли тонкого и толстого кишечника, в 30% случаев печень)
Пуповина соединена с мешком
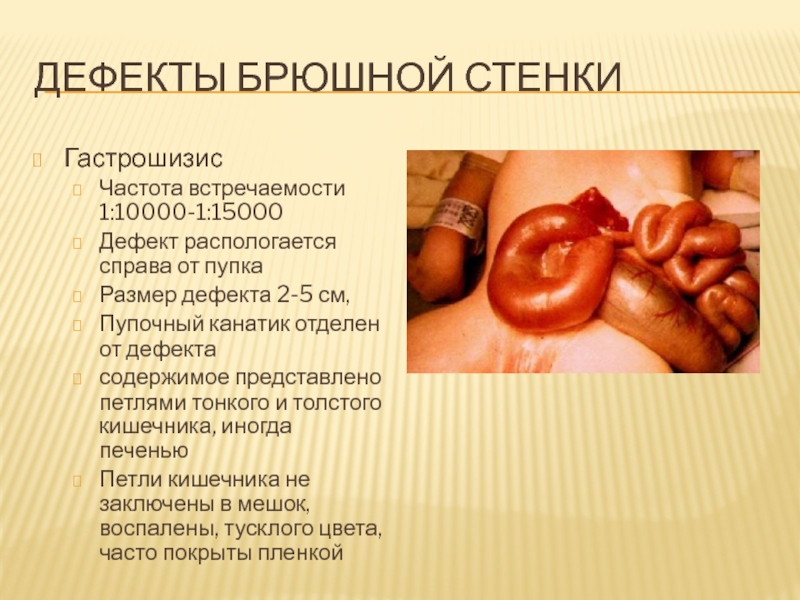
Слайд 51Дефекты брюшной стенки
Гастрошизис
Частота встречаемости 1:10000-1:15000
Дефект распологается справа от пупка
Размер дефекта
2-5 см,
Пупочный канатик отделен от дефекта
содержимое представлено петлями тонкого
и толстого кишечника, иногда печенью
Петли кишечника не заключены в мешок, воспалены, тусклого цвета, часто покрыты пленкой
Слайд 52Предоперационная подготовка
Адекватная волемическая нагрузка кристаллоидными (р-р Рингера) или коллоидными (5%
альбумин) растворами, для восполнения потерь жидкости и предотвращения дегидратации. Общий
объем инфузии 2-4 ЖП
Предотвращение гипотермии вследствие увеличения теплоотдачи, мониторинг температуры тела
Достаточный диурез (1-2 мл/кг/час) свидетельствует об адекватной гидратации
Декомпрессия желудка через зонд для предотвращения аспирации, растяжения кишечника
Центральный венозный катетер, артериальный катетер. Постоянный контроль газов крови, электролитов, глюкозы
Антибиотики широкого спектра действия
Дообследование – УЗИ сердца, головного мозга
Слайд 53Интраоперационный мониторинг
Индукция в наркоз с помощью ингаляционных (не используется закись
азота) или в/в анестетиков, обезболивание, миорелаксация, интубация трахеи. FiO2 во
вдыхаемой смеси подбирается для достижения Pa O2 50-70 mm Hg, Sat 94-96%. Поддержание анестезии низкой концентрацией ингаляционного анестетика
Мониторинг ЦВД, давления в дыхательных путях во время закрытия брюшной полости
Интраоперационный мониторинг газов крови
Согревание ребенка, контроль температуры тела
Базовая инфузия в объеме ЖП с обязательной подачей глюкозы, дополнительная волемическая нагрузка кристаллоидными 8-10 мл/кг/час или больше
Слайд 54Альтернативой является безнаркозное вправление петель кишечника в брюшную полость по
Бианки
Мониторный контроль – ЭКГ, АД, сатурация
Легкая седация - мидазолам
Обезболивание –
эпидуральная анестезия или 40% глюкоза
Хорошие результаты в отдаленном послеоперационном периоде
Слайд 55Послеоперационный уход
Дети с маленькими дефектами могут быть экстубированы после окончания
операции
Как правило требуют продленной ИВЛ в течение 42-48 часов или
больше
Требуется полное парентеральное питание в течение нескольких дней или даже недель после операции
Частыми послеоперационными осложнениями процедуры являются синдром «нижней полой вены», кишечная непроходимость ишемия кишечника и некротический энтероколит в результате увеличенного внутрибрюшного давления, инфекция
Слайд 56Врожденная диафрагмальная грыжа
Частота встречаемости 1:2500-1:3000 новорожденных
Наиболее часто встречается заднелатеральная грыжа
Бохдалека (90%), чаще левосторонняя (75%)
Порок выявляется пренатально (УЗИ плода)
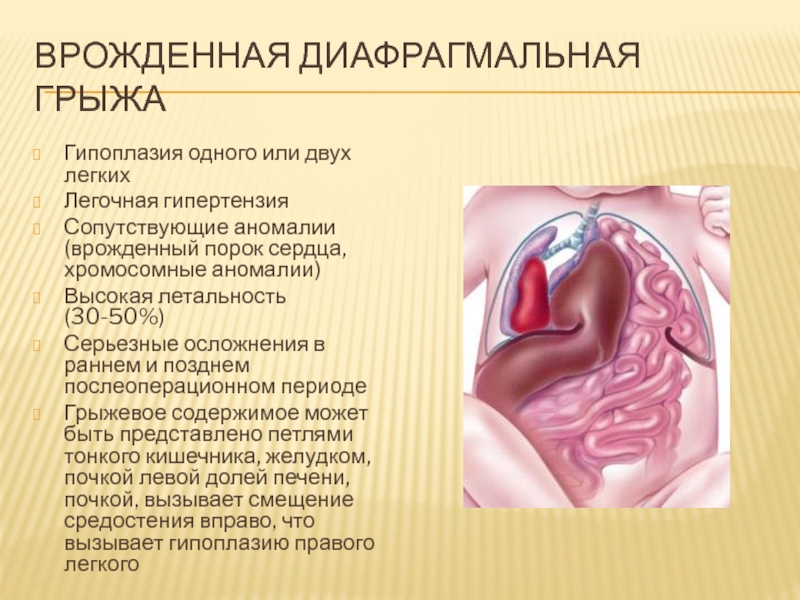
Слайд 57Врожденная диафрагмальная грыжа
Гипоплазия одного или двух легких
Легочная гипертензия
Сопутствующие аномалии (врожденный
порок сердца, хромосомные аномалии)
Высокая летальность (30-50%)
Серьезные осложнения в раннем и
позднем послеоперационном периоде
Грыжевое содержимое может быть представлено петлями тонкого кишечника, желудком, почкой левой долей печени, почкой, вызывает смещение средостения вправо, что вызывает гипоплазию правого легкого
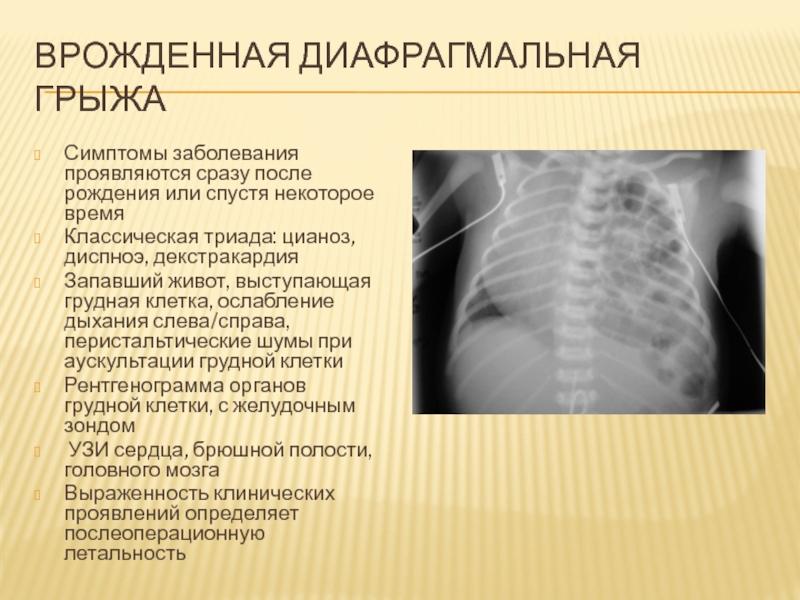
Слайд 58Врожденная диафрагмальная грыжа
Симптомы заболевания проявляются сразу после рождения или спустя
некоторое время
Классическая триада: цианоз, диспноэ, декстракардия
Запавший живот, выступающая грудная клетка,
ослабление дыхания слева/справа, перистальтические шумы при аускультации грудной клетки
Рентгенограмма органов грудной клетки, с желудочным зондом
УЗИ сердца, брюшной полости, головного мозга
Выраженность клинических проявлений определяет послеоперационную летальность
Слайд 59Предоперационная подготовка
Лучшие результаты достигаются при отсроченном выполнении оперативного лечения через
2-10 дней после рождения, при устранении гипоксии, метаболического и респираторного
ацидоза, улучшения перфузии легких
Большинство детей требует проведения предоперационной ИВЛ и миорелаксации
Интубация трахеи (недопустимо использовать масочную вентиляцию), декомпрессия желудка перевод на ИВЛ
Использование минимально возможных респираторных цен на аппарате (FiO2 40%, дыхательный объем 6-8 мл/кг)
Ингаляция оксида азота (NO), ЭКМО
Голод, гастропротекция, парентеральное питание
Слайд 60Интраоперационный мониторинг
ИВЛ с минимально возможными параметрами
Мониторинг КОС, газов крови (PH
7,35-7,4, PCO2 35-40 mm Hg, PaO2 50-70 mm Hg)
Согревание ребенка,
контроль температуры тела (гипотермия увеличивает потребление кислорода, провоцирует развитие гипоксемии, метаболического ацидоза, увеличивает легочное сосудистое сопротивление)
Для поддержание анестезии используется низкая концентрация ингаляционного анестетика (севофлюран, изофлюран), не используется закись азота, опиоиды (фентанил), миорелаксанты (пипекуроний).
Слайд 61Послеоперационный уход
Как правило требуется послеоперационная ИВЛ, полное парентеральное питание, адекватная
а/б терапия. Основные проблемы связаны с гипоплазией легких, легочной гипертензией
В
отдаленном послеоперационном периоде основными осложнениями являются:
Хронические заболевания легких
ГЭР
Задержка роста, психомоторного развития
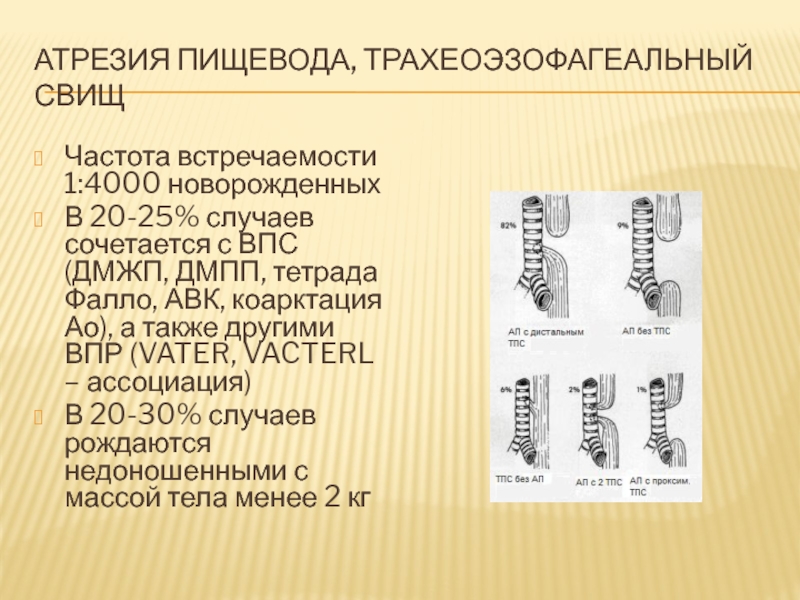
Слайд 62Атрезия пищевода, трахеоэзофагеальный свищ
Частота встречаемости 1:4000 новорожденных
В 20-25% случаев сочетается
с ВПС (ДМЖП, ДМПП, тетрада Фалло, АВК, коарктация Ао), а
также другими ВПР (VATER, VACTERL – ассоциация)
В 20-30% случаев рождаются недоношенными с массой тела менее 2 кг
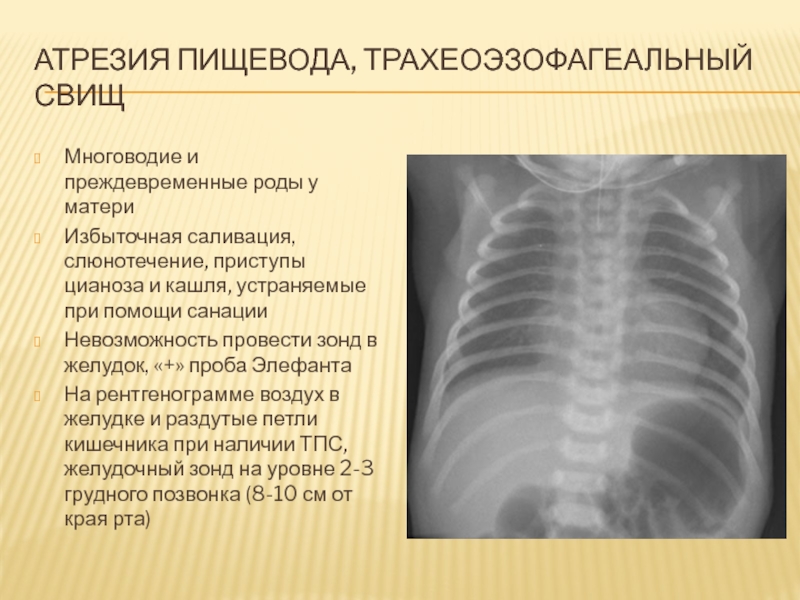
Слайд 63Атрезия пищевода, трахеоэзофагеальный свищ
Многоводие и преждевременные роды у матери
Избыточная саливация,
слюнотечение, приступы цианоза и кашля, устраняемые при помощи санации
Невозможность провести
зонд в желудок, «+» проба Элефанта
На рентгенограмме воздух в желудке и раздутые петли кишечника при наличии ТПС, желудочный зонд на уровне 2-3 грудного позвонка (8-10 см от края рта)
Слайд 64Атрезия пищевода, трахеоэзофагеальный свищ
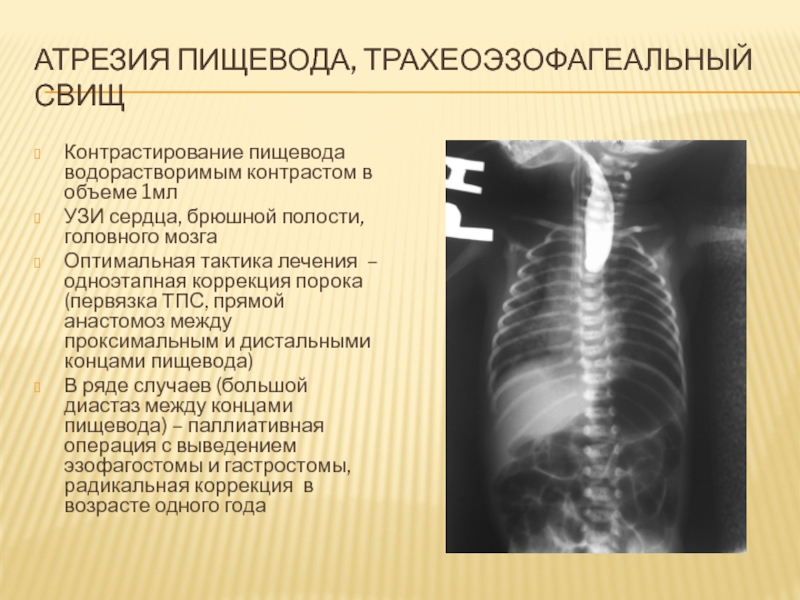
Контрастирование пищевода водорастворимым контрастом в объеме 1мл
УЗИ
сердца, брюшной полости, головного мозга
Оптимальная тактика лечения – одноэтапная коррекция
порока (первязка ТПС, прямой анастомоз между проксимальным и дистальными концами пищевода)
В ряде случаев (большой диастаз между концами пищевода) – паллиативная операция с выведением эзофагостомы и гастростомы, радикальная коррекция в возрасте одного года
Слайд 65Изолированный трахеопищеводный свищ
Респираторный дистресс, связанный с приемом пищи
Частые респираторные инфекции
Вздутие
живота
Контрастирование пищевода водорастворимым контрастом
Бронхоскопия, эзофагоскопия, пассаж баллонного катетера из трахеи
в пищевод
Слайд 66Предоперационная подготовка
Заключается в предотвращении развития аспирационной пневмонии
Голод, гастропротекция (ранитидин, фамотидин,
омепразол). ИТ в объеме ЖП с подачей глюкозы 0,2-0,3 мг/кг/час
Возвышенное
положение тела для профилактики ГЭР (30%-40%)
Санация слюны из полости рта и проксимального конца пищевода
Антибиотикотерапия у детей с контаминацией легких
ИВЛ по возможности следует избегать, так как ИВЛ может привести к растяжению желудка и нарушению вентиляции
Немедленной операции требуют только недоношенные дети с АП
Слайд 67Интраоперационный мониторинг
Интубация в сознании (фентанил 0,2 мг/кг) оправдана у таких
пациентов, позволяет избежать масочной вентиляции. Альтернативная методика индукции – ингаляционная
анестезия, миорелаксант короткого действия, аккуратная масочная вентиляция, интубация трахеи, поддержание анестезии низкой концетрацией ингаляционного анестетика, обезболивание (фентанил), миорелаксация
После интубации аускультация грудной клетки и желудка, если в желудок поступает воздух, постараться разместить трубку таким образом, чтобы закрыть фистулу
В ходе операции на определенных этапах возможна ретракция легких, сдавливание трахеи, поэтому необходим тщательный мониторинг вентиляции, коммуникация между хирургом и анестезиологом
Обязательный мониторинг включает ЭКГ, пульсоксиметрию (пре-, постдуктальную), АД (в ряде случаев необходимо инвазивное АД), капнографию, измерение температуры тела и предотвращение гипотермии, КОС, газы крови
Инфузионная терапия в объеме ЖП с подачей глюкозы при необходимости дополнительные болюсы объема
Слайд 68Послеоперационный уход
Как правило требуется продленная ИВЛ, медикаментозная седация, при необходимости
миорелаксация в течение 1-2 суток, следует избегать вентиляции маской, мешком
Амбу, поверхностная санация ВДП
Голод, гастропротекция, парентеральное питание
АБ-терапия у детей с аспирацией
Основные осложнения послеоперационного периода
Несостоятельность анастомоза, ведет к развитию медиастенита
Стеноз трахеи, трахеомаляция – невозможность перевода пациента на спонтанное дыхание
Рецидив трахеопищеводного свища – аспирационная пневмония
Стеноз пищевода – невозможность энтерального кормления
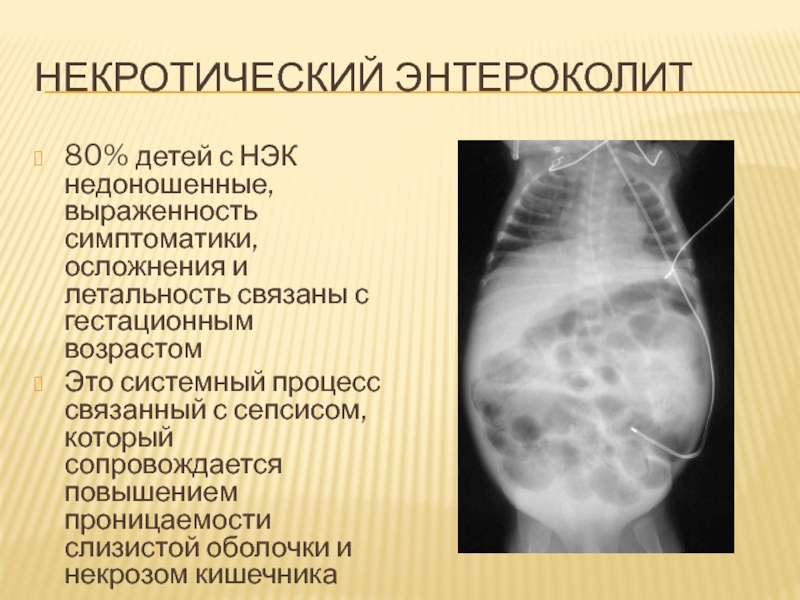
Слайд 69Некротический энтероколит
80% детей с НЭК недоношенные, выраженность симптоматики, осложнения
и летальность связаны с гестационным возрастом
Это системный процесс связанный с
сепсисом, который сопровождается повышением проницаемости слизистой оболочки и некрозом кишечника
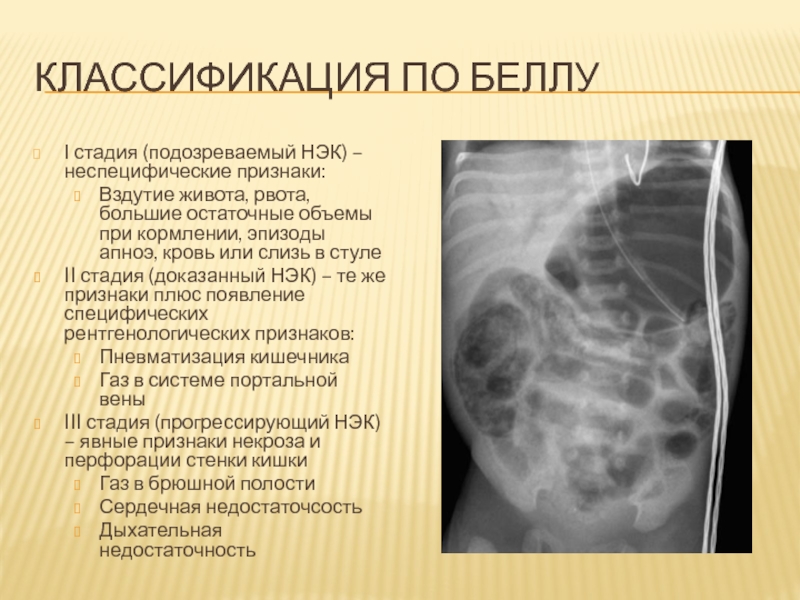
Слайд 70Классификация по Беллу
I стадия (подозреваемый НЭК) – неспецифические признаки:
Вздутие живота,
рвота, большие остаточные объемы при кормлении, эпизоды апноэ, кровь или
слизь в стуле
II стадия (доказанный НЭК) – те же признаки плюс появление специфических рентгенологических признаков:
Пневматизация кишечника
Газ в системе портальной вены
III стадия (прогрессирующий НЭК) – явные признаки некроза и перфорации стенки кишки
Газ в брюшной полости
Сердечная недостаточсость
Дыхательная недостаточность
Слайд 71Некротический энтероколит
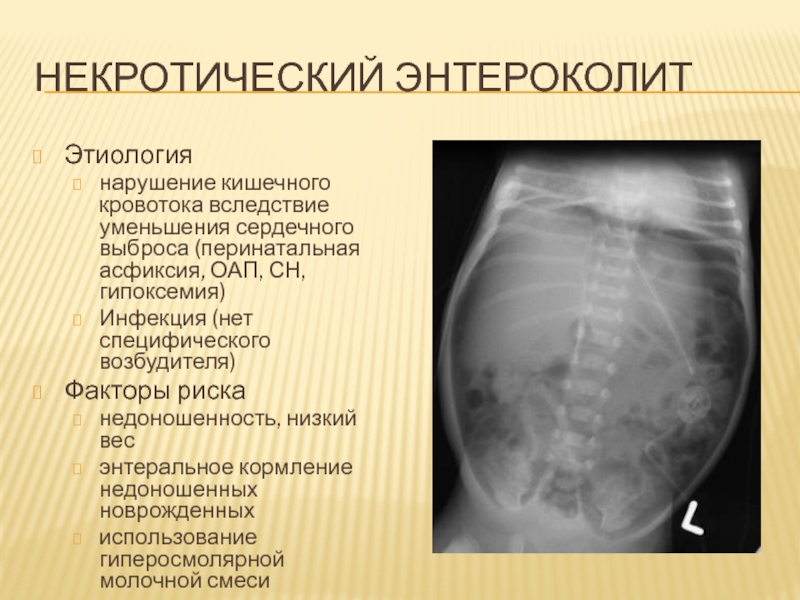
Этиология
нарушение кишечного кровотока вследствие уменьшения сердечного выброса (перинатальная
асфиксия, ОАП, СН, гипоксемия)
Инфекция (нет специфического возбудителя)
Факторы риска
недоношенность,
низкий вес
энтеральное кормление недоношенных новрожденных
использование гиперосмолярной молочной смеси
Слайд 72Лечение
Консервативное (на ранней стадии)
отмена кормления
декомпрессия желудка
Инфузионная терапия, парентеральное питание
Антибиотики
широкого спектра действия
Оперативное
Перитонеальный дренаж (временная процедура, позволяет стабилизировать состояние ребенка)
Удаление
некротизированных участков кишечника с максимальным сохранением его длины, декомпрессия кишечника, удаление гноя, каловых и некротических масс из брюшной полости
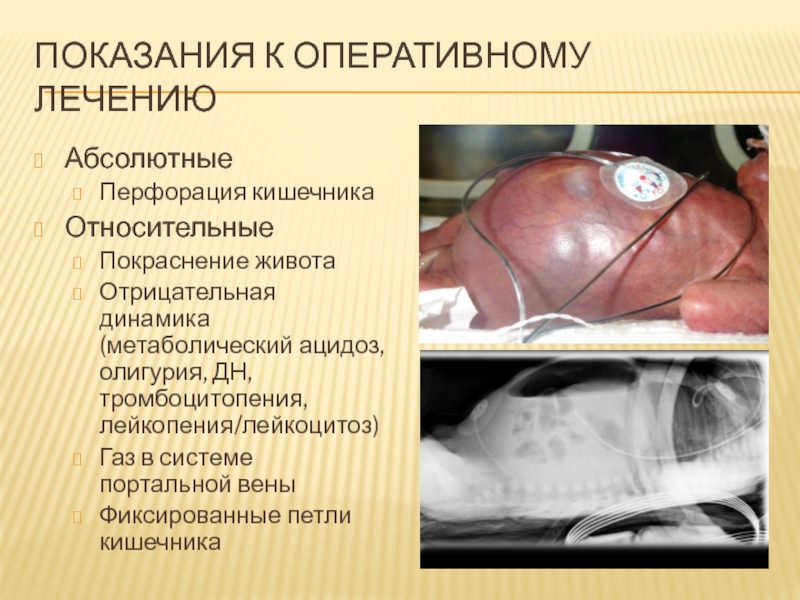
Слайд 73Показания к оперативному лечению
Абсолютные
Перфорация кишечника
Относительные
Покраснение живота
Отрицательная динамика (метаболический ацидоз, олигурия,
ДН, тромбоцитопения, лейкопения/лейкоцитоз)
Газ в системе портальной вены
Фиксированные петли кишечника
Слайд 74Предоперационная подготовка
Оценка и коррекция нарушений дыхания, кровообращения, метаболических и гематологических
расстройств
Катетеризация центральной вены, артерии
КОС, газы артериальной крови, электролиты, глюкоза, коагулограмма,
общий анализ крови, включая тромбоциты
Могут потребоваться большие объемы жидкости из-за высоких потерь внутрисосудистой жидкости в «третье пространство»
Может потребоваться кардиотоник (дофамин, адреналин) при недостаточном эффекте от волемической нагрузки
Слайд 75Интраоперационный мониторинг
ЭКГ, сатурация, прямое АД, ЦВД, лабораторный мониторинг КОС, газов
крови, глюкозы электролитов
Поддержание адекватной оксигенации (PO2 50-70 mm Hg, Sat
90-95%)
СЗП и тромбоциты при наличии клинических и лабораторных признаков нарушения свертываемости
Термонейтральное окружение (температура воздуха в операционной, согревание инфузионных растворов, воздушный матрас)
Ингаляционные анестетики плохо переносятся, злакись азота не используется. В/в индукция (кетамин, миорелаксант). Фентанил, низкая концентрация севофлюрана, миорелаксант обеспечивают адекватную анестезию и гемодинамическую стабильность пациента
Волемическая нагрузка, кардиотоническая поддержка
Слайд 76Послеоперационный уход
Продленная ИВЛ
Кардиотоническая поддержка
Голод, парентеральное питание
Антибиотики широкого спектра действия
Летальность определяется
сроком гестации, массой тела, тяжестью клинического состояния
Может потребоваться реоперация в
раннем послеоперационном периоде
Наиболее тяжелым осложнением в отдаленном периоде является развитие синдрома короткой кишки, что ведет к невозможности энтерального питания и развитию печеночной недостаточности как осложнения парентерального питания
Профилактика НЭК у недоношенных новрожденных – кормление грудным молоком
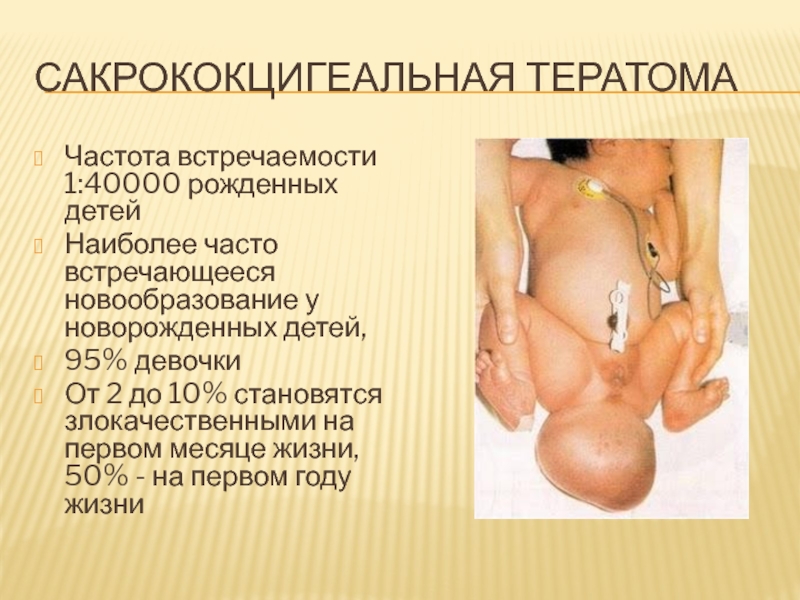
Слайд 77Сакрококцигеальная тератома
Частота встречаемости 1:40000 рожденных детей
Наиболее часто встречающееся новообразование у
новорожденных детей,
95% девочки
От 2 до 10% становятся злокачественными на
первом месяце жизни, 50% - на первом году жизни
Слайд 78Сакрококцигеальная тератома
Хирургическое лечение заключается в удалении опухоли и крестца
Наиболее распространенные
интраоперационные осложнения кровотечение, коагулопатия, гипотермия, сердечно-сосудистая дисфункция во время манипуляция
с опухолью
В тяжелых случаях (большой размер опухоли, малый вес ребенка необходима катетеризация центральной вены, мониторинг прямого артериального давления
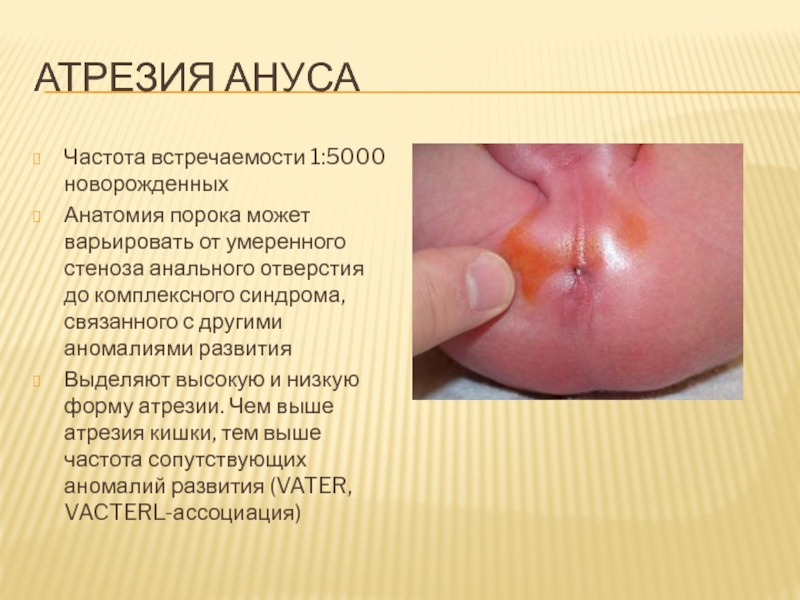
Слайд 79Атрезия ануса
Частота встречаемости 1:5000 новорожденных
Анатомия порока может варьировать от умеренного
стеноза анального отверстия до комплексного синдрома, связанного с другими аномалиями
развития
Выделяют высокую и низкую форму атрезии. Чем выше атрезия кишки, тем выше частота сопутствующих аномалий развития (VATER, VACTERL-ассоциация)
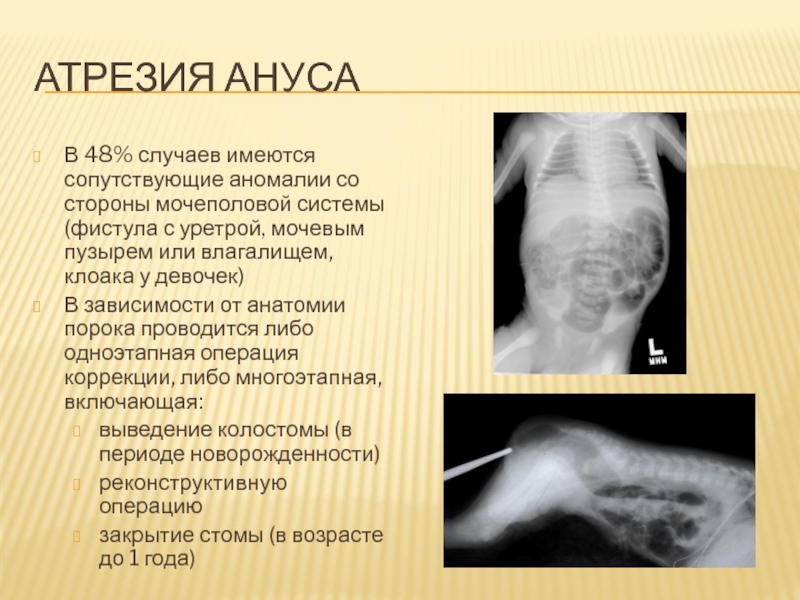
Слайд 80Атрезия ануса
В 48% случаев имеются сопутствующие аномалии со стороны мочеполовой
системы (фистула с уретрой, мочевым пузырем или влагалищем, клоака у
девочек)
В зависимости от анатомии порока проводится либо одноэтапная операция коррекции, либо многоэтапная, включающая:
выведение колостомы (в периоде новорожденности)
реконструктивную операцию
закрытие стомы (в возрасте до 1 года)
Слайд 81Предоперационная подготовка
Новорожденные с тотальной обструкцией кишечника требуют проведения срочной хирургической
операции
Декомпрессия желудка
Голод, инфузионная терапия
Оценка и коррекция нарушенного водно-электролитного баланса, так
как при КН уменьшается внутрисосудистый объем и значительно возрастают потери жидкости в третье пространство
Слайд 82Интраоперационный мониторинг
Основные анестезиологические риски:
вздутый живот нарушает экскурсию диафрагмы
высокий риск аспирации
во время индукции (содержимое желудка или верхних отделов кишечника)
для
таких детей приемлема техника быстрой последовательной индукции или интубации в сознании
Главная задача анестезиолога как и во время любой абдоминально операции – поддержание адекватного внутрисосудистого объема, потребность в жидкости составляет 10 мл/кг/час и более в зависимости от конкретной клинической ситуации
Поддержание анестезии осуществляется ингаляционными анестетиками в низких дозах, опиоидами, релаксантами средней или длительной продолжительности действия. Не используется закись азота
ЧСС, тоны сердца, артериальное давление, почасовой диурез помогают диагностировать имеющуюся гиповолемию
ЦВК, мониторинг прямого давления необходим у пациентов с дисфункцией сердечно-сосудистой системы
Слайд 83Послеоперационный уход
Определяется анатомией порока, тяжестью состояния ребенка, наличием сопутствующих пороков
развития
Часть детей могут быть экстубированы на операционном столе, однако многие
требуют послеоперационной вентиляции легких, парентерального питания, длительной антибиотикотерапии
Слайд 84Кишечная непроходимость
Требует срочного оперативного вмешательства
Клиника КН непроходимости у новорожденных сходна
с таковой у детей старшего возраста (рвота, вздутие живота, ослабленная
перистальтика, вздутые петли кишечника на рентгенограмме брюшной полости)
Несмотря на разные нозологические формы проблемы, с которыми сталкивается анестезиолог во время анестезии одинаковы
Наиболее часто встречающиеся нозологические формы
Атрезия двенадцатиперстной кишки
Кольцевидная поджелудочная железа
Мембрана двенадцатиперстной кишки
Удвоение двенадцатипестной кишки
Атрезия тонкой или толстой кишки
Мембрана тонкой кишки
Мекониальный илеус
Удвоение тонкой кишки
Мальротация и заворот кишечника
Слайд 85Кишечная непроходимость
Задержка диагностики и оперативного лечения приводит к развитию:
нарушений водно-электролитного
баланса, гиповолемии (увеличиваются потери жидкости в третье пространство)
выраженному вздутию живота
(нарушает функцию диафрагмы, увеличивает риск аспирации)
некрозу и перфорации стенки кишки (перитонит)
Слайд 86Предоперационная подготовка
Декомрессия желудка
Голод, инфузионная терапия (ЖП+ЖВО+ЖППП), парентеральное питание, гастропротекция
Коррекция водно-электролитных
нарушений, нарушений КОС
Термонейтральное окружение
Срочное оперативное вмешательство при подтверждении диагноза
Слайд 87Преодоперационная подготовка
Жидкость поддержания у новрожденного составляет 60 мл/кг/сут, плюс 10
мл/кг на каждые последующие сутки жизни до достижения 100 мл/кг/сут
или 4 мл/кг/час
ЖП у недоношенных и маловесных детей
Слайд 88Пилоростеноз
Этиология заболевания до конца неизвестна
Мальчики болеют в 4 раза чаще
девочек
Основной клинический признак – рвота «фонтаном» без примесей желчи на
3-4 неделе жизни
После рвоты ребенок требует молоко
В ряде случаев пилоростеноз можно пропальпировать
УЗИ брюшной полости подтверждает диагноз
Быстро развивается дегидратация гипохлоремический метаболический алкалоз, гипокалиемия
Предоперационая подготовка заключается в коррекции водно-электролитных нарушений
Через сутки после операции полное энтеральное обеспечение
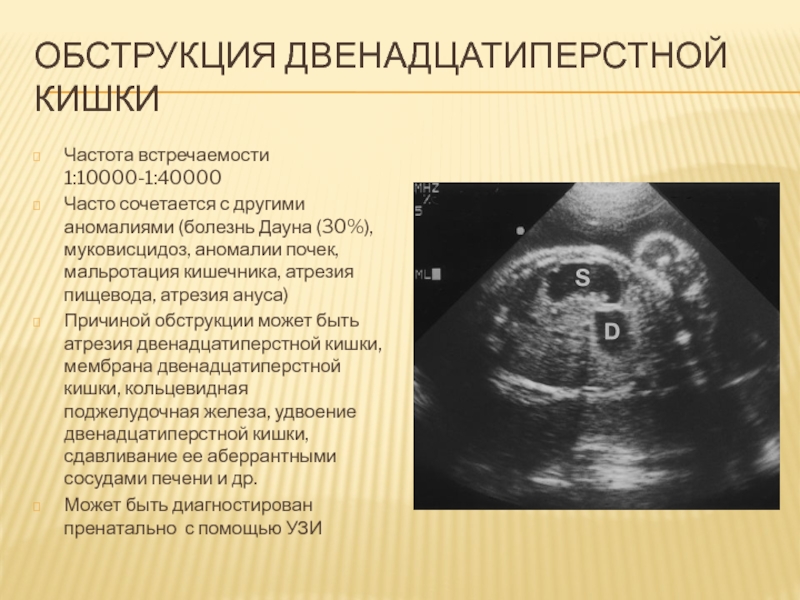
Слайд 89Обструкция двенадцатиперстной кишки
Частота встречаемости 1:10000-1:40000
Часто сочетается с другими аномалиями (болезнь
Дауна (30%), муковисцидоз, аномалии почек, мальротация кишечника, атрезия пищевода, атрезия
ануса)
Причиной обструкции может быть атрезия двенадцатиперстной кишки, мембрана двенадцатиперстной кишки, кольцевидная поджелудочная железа, удвоение двенадцатиперстной кишки, сдавливание ее аберрантными сосудами печени и др.
Может быть диагностирован пренатально с помощью УЗИ
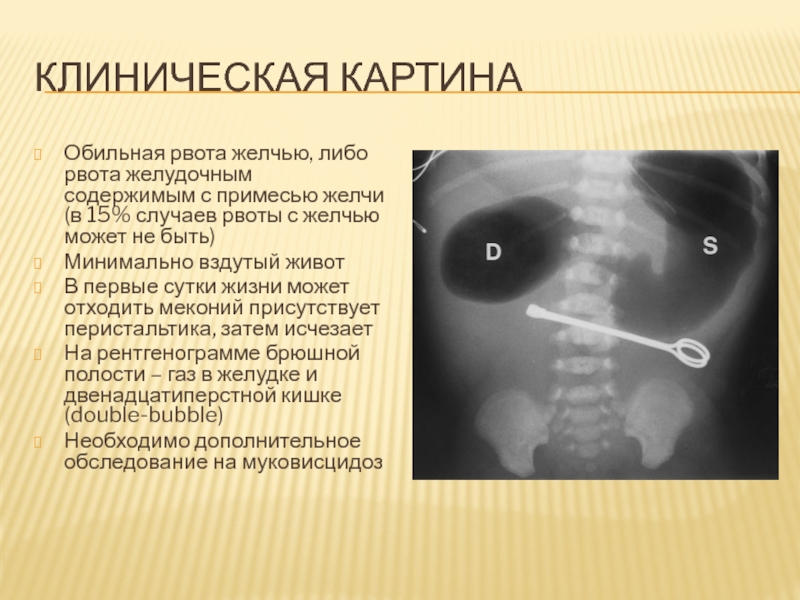
Слайд 90Клиническая картина
Обильная рвота желчью, либо рвота желудочным содержимым с примесью
желчи (в 15% случаев рвоты с желчью может не быть)
Минимально
вздутый живот
В первые сутки жизни может отходить меконий присутствует перистальтика, затем исчезает
На рентгенограмме брюшной полости – газ в желудке и двенадцатиперстной кишке (double-bubble)
Необходимо дополнительное обследование на муковисцидоз
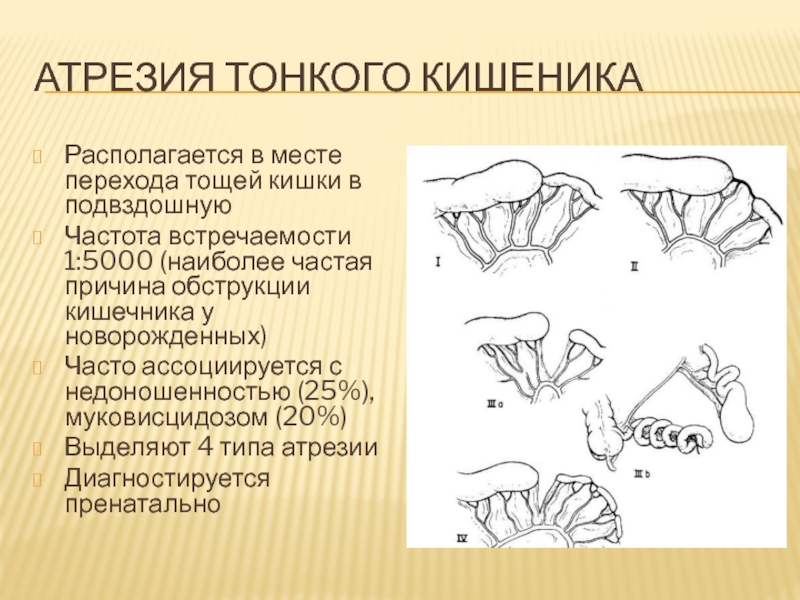
Слайд 91Атрезия тонкого кишеника
Располагается в месте перехода тощей кишки в
подвздошную
Частота встречаемости 1:5000 (наиболее частая причина обструкции кишечника у новорожденных)
Часто
ассоциируется с недоношенностью (25%), муковисцидозом (20%)
Выделяют 4 типа атрезии
Диагностируется пренатально
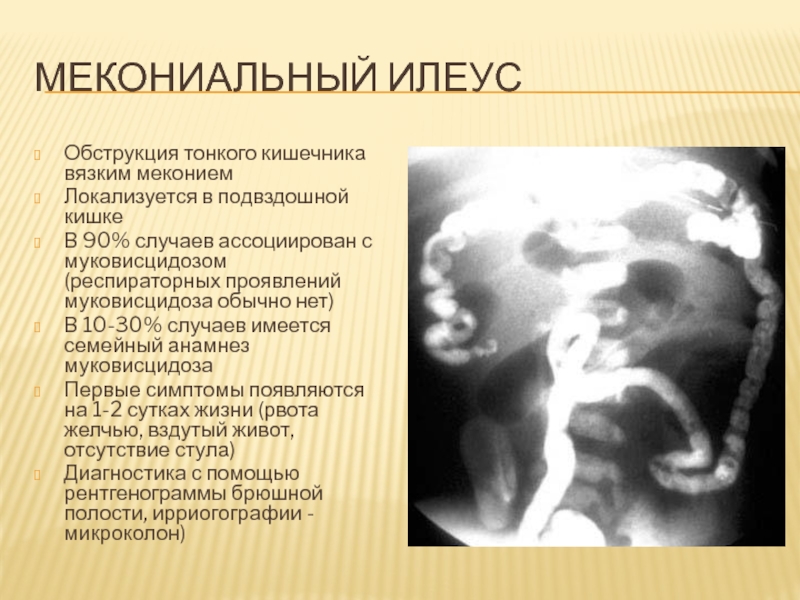
Слайд 92Мекониальный илеус
Обструкция тонкого кишечника вязким меконием
Локализуется в подвздошной кишке
В 90%
случаев ассоциирован с муковисцидозом (респираторных проявлений муковисцидоза обычно нет)
В 10-30%
случаев имеется семейный анамнез муковисцидоза
Первые симптомы появляются на 1-2 сутках жизни (рвота желчью, вздутый живот, отсутствие стула)
Диагностика с помощью рентгенограммы брюшной полости, ирриогографии - микроколон)
Слайд 93Мальротация, заворот кишечника
Возникает в результате нарушения ротации кишечника на 10-12
неделе внутриутробного развития
Часто ассоциирована с атрезией двенадцатиперстной, тонкой кишки,
У
мальчиков встречается в 2 раза чаще чем у девочек
Обычно симптомы КН появляются вскоре после рождения, однако могут возникать значительно позже
При завороте возникает ишемия, некроз участков кишки. Проявляется острым началом. вздутием живота, рвотой с желчью, кровавым стулом, в тяжелых случаях перитонитом. Развивается быстрая дегидратация, гиповолемический шок, необходимо экстренное хирургическоге вмешательство
Слайд 94Мальротация, заворот кишечника
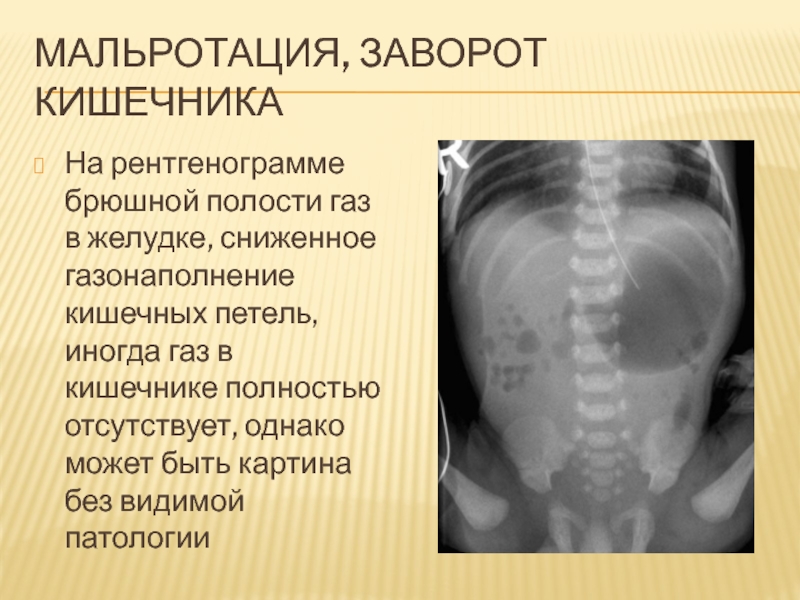
На рентгенограмме брюшной полости газ в желудке, сниженное
газонаполнение кишечных петель, иногда газ в кишечнике полностью отсутствует, однако
может быть картина без видимой патологии
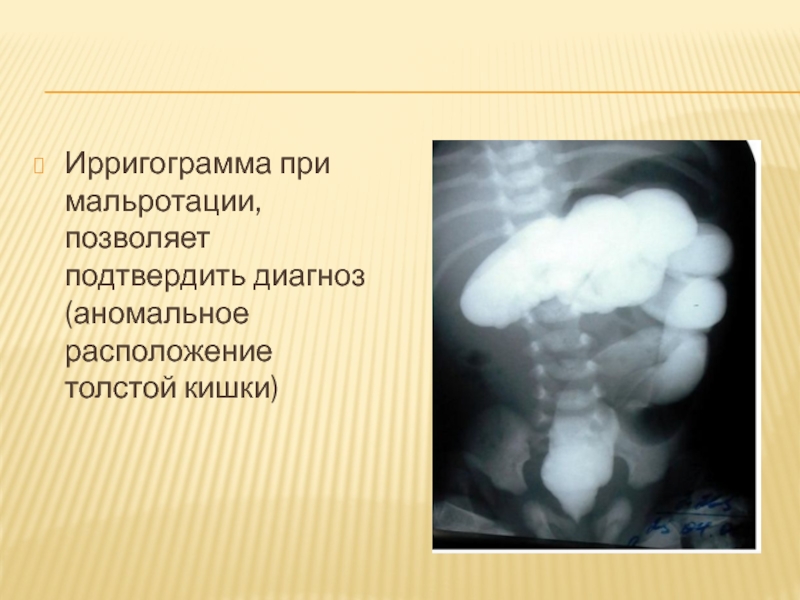
Слайд 95Ирригограмма при мальротации, позволяет подтвердить диагноз (аномальное расположение толстой кишки)